Es difícil no alarmarse cuando la delicada piel del bebé de repente se vuelve áspera y áspera. ¿Qué pasó, por qué la piel se volvió áspera y es peligroso? ¿Debo ir al médico o intentar arreglármelas solo?
En general, las situaciones en las que es necesario descubrir por qué un niño tiene la piel áspera se pueden dividir en varios grupos fundamentalmente diferentes:
Cuando no es una enfermedad
La piel seca y áspera en un niño puede aparecer como resultado de una enfermedad o simplemente bajo la influencia de factores externos: frío, viento, fricción.
Fricción
Por ejemplo, la piel de los codos de un niño puede volverse áspera, arrugada y oscura simplemente porque a menudo se apoya en ellos mientras está acostado viendo televisión o jugando con aparatos. Las mismas manchas ásperas, secas y ásperas de color marrón o rosado pueden aparecer en la parte superior del pie si el niño tiene la costumbre de sentarse con una pierna doblada debajo de él, que roza constantemente la tapicería de la silla.
Algo similar puede ocurrir con la piel de las piernas, o con menos frecuencia, puede aparecer en las caderas si se usan pantalones de lana directamente sobre el cuerpo. En este caso, las manchas rojas ásperas parecen la piel de gallina. En realidad, esto es lo que es, la irritación aparece debido al impacto de la lana gruesa en la piel de los niños, que se vuelve sensible con el frío (sin embargo, problemas similares también ocurren en los adultos).
Viento frío
Los niños de 7 a 10 años que comienzan a caminar de forma independiente pueden desarrollar granos en las manos: el resultado de la exposición al frío, la humedad y el viento (con mayor frecuencia cuando caminan con guantes mojados o sin guantes). Aparecen pequeñas protuberancias ásperas en la piel, se enrojece y se pela.
Todos estos casos no requieren intervención médica. Basta cambiar los hábitos del niño para que la piel no se lastime una y otra vez y lubricar las zonas descamadas con una crema rica y nutritiva.
- Podría ser una crema de manos casera con vitamina F, Nivea azul, vaselina.
- Uno de los remedios caseros es la grasa de ganso.
- No se recomienda utilizar aceites en su forma pura: cualquier aceite hidrata eficazmente sólo después de la exfoliación, cuando se han eliminado las partículas queratinizadas de la epidermis. No vale la pena frotar la piel sensible ya irritada para no dañarla más.
En un recién nacido y un niño de hasta un año.
En las dos primeras semanas de vida, la piel seca y áspera y la descamación fina en el abdomen y los costados del niño pueden ser normales: esto sucede en aproximadamente un tercio de los bebés. Después de eliminar el vérnix, la piel se vuelve más sensible a las influencias externas y el aire seco de la habitación (especialmente en invierno, cuando la calefacción central está encendida) reduce la cantidad de humedad en la piel. Aquí no se necesitan medidas especiales: basta con bañar al bebé con regularidad (siempre que la herida umbilical haya cicatrizado) y, después del baño, lubricar la piel con aceite o leche para bebés.
La piel de un bebé sano puede secarse y pelarse si:
- aire demasiado seco en la casa,
- uso excesivo de talco para bebés,
- bañarse con demasiada frecuencia con jabón o espuma,
- agregando hilo, manzanilla y corteza de roble al baño.
Todo esto es bastante fácil de detectar y eliminar.
Dermatitis del pañal
La piel áspera en el trasero de un bebé puede convertirse en una manifestación de dermatitis del pañal, cuando la piel comienza a hincharse debido al exceso de humedad o se lesiona con el pañal. En este caso, además de descamarse la piel, aparecen zonas rojas inflamadas que parecen más densas y parecen elevarse por encima de la superficie. El enrojecimiento no tiene contornos claros, desaparece gradualmente y, a menudo, está cubierto de pequeñas pápulas (tubérculos), que pueden extenderse más allá del área enrojecida. Cuando el proceso comienza a desvanecerse, el enrojecimiento desaparece, pero queda descamación y, a veces, piel áspera. La dermatitis del pañal siempre se limita al área del pañal, las manchas son desiguales y, a menudo, se ven "goteo" alrededor de las bandas elásticas.
Esta situación difícilmente puede considerarse una variante de la norma, pero no hay motivo para entrar en pánico. Si toma medidas oportunas para evitar que se produzca una infección, podrá afrontar el problema sin la ayuda de un médico. El pañal debe cambiarse al menos una vez cada 2 horas. La piel del bebé debe mantenerse limpia, al cambiarle el pañal se deben eliminar los restos de orina con toallitas húmedas. Las áreas inflamadas se tratan con polvo de zinc o ungüento de zinc. Si el problema se limita a un leve enrojecimiento y descamación, se pueden utilizar cremas con efecto curativo (Bepanten).
Si, con cuidados regulares y cambios oportunos de pañales, la situación no cambia dentro de los 5 días, es necesario consultar a un médico.
Cuando la piel áspera es una enfermedad
- Urticaria
- Dermatitis atópica
- Eczema
- Soriasis
Otras enfermedades que pueden causar piel seca y escamosa incluyen: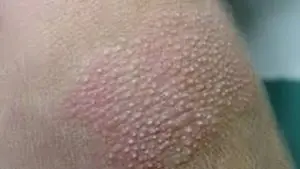
- hiperqueratosis folicular (piel de gallina);
- deficiencia congénita de tiroides (hipotiroidismo);
- diabetes mellitus congénita;
- una rara enfermedad hereditaria – la ictiosis;
Y también algunas condiciones corporales:
- falta de vitaminas;
- infestación helmíntica.
Enfermedades alérgicas
La alergia es uno de los principales problemas de nuestro tiempo: según la OMS, un tercio de la población de los países desarrollados ya padece una u otra de sus manifestaciones y en el futuro el número de estos pacientes aumentará. Los defensores de la teoría higiénica de las alergias creen: el problema es que vivimos en un mundo demasiado limpio, casi estéril, y el sistema inmunológico, debido a la falta de verdaderos "enemigos", ataca las proteínas de su propio cuerpo.
Las reacciones alérgicas y las enfermedades asociadas con una excesiva disposición alérgica del cuerpo a menudo se manifiestan en la piel.
Urticaria
En apariencia, esta reacción es similar a los rastros de una quemadura de ortiga; la piel se vuelve áspera, rugosa, se hincha, a veces aparecen ampollas (y a veces el asunto se limita a hinchazón). Las erupciones pican y pueden ser dolorosas al tacto. La piel y las membranas mucosas se ven afectadas, la erupción puede extenderse por todo el cuerpo, en la espalda y el abdomen, o ubicarse solo en ciertas áreas (por ejemplo, con una mayor sensibilidad a la radiación ultravioleta, la urticaria solar aparece solo en áreas abiertas del cuerpo). ).
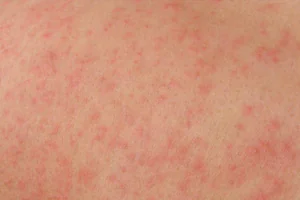
La urticaria puede ser provocada por alérgenos alimentarios (miel, cítricos), medicamentos, picaduras de insectos e incluso el frío y el sol.
Lo que distingue a la urticaria de las enfermedades de la piel es la rápida aparición de muchos elementos, mientras que en las enfermedades de la piel la erupción comienza con 1 o 2 elementos y se extiende durante algún tiempo. Además, a diferencia de las enfermedades de la piel, las erupciones con urticaria duran entre 1 y 2 horas, después de las cuales desaparecen. El peligro de esta afección es que la hinchazón de la membrana mucosa puede extenderse a los tejidos de la laringe y dificultar la respiración; esto se llama edema de Quincke. Esta condición requiere atención médica inmediata.
Para tratar la urticaria, es necesario eliminar el alérgeno y tomar un fármaco antialérgico (loratadina, fexofenadina, cetrin). Para las alergias alimentarias, se recomiendan sorbentes (Smecta, Polysorb, Enterosgel, Filtrum), que unirán algunos de los alérgenos y evitarán que entren en la sangre. Fenistil se puede utilizar tópicamente.
Dermatitis atópica
Esta es una de las causas más comunes de piel áspera en un niño. Según la OMS, hasta el 15% de la población mundial padece dermatitis atópica. Las niñas se enferman con más frecuencia que los niños. La enfermedad tiene una predisposición hereditaria: si uno de los padres tiene alguna alergia, la probabilidad de que el bebé desarrolle dermatitis atópica es del 20%; si ambos son alérgicos, la probabilidad de la enfermedad aumenta al 60%.
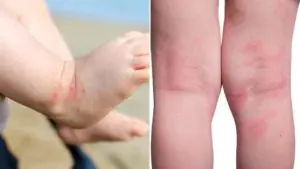
En esencia, la dermatitis atópica es una inflamación de la piel inmunodependiente, durante la cual se altera la formación del estrato córneo normal y la composición lipídica de la piel. Hablando en ruso, debido a la inflamación causada por una reacción alérgica, la piel produce muy poca grasa y demasiadas células córneas muertas, que normalmente deberían protegerla de las influencias externas, pero en la dermatitis atópica, al acumularse en cantidades excesivas, hacen que la piel se seque y bruto.
Síntomas
Las manifestaciones de la dermatitis atópica dependen de la edad. La enfermedad suele aparecer al año de edad. En los niños (niños de 1 a 2 años) predomina la inflamación activa. Aparecen manchas rojas y ásperas en la piel, cubiertas de pequeños nódulos (pápulas) y pequeñas ampollas que estallan. formando úlceras supurantes (erosiones). Estas erupciones se localizan en las mejillas de un niño de un año, con menos frecuencia en la frente y el mentón y en las manos.
A medida que el niño crece, la naturaleza de las erupciones y su prevalencia cambian. Por lo general, después de dos años, las zonas ásperas de la piel de un niño se vuelven menos brillantes, dejan de mojarse y comienzan a desprenderse. Y la piel misma se vuelve áspera, su patrón se intensifica y las lesiones se ven arrugadas y pueden agrietarse. La erupción se extiende al cuello y los hombros, las fosas del codo, las espinillas, las fosas poplíteas, los pliegues de los glúteos, las manos y los pies. Todos estos lugares pican activamente, el niño se rasca y puede infectarse. Luego aparecen costras purulentas y la temperatura aumenta.
También son posibles cambios en el rostro: los párpados se oscurecen, se pelan y se arrugan. Debido al rascado constante, las uñas se vuelven suaves, brillantes y sus bordes se desgastan.
Por lo general, la enfermedad se presenta como una serie de exacerbaciones y remisiones. Las exacerbaciones ocurren con mayor frecuencia en la estación fría y son provocadas no solo por los alérgenos, sino también por el estrés y los resfriados.
Tratamiento
El tratamiento de la dermatitis atópica es complejo y, a menudo, infructuoso. En primer lugar, es necesario minimizar el contacto con alérgenos.
- Se prescribe una dieta especial para esto.
Quedan excluidos de la dieta los huevos, el chocolate, los cítricos, las fresas, los jugos de fábrica, los productos semiacabados y las carnes ahumadas. A veces esto no es suficiente y hay que identificar específicamente alimentos que el niño no puede tolerar, por ejemplo, la leche de vaca.
Detengámonos con más detalle en la nutrición para la dermatitis atópica, porque en los niños son los alérgenos alimentarios los que con mayor frecuencia provocan la enfermedad. Si la enfermedad apareció antes de la introducción de alimentos complementarios, la madre deberá cuidar su dieta, excluyendo los productos mencionados anteriormente. También puede ocurrir una alergia a la leche de fórmula, luego el problema debe discutirse con un pediatra que lo ayudará a elegir un producto hipoalergénico (lamentablemente, ni un solo producto hipoalergénico garantiza la ausencia de una reacción).
Si uno o ambos padres son alérgicos, el bebé está predispuesto a sufrir dermatitis atópica. En este caso, los alimentos complementarios deben introducirse con especial cuidado: no intentes diversificar los gustos añadiendo un producto una vez a la semana. Sí, el proceso será más lento, pero será posible seguir la reacción del bebé.
Si ya se ha perdido el momento y en algún momento de la introducción de alimentos complementarios aparecen erupciones cutáneas, habrá que empezar de nuevo. Durante dos semanas, el bebé vuelve a la lactancia materna exclusiva. Luego comienza la alimentación complementaria con dosis mínimas de un nuevo producto, aumentando gradualmente la cantidad a lo largo de dos semanas. Sólo si es bien tolerado se añade el siguiente.
En los niños mayores, para quienes la leche materna ya no es una necesidad, sino un complemento de la nutrición, es necesario utilizar otros esquemas. En primer lugar, casi todo queda excluido de la dieta. Sólo se permite arroz o trigo sarraceno en agua sin aceite ni sal. Por lo general, es muy difícil sobrevivir a esta etapa: tanto el niño como, especialmente, las abuelas se indignan, intentan ponerles en las manos algo "sabroso" y acusan a la joven madre de abusar del niño. Intenta encontrar un aliado en la familia que se encargue del fuego.
Después de una semana de una dieta tan estricta, se añade un nuevo producto. Además, se permiten nuevos productos cada tres días. Todo lo que se come y bebe durante el día se registra cuidadosamente en un diario de alimentos. Preste atención a los alérgenos ocultos: por ejemplo, a menudo se añaden huevos a las chuletas caseras.
- Un cambio de escenario
Si tienes un bebé en casa con dermatitis atópica, tendrás que cambiar de ambiente. Debe quitar de su apartamento las alfombras, cortinas y otros “contenedores de polvo” que albergan ácaros del polvo. Si en casa quedan almohadas y edredones de plumas, tendrás que retirarlos también. Revise el baño en busca de hongos: a menudo comienza en lugares de difícil acceso, en las grietas de los azulejos. El hongo también deberá eliminarse periódicamente. La limpieza de la casa habrá que hacerla todos los días: el lavado de los suelos se puede sustituir por una aspiradora con filtro HEPA que no deje pasar pequeñas partículas. Una aspiradora normal, por el contrario, sólo dispersa los alérgenos en el aire. Si las finanzas lo permiten, un lavado de aire puede ser de gran ayuda, ya que mantendrá el nivel deseado de humedad (lo que tendrá un efecto beneficioso no solo en la piel del bebé, sino también de la madre), al mismo tiempo que limpiará el aire de polvo.
Es mejor bañar a su bebé sin jabón ni espuma. No debe agregar permanganato de potasio al agua; una vez que cicatriza la herida umbilical, el bebé no necesita esterilidad y el manganeso seca la piel. Las hierbas tampoco son útiles: ellas mismas pueden convertirse en un poderoso alérgeno. Después del baño, puedes lubricar la piel de tu bebé con cremas especiales: emolientes. Estas cremas son producidas por muchos fabricantes de cosméticos farmacéuticos. Se pueden utilizar varias veces al día.
La terapia con medicamentos funciona de dos maneras principales.
Terapia externa
Se utilizan ungüentos con efectos antiinflamatorios y antialérgicos.
- Los médicos suelen recetar ungüentos con hormonas (por ejemplo, acetato de metilprednisolona); no hay por qué tenerles miedo, estos medicamentos están indicados en las recomendaciones clínicas como terapia de primera línea. Los ungüentos modernos con glucocorticoides son seguros para un ciclo corto (no más de un mes). Pero la dosis debe observarse estrictamente. Una tira de crema que cubre la falange final del dedo índice es suficiente para extenderse sobre el área de dos palmas de un adulto. Si el área de la erupción es más pequeña, es necesario tomar cantidades mínimas del producto. No mezcle ungüentos hormonales con vaselina o crema para bebés; esto reducirá la concentración del principio activo y la eficacia del fármaco.
- Como alternativa a los ungüentos hormonales, se pueden recomendar los medicamentos pimecrolimus (Elidel), aprobado a partir de los tres meses, o tacrolimus (Protopic), permitido a partir de los dos años. Para las exacerbaciones frecuentes, se puede usar pimecrolimus o tacrolimus como profilaxis, dos veces por semana; de acuerdo con este régimen, se permite su uso durante un año o más.
- Las lesiones del cabello se tratan con champús que contienen piritiona de zinc.
- El alquitrán como remedio popular para el tratamiento de la dermatitis atópica es eficaz, pero tiene un efecto cancerígeno.
Terapia general o medicamentos antialérgicos sistémicos.
Loratadina (Claritin), ebastina (Kestin), cetirizina (Zyrtec). Reducen el picor, especialmente de noche, y la hinchazón de la piel.
Los niños mayores de tres años con manifestaciones cutáneas extensas se benefician de la radiación ultravioleta: si no es posible tomar el sol, se pueden utilizar dispositivos especiales en las salas de fisioterapia de las clínicas.
Si la dermatitis atópica aparece al año de vida, hay un 60% de posibilidades de que desaparezca con el tiempo. En general, cuanto más tarde se produce la enfermedad, es más probable que dure hasta la adolescencia y la edad adulta.
Eczema
Otra enfermedad hereditaria causada por una respuesta inmune inadecuada. A menudo se combina con problemas del tracto gastrointestinal y del tracto biliar.
El área de la piel se enrojece y se hincha, y aparecen pequeñas ampollas que estallan. dejando úlceras supurantes puntuales (erosiones), que los médicos llaman pozos eccematosos. Luego aparecen costras sobre ellos. A medida que se disuelve, aparecen nuevos elementos cerca, por lo que al mismo tiempo se pueden ver diferentes manifestaciones: enrojecimiento, ampollas, erosiones, costras, descamación. Los límites de las lesiones no están claros.
Las erupciones son simétricas, el niño tiene la piel áspera en brazos, piernas y cara. Las áreas dañadas se alternan con la piel clara, pareciendo un “archipiélago de islas”. Una vez que la inflamación cede, quedan áreas densas, oscurecidas (o, por el contrario, pálidas) con piel áspera y gruesa y un patrón mejorado, que gradualmente vuelven a la normalidad.
Cuando el cuero cabelludo se ve afectado, se produce eccema seborreico: costras escamosas y con picazón de color amarillento o gris, aparecen manchas hinchadas de color rosa amarillento en el cabello, detrás de las orejas y en el cuello, cubiertas de escamas escamosas de color amarillo graso.
En los niños, los primeros signos de eczema suelen aparecer entre los 3 y 6 meses. Sus manifestaciones son muy similares a las de la dermatitis atópica, el tratamiento también es similar: excluir todos los posibles alérgenos, incluidos los alimentos, ungüentos con glucocorticoides, antialérgicos orales, emolientes varias veces al día para mantener el equilibrio agua-grasa de la piel.
Soriasis
Otra enfermedad en la que los cambios en la piel son causados por una respuesta inmune inadecuada. Pero a diferencia de enfermedades anteriores, en la psoriasis el desencadenante es una infección: la enfermedad suele aparecer después de varicela, amigdalitis, infecciones intestinales o infecciones por hongos. La mayoría de las veces esto ocurre entre las edades de 4 y 8 años. El segundo pico de incidencia es la adolescencia.
Si en los adultos la psoriasis son placas rojas y escamosas ásperas y secas, en los niños la mayoría de las veces son manchas rojas e hinchadas que recuerdan mucho a la dermatitis del pañal, pero, a diferencia de la dermatitis del pañal, son escamosas. Estas manchas aparecen en los pliegues de la piel, en los genitales, la cara y la cabeza. Las placas pican y se desprenden profusamente. Especialmente al peinarse, a menudo se fusionan. Aproximadamente un tercio de las uñas de los niños cambian: aparecen hendiduras y rayas transversales en ellas. En la adolescencia, los codos suelen verse afectados: a su alrededor se acumulan grupos de placas con límites claramente definidos, la piel está áspera y enrojecida.
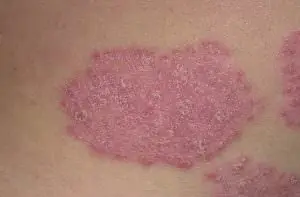
Al igual que la dermatitis atópica o el eczema, la psoriasis empeora. luego entra en remisión. La piel puede aclararse por completo o pueden quedar algunas placas "de reserva". La duración de la remisión varía desde varias semanas hasta decenas de años.
El tratamiento de la psoriasis comienza con una terapia local, cuyo objetivo es eliminar la descamación. Para ello, utilice ungüentos a base de ácido salicílico, que suavizan las escamas córneas. La pomada se aplica por la noche, se lava por la mañana y las placas se lubrican con ungüentos que contienen corticosteroides.
En casos severos, se prescriben retinoides por vía oral, medicamentos basados en formas activas de vitamina A. Pero esta es en realidad una terapia para condiciones extremas, que requiere supervisión médica obligatoria.
La radiación ultravioleta ayuda mucho: es útil que estos niños tomen el sol y, en invierno, utilicen fuentes artificiales de radiación ultravioleta.
Al igual que en la dermatitis atópica, se prescribe una dieta hipoalergénica.
Las manifestaciones de muchas enfermedades de la piel son muy similares, para un no especialista es difícil distinguir los diferentes tipos de erupción a partir de las descripciones. No es necesario que intente diagnosticar y prescribir un tratamiento usted mismo; existen dermatólogos para ello.
En el cuerpo humano, la piel es uno de los órganos más importantes. Realiza varias funciones a la vez: barrera, excretora, sensitiva, termorreguladora, de almacenamiento y otras. Por lo tanto, los padres deben controlar cuidadosamente el estado de la piel de su bebé desde la primera infancia.
Normalmente, la piel de un niño debe estar limpia, tersa, sin grietas ni inflamaciones. Si hay algún cambio (enrojecimiento o aspereza), los padres deben prestarle atención de inmediato. El cuerpo del niño indica que algo salió mal.
Si un niño tiene la piel seca, significa que el estrato córneo no contiene suficiente humedad. Su apariencia cambia: se vuelve áspera, arrugada, a veces incluso escamosa y pierde elasticidad. Pero eso no es lo peor. El peligro radica en el hecho de que aparecen microfisuras en la piel seca, a través de las cuales las bacterias patógenas penetran fácilmente en capas más profundas y provocan el desarrollo de enfermedades dermatológicas.
¿Por qué mi bebé tiene la piel seca?
La piel seca en un niño suele aparecer en los primeros tres años de vida en el período otoño-invierno o principios de primavera. Este fenómeno se puede observar tanto en partes individuales del cuerpo (brazos, piernas, cara) como en toda su superficie. La piel de los niños es muy sensible a los factores externos, su función protectora recién se está desarrollando. Por lo tanto, cuando aparecen manchas secas o erupciones en el cuerpo, es importante determinar qué artículos de higiene personal pueden causar irritación de la epidermis y excluir champús, jabones, geles y detergentes a los que el bebé pueda ser alérgico. Si su hijo tiene la piel seca, debe elegir únicamente productos de higiene y lavandería hipoalergénicos, preferiblemente sin olor fuerte y de colores brillantes.
No debes bañar a tu bebé con agua caliente, ya que tiende a resecar la piel, la temperatura óptima para este procedimiento es de 37°C.
Los cambios bruscos de temperatura también pueden provocar sequedad en la piel de un niño. Las heladas intensas y los vientos fríos suelen provocar irritación y enrojecimiento en la cara y las manos. Por eso, antes de salir, el bebé necesita lubricar las zonas expuestas del cuerpo con una crema especial.
Los sistemas de calefacción que funcionan en invierno secan el aire de los apartamentos, por lo que se recomienda utilizar humidificadores especiales durante este período.
La piel seca en un niño puede ser una reacción alérgica del cuerpo, por lo que debes prestar atención a la comida. Entre ellos se encuentran los que provocan alergias, en particular los cítricos y el chocolate.
Piel seca en los pies de un niño.
Muy a menudo, los niños tienen la piel seca en los pies. Especialmente en verano, pierde humedad hasta tal punto que empieza a agrietarse y doler. En este caso, es mejor usar zapatos abiertos con máximo acceso de aire. Para evitar que entre polvo y suciedad en las grietas, es necesario utilizar calcetines. Antes de acostarse, asegúrese de lavar los pies de su bebé con jabón para bebés, secarlos y lubricarlos con movimientos de masaje con una crema suavizante especial fortificada.
La piel seca de los pies de un niño es muy susceptible a infecciones, lo que puede provocar complicaciones. La conocida erupción por calor, la dermatitis del pañal y la dermatitis del pañal se propagan rápidamente si no se tratan adecuadamente, e incluso se puede formar una erupción pustulosa. Para evitar complicaciones, es necesario mostrarle al niño al médico lo antes posible y comenzar el tratamiento.
Tratamiento de la piel seca en niños.
La epidermis de los niños pequeños aún no es capaz de retener la humedad en cantidades suficientes, por lo que debe reponerse desde el exterior. La elección de la crema hidratante debe tomarse en serio, ya que la piel reacciona bruscamente a los irritantes externos. Si el niño tiene la piel muy seca, elegir un producto junto con el pediatra. Muy a menudo, en tales casos, los médicos recomiendan preparaciones externas que contienen urea, en particular la loción Excipial M, así como un ciclo adicional de vitamina A por un período de dos meses. Se absorbe mejor si lo dejas caer sobre un pequeño trozo de pan negro antes de comer. En algunos casos, si la piel del bebé está inflamada, se recetan vitamina E, suplementos de calcio y aceite de pescado. La dosis del medicamento la determina el médico.
Es mejor bañar a su hijo sin ningún detergente espumoso. Los baños de hierbas son muy eficaces en estos casos. Debe mezclar pétalos de rosa y flores de manzanilla en proporciones iguales, verter agua hirviendo sobre ellos y dejar reposar durante 15 a 20 minutos. Después de esto, cuela y agrega al agua. El procedimiento debe durar al menos 10 minutos. También es eficaz un baño con aceite de lino (1 cucharada será suficiente).
Después del baño, puedes darle un masaje a tu bebé, tratando la piel con una crema que contenga vitamina A.
Piel seca de un niño como signo de la aparición de la enfermedad.
A veces, la piel seca puede indicar la aparición de una enfermedad. Por lo tanto, si se produce enrojecimiento o irritación, los padres deben consultar a un médico para hacer un diagnóstico preciso, establecer la causa y comenzar el tratamiento. La piel seca en un niño, principalmente menor de 1 año, a menudo ocurre con dermatitis atópica. Se localizan áreas enrojecidas y con picazón intensa en la cara, sin afectar el triángulo nasolabial.
La descamación y las formaciones escamosas en los codos, las rodillas y las mejillas pueden ser signos de ictiosis, una enfermedad genética en la que se altera el proceso de queratinización de las células del cuerpo.
Si la piel de un niño está muy seca y pelada, lo más probable es que se trate de hipovitaminosis A y PP; el tratamiento con la ingesta de las vitaminas necesarias elimina los síntomas desagradables.
Hay que tener en cuenta que la piel seca puede ser causada por deshidratación por trastornos dispépticos (vómitos, diarrea) y sudoración excesiva.
Manchas secas en la piel del bebé.
A menudo aparecen manchas secas en el cuerpo de los niños, y esto no tiene nada de inusual ni de aterrador, porque es muy sensible. Pero los padres deberían preocuparse si no desaparecen durante mucho tiempo. En primer lugar, la causa de tales manchas puede ser fisiológica, ya que en los niños pequeños las glándulas grasas aún no funcionan completamente. En segundo lugar, el estado de la piel está influenciado por factores ambientales (temperatura y dureza del agua, humedad del aire, alimentos, jabón). Al principio, para suavizar las zonas afectadas, se puede utilizar un producto adquirido en la farmacia, por ejemplo, pantenol. Pero si las manchas secas en la piel del niño no desaparecen, conviene consultar a un médico, ya que pueden ser síntomas de enfermedades graves como dermatitis atópica, eczema y psoriasis.
Las dolencias de la piel suelen ser difíciles de tratar, pero un diagnóstico correcto realizado a tiempo facilita la tarea. Si hay signos de una determinada enfermedad de la piel a una edad temprana, es muy importante actuar de inmediato y prevenir su progresión. Sin el tratamiento adecuado en un centro médico, puede volverse crónica.
Video de YouTube sobre el tema del artículo:
La piel de los niños es como una prueba de fuego: indica instantáneamente problemas en el cuerpo y un cuidado inadecuado. Por eso es tan importante prestar atención a cualquier cambio en su condición. Hablemos de cómo desarrollar un algoritmo para el cuidado de la piel seca de los bebés.
- Principales características de la piel sana del bebé
- Causas de la piel seca en los niños.
- ¿Qué significa la piel seca en un niño?
- Piel seca en los pies de un niño.
- Cómo eliminar la piel seca
- Precauciones para la piel seca
- Reglas de cuidado en diferentes épocas del año.
- Medidas de prevención
- Descripción general de las herramientas
Principales características de la piel sana del bebé
Suave, delicada, aterciopelada: así hablamos habitualmente de la piel del bebé. Pero incluso si el niño está sano, no lo es inmediatamente después del nacimiento.
¿Por qué? Explica Alexander Prokofiev, dermatovenerólogo y experto médico de La Roche-Posay: “Después del nacimiento del bebé, su piel necesita adaptarse al entorno. En los recién nacidos este proceso aún no se ha completado, por lo que su piel es más seca, más susceptible a irritaciones, enrojecimientos y más fácil de lesionar. Con la edad, estas características desaparecen."
Por lo general, a la edad de dos años, el estrato córneo superior de la epidermis se espesa y la piel queda más protegida de las influencias externas. Las glándulas sebáceas y sudoríparas comienzan a trabajar más activamente y el proceso de termorregulación se normaliza gradualmente”.
Normalmente, la piel de un niño debe ser de color rosa pálido y tener buena turgencia, es decir, ser suave y elástica al tacto.
El agua del baño no debe estar demasiado caliente © iStock
Causas de la piel seca en los niños.
"La piel de los niños puede secarse bajo la influencia de factores tanto externos como internos", dice Alexander Prokofiev. Enumeremos las razones externas.
Al utilizar detergentes más de una vez por semana, el agua queda demasiado dura para bañarse (es mejor pasarla por un filtro).
Exposición al sol sin protección
La piel del bebé no es capaz de resistir los efectos de los rayos ultravioleta, por lo que los niños menores de un año pueden mantenerse al sol durante no más de cinco minutos al día, e incluso entonces "bajo la cubierta" de cremas especiales para bebés con alto contenido de FPS.
Aire interior seco y sobrecalentamiento
El aire sobrecalentado es una prueba del imperfecto sistema de termorregulación del niño: la piel se enrojece, se calienta y aparece irritación. Lo mismo sucede si abrigas demasiado a tu bebé.
El aire frío que entra en contacto con la delicada piel del bebé puede provocar enrojecimiento, sequedad e irritación.
Los factores internos pueden deberse a:
mala nutrición, que se expresa en falta de vitaminas;
algunas enfermedades, principalmente cutáneas y endocrinas;
¿Qué significa la piel seca en un niño?
La piel muy seca del bebé es motivo de preocupación. Es más vulnerable, se lesiona fácilmente y la piel dañada es más susceptible a las infecciones, especialmente en la infancia.
Además, la sequedad puede indicar la presencia de:
ictiosis (un trastorno de la queratinización de la piel, que se manifiesta en forma de formación de escamas);
otras enfermedades, incluida la diabetes.
Si la sequedad es una característica persistente de la piel de su hijo, tiene sentido consultar primero con su pediatra y luego acudir a un dermatólogo para recibir el tratamiento adecuado.
Parches secos de piel en la cara y el cuerpo del niño.
La fricción de los zapatos y la ropa también puede provocar enrojecimiento y descamación de la delicada piel del bebé. A veces, la causa de la hipersensibilidad son las enfermedades mencionadas anteriormente. En cualquier caso, elija ropa y zapatos para su bebé elaborados con materiales naturales y utilice polvos hipoalergénicos para niños para lavar. Para evitar los pies secos en verano, es mejor usar zapatos abiertos.
Cómo eliminar la piel seca
Utilice cremas, lociones o leches corporales humectantes elaboradas específicamente para la piel de los niños. En dichos productos siempre está escrito para qué edad están destinados.
El agua para bañar al bebé no debe estar caliente. La temperatura óptima para el baño es de 36 a 37 grados.
Bañe a su hijo todos los días, pero no use detergentes más de una vez por semana. Elija fórmulas delicadas especiales para esto.
Hidrata las zonas secas con crema, leche o loción para bebés.
Una condición importante contra la piel seca en los niños es el régimen de bebida © iStock
Precauciones para la piel seca
La piel seca genera mucha ansiedad en el niño. Pica, pica, se descama: todo esto provoca mal humor y mal humor. ¿Qué pueden hacer los padres en esta situación? En primer lugar, elimine cualquier factor que provoque sequedad en la piel del bebé.
No es recomendable utilizar jabón al bañarse y lavarse la cara, reseca la piel.
Las esponjas fabricadas con materiales rugosos también son dañinas. El lavado debe ser lo más suave posible.
No envuelvas a tu bebé mientras camina para evitar que sude.
No te automediques. Si la piel seca persiste, consulte a un médico.
Reglas de cuidado en diferentes épocas del año.
La piel de un niño necesita protección tanto del calor como del frío.
Recuerda que no debes exponerte al sol durante las horas de más calor, de 11 a 16 horas. En la playa, asegúrese de llevar una camiseta y un sombrero panamá a su bebé, y use protector solar para niños. Cuando regrese de una caminata, lávese la crema SPF y aplique una crema hidratante en la piel.
La exposición al aire interior frío y seco contribuye a la sequedad excesiva de la piel. Instale un humidificador en su casa o cubra periódicamente los radiadores con una toalla mojada. Hidrata la piel de tu bebé después del baño.
Medidas de prevención
Para evitar la piel seca, ofrézcale a su hijo algo de beber con frecuencia. Asegúrese de que haya suficientes vitaminas en su dieta. Hidrata la piel de tu bebé después del baño. En su cuidado, utilice únicamente productos hipoalergénicos testados por dermatólogos.
Las cremas deben incluir componentes hidratantes y calmantes: pantenol, niacinamida, aceites (karité, oliva, germen de trigo), óxido de zinc, vitaminas A, B, E, F, extractos de plantas (manzanilla, caléndula, hilo).
Descripción general de las herramientas
Leche para pieles muy secas Lipikar Lait, La Roche-Posay
Fórmula con manteca de karité, agua termal y niacinamida nutre la piel y restaura su barrera lipídica. Adecuado para uso en bebés, niños y adultos.
Gel limpiador para la piel Lipikar Gel Lavant, La Roche-Posay
Contiene manteca de karité y niacinamida y no contiene fragancias ni parabenos. Tiene propiedades calmantes para la piel, apto para toda la familia.



