Когато човек развие инфаркт на миокарда, кръвотокът в един или повече коронарни съдове се нарушава. Това води до дисбаланс между нуждата на миокардиоцитите от кислород и неговото снабдяване. Промените в метаболизма поради липса на хранителни вещества влошават състоянието на засегнатата тъкан. В резултат клетките на сърдечния мускул започват да некротизират и умират. На мястото на мъртвата тъкан се образува белег. В тази статия искам да говоря за механизма и възможните последици от такава „замяна“.
Механизъм на развитие
По време на развитието на остър инфаркт настъпва рязко нарушение на кръвоснабдяването на миокарда поради следните причини:
- Разкъсване на атеросклеротична плака под въздействието на рязък скок на налягането, повишена сърдечна честота и ускорение и ускорен кръвен поток през коронарните съдове.
- Запушване на кръвоносните съдове поради сгъстяване на кръвта (ускоряване на агрегацията на тромбоцитите, активиране на коагулационната система, намалена скорост на лизис на кръвния съсирек).
- Спазъм на коронарната артерия (вазоконстрикция).
Често наблюдавах пациенти, при които няколко фактора бяха идентифицирани като причина за заболяването с увреждане на миокарда. При млади пациенти вазоспазмът често е в основата на патологични нарушения, които не могат да бъдат определени след началото на лечението.
Експертен съвет
Силно препоръчвам да започнете лечение в болница веднага след остра атака, тъй като само в този случай е възможно да се ограничи по-нататъшното разпространение на некрозата и да се сведат до минимум необратимите промени в миокарда.
Изследването на хистологични проби потвърждава разрушаването на сърдечния миоцит 20 минути след развитието на исхемия. След 2-3 часа липса на кислород запасите от гликоген се изчерпват, което бележи необратимата им смърт. Заместването на миокардита с гранулационна тъкан става в рамките на 1-2 месеца.
Както показва моята практика и наблюденията на колеги, белегът на сърцето окончателно се консолидира след шест месеца от момента на появата на първите симптоми на остър инфаркт и представлява участък от груби колагенови влакна.
Класификация
Сърдечните белези могат да бъдат класифицирани според тяхното местоположение и степен на разпространение.
Те могат да бъдат разположени по протежение на коронарните съдове:
- Нарушаването на кръвотока в предната интервентрикуларна артерия води до исхемия с последваща поява на белег в областта на преградата между вентрикулите, включваща папилите и страничната стена, както и по предната повърхност и върха на лявата вентрикул.
- Инферо-задната и страничната част се засягат, когато лявата циркумфлексна коронарна артерия е блокирана.
- Проблемите с кръвоснабдяването на миокарда в дясната артерия водят до необратими промени в дясната камера и могат да засегнат задната долна част на лявата камера и септума. Но такова нарушение е изключително рядко.
Според вида на разпространение белезите могат да бъдат локални (фокални), които могат да бъдат сравнени с белег по тялото, или дифузни (множествени). Специалистите наричат втория вариант дистрофични промени в миокарда.
Как се проявява белегът?
Острият период на инфаркт се характеризира с различни клинични прояви. Основният симптом е болката, която може да бъде облекчена изключително с наркотични аналгетици и може да се наблюдава от час до 2-3 дни. Тогава синдромът на болката изчезва и започва образуването на зона на некроза, което отнема още 2-3 дни. След това идва период на заместване на засегнатата област с рехави влакна на съединителната тъкан.
Ако се използва правилната тактика на лечение, се отбелязват следните симптоми:
- развитие на компенсаторна хипертрофия;
- елиминира се нарушение на ритъма (което често придружава острия период);
- толерантността към стрес постепенно се увеличава.
Ако белег, който се появява на сърцето, пресича проводните пътища, по които се движи импулсът, се записва нарушение на проводимостта, като пълна или частична блокада.
В случай на успешно възстановяване след първичен дребноогнищен инфаркт, не забелязах значителни нарушения, свързани с функционирането на сърцето при моите пациенти.
Ако пациентите са образували голям белег или много малки, се наблюдават следните отклонения:
- диспнея;
- повишен сърдечен ритъм;
- появата на оток;
- разширяване на левите камери на сърцето;
- колебания на налягането.
Колко опасно е това?
Най-опасното е развитието на белег в резултат на широкофокални или трансмурални инфаркти, както и няколко повтарящи се нарушения в различни басейни на коронарните съдове с дифузни множествени лезии.
В случай на голяма област на увреждане или широко разпространена кардиосклероза, останалите здрави клетки не могат напълно да компенсират работата на увредените кардиомиоцити. Честотата и силата на контракциите се увеличават, за да осигурят органите и тъканите с кислород и необходими вещества.
В резултат на това се развива тахикардия, с появата й натоварването на сърцето става още по-голямо, което води до разширяване на лявата камера и предсърдието. С напредването на стагнацията на кръвта се появява в дясната страна с развитието на сърдечна недостатъчност.
Наблюдавах и друг вид усложнение: белег на сърцето след сърдечен удар с обширно и дълбоко увреждане на всички слоеве на органа предизвика образуването на аневризма поради изтъняване на стената му.
Причините за появата на такъв дефект са:
- трансмурална лезия;
- повишено кръвно налягане;
- повишено кръвно налягане вътре в вентрикула;
- прекомерна физическа активност на пациента, отказ за спазване на режима.
Аневризмата води до бързо развитие на сърдечна недостатъчност, образуване на париетален тромб и тежка стагнация в системното кръвообращение. Често се усложнява от тежки ритъмни нарушения, водещи до смърт (пароксизмална тахикардия и вентрикуларна фибрилация).
Диагностика
За да установя диагноза, провеждам проучване и изучавам медицинската история (главно включва исхемична болест на сърцето с анамнеза за инфаркт). Външният преглед обикновено разкрива повишена честота на дишане, отслабване на сърдечните звуци по време на аускултация, наличие на оток и различни ритъмни нарушения. Определено ще си направя измерване на кръвното.
След това ви изпращам на следното изследване:
- общ и биохимичен кръвен тест, коагулограма (ще помогне за установяване на съпътстващи заболявания, нива на холестерол и време на съсирване);
- EchoCG или ултразвук на сърцето помага да се установи наличието на локализирани или дифузни области на съединителната тъкан, ви позволява да изясните местоположението и степента на разпространение;
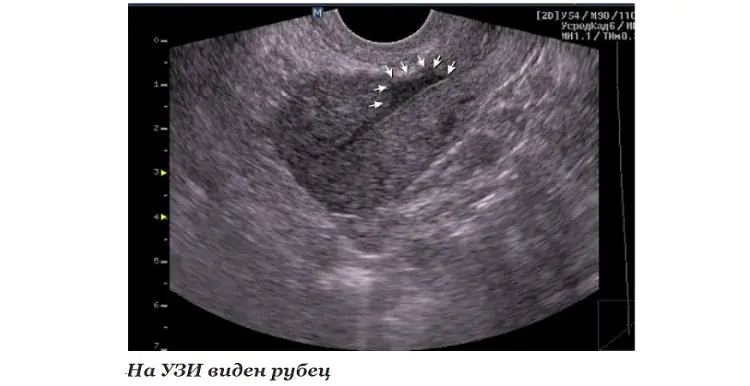
- ЯМР помага за визуализиране и надеждна оценка на засегнатата област;
- необходима е сцинтиграфия за определяне на дисфункционални зони на миокарда.
С помощта на ЕКГ след трансмурален и широкоогнищен инфаркт е възможно да се изясни къде се намира белегът върху болното сърце.
Определя се от наличието на Q зъбец в различни отвеждания, както може да се види в таблицата.
Локализация на слединфарктен белег в лявата камера
Под въздействието на различни неблагоприятни фактори може да започне процесът на смърт на сърдечните клетки. В резултат на това те се заменят с белези, характеризиращи се с високо съдържание на протеини и колаген. В медицината патологията обикновено се нарича кардиосклероза. Важно е да се разбере, че белегът на сърцето е състояние, което представлява опасност не само за здравето, но и за живота на пациента. В тази връзка, когато се появят първите тревожни признаци, трябва да се свържете с кардиолог. Специалистът ще издаде направление за цялостна диагностика, въз основа на резултатите от която ще създаде най-ефективния режим на лечение. Терапията може да включва както консервативни, така и хирургични техники.
Патогенеза
Важно е да се разбере, че белегът на сърцето е защитна реакция на тялото, която възниква, когато се образуват некротични огнища. В повечето случаи смъртта на клетките на сърдечния мускул настъпва след инфаркт.
Веднага след като започне процесът на клетъчна смърт, в тази област започва да се образува съединителна тъкан. По този начин тялото се опитва да предотврати увеличаване на зоната на некроза. Белегът върху сърцето след инфаркт обаче не може да изпълнява функциите на органа. Ето защо образуването на съединителна тъкан е само временно решение на проблема, което често води до развитие на животозастрашаващи патологии.
Важно е да се разбере, че белегът на сърцето е състояние, което предотвратява развитието на остра миокардна недостатъчност и смърт. Но също така забавя развитието на всякакви усложнения. Това се дължи на факта, че сърдечната недостатъчност придобива хронична форма, характеризираща се с постоянно редуване на периоди на ремисия и рецидив.
Етиология
Белегът винаги се образува в областта на разкъсването на мускулните влакна или в областите на некроза. Тялото започва синтеза на протеин фибрин, който за кратко време запълва щетите.
Причини за белези по сърцето:
- Тромбоза и емболия на кръвоносните съдове. Според статистиката половината от населението на света на възраст над 40 години страда от патологични промени. Например, комбинация от повишено съсирване на кръвта и дори началния стадий на атеросклероза води до тромбоза. Полученият съсирек от течна съединителна тъкан частично стеснява лумена на съда. В резултат на това сърдечните клетки не получават необходимото количество хранителни вещества и кислород и започват да умират. Тази ситуация е животозастрашаваща, така че фиброзните промени настъпват много бързо.
- Миокардит. Една от най-честите причини за сърдечни белези. Под въздействието на неблагоприятни фактори (алергия, инфекция и др.) Миокардната мускулна тъкан се възпалява. В резултат на това се развива дилатация, която кара сърцето да се износва и да се уврежда. Впоследствие микротравмите се заместват от съединителна тъкан.
- Сърдечна исхемия. Този термин се отнася до патологично състояние, характеризиращо се с хронично кислородно гладуване на миокарда. В резултат на това се стартира процесът на дегенеративно-дистрофични промени.
- Сърдечен удар. След него най-често се появява белег на сърцето. Опасността е, че понякога инфарктът е асимптоматичен и промените се откриват само на ЕКГ.
Лекарите определят миокардната дистрофия като отделна причина за образуване на белези. Това е патологично състояние, при което се забелязват атрофични промени в сърцето, тоест тъканта е по-слаба и по-тънка, отколкото трябва да бъде.
- Недостиг на витамини в организма.
- Липса на магнезий, калций и калий.
- Излишно телесно тегло.
- Честа и интензивна физическа активност.
Лекарите казват, че ако поне един близък роднина има сърдечен белег след инфаркт, е необходимо да посещавате кардиолог годишно за профилактика.
Видове белези
На фона на различни патологии може да се образува фиброза от един от трите вида:
- Фокална. Има ясни граници и определено местоположение. Например белегът може да е на задната стена на сърдечния мускул.
- дифузно. Различава се по това, че засяга всички тъкани.
- Дифузно-фокална. Тази форма е смесена. Характеризира се с наличието на малки патологични огнища, които са равномерно разпределени по цялата повърхност на сърцето. Понякога белезите растат заедно.
Кардиолозите казват, че белезите по сърцето са патология, чието лечение е не само сложно, но и продължително. В повечето случаи лекарите създават план за лечение, насочен към поддържане на функционирането на органа.
Клинични проявления
Симптомите и тяхната тежест пряко зависят от това какво заболяване е причинило увреждане на мускулната тъкан. Кардиолозите казват, че белези по сърцето след инфаркт (снимка на засегнатия орган е показана схематично по-долу) могат да се образуват в продължение на няколко години. В този случай процесът често протича безсимптомно.
Липсата на клинични прояви се дължи на факта, че органът успява да поддържа контрактилитета и да компенсира обема на нормалната тъкан. Когато вече не може да функционира пълноценно, се появяват следните симптоми:
- Болезнени усещания в гърдите.
- Силен задух.
- Подуване на лицето и крайниците.
- Тежка умора дори след незначително физическо натоварване.
- Повишена степен на умора.
С течение на времето върховете на пръстите на горните и долните крайници придобиват синкав оттенък. Това е специфичен признак на тежка сърдечна недостатъчност. На този етап лекарите предприемат мерки за предотвратяване на по-нататъшно увреждане на сърцето. Често единственият начин да се спаси животът на пациента е операцията.
Диагностика
Ако се появят първите тревожни признаци, трябва да се свържете с кардиолог възможно най-скоро. Специалистът ще събере анамнеза, ще проведе физически преглед и ще издаде направление за цялостна диагноза, включително следните изследвания:
- ЕКГ.
- Доплерография.
- ЕхоКГ.
- Рентгенов.
- Коронарна ангиография.
Въз основа на резултатите от диагнозата лекарят изготвя най-ефективния режим на лечение. В тежки случаи той оценява осъществимостта на хирургическата интервенция.
Медикаментозно лечение
Консервативната терапия включва приемане на лекарства, чиито активни компоненти спомагат за поддържане на сърдечната функция. Освен това пациентите трябва да следват принципите на здравословния начин на живот.
Изборът на лекарства се извършва от лекуващия лекар въз основа на резултатите от диагностиката. Кардиологът предписва лекарства, които подобряват работата на сърцето чрез ускоряване на метаболитните процеси и възстановяване на циркулацията на течната съединителна тъкан.
Ефективен метод е лечението със стволови клетки. На фона на тяхното използване в тялото се стартират естествени процеси на възстановяване на засегнатите тъкани. Те се забелязват скоро след въвеждането на кардиомиобласт (специфичен клетъчен елемент). По време на лечението се възстановява контрактилитета на органа и се подобрява кръвообращението. Освен това атеросклеротичните плаки се разтварят, съдовите стени се укрепват и некрозата се предотвратява.
Ако инфарктът се развие в резултат на исхемична болест, е показано спешно медицинско лечение, което включва приемане или интравенозно приложение на следните лекарства:
- Бета блокери.
- Диуретици.
- Метаболити.
- Нитрати.
- Ацетилсалицилова киселина.
Ако по време на ЕКГ е открит белег на сърцето, трябва да сте подготвени за факта, че той ще се увеличи по размер още няколко месеца. Тази информация е от значение и за пациенти, които вече са били подложени на лечение. Ако здравето ви внезапно се влоши, трябва да се обадите на линейка. Възможно е да се наложи спешна операция.
Самолечението е строго забранено. Грешният избор на лекарство може да бъде фатален.
Инсталиране на пейсмейкър
Това е вид хирургично лечение, при което хирургът имплантира на пациента устройство, чиято задача е да поддържа нормална сърдечна проводимост и ритъм. Инсталирането на пейсмейкър няма противопоказания. С други думи, операцията може да се извърши дори при деца.
В редки случаи устройството се отхвърля от тялото. Обикновено това се случва при 2-8% от пациентите в напреднала възраст.
Трансплантация на донорски органи
Това е радикална операция, която се извършва само ако е невъзможно да се спаси животът на пациента с други методи. Трансплантация на донорски органи се извършва само на лица под 65 години.
Противопоказанията са сериозни патологии на вътрешните органи, което на практика е много рядко, тъй като например атеросклерозата и исхемията са в списъка с ограничения.
Байпас операция
Същността на операцията е да се разшири лумена на засегнатите кръвоносни съдове. По правило този вид хирургична интервенция се предписва при тежка атеросклероза. Това е заболяване, при което по стените на кръвоносните съдове се натрупват плаки, състоящи се от „лош“ холестерол. Те стесняват лумена, в резултат на което сърцето не получава необходимото количество кислород и хранителни компоненти. Естествената последица е тъканна некроза.
Ако луменът е напълно блокиран от плаки, хирургът създава нов съд, за да заобиколи засегнатия. Това може значително да подобри храненето на тъканите и съответно работата на сърцето.
Отстраняване на аневризма
Това е специфична издутина, която най-често се образува в областта на лявата камера или задната стена. След отстраняване на аневризма кръвта спира да застоява и сърдечният мускул отново получава необходимото количество хранителни вещества и кислород.
Защо белезите са опасни?
Много пациенти се интересуват колко дълго живеят с белег на сърцето. Важно е да се разбере, че прогнозата зависи не само от основното заболяване, но и от навременното посещение на лекар. Какво е това, причините за белези по сърцето, как да се лекува патологията - кардиологът предоставя цялата информация относно заболяването по време на назначаването.
Най-неблагоприятната прогноза се счита, ако белегът се е образувал в областта на лявата камера. Тази област е подложена на най-голямо натоварване, което означава, че нейното увреждане неизменно ще доведе до развитие на сърдечна недостатъчност. В допълнение, други органи (включително мозъка) ще започнат да страдат от хипоксия, като не получават необходимото количество кислород.
Животозастрашаващо състояние е и състояние, при което са засегнати както лявата камера, така и митралната клапа. В този случай се развива животозастрашаваща патология - аортна стеноза.
Ако се консултирате с лекар навреме и следвате всички препоръки, пациентът има всички шансове да живее много дълго време.
Предотвратяване
Кардиосклерозата е заболяване на сърдечно-съдовата система. В тази връзка както първичната, така и вторичната профилактика се състои в спазване на следните правила:
- Балансирана диета.
- Редовна, но умерена физическа активност.
- Отказване от пушенето и пиенето на алкохолни напитки.
- Избягване на изпадане в стресови ситуации.
- Чести разходки.
- Балнеолечение.
Освен това е необходимо ежегодно да се преглежда от кардиолог, за да се предотвратят патологии на сърдечно-съдовата система.
Накрая
Понякога, въз основа на резултатите от изследването, лекарят диагностицира "белег на сърцето". Какво означава това понятие? Белегът на сърцето е патологично състояние, което е вид защитна реакция на тялото към увреждане на миокарда. Образуването на плътна съединителна тъкан се задейства, когато целостта на мускула е нарушена или когато върху него се появят области на некроза. Въпреки това, патологията се нуждае от лечение. Важно е да се разбере, че белегът не може да изпълнява функциите на сърцето, което означава, че рано или късно ще предизвика развитието на други заболявания. Въз основа на резултатите от инструменталната диагностика лекарят изготвя схема на лечение. Планът за лечение може да включва както консервативни, така и хирургични методи.
Белег след инфаркт винаги се появява на мястото на мъртва тъкан. Съединителната тъкан изпълва определени области на миокарда. Тя не е еластична като сърдечната тъкан и не може да се съкращава, така че значително нарушава нейното функциониране. За отстраняване на проблема се използват хирургични и алтернативни методи на лечение.
Защо се образува
Белегът е съединителната тъкан, която запълва пространството, образувано на мястото на увреждане на част от миокарда. Този процес възниква в резултат на възпалителни заболявания или след инфаркт. Такова увреждане на сърдечния мускул често е свързано с атеросклеротични промени в кръвоносните съдове.
Ако кислородът не достигне тъканите на сърцето и клетките започнат да умират, впоследствие на това място ще се образува белег. Проблемът може да възникне и когато:
- сърдечна форма на ревматизъм. Патологията се характеризира с възпаление на миокарда и сърдечните мембрани. Заболяването се развива в резултат на инфекции, причинени от инфекция със стрептококи. В този случай епикардът е засегнат, впоследствие се белези и задебелява. Това ви позволява да поддържате нормална сърдечна дейност;
- коронарна болест на сърцето. Води до смърт в 90% от случаите. Развива се в резултат на белези или може да бъде причина за това, причинявайки сърдечен удар;
- инфаркт на миокарда. Ако човек оцелее след атака и се подложи на курс на лечение, тогава раната постепенно се образува поради некротични белези. Това заболяване най-често причинява увеличаване на количеството на съединителната тъкан в сърцето.

Белезите се появяват не само поради патологии на сърцето и кръвоносните съдове.
Ако човек не се храни правилно, постоянно е изложен на стрес и страда от нарушения на ендокринната система, тогава той има всички шансове да развие кардиосклероза.
Подмяната на мускулните влакна и деформацията на клапата възникват под влияние на:
- захарен диабет;
- анемия;
- амилоидоза;
- наднормено тегло;
- метаболитни нарушения;
- прекомерна физическа активност, която кара сърцето да се износва по-бързо;
- хемосидероза.
Рядко се открива патология при новородени, която е свързана с вродени сърдечни дефекти.

Случва се хората да получат инфаркт, без да забележат. Ако симптомите са леки, тогава атаката се бърка с тахикардия или стенокардия.
Някои хора със задушаваща кашлица отиват при терапевт, който предписва цялостен преглед. Изследванията под формата на ултразвук или електрокардиография разкриват кардиосклероза.
Заболяването изисква лечение, което се провежда след идентифициране на основната причина за нарушенията.
Защо патологията е опасна?
Белегът върху сърцето след инфаркт е опасен за развитието на сериозни усложнения. Последствията зависят от количеството съединителна тъкан в миокарда. Въз основа на това кардиосклерозата се разделя на следните форми:
- дифузен. В този случай стените на сърдечния мускул се удебеляват равномерно и върху тях се появяват точковидни огнища на съединителната тъкан. В този случай не се появяват големи белези;
- голямо фокусно. Това е най-опасната форма на кардиосклероза. При него големи засегнати участъци се заменят с фиброзна тъкан, която губи способността си да се съкращава. Това е придружено от нарушения, водещи до смъртта на пациента;
- дребноогнищен. С такава диагноза можете да разчитате на благоприятна прогноза, ако лечението се проведе навреме и правилно. Заболяването се развива след микроинфаркти. След пристъп се образува малък белег, който не засяга функциите на органа.
Ако белегът е малък, тогава човек може дори да не забележи появата му. Проблемът се открива при рутинен преглед. Препоръчително е диагнозата да се постави на ранен етап, преди белегът да се е втвърдил и да може да бъде премахнат.
Какво да направите, ако се открие белег
Има определени симптоми, които показват наличието на кардиосклероза. При патология пациентът се оплаква от:
- недостиг на въздух;
- ускорен сърдечен ритъм;
- повишена умора;
- студенина и изтръпване на крайниците;
- подуване на лицето;
- намалена производителност. Физическото натоварване е много трудно поносимо;
- синя кожа на върха на пръстите.
Ако има белези по сърцето, човек ще забележи пароксизмална болка в гърдите, бледност на кожата поради недостатъчно кръвоснабдяване на тъканите поради намалена функционалност на сърцето.

Ако се открие белег, трябва да посетите кардиолог и да се подложите на допълнителни прегледи. Това ще ви позволи да идентифицирате или изключите съпътстващи заболявания. Кардиосклерозата рядко се развива самостоятелно. Това обикновено е следствие от други патологии.
По време на прегледа ще се оцени състоянието на кръвоносните съдове и ще се определи броят на зоните на увреждане. Ако се открият кръвни съсиреци и холестеролни плаки, ще бъдат предписани лекарства за разреждане на кръвта, ускоряване на метаболизма и понижаване на кръвното налягане.
Възможно е да се спре некрозата на сърдечната тъкан, но е невъзможно да се обърнат промените, които са настъпили. Следователно пациентът ще трябва да бъде прегледан на всеки шест месеца, за да забележи навреме влошаване.
Лечението е насочено към спиране на развитието на патологичния процес.
Терапия
Белегът, причинен от инфаркт на миокарда, се лекува комплексно. Първо се предписват лекарства за възстановяване на работата на сърцето, подобряване на кръвообращението и ускоряване на метаболизма. Лекарствата се избират индивидуално.
Трудно е да се каже точно кога започват белези след инфаркт. Това е дълъг процес, който може да бъде спрян с навременна диагностика.
В тежки случаи операцията не може да бъде избегната. В този случай се инсталира пейсмейкър или кардиовертер-дефибрилатор за поддържане на нормална сърдечна проводимост и ритъм. За кардиосклероза те също могат да направят:
- Трансплантация на живо сърце. Операцията е скъпа и се извършва до 65-годишна възраст при липса на сериозни заболявания на вътрешните органи. Трансплантацията на сърце носи висок риск сърцето на донора да не оцелее.
- Маневрени. Луменът на стеснените коронарни артерии се разширява с помощта на шънтове. Процедурата се извършва при атеросклероза.
- Отстраняване на аневризма. Най-често се образува в областта на лявата камера, нейната задна стена. По време на лечението изпъкналата част от сърдечния мускул се изрязва.
Белегът остава след хирургично лечение, но в сравнение с фиброзата не представлява опасност за здравето.

Медицината е постигнала голям напредък в лечението на патологията. Така днес стволовите клетки се използват за премахване на слединфарктни белези. Проблемът може да бъде успешно решен, ако приложите тази техника седмица след инфаркт.
Стволовите клетки спомагат за заместването на увредените клетки и успешно премахване на кардиосклеротичните промени.
Благодарение на въвеждането на стволови клетки е възможно белегът да се замени с първични клетки на сърдечния мускул, наречени кардиомиобласти. Това частично или напълно възстановява контрактилитета на сърцето.
Навременната терапия със стволови клетки ще позволи:
- възстановяване на съдовата тъкан по естествен път;
- почистват съдовете от отлагания и разширяват лумена им;
- повишаване на съдовата еластичност;
- подобряване на притока на кръв към всички органи и тъкани.
Тази техника ви позволява да развиете мрежа от странични съдове. Те ще увеличат пълненето на сърцето с кръв и ще премахнат признаците на инфаркт. Новите здрави и здрави съдове ще наситят сърцето с компоненти, необходими за нормалното функциониране.
За да се възстанови функцията на миокарда, пациентът трябва да се храни правилно, предимно с растителна храна, да се откаже от лошите навици, да приема всички предписани от лекаря лекарства и да се подлага на редовни прегледи. Това ще избегне влошаване на ситуацията и развитие на усложнения.



