Es ist schwer, nicht beunruhigt zu sein, wenn die zarte Haut des Babys plötzlich rau und rau wird. Was ist passiert, warum ist die Haut rau geworden und ist das gefährlich? Soll ich zum Arzt gehen oder versuchen, alleine klarzukommen?
Generell lassen sich Situationen, in denen man herausfinden muss, warum ein Kind raue Haut hat, in mehrere grundsätzlich unterschiedliche Gruppen einteilen:
Wenn es keine Krankheit ist
Trockene, raue Haut bei einem Kind kann entweder krankheitsbedingt oder einfach durch den Einfluss äußerer Faktoren entstehen: Kälte, Wind, Reibung.
Reibung
Beispielsweise kann die Haut an den Ellbogen eines Kindes rau, faltig und dunkel werden, einfach weil man sich beim Liegen, Fernsehen oder beim Spielen mit Geräten oft darauf stützt. Die gleichen rauen, braunen oder rosafarbenen, trockenen, rauen Stellen können auf der Oberseite des Fußes auftreten, wenn das Kind die Angewohnheit hat, mit einem Bein unter ihm zu sitzen, das ständig an der Polsterung des Stuhls reibt.
Ähnliches kann auch an der Haut der Beine passieren, seltener auch an den Hüften, wenn man Wollhosen direkt am Körper trägt. In diesem Fall sehen die rauen roten Flecken wie eine Gänsehaut aus. Eigentlich ist es so, Reizungen entstehen durch den Einfluss grober Wolle auf die kälteempfindliche Kinderhaut (ähnliche Probleme treten jedoch auch bei Erwachsenen auf).
Kalter Wind
Kinder im Alter von 7 bis 10 Jahren, die anfangen, selbstständig zu laufen, können Pickel an den Händen entwickeln: die Folge von Kälte, Feuchtigkeit und Wind (am häufigsten beim Gehen in nassen Fäustlingen oder ganz ohne Fäustlinge). Auf der Haut bilden sich kleine raue Beulen, sie wird rot und schält sich ab.
In all diesen Fällen ist kein medizinischer Eingriff erforderlich. Es reicht aus, die Gewohnheiten des Kindes zu ändern, damit die Haut nicht immer wieder verletzt wird, und die Peelingbereiche mit einer reichhaltigen, pflegenden Creme zu schmieren.
- Das kann heimische Handcreme mit Vitamin F, blaues Nivea, Vaseline sein.
- Eines der Volksheilmittel ist Gänsefett.
- Es wird nicht empfohlen, Öle in reiner Form zu verwenden: Jedes Öl spendet erst nach dem Peeling wirksam Feuchtigkeit, wenn keratinisierte Partikel der Epidermis entfernt wurden. Es lohnt sich nicht, bereits gereizte empfindliche Haut zu schrubben, um sie nicht noch mehr zu verletzen.
Bei einem Neugeborenen und einem Kind bis zu einem Jahr
In den ersten zwei Lebenswochen können trockene, raue Haut und feine Abschuppungen am Bauch und an den Seiten des Babys normal sein: Dies kommt bei etwa einem Drittel der Babys vor. Nach der Entfernung der Vernix wird die Haut empfindlicher gegenüber äußeren Einflüssen und trockene Raumluft (besonders im Winter, wenn die Zentralheizung läuft) verringert den Feuchtigkeitsgehalt der Haut. Hier sind keine besonderen Maßnahmen erforderlich: Es reicht aus, das Baby regelmäßig zu baden (vorausgesetzt, die Nabelwunde ist verheilt) und nach dem Baden die Haut mit Babyöl oder Milch einzufetten.
Die Haut eines gesunden Babys kann austrocknen und sich schälen, wenn:
- zu trockene Luft im Haus,
- übermäßiger Gebrauch von Babypuder,
- zu häufiges Baden mit Seife oder Schaum,
- Hinzufügen von Schnur, Kamille und Eichenrinde zum Bad.
All dies ist recht einfach zu erkennen und zu beseitigen.
Windeldermatitis
Raue Haut am Po eines Säuglings kann eine Manifestation einer Windeldermatitis sein, wenn die Haut durch übermäßige Feuchtigkeit anschwillt oder durch die Windel verletzt wird. In diesem Fall treten zusätzlich zum Peeling auf der Haut rote, geschwollene Stellen auf, die dichter wirken und über die Oberfläche zu ragen scheinen. Die Rötung hat keine klaren Konturen, verschwindet allmählich und ist oft mit kleinen Papeln (Tuberkeln) bedeckt, die sich über den Rötungsbereich hinaus ausbreiten können. Wenn der Prozess nachzulassen beginnt, verschwindet die Rötung, es bleiben jedoch Peeling und manchmal raue Haut zurück. Windeldermatitis ist immer auf den Windelbereich beschränkt, die Flecken sind ungleichmäßig und oft sind „Tropfen“ um die Gummibänder herum sichtbar.
Man kann diese Situation kaum als eine Variante der Norm bezeichnen, aber es besteht kein Grund zur Panik. Wenn Sie rechtzeitig Maßnahmen ergreifen, um das Auftreten einer Infektion zu verhindern, können Sie das Problem ohne einen Arzt bewältigen. Die Windel muss mindestens alle 2 Stunden gewechselt werden. Die Haut des Babys sollte sauber gehalten werden; beim Windelwechsel sollte der restliche Urin mit feuchten Tüchern entfernt werden. Entzündungsherde werden mit Zinkpulver oder Zinksalbe behandelt. Beschränkt sich das Problem auf leichte Rötungen und Schuppenbildung, können Sie auf Cremes mit heilender Wirkung (Bepanten) zurückgreifen.
Wenn sich die Situation bei regelmäßiger Pflege und rechtzeitigem Windelwechsel innerhalb von 5 Tagen nicht ändert, müssen Sie einen Arzt aufsuchen.
Wenn raue Haut eine Krankheit ist
- Nesselsucht
- Atopische Dermatitis
- Ekzem
- Schuppenflechte
Weitere Krankheiten, die zu trockener und schuppiger Haut führen können, sind: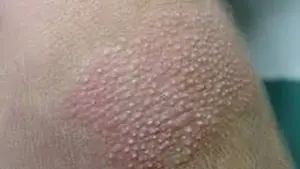
- follikuläre Hyperkeratose (Gänsehaut);
- angeborener Schilddrüsenmangel (Hypothyreose);
- angeborener Diabetes mellitus;
- eine seltene Erbkrankheit – Ichthyose;
Und auch einige körperliche Beschwerden:
- Mangel an Vitaminen;
- Helminthenbefall.
Allergische Erkrankungen
Allergien sind eines der Hauptprobleme unserer Zeit: Laut WHO leidet bereits ein Drittel der Bevölkerung der Industrieländer an der einen oder anderen ihrer Erscheinungsformen, und in Zukunft wird die Zahl dieser Patienten zunehmen. Befürworter der hygienischen Allergietheorie glauben: Das Problem besteht darin, dass wir in einer zu sauberen, fast sterilen Welt leben und das Immunsystem mangels echter „Feinde“ die Proteine des eigenen Körpers angreift.
Allergische Reaktionen und Erkrankungen, die mit einer überhöhten Allergiebereitschaft des Körpers einhergehen, äußern sich häufig auf der Haut.
Nesselsucht
Im Aussehen ähnelt diese Reaktion den Spuren einer Brennnesselverbrennung; Die Haut wird rau, uneben, schwillt an, manchmal bilden sich Blasen (und manchmal beschränkt sich die Sache auf Schwellungen). Die Ausschläge jucken und können bei Berührung schmerzhaft sein. Die Haut und die Schleimhäute sind betroffen, der Ausschlag kann sich über den ganzen Körper, auf den Rücken und den Bauch ausbreiten oder nur in bestimmten Bereichen lokalisiert sein (z. B. tritt bei erhöhter Empfindlichkeit gegenüber ultravioletter Strahlung die Sonnenurtikaria nur an offenen Körperstellen auf). ).
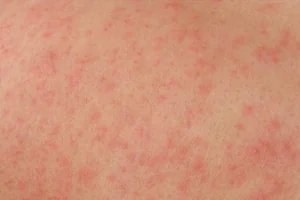
Nesselsucht kann durch Nahrungsmittelallergene (Honig, Zitrusfrüchte), Medikamente, Insektenstiche, sogar Erkältung und Sonne ausgelöst werden.
Was Urtikaria von Hautkrankheiten unterscheidet, ist das schnelle Auftreten vieler Elemente, während bei Hautkrankheiten der Ausschlag mit 1 – 2 Elementen beginnt und sich über einige Zeit ausbreitet. Außerdem dauern Ausschläge bei Nesselsucht im Gegensatz zu Hautkrankheiten ein bis zwei Stunden und verschwinden dann wieder. Die Gefahr dieser Erkrankung besteht darin, dass sich eine Schwellung der Schleimhaut auf das Gewebe des Kehlkopfes ausbreiten und die Atmung beeinträchtigen kann – dies wird als Quincke-Ödem bezeichnet. Dieser Zustand erfordert sofortige ärztliche Hilfe.
Zur Behandlung der Urtikaria ist es notwendig, das Allergen zu eliminieren und ein Antiallergikum (Loratadin, Fexofenadin, Cetrin) einzunehmen. Bei Nahrungsmittelallergien werden Sorptionsmittel (Smecta, Polysorb, Enterosgel, Filtrum) empfohlen, die einen Teil der Allergene binden und so verhindern, dass sie ins Blut gelangen. Fenistil kann topisch angewendet werden.
Atopische Dermatitis
Dies ist eine der häufigsten Ursachen für raue Haut bei Kindern. Laut WHO leiden bis zu 15 % der Weltbevölkerung an atopischer Dermatitis. Mädchen werden häufiger krank als Jungen. Die Krankheit hat eine erbliche Veranlagung: Wenn einer der Elternteile Allergien hat, beträgt die Wahrscheinlichkeit, dass das Baby eine Neurodermitis entwickelt, 20 %, sind beide allergisch, steigt die Wahrscheinlichkeit der Erkrankung auf 60 %.
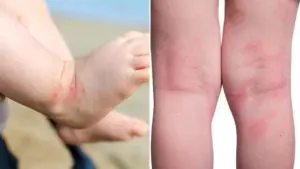
Im Wesentlichen handelt es sich bei der atopischen Dermatitis um eine immunabhängige Entzündung der Haut, bei der die Bildung des normalen Stratum Corneum und die Lipidzusammensetzung der Haut gestört sind. Auf Russisch gesprochen: Aufgrund einer durch eine allergische Reaktion verursachten Entzündung produziert die Haut zu wenig Fett und zu viele abgestorbene Hornzellen, die sie normalerweise vor äußeren Einflüssen schützen sollten. Bei Neurodermitis reichern sich diese jedoch in übermäßigen Mengen an, wodurch die Haut trocken und trocken wird rauh.
Symptome
Die Manifestationen einer atopischen Dermatitis sind altersabhängig. Die Krankheit tritt normalerweise im Alter von 1 Jahr auf. Bei Kindern (Kinder im Alter von 1–2 Jahren) überwiegt die aktive Entzündung. Auf der Haut erscheinen rote, raue Flecken, die mit kleinen Knötchen (Papeln) und kleinen Bläschen bedeckt sind, die platzen. Bildung nässender Geschwüre (Erosionen). Solche Ausschläge treten auf den Wangen eines einjährigen Kindes auf, seltener auf der Stirn und am Kinn sowie an den Händen.
Wenn das Kind wächst, ändern sich die Art der Ausschläge und ihre Häufigkeit. Normalerweise werden die rauen Stellen auf der Haut eines Kindes nach zwei Jahren weniger hell, werden nicht mehr nass und beginnen sich abzulösen. Und die Haut selbst wird rau, ihr Muster intensiviert sich und die Läsionen sehen faltig aus und können rissig werden. Der Ausschlag breitet sich auf Hals und Schultern, Ellenbogengrube, Schienbein, Kniekehle, Gesäßfalten, Hände und Füße aus. Alle diese Stellen jucken aktiv, das Kind kratzt sie und kann sich infizieren. Dann bilden sich eitrige Krusten und die Temperatur steigt.
Auch Veränderungen im Gesicht sind möglich: Die Augenlider verdunkeln sich, schälen sich und es bilden sich Falten. Durch ständiges Kratzen werden die Nägel glatt, glänzend und ihre Kanten verschleißen.
Normalerweise verläuft die Krankheit als eine Reihe von Exazerbationen und Remissionen. Exazerbationen treten in der kalten Jahreszeit häufiger auf und werden nicht nur durch Allergene, sondern auch durch Stress und Erkältungen hervorgerufen.
Behandlung
Die Behandlung der atopischen Dermatitis ist komplex und oft erfolglos. Zunächst einmal ist es notwendig Minimieren Sie den Kontakt mit Allergenen.
- Hierzu wird eine spezielle Diät verordnet
Eier, Schokolade, Zitrusfrüchte, Erdbeeren, Fabriksäfte, Halbfabrikate und geräuchertes Fleisch sind vom Speiseplan ausgeschlossen. Manchmal reicht das nicht aus und man muss gezielt Lebensmittel identifizieren, die das Kind nicht verträgt, zum Beispiel Kuhmilch.
Lassen Sie uns näher auf die Ernährung bei Neurodermitis eingehen, denn bei Kindern sind es Nahrungsmittelallergene, die die Krankheit am häufigsten auslösen. Wenn die Krankheit vor der Einführung von Beikost aufgetreten ist, muss die Mutter auf ihre Ernährung achten und die oben genannten Produkte ausschließen. Eine Allergie kann auch gegen Säuglingsmilchnahrung auftreten, dann sollte das Problem mit einem Kinderarzt besprochen werden, der Ihnen bei der Auswahl eines hypoallergenen Produkts hilft (leider garantiert kein einziges hypoallergenes Produkt tatsächlich das Ausbleiben einer Reaktion).
Wenn ein oder beide Elternteile allergisch sind, ist das Baby anfällig für Neurodermitis. In diesem Fall sollte die Einführung von Beikost besonders sorgfältig erfolgen: Versuchen Sie nicht, den Geschmack zu variieren, indem Sie einmal pro Woche ein Produkt hinzufügen. Ja, der Prozess wird langsamer ablaufen, aber es wird möglich sein, die Reaktion des Babys zu verfolgen.
Wenn der Moment bereits verpasst wurde und es irgendwann nach der Einführung von Beikost zu Hautausschlägen kommt, müssen Sie noch einmal von vorne beginnen. Für zwei Wochen wird das Baby wieder ausschließlich gestillt. Dann beginnt die Ergänzungsfütterung mit minimalen Dosen eines neuen Produkts und erhöht die Menge schrittweise über zwei Wochen. Erst wenn es gut vertragen wird, kommt das nächste dazu.
Bei älteren Kindern, für die Muttermilch keine Notwendigkeit mehr, sondern eine Ergänzung zur Ernährung ist, müssen andere Regelungen angewendet werden. Erstens ist fast alles von der Ernährung ausgeschlossen. Erlaubt sind nur Reis oder Buchweizen in Wasser ohne Öl oder Salz. Normalerweise ist diese Phase sehr schwer zu überleben: Sowohl das Kind als auch insbesondere die Großmütter sind empört, versuchen, ihnen etwas „Leckeres“ in die Hände zu drücken und beschuldigen die junge Mutter, das Kind missbraucht zu haben. Versuchen Sie, in der Familie einen Verbündeten zu finden, der das Feuer auf sich nimmt.
Nach einer Woche einer so strengen Diät kommt ein neues Produkt hinzu. Darüber hinaus sind alle drei Tage neue Produkte erlaubt. In einem Ernährungstagebuch wird alles, was tagsüber gegessen und getrunken wird, sorgfältig festgehalten. Achten Sie auf versteckte Allergene: Selbstgemachten Koteletts werden beispielsweise oft Eier zugesetzt.
- Ein Tapetenwechsel
Wenn Sie zu Hause ein Baby mit atopischer Dermatitis haben, müssen Sie die Umgebung ändern. Sie müssen Teppiche, Vorhänge und andere „Staubbehälter“, in denen sich Hausstaubmilben ansiedeln, aus Ihrer Wohnung entfernen. Sollten noch Federkissen und Bettdecken im Haus vorhanden sein, müssen Sie diese ebenfalls entfernen. Überprüfen Sie das Badezimmer auf Pilzbefall: Er beginnt oft an schwer zugänglichen Stellen, Fliesenrissen. Auch der Pilz muss regelmäßig entfernt werden. Die Reinigung des Hauses muss jeden Tag erfolgen: Das Waschen der Böden kann durch einen Staubsauger mit HEPA-Filter ersetzt werden, der keine kleinen Partikel durchlässt. Ein normaler Staubsauger hingegen verteilt die Allergene lediglich in der Luft. Wenn es die Finanzen zulassen, kann ein Luftwäscher eine gute Hilfe sein, da er die gewünschte Luftfeuchtigkeit aufrechterhält (was sich nicht nur positiv auf die Haut des Babys, sondern auch der Mutter auswirkt) und gleichzeitig die Luft reinigt Staub.
Es ist besser, Ihr Baby ohne Seife und Schaum zu baden. Sie sollten dem Wasser kein Kaliumpermanganat hinzufügen – nach der Abheilung der Nabelwunde braucht das Baby keine Sterilität mehr und Mangan trocknet die Haut aus. Auch Kräuter sind nicht sinnvoll – sie selbst können zu einem starken Allergen werden. Nach dem Baden können Sie die Haut Ihres Babys mit speziellen Cremes – Weichmachern – einfetten. Solche Cremes werden von vielen pharmazeutischen Kosmetikherstellern hergestellt. Sie können mehrmals täglich verwendet werden.
Die medikamentöse Therapie funktioniert im Wesentlichen auf zwei Arten.
Externe Therapie
Es werden Salben mit entzündungshemmender und antiallergischer Wirkung eingesetzt.
- Ärzte verschreiben häufig Salben mit Hormonen (z. B. Methylprednisolonacetat) – davor muss man keine Angst haben, diese Medikamente sind in klinischen Empfehlungen als Erstlinientherapie indiziert. Moderne Salben mit Glukokortikoiden sind für eine kurze Zeit (nicht länger als einen Monat) sicher. Die Dosierung muss jedoch unbedingt eingehalten werden. Ein Streifen Creme, der das Endglied des Zeigefingers bedeckt, reicht aus, um ihn über die Fläche von zwei erwachsenen Handflächen zu verteilen. Wenn die Fläche des Ausschlags kleiner ist, müssen Sie dementsprechend nur minimale Mengen des Produkts einnehmen. Mischen Sie Hormonsalben nicht mit Vaseline oder Babycreme – dies verringert die Wirkstoffkonzentration und die Wirksamkeit des Arzneimittels.
- Als Alternative zu Hormonsalben können Ihnen die Medikamente Pimecrolimus (Elidel), zugelassen ab dem dritten Lebensmonat, oder Tacrolimus (Protopic), zugelassen ab dem zweiten Lebensjahr, empfohlen werden. Bei häufigen Exazerbationen können zur Prophylaxe Pimecrolimus oder Tacrolimus eingesetzt werden, die zweimal pro Woche angewendet werden – nach diesem Schema dürfen sie ein Jahr oder länger angewendet werden.
- Läsionen im Haar werden mit Shampoos behandelt, die Zinkpyrithion enthalten.
- Teer als Volksheilmittel zur Behandlung von Neurodermitis ist wirksam, hat jedoch eine krebserregende Wirkung.
Allgemeine Therapie oder systemische Antiallergika
Loratadin (Claritin), Ebastin (Kestin), Cetirizin (Zyrtec). Sie reduzieren den Juckreiz, insbesondere nachts, und die Schwellung der Haut.
Kinder ab drei Jahren mit ausgedehnten Hauterscheinungen profitieren von ultravioletter Strahlung: Wenn kein Sonnenbad möglich ist, können Sie in den Physiotherapieräumen von Kliniken spezielle Geräte nutzen.
Wenn atopische Dermatitis im Alter von einem Jahr auftritt, besteht eine Wahrscheinlichkeit von 60 %, dass sie mit der Zeit verschwindet. Generell gilt: Je später die Krankheit auftritt, desto wahrscheinlicher ist es, dass sie bis ins Jugend- und Erwachsenenalter anhält.
Ekzem
Eine weitere Erbkrankheit, die durch eine unzureichende Immunantwort verursacht wird. Oft verbunden mit Problemen des Magen-Darm-Trakts und der Gallenwege.
Der Hautbereich wird rot und schwillt an, es bilden sich kleine Bläschen darauf und platzen. Es bleiben punktförmige, nässende Geschwüre (Erosionen) zurück, die Ärzte als ekzematöse Vertiefungen bezeichnen. Dann bilden sich Krusten darauf. Während es sich auflöst, erscheinen neue Elemente in der Nähe, sodass Sie gleichzeitig verschiedene Erscheinungsformen sehen können – Rötungen, Blasen, Erosionen, Krusten, Peeling. Die Grenzen der Läsionen sind unklar.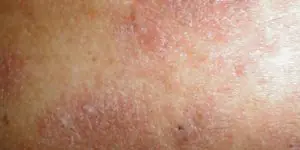
Die Ausschläge sind symmetrisch, das Kind hat raue Haut an Armen, Beinen und im Gesicht. Geschädigte Bereiche wechseln sich mit klarer Haut ab und wirken wie ein „Inselarchipel“. Nachdem die Entzündung abgeklungen ist, bleiben dichte, dunkle (oder umgekehrt blasse) Bereiche mit rauer, dicker Haut und einem verstärkten Muster zurück, die sich allmählich wieder normalisieren.
Bei Befall der Kopfhaut kommt es zu einem seborrhoischen Ekzem: gelbliche oder graue schuppige und juckende Krusten, gelblich-rosafarbene, geschwollene Flecken treten in den Haaren, hinter den Ohren und am Hals auf, bedeckt mit fettigen gelben Schuppen.
Bei Kindern treten die ersten Anzeichen eines Ekzems meist im Alter zwischen 3 und 6 Monaten auf. Seine Erscheinungsformen sind denen der atopischen Dermatitis sehr ähnlich, auch die Behandlung ist ähnlich: Ausschließen aller möglichen Allergene, einschließlich Nahrungsmittel, Salben mit Glukokortikoiden, orale Antiallergika, Weichmacher mehrmals täglich, um das Wasser-Fett-Gleichgewicht der Haut aufrechtzuerhalten.
Schuppenflechte
Eine weitere Krankheit, bei der Hautveränderungen durch eine unzureichende Immunantwort verursacht werden. Doch im Gegensatz zu früheren Erkrankungen ist bei Psoriasis eine Infektion der Auslöser: Häufig tritt die Krankheit nach Windpocken, Mandelentzündungen, Darminfektionen oder einer Pilzinfektion auf. Am häufigsten tritt dies im Alter zwischen 4 und 8 Jahren auf. Der zweite Inzidenzgipfel liegt im Jugendalter.
Wenn es sich bei der Psoriasis bei Erwachsenen um raue, trockene, rote, schuppige Plaques handelt, handelt es sich bei Kindern meist um rote, geschwollene Flecken, die sehr an Windeldermatitis erinnern, aber im Gegensatz zu Windeldermatitis schuppig sind. Solche Flecken treten in den Hautfalten, an den Genitalien, im Gesicht und am Kopf auf. Die Plaques jucken und blättern stark ab. Besonders beim Kämmen verschmelzen sie oft. Etwa ein Drittel der Kindernägel verändern sich: Es entstehen Vertiefungen und Querstreifen. Im Jugendalter sind häufig die Ellenbogen betroffen: Um sie herum bilden sich Plaquegruppen mit klaren Grenzen, die Haut ist rau und gerötet.
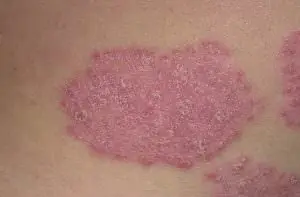
Ebenso wie atopische Dermatitis oder Ekzeme verschlimmert sich die Psoriasis. geht dann in Remission über. Die Haut kann sich vollständig klären oder es können ein paar „Standby“-Plaques zurückbleiben. Die Remissionsdauer reicht von mehreren Wochen bis zu mehreren zehn Jahren.
Die Behandlung der Psoriasis beginnt mit einer lokalen Therapie, deren Zweck darin besteht, Peelings zu entfernen. Verwenden Sie dazu Salben auf Basis von Salicylsäure, die die Hornschuppen aufweichen. Die Salbe wird nachts aufgetragen, morgens abgewaschen und die Plaques werden mit kortikosteroidhaltigen Salben geschmiert.
In schweren Fällen werden Retinoide oral verschrieben – Medikamente auf Basis aktiver Formen von Vitamin A. Dabei handelt es sich jedoch tatsächlich um eine Therapie für extreme Erkrankungen, die zwingend ärztlicher Aufsicht bedarf.
Ultraviolette Strahlung hilft gut: Für solche Kinder ist es sinnvoll, sich zu sonnen und im Winter künstliche Quellen ultravioletter Strahlung zu nutzen.
Ebenso wie bei Neurodermitis wird eine hypoallergene Diät verordnet.
Die Erscheinungsformen vieler Hauterkrankungen sind sehr ähnlich; für einen Laien ist es schwierig, anhand der Beschreibungen verschiedene Arten von Hautausschlägen zu unterscheiden. Sie müssen nicht versuchen, selbst eine Diagnose zu stellen und eine Behandlung zu verschreiben – dafür gibt es Dermatologen.
Im menschlichen Körper ist die Haut eines der wichtigsten Organe. Es erfüllt mehrere Funktionen gleichzeitig: Barriere, Ausscheidung, Sensibilität, Thermoregulation, Speicherung und andere. Daher sollten Eltern den Zustand der Haut ihres Babys bereits in der frühen Kindheit sorgfältig überwachen.
Normalerweise sollte die Haut eines Kindes sauber, glatt, ohne Risse oder Entzündungen sein. Bei Veränderungen (Rötung oder Rauheit) sollten Eltern sofort darauf achten. Der Körper des Kindes signalisiert, dass etwas schief gelaufen ist.
Wenn ein Kind trockene Haut hat, bedeutet das, dass die Hornschicht nicht genügend Feuchtigkeit enthält. Sein Aussehen verändert sich – es wird rau, faltig, manchmal sogar schuppig und verliert an Elastizität. Aber das ist nicht das Schlimmste. Die Gefahr liegt darin, dass in trockener Haut Mikrorisse entstehen, durch die pathogene Bakterien leicht in tiefere Schichten eindringen und zur Ursache für die Entstehung dermatologischer Erkrankungen werden.
Warum hat mein Baby trockene Haut?
Trockene Haut bei einem Kind tritt normalerweise in den ersten drei Lebensjahren im Herbst-Winter-Zeitraum oder im zeitigen Frühjahr auf. Dieses Phänomen kann sowohl an einzelnen Körperstellen (Arme, Beine, Gesicht) als auch an der gesamten Körperoberfläche beobachtet werden. Kinderhaut reagiert sehr empfindlich auf äußere Einflüsse, ihre Schutzfunktion entwickelt sich gerade erst. Wenn am Körper trockene Stellen oder Hautausschläge auftreten, ist es daher wichtig zu bestimmen, welche persönlichen Hygieneartikel die Epidermis reizen können, und Shampoos, Seifen, Gele und Waschpulver auszuschließen, gegen die das Baby möglicherweise allergisch ist. Wenn Ihr Kind trockene Haut hat, sollten Sie nur hypoallergene Hygiene- und Wäscheprodukte wählen, vorzugsweise ohne starken Geruch und mit leuchtender Farbe.
Sie sollten Ihr Baby nicht in heißem Wasser baden, da es die Haut austrocknet; die optimale Temperatur für diesen Eingriff liegt bei 37°C.
Auch plötzliche Temperaturschwankungen können bei einem Kind zu trockener Haut führen. Starker Frost und kalter Wind verursachen häufig Reizungen und Rötungen im Gesicht und an den Händen. Bevor das Baby nach draußen geht, muss es daher exponierte Körperstellen mit einer speziellen Creme einfetten.
Im Winter betriebene Heizsysteme trocknen die Luft in Wohnungen aus, daher empfiehlt sich in dieser Zeit der Einsatz spezieller Luftbefeuchter.
Trockene Haut bei einem Kind kann eine allergische Reaktion des Körpers sein, daher sollten Sie auf die Ernährung achten. Darunter können solche sein, die Allergien auslösen, insbesondere Zitrusfrüchte und Schokolade.
Trockene Haut an den Füßen eines Kindes
Sehr oft haben Kinder trockene Haut an den Füßen. Besonders im Sommer verliert es so viel Feuchtigkeit, dass es anfängt zu reißen und zu schmerzen. In diesem Fall ist es besser, offene Schuhe mit maximalem Luftzugang zu tragen. Um zu verhindern, dass Staub und Schmutz in die Ritzen gelangen, müssen Sie Socken tragen. Waschen Sie die Füße Ihres Babys vor dem Schlafengehen unbedingt mit Babyseife, wischen Sie sie trocken und schmieren Sie sie mit massierenden Bewegungen mit einer speziellen, weichmachenden, angereicherten Creme ein.
Trockene Haut an Kinderfüßen ist sehr anfällig für Infektionen, die zu Komplikationen führen können. Der bekannte Hitzeausschlag, Windeldermatitis und Windeldermatitis breiten sich bei unsachgemäßer Pflege schnell aus und es kann sich sogar ein pustulöser Ausschlag bilden. Um Komplikationen zu vermeiden, ist es notwendig, das Kind so schnell wie möglich dem Arzt zu zeigen und mit der Behandlung zu beginnen.
Behandlung trockener Haut bei Kindern
Bei Kleinkindern ist die Epidermis noch nicht in der Lage, Feuchtigkeit in ausreichender Menge zu speichern, daher muss sie von außen nachgefüllt werden. Die Wahl der Feuchtigkeitscreme muss ernst genommen werden, da die Haut stark auf äußere Reize reagiert. Wenn das Kind sehr trockene Haut hat, wählen Sie gemeinsam mit dem Kinderarzt ein Produkt aus. Am häufigsten empfehlen Ärzte in solchen Fällen harnstoffhaltige äußerliche Präparate, insbesondere Excipial M-Lotion, sowie eine zusätzliche Kur mit Vitamin A über einen Zeitraum von zwei Monaten. Es zieht besser ein, wenn man es vor dem Essen auf ein kleines Stück Schwarzbrot träufelt. In einigen Fällen werden bei entzündeter Haut des Babys Vitamin E, Kalziumpräparate und Fischöl verschrieben. Die Dosis des Medikaments wird vom Arzt festgelegt.
Es ist besser, Ihr Kind ganz ohne schäumende Reinigungsmittel zu baden. Kräuterbäder sind in solchen Fällen sehr wirksam. Sie müssen Rosenblätter und Kamillenblüten zu gleichen Anteilen mischen, mit kochendem Wasser übergießen und 15-20 Minuten ziehen lassen. Danach abseihen und zum Wasser geben. Der Eingriff sollte mindestens 10 Minuten dauern. Auch ein Bad mit Leinöl ist wirksam (1 Esslöffel reicht aus).
Nach dem Baden können Sie Ihrem Baby eine Massage gönnen und die Haut mit einer Vitamin-A-haltigen Creme behandeln.
Trockene Haut eines Kindes als Zeichen des Ausbruchs der Krankheit
Manchmal kann trockene Haut auf den Beginn einer Krankheit hinweisen. Wenn daher Rötungen oder Reizungen auftreten, müssen Eltern einen Arzt konsultieren, um eine genaue Diagnose zu stellen, die Ursache zu ermitteln und mit der Behandlung zu beginnen. Trockene Haut bei Kindern, vor allem unter 1 Jahr, tritt häufig bei atopischer Dermatitis auf. Im Gesicht sind stark juckende, gerötete Stellen lokalisiert, ohne dass das Nasolabialdreieck betroffen ist.
Peeling und schuppige Bildungen an Ellenbogen, Knien und Wangen können Anzeichen einer Ichthyose sein, einer genetischen Erkrankung, bei der der Prozess der Verhornung von Zellen im Körper gestört ist.
Wenn die Haut eines Kindes sehr trocken ist und sich schält, handelt es sich höchstwahrscheinlich um eine Hypovitaminose A und PP; eine Behandlung in Form der Einnahme der notwendigen Vitamine beseitigt unangenehme Symptome.
Es ist zu berücksichtigen, dass trockene Haut durch Dehydrierung aufgrund von dyspeptischen Störungen (Erbrechen, Durchfall) und starkem Schwitzen verursacht werden kann.
Trockene Stellen auf der Haut des Babys
Am Körper von Kindern treten häufig trockene Stellen auf, und das ist nichts Ungewöhnliches oder Beängstigendes, da sie sehr empfindlich ist. Aber Eltern sollten besorgt sein, wenn sie für längere Zeit nicht weggehen. Erstens kann die Ursache solcher Flecken physiologischer Natur sein, da bei kleinen Kindern die Fettdrüsen noch nicht voll funktionsfähig sind. Zweitens wird der Zustand der Haut durch Umweltfaktoren (Temperatur und Wasserhärte, Luftfeuchtigkeit, Nahrung, Seife) beeinflusst. Um die betroffenen Stellen zu mildern, können Sie zunächst ein in der Apotheke gekauftes Produkt verwenden, beispielsweise Panthenol. Wenn trockene Stellen auf der Haut des Kindes jedoch nicht verschwinden, sollten Sie einen Arzt aufsuchen, da es sich dabei um Symptome schwerwiegender Erkrankungen wie Neurodermitis, Ekzeme und Schuppenflechte handeln kann.
Hauterkrankungen sind in der Regel schwer zu behandeln, aber eine rechtzeitige korrekte Diagnose erleichtert die Aufgabe. Wenn sich bereits in jungen Jahren Anzeichen einer bestimmten Hauterkrankung zeigen, ist es sehr wichtig, sofort Maßnahmen zu ergreifen und deren Fortschreiten zu verhindern. Ohne angemessene Behandlung in einer medizinischen Einrichtung kann es chronisch werden.
Video von YouTube zum Thema des Artikels:
Kinderhaut ist wie ein Lackmustest: Sie signalisiert sofort Probleme im Körper und unsachgemäße Pflege. Deshalb ist es so wichtig, auf Veränderungen ihres Zustands zu achten. Lassen Sie uns darüber sprechen, wie man einen Algorithmus zur Pflege trockener Babyhaut entwickelt.
- Hauptmerkmale gesunder Babyhaut
- Ursachen für trockene Haut bei Kindern
- Was bedeutet trockene Haut bei einem Kind?
- Trockene Haut an den Füßen eines Kindes
- So beseitigen Sie trockene Haut
- Vorsichtsmaßnahmen für trockene Haut
- Regeln für die Pflege zu verschiedenen Jahreszeiten
- Präventionsmaßnahmen
- Tools-Übersicht
Hauptmerkmale gesunder Babyhaut
Weich, zart, samtig – so spricht man meist von der Haut eines Babys. Doch selbst wenn das Kind gesund ist, wird es das nicht gleich nach der Geburt.
Warum? Alexander Prokofjew, Dermatovenerologe und medizinischer Experte bei La Roche-Posay, erklärt: „Nach der Geburt des Babys muss sich seine Haut an die Umgebung anpassen. Bei Neugeborenen ist dieser Prozess noch nicht abgeschlossen, daher ist die Haut trockener, anfälliger für Reizungen, Rötungen und leichter zu verletzen. Diese Merkmale verschwinden mit zunehmendem Alter.“
Typischerweise verdickt sich das obere Stratum corneum der Epidermis im Alter von zwei Jahren und die Haut ist besser vor äußeren Einflüssen geschützt. Die Talg- und Schweißdrüsen beginnen aktiver zu arbeiten und der Prozess der Thermoregulation normalisiert sich allmählich.“
Normalerweise sollte die Haut eines Kindes blassrosa sein und einen guten Turgor aufweisen, sich also weich und elastisch anfühlen.
Badewasser sollte nicht zu heiß sein © iStock
Ursachen für trockene Haut bei Kindern
„Kinderhaut kann unter dem Einfluss äußerer und innerer Faktoren trocken werden“, sagt Alexander Prokofjew. Lassen Sie uns die externen Gründe auflisten.
Wenn Sie mehr als einmal pro Woche Reinigungsmittel verwenden, ist das Wasser zum Baden zu hart (es ist besser, es durch einen Filter zu leiten).
Ohne Schutz der Sonne ausgesetzt
Die Haut des Babys kann den Auswirkungen von UV-Strahlen nicht widerstehen, daher können Kinder unter einem Jahr nicht länger als fünf Minuten am Tag in der offenen Sonne gehalten werden, und selbst dann „unter dem Schutz“ spezieller Babycremes mit hoher Wirkung Lichtschutzfaktor.
Trockene Raumluft und Überhitzung
Überhitzte Luft ist ein Test für das unvollkommene Wärmeregulierungssystem eines Kindes: Die Haut wird rot, wird heiß und es treten Reizungen auf. Das Gleiche passiert, wenn Sie Ihr Baby zu sehr einwickeln.
Kalte Luft, die mit empfindlicher Babyhaut in Berührung kommt, kann zu Rötungen, Trockenheit und Reizungen führen.
Interne Faktoren können folgende Ursachen haben:
schlechte Ernährung, die sich in einem Mangel an Vitaminen äußert;
einige Krankheiten, vor allem Haut- und Hormonkrankheiten;
Was bedeutet trockene Haut bei einem Kind?
Sehr trockene Babyhaut gibt Anlass zur Sorge. Sie ist anfälliger, kann leichter verletzt werden und geschädigte Haut ist anfälliger für Infektionen, insbesondere im Säuglingsalter.
Darüber hinaus kann Trockenheit auf Folgendes hinweisen:
Ichthyose (eine Störung der Verhornung der Haut, die sich in Form von Schuppenbildung äußert);
andere Krankheiten, einschließlich Diabetes.
Wenn Trockenheit ein anhaltendes Merkmal der Haut Ihres Kindes ist, ist es sinnvoll, zuerst Ihren Kinderarzt zu konsultieren und dann einen Dermatologen aufzusuchen, um die entsprechende Behandlung durchführen zu lassen.
Trockene Hautstellen im Gesicht und am Körper des Kindes
Auch die Reibung durch Schuhe und Kleidung kann zu Rötungen und Schuppenbildung auf der empfindlichen Babyhaut führen. Manchmal sind die oben genannten Krankheiten die Ursache für Überempfindlichkeit. Wählen Sie auf jeden Fall Kleidung und Schuhe für Ihr Baby aus natürlichen Materialien und verwenden Sie zum Waschen hypoallergene Kinderpulver. Um trockenen Füßen im Sommer vorzubeugen, ist es besser, offene Schuhe zu tragen.
So beseitigen Sie trockene Haut
Verwenden Sie feuchtigkeitsspendende Cremes, Lotionen oder Körpermilch, die speziell für die Haut von Kindern entwickelt wurden. Auf solchen Produkten steht immer, für welches Alter sie bestimmt sind.
Das Wasser zum Baden des Babys sollte nicht heiß sein. Die optimale Temperatur für das Bad liegt bei 36–37 Grad.
Baden Sie Ihr Kind jeden Tag, verwenden Sie Waschmittel jedoch höchstens einmal pro Woche. Wählen Sie hierfür spezielle zarte Formeln.
Befeuchten Sie trockene Stellen mit Babycreme, Milch oder Lotion.
Eine wichtige Voraussetzung gegen trockene Haut bei Kindern ist die Trinkgewohnheiten © iStock
Vorsichtsmaßnahmen für trockene Haut
Trockene Haut bereitet einem Kind große Sorgen. Es juckt, juckt, schuppt – all das verursacht Stimmungsschwankungen und schlechte Laune. Was können Eltern in dieser Situation tun? Beseitigen Sie zunächst alle Faktoren, die trockene Haut des Babys hervorrufen.
Von der Verwendung von Seife beim Baden und Waschen des Gesichts ist abzuraten, da diese die Haut austrocknet.
Auch Schwämme aus rauen Materialien sind schädlich. Das Waschen sollte so schonend wie möglich sein.
Wickeln Sie Ihr Baby beim Gehen nicht ein, um Schwitzen zu vermeiden.
Nehmen Sie keine Selbstmedikation vor. Bei anhaltender trockener Haut einen Arzt aufsuchen.
Regeln für die Pflege zu verschiedenen Jahreszeiten
Die Haut eines Kindes braucht Schutz sowohl bei Hitze als auch bei Kälte.
Denken Sie daran, dass Sie sich während der heißesten Zeit, von 11 bis 16 Uhr, nicht in der Sonne aufhalten sollten. Tragen Sie am Strand unbedingt ein T-Shirt und einen Panamahut für Ihr Baby und verwenden Sie Sonnenschutzmittel für Kinder. Wenn Sie von einem Spaziergang zurückkommen, waschen Sie die LSF-Creme ab und tragen Sie eine Feuchtigkeitscreme auf Ihre Haut auf.
Der Kontakt mit kalter und trockener Raumluft trägt zu übermäßiger Trockenheit der Haut bei. Installieren Sie einen Luftbefeuchter in Ihrem Zuhause oder decken Sie die Heizkörper regelmäßig mit einem feuchten Handtuch ab. Befeuchten Sie die Haut Ihres Babys nach dem Baden.
Präventionsmaßnahmen
Um trockene Haut zu vermeiden, bieten Sie Ihrem Kind häufig etwas zu trinken an. Stellen Sie sicher, dass seine Ernährung genügend Vitamine enthält. Befeuchten Sie die Haut Ihres Babys nach dem Baden. Verwenden Sie in Ihrer Pflege nur hypoallergene, von Dermatologen getestete Produkte.
Die Cremes sollten feuchtigkeitsspendende und beruhigende Komponenten enthalten: Panthenol, Niacinamid, Öle (Shea-, Oliven-, Weizenkeimöl), Zinkoxid, Vitamine A, B, E, F, Pflanzenextrakte (Kamille, Ringelblume, Schnur).
Tools-Übersicht
Milch für sehr trockene Haut Lipikar Lait, La Roche-Posay
Die Formel mit Sheabutter, Thermalwasser und Niacinamid pflegt die Haut und stellt ihre Lipidbarriere wieder her. Geeignet für die Anwendung bei Säuglingen, Kindern und Erwachsenen.
Hautreinigungsgel Lipikar Gel Lavant, La Roche-Posay
Enthält Sheabutter und Niacinamid und ist frei von Duftstoffen und Parabenen. Hat hautberuhigende Eigenschaften, geeignet für die ganze Familie.



