Es difícil no alarmarse cuando la delicada piel del bebé de repente se vuelve áspera y áspera. ¿Qué pasó, por qué la piel se volvió áspera y es peligroso? ¿Debo ir al médico o intentar arreglármelas solo?
En general, las situaciones en las que es necesario descubrir por qué un niño tiene la piel áspera se pueden dividir en varios grupos fundamentalmente diferentes:
Cuando no es una enfermedad
La piel seca y áspera en un niño puede aparecer como resultado de una enfermedad o simplemente bajo la influencia de factores externos: frío, viento, fricción.
Fricción
Por ejemplo, la piel de los codos de un niño puede volverse áspera, arrugada y oscura simplemente porque a menudo se apoya en ellos mientras está acostado viendo televisión o jugando con aparatos. Las mismas manchas ásperas, secas y ásperas de color marrón o rosado pueden aparecer en la parte superior del pie si el niño tiene la costumbre de sentarse con una pierna doblada debajo de él, que roza constantemente la tapicería de la silla.
Algo similar puede ocurrir con la piel de las piernas, o con menos frecuencia, puede aparecer en las caderas si se usan pantalones de lana directamente sobre el cuerpo. En este caso, las manchas rojas ásperas parecen la piel de gallina. En realidad, esto es lo que es, la irritación aparece debido al impacto de la lana gruesa en la piel de los niños, que se vuelve sensible con el frío (sin embargo, problemas similares también ocurren en los adultos).
Viento frío
Los niños de 7 a 10 años que comienzan a caminar de forma independiente pueden desarrollar granos en las manos: el resultado de la exposición al frío, la humedad y el viento (con mayor frecuencia cuando caminan con guantes mojados o sin guantes). Aparecen pequeñas protuberancias ásperas en la piel, se enrojece y se pela.
Todos estos casos no requieren intervención médica. Basta cambiar los hábitos del niño para que la piel no se lastime una y otra vez y lubricar las zonas descamadas con una crema rica y nutritiva.
- Podría ser una crema de manos casera con vitamina F, Nivea azul, vaselina.
- Uno de los remedios caseros es la grasa de ganso.
- No se recomienda utilizar aceites en su forma pura: cualquier aceite hidrata eficazmente sólo después de la exfoliación, cuando se han eliminado las partículas queratinizadas de la epidermis. No vale la pena frotar la piel sensible ya irritada para no dañarla más.
En un recién nacido y un niño de hasta un año.
En las dos primeras semanas de vida, la piel seca y áspera y la descamación fina en el estómago y los costados del bebé pueden ser normales: esto sucede en aproximadamente un tercio de los bebés. Después de eliminar el vérnix, la piel se vuelve más sensible a las influencias externas y el aire seco de la habitación (especialmente en invierno, cuando la calefacción central está encendida) reduce la cantidad de humedad en la piel. Aquí no se necesitan medidas especiales: basta con bañar al bebé con regularidad (siempre que la herida umbilical haya cicatrizado) y, después del baño, lubricar la piel con aceite o leche para bebés.
La piel de un bebé sano puede secarse y pelarse si:
- aire demasiado seco en la casa,
- uso excesivo de talco para bebés,
- bañarse con demasiada frecuencia con jabón o espuma,
- agregando hilo, manzanilla y corteza de roble al baño.
Todo esto es bastante fácil de detectar y eliminar.
Dermatitis del pañal
La piel áspera del trasero de un bebé puede convertirse en una manifestación de dermatitis del pañal, cuando la piel comienza a hincharse debido al exceso de humedad o se lesiona con el pañal. En este caso, además de descamarse la piel, aparecen zonas rojas inflamadas que parecen más densas y parecen elevarse por encima de la superficie. El enrojecimiento no tiene contornos claros, desaparece gradualmente y, a menudo, está cubierto de pequeñas pápulas (tubérculos), que pueden extenderse más allá del área enrojecida. Cuando el proceso comienza a desvanecerse, el enrojecimiento desaparece, pero queda descamación y, a veces, piel áspera. La dermatitis del pañal siempre se limita al área del pañal, las manchas son desiguales y, a menudo, se ven "goteo" alrededor de las bandas elásticas.
Esta situación difícilmente puede considerarse una variante de la norma, pero no hay motivo para entrar en pánico. Si toma medidas oportunas para evitar que se produzca una infección, podrá afrontar el problema sin la ayuda de un médico. El pañal debe cambiarse al menos una vez cada 2 horas. La piel del bebé debe mantenerse limpia, al cambiarle el pañal se deben eliminar los restos de orina con toallitas húmedas. Las áreas inflamadas se tratan con polvo de zinc o ungüento de zinc. Si el problema se limita a un leve enrojecimiento y descamación, se pueden utilizar cremas con efecto curativo (Bepanten).
Si, con cuidados regulares y cambios oportunos de pañales, la situación no cambia dentro de los 5 días, es necesario consultar a un médico.
Cuando la piel áspera es una enfermedad
- Urticaria
- Dermatitis atópica
- Eczema
- Soriasis
Otras enfermedades que pueden causar piel seca y escamosa incluyen: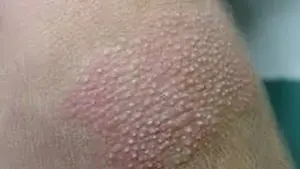
- hiperqueratosis folicular (piel de gallina);
- deficiencia congénita de tiroides (hipotiroidismo);
- diabetes mellitus congénita;
- una rara enfermedad hereditaria – la ictiosis;
Y también algunas condiciones corporales:
- falta de vitaminas;
- infestación helmíntica.
Enfermedades alérgicas
La alergia es uno de los principales problemas de nuestro tiempo: según la OMS, un tercio de la población de los países desarrollados ya padece una u otra de sus manifestaciones y en el futuro el número de estos pacientes aumentará. Los defensores de la teoría higiénica de las alergias creen: el problema es que vivimos en un mundo demasiado limpio, casi estéril, y el sistema inmunológico, debido a la falta de verdaderos "enemigos", ataca las proteínas de su propio cuerpo.
Las reacciones alérgicas y las enfermedades asociadas con una excesiva disposición alérgica del cuerpo a menudo se manifiestan en la piel.
Urticaria
En apariencia, esta reacción es similar a los rastros de una quemadura de ortiga; la piel se vuelve áspera, rugosa, se hincha, a veces aparecen ampollas (y a veces el asunto se limita a hinchazón). Las erupciones pican y pueden ser dolorosas al tacto. La piel y las membranas mucosas se ven afectadas, la erupción puede extenderse por todo el cuerpo, en la espalda y el abdomen, o ubicarse solo en ciertas áreas (por ejemplo, con una mayor sensibilidad a la radiación ultravioleta, la urticaria solar aparece solo en áreas abiertas del cuerpo). ).
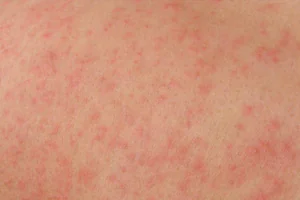
La urticaria puede ser provocada por alérgenos alimentarios (miel, cítricos), medicamentos, picaduras de insectos e incluso el frío y el sol.
Lo que distingue a la urticaria de las enfermedades de la piel es la rápida aparición de muchos elementos, mientras que en las enfermedades de la piel la erupción comienza con 1 o 2 elementos y se extiende durante algún tiempo. Además, a diferencia de las enfermedades de la piel, las erupciones con urticaria duran entre 1 y 2 horas, después de las cuales desaparecen. El peligro de esta afección es que la hinchazón de la membrana mucosa puede extenderse a los tejidos de la laringe y dificultar la respiración; esto se llama edema de Quincke. Esta condición requiere atención médica inmediata.
Para tratar la urticaria, es necesario eliminar el alérgeno y tomar un fármaco antialérgico (loratadina, fexofenadina, cetrin). Para las alergias alimentarias, se recomiendan sorbentes (Smecta, Polysorb, Enterosgel, Filtrum), que unirán algunos de los alérgenos y evitarán que entren en la sangre. Fenistil se puede utilizar tópicamente.
Dermatitis atópica
Esta es una de las causas más comunes de piel áspera en un niño. Según la OMS, hasta el 15% de la población mundial padece dermatitis atópica. Las niñas se enferman con más frecuencia que los niños. La enfermedad tiene una predisposición hereditaria: si uno de los padres tiene alguna alergia, la probabilidad de que el bebé desarrolle dermatitis atópica es del 20%; si ambos son alérgicos, la probabilidad de la enfermedad aumenta al 60%.
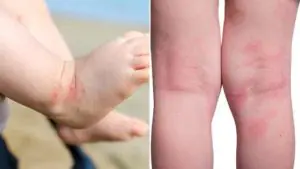
En esencia, la dermatitis atópica es una inflamación de la piel inmunodependiente, durante la cual se altera la formación del estrato córneo normal y la composición lipídica de la piel. Hablando en ruso, debido a la inflamación causada por una reacción alérgica, la piel produce muy poca grasa y demasiadas células córneas muertas, que normalmente deberían protegerla de las influencias externas, pero en la dermatitis atópica, se acumula en cantidades excesivas, lo que hace que la piel se seque y bruto.
Síntomas
Las manifestaciones de la dermatitis atópica dependen de la edad. La enfermedad suele aparecer al año de edad. En los niños (niños de 1 a 2 años) predomina la inflamación activa. Aparecen manchas rojas y ásperas en la piel, cubiertas de pequeños nódulos (pápulas) y pequeñas ampollas que estallan. formando úlceras supurantes (erosiones). Estas erupciones se localizan en las mejillas de un niño de un año, con menos frecuencia en la frente y el mentón y en las manos.
A medida que el niño crece, la naturaleza de las erupciones y su prevalencia cambian. Por lo general, después de dos años, las zonas ásperas de la piel de un niño se vuelven menos brillantes, dejan de mojarse y comienzan a desprenderse. Y la piel misma se vuelve áspera, su patrón se intensifica y las lesiones se ven arrugadas y pueden agrietarse. La erupción se extiende al cuello y los hombros, las fosas del codo, las espinillas, las fosas poplíteas, los pliegues de los glúteos, las manos y los pies. Todos estos lugares pican activamente, el niño se rasca y puede infectarse. Luego aparecen costras purulentas y la temperatura aumenta.
También son posibles cambios en el rostro: los párpados se oscurecen, se pelan y se arrugan. Debido al rascado constante, las uñas se vuelven suaves, brillantes y sus bordes se desgastan.
Por lo general, la enfermedad se presenta como una serie de exacerbaciones y remisiones. Las exacerbaciones ocurren con mayor frecuencia en la estación fría y son provocadas no solo por los alérgenos, sino también por el estrés y los resfriados.
Tratamiento
El tratamiento de la dermatitis atópica es complejo y, a menudo, infructuoso. En primer lugar, es necesario minimizar el contacto con alérgenos.
- Se prescribe una dieta especial para esto.
Quedan excluidos de la dieta los huevos, el chocolate, los cítricos, las fresas, los jugos de fábrica, los productos semiacabados y las carnes ahumadas. A veces esto no es suficiente y hay que identificar específicamente alimentos que el niño no puede tolerar, por ejemplo, la leche de vaca.
Detengámonos con más detalle en la nutrición para la dermatitis atópica, porque en los niños son los alérgenos alimentarios los que con mayor frecuencia provocan la enfermedad. Si la enfermedad apareció antes de la introducción de alimentos complementarios, la madre deberá cuidar su dieta, excluyendo los productos mencionados anteriormente. También puede ocurrir una alergia a la leche de fórmula, luego el problema debe discutirse con un pediatra que lo ayudará a elegir un producto hipoalergénico (lamentablemente, ni un solo producto hipoalergénico garantiza la ausencia de una reacción).
Si uno o ambos padres son alérgicos, el bebé está predispuesto a sufrir dermatitis atópica. En este caso, los alimentos complementarios deben introducirse con especial cuidado: no intentes diversificar los gustos añadiendo un producto una vez a la semana. Sí, el proceso será más lento, pero será posible seguir la reacción del bebé.
Si ya se ha perdido el momento y en algún momento de la introducción de alimentos complementarios aparecen erupciones cutáneas, habrá que empezar de nuevo. Durante dos semanas, el bebé vuelve a la lactancia materna exclusiva. Luego comienza la alimentación complementaria con dosis mínimas de un nuevo producto, aumentando gradualmente la cantidad a lo largo de dos semanas. Sólo si es bien tolerado se añade el siguiente.
En los niños mayores, para quienes la leche materna ya no es una necesidad, sino un complemento de la nutrición, es necesario utilizar otros esquemas. En primer lugar, casi todo queda excluido de la dieta. Sólo se permite arroz o trigo sarraceno en agua sin aceite ni sal. Por lo general, es muy difícil sobrevivir a esta etapa: tanto el niño como, especialmente, las abuelas se indignan, intentan ponerles en las manos algo "sabroso" y acusan a la joven madre de abusar del niño. Intenta encontrar un aliado en la familia que se encargue del fuego.
Después de una semana de una dieta tan estricta, se añade un nuevo producto. Además, se permiten nuevos productos cada tres días. Todo lo que se come y bebe durante el día se registra cuidadosamente en un diario de alimentos. Preste atención a los alérgenos ocultos: por ejemplo, a menudo se añaden huevos a las chuletas caseras.
- Un cambio de escenario
Si tienes un bebé en casa con dermatitis atópica, tendrás que cambiar de ambiente. Debe quitar de su apartamento las alfombras, cortinas y otros “contenedores de polvo” que albergan ácaros del polvo. Si en casa quedan almohadas y edredones de plumas, tendrás que retirarlos también. Revise el baño en busca de hongos: a menudo comienza en lugares de difícil acceso, en las grietas de los azulejos. El hongo también deberá eliminarse periódicamente. La limpieza de la casa habrá que hacerla todos los días: el lavado de los suelos se puede sustituir por una aspiradora con filtro HEPA que no deje pasar pequeñas partículas. Una aspiradora normal, por el contrario, sólo dispersa los alérgenos en el aire. Si las finanzas lo permiten, un limpiador de aire puede ser de gran ayuda, ya que mantendrá el nivel deseado de humedad (lo que tendrá un efecto beneficioso no solo en la piel del bebé, sino también de la madre), al mismo tiempo que limpiará el aire de polvo.
Es mejor bañar a su bebé sin jabón ni espuma. No debe agregar permanganato de potasio al agua; una vez que cicatriza la herida umbilical, el bebé no necesita esterilidad y el manganeso seca la piel. Las hierbas tampoco son útiles: ellas mismas pueden convertirse en un poderoso alérgeno. Después del baño, puedes lubricar la piel de tu bebé con cremas especiales: emolientes. Estas cremas son producidas por muchos fabricantes de cosméticos farmacéuticos. Se pueden utilizar varias veces al día.
La terapia con medicamentos funciona de dos maneras principales.
Terapia externa
Se utilizan ungüentos con efectos antiinflamatorios y antialérgicos.
- Los médicos suelen recetar ungüentos con hormonas (por ejemplo, acetato de metilprednisolona); no hay por qué tenerles miedo, estos medicamentos están indicados en las recomendaciones clínicas como terapia de primera línea. Los ungüentos modernos con glucocorticoides son seguros para un ciclo corto (no más de un mes). Pero la dosis debe observarse estrictamente. Una tira de crema que cubre la falange final del dedo índice es suficiente para extenderse sobre el área de dos palmas de un adulto. Si el área de la erupción es más pequeña, es necesario tomar cantidades mínimas del producto. No mezcle ungüentos hormonales con vaselina o crema para bebés; esto reducirá la concentración del principio activo y la eficacia del fármaco.
- Como alternativa a los ungüentos hormonales, se pueden recomendar los medicamentos pimecrolimus (Elidel), aprobado a partir de los tres meses, o tacrolimus (Protopic), permitido a partir de los dos años. Para las exacerbaciones frecuentes, se puede usar pimecrolimus o tacrolimus como profilaxis, dos veces por semana; de acuerdo con este régimen, se permite su uso durante un año o más.
- Las lesiones del cabello se tratan con champús que contienen piritiona de zinc.
- El alquitrán como remedio popular para el tratamiento de la dermatitis atópica es eficaz, pero tiene un efecto cancerígeno.
Terapia general o medicamentos antialérgicos sistémicos.
Loratadina (Claritin), ebastina (Kestin), cetirizina (Zyrtec). Reducen el picor, especialmente de noche, y la hinchazón de la piel.
Los niños mayores de tres años con manifestaciones cutáneas extensas se benefician de la radiación ultravioleta: si no es posible tomar el sol, se pueden utilizar dispositivos especiales en las salas de fisioterapia de las clínicas.
Si la dermatitis atópica aparece al año de vida, hay un 60% de posibilidades de que desaparezca con el tiempo. En general, cuanto más tarde se produce la enfermedad, es más probable que dure hasta la adolescencia y la edad adulta.
Eczema
Otra enfermedad hereditaria causada por una respuesta inmune inadecuada. A menudo se combina con problemas del tracto gastrointestinal y del tracto biliar.
El área de la piel se enrojece y se hincha, y aparecen pequeñas ampollas que estallan. dejando úlceras supurantes puntuales (erosiones), que los médicos llaman pozos eccematosos. Luego aparecen costras sobre ellos. A medida que se disuelve, aparecen nuevos elementos cerca, por lo que al mismo tiempo se pueden ver diferentes manifestaciones: enrojecimiento, ampollas, erosiones, costras, descamación. Los límites de las lesiones no están claros.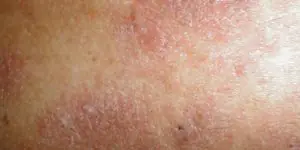
Las erupciones son simétricas, el niño tiene la piel áspera en brazos, piernas y cara. Las áreas dañadas se alternan con la piel clara, pareciendo un “archipiélago de islas”. Una vez que la inflamación cede, quedan áreas densas, oscurecidas (o, por el contrario, pálidas) con piel áspera y gruesa y un patrón mejorado, que gradualmente vuelven a la normalidad.
Cuando el cuero cabelludo se ve afectado, se produce eccema seborreico: costras escamosas y con picazón de color amarillento o gris, aparecen manchas hinchadas de color rosa amarillento en el cabello, detrás de las orejas y en el cuello, cubiertas de escamas escamosas de color amarillo graso.
En los niños, los primeros signos de eczema suelen aparecer entre los 3 y 6 meses. Sus manifestaciones son muy similares a las de la dermatitis atópica, el tratamiento también es similar: excluir todos los posibles alérgenos, incluidos los alimentos, ungüentos con glucocorticoides, antialérgicos orales, emolientes varias veces al día para mantener el equilibrio agua-grasa de la piel.
Soriasis
Otra enfermedad en la que los cambios en la piel son causados por una respuesta inmune inadecuada. Pero a diferencia de enfermedades anteriores, en la psoriasis el desencadenante es una infección: la enfermedad suele aparecer después de varicela, amigdalitis, infecciones intestinales o infecciones por hongos. La mayoría de las veces esto ocurre entre las edades de 4 y 8 años. El segundo pico de incidencia es la adolescencia.
Si en los adultos la psoriasis son placas rojas y escamosas ásperas y secas, en los niños la mayoría de las veces son manchas rojas e hinchadas que recuerdan mucho a la dermatitis del pañal, pero, a diferencia de la dermatitis del pañal, son escamosas. Estas manchas aparecen en los pliegues de la piel, en los genitales, la cara y la cabeza. Las placas pican y se desprenden profusamente. Especialmente al peinarse, a menudo se fusionan. Aproximadamente un tercio de las uñas de los niños cambian: aparecen hendiduras y rayas transversales en ellas. En la adolescencia, los codos suelen verse afectados: a su alrededor se acumulan grupos de placas con límites claramente definidos, la piel está áspera y enrojecida.
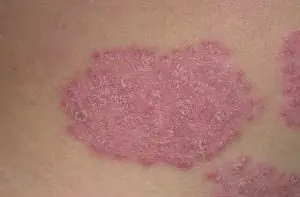
Al igual que la dermatitis atópica o el eczema, la psoriasis empeora. luego entra en remisión. La piel puede aclararse por completo o pueden quedar algunas placas "de reserva". La duración de la remisión varía desde varias semanas hasta decenas de años.
El tratamiento de la psoriasis comienza con una terapia local, cuyo objetivo es eliminar la descamación. Para ello, utilice ungüentos a base de ácido salicílico, que suavizan las escamas córneas. La pomada se aplica por la noche, se lava por la mañana y las placas se lubrican con ungüentos que contienen corticosteroides.
En casos severos, se prescriben retinoides por vía oral, medicamentos basados en formas activas de vitamina A. Pero esta es en realidad una terapia para condiciones extremas, que requiere supervisión médica obligatoria.
La radiación ultravioleta ayuda mucho: es útil que estos niños tomen el sol y, en invierno, utilicen fuentes artificiales de radiación ultravioleta.
Al igual que en la dermatitis atópica, se prescribe una dieta hipoalergénica.
Las manifestaciones de muchas enfermedades de la piel son muy similares, para un no especialista es difícil distinguir los diferentes tipos de erupción a partir de las descripciones. No es necesario que intente diagnosticar y prescribir un tratamiento usted mismo; existen dermatólogos para ello.
En algunos niños, los padres notan la aparición de piel seca y áspera. Estos cambios pueden no observarse en todo el cuerpo, sino en determinados lugares: en la cara, en brazos y piernas, en la cabeza o detrás de las orejas. Debe informar a su pediatra sobre estos cambios y averiguar el motivo de su aparición.
En este artículo, consideraremos las razones de un fenómeno como la piel áspera en un niño y también describiremos las recomendaciones más populares de los pediatras sobre este tema.
Causas de la piel seca y áspera.
Las causas de la piel seca en un bebé pueden ser diferentes:
- La aparición repentina de erupciones rojizas en la cara y asperezas puede ser una manifestación. Acné en un recién nacido. Este cambio en la piel es causado por un exceso de hormonas en el cuerpo del niño, y dicha erupción desaparece aproximadamente al mes y medio del bebé. La piel de tu rostro volverá a estar limpia y suave.
2. La piel áspera puede resultar de influencia de factores externos:
- la influencia del aire seco y la falta de líquido en el cuerpo;
- falta de vitaminas;
- la calidad del agua de baño y el uso de decocciones de algunas hierbas secantes (manzanilla, corteza de roble, manzanilla, etc.);
- exposición al aire helado o al viento en la piel; en este caso, aparecen manchas de piel áspera principalmente en áreas abiertas del cuerpo;
- El uso frecuente de champú (incluso de alta calidad) puede contribuir a la aparición de piel seca y áspera en la cabeza;
- El uso excesivo de talco para bebés también puede "secar" la piel delicada y que se lastima fácilmente del bebé.
- La piel seca y la aspereza pueden ser uno de los síntomas de enfermedades:
- diabetes mellitus congénita, que también se caracteriza por aumento del apetito y la sed, aumento de los niveles de glucosa en sangre;
- hipotiroidismo congénito (función tiroidea reducida): como resultado del metabolismo lento, se altera la renovación de la capa superficial de la piel; La piel seca es más pronunciada en la zona de las articulaciones del codo y la rodilla.
- La piel áspera también puede indicar patología hereditaria(Las manifestaciones de aspereza determinada genéticamente aparecen antes de los 6 años, más a menudo entre los 2 y 3 años):
- sobre la ictiosis, en la que, como resultado de mutaciones genéticas, se altera el proceso de queratinización de las células de la piel: primero, la piel se seca, se cubre de escamas blancas o grises, luego se altera el rechazo de las escamas y, con el tiempo el cuerpo se cubre de ellos como escamas de pescado. Además de las manifestaciones cutáneas, existen disfunciones de los órganos internos y procesos metabólicos;
- hiperqueratosis, una enfermedad en la que hay un mayor engrosamiento, queratinización de la capa superficial de la piel y una violación de su rechazo. Estas manifestaciones son más pronunciadas en los pies, codos, muslos y cuero cabelludo. Las causas de esta patología no se comprenden completamente. Además del factor hereditario, otros también son importantes para la aparición de hiperqueratosis: piel seca del niño; avitaminosis de vitaminas E, A, C; efectos secundarios de las drogas hormonales; estrés; cambios hormonales durante la pubertad en adolescentes; exposición excesiva a los rayos ultravioleta; Enfermedades del sistema digestivo; exposición a detergentes.
- Infestación de gusanos También puede causar piel áspera en los niños.
- Pero con mayor frecuencia, las mejillas y las nalgas rosadas y ásperas pueden ser una manifestación dermatitis atópica(El nombre obsoleto de esta afección es “diátesis exudativa”). Puede aparecer como zonas secas y ásperas en diferentes partes del cuerpo. Se trata de una enfermedad de naturaleza alérgica, expresada en la reacción de la piel a la exposición a diversos alérgenos.
El riesgo de alergias en un niño puede aumentar cuando la madre recibe tratamiento con medicamentos hormonales y de otro tipo durante el embarazo, cuando toma complejos multivitamínicos sin control o cuando la mujer fuma durante el embarazo y la lactancia.
La lactancia materna prolongada es una buena protección para su bebé contra las alergias. También es importante la nutrición de una madre lactante, excluyendo de su dieta los condimentos, los alimentos ahumados, los alimentos fritos y grasos.
También es importante la predisposición hereditaria a las alergias, no sólo por parte de la madre, sino también por parte del padre (presencia de enfermedades alérgicas como asma bronquial, urticaria).
Los alérgenos para un bebé pueden ser:
- productos alimenticios, incluidas las fórmulas lácteas adaptadas o incluso la leche materna; en los niños mayores, las alergias se provocan y intensifican después de comer dulces;
- prendas de vestir confeccionadas con tejidos sintéticos;
- detergente en polvo y otros productos de higiene (jabón, gel);
- pelo de mascota;
- humo de tabaco (tabaquismo pasivo);
- peces de acuario y alimento para ellos.
La piel seca debida a alergias también puede ser de carácter local, por ejemplo, aparece detrás de las orejas del bebé. Cuando se adhiere una infección estafilocócica, se pueden formar costras y llantos con un olor desagradable. Es cierto que tales manifestaciones detrás de las orejas también pueden estar asociadas con errores en el cuidado del bebé, y no con alergias: cuando regurgita, el vómito fluye hacia el área detrás de la oreja y no se elimina a tiempo.
¿Por qué una alergia afecta la piel?

La conclusión es que una alergia es la respuesta del cuerpo a una proteína extraña (antígeno). En respuesta a una señal de que la proteína es extraña, se produce un anticuerpo para neutralizarla. Esto crea un complejo antígeno-anticuerpo que provoca una reacción alérgica.
Se sabe que las alergias también pueden ser causadas por una sustancia que no es una proteína. En este caso, esta sustancia no proteica se combina con una proteína en la sangre y dicha proteína, que es nativa de un organismo determinado, ya se considera extraña y se producen anticuerpos contra ella.
El sistema enzimático inmaduro del cuerpo del niño no puede descomponer normalmente algunos alimentos y se convierten en alérgenos. En otro caso, el producto ingresó al sistema digestivo "en exceso"; esta situación ocurre cuando un niño está sobrealimentado. En este caso, no hay suficientes enzimas y el producto (proteína) permanece sin digerir y sin romperse.
La proteína extraña (o no completamente digerida) se absorbe en la sangre. Estas sustancias pueden liberarse de la sangre a través de los riñones, los pulmones y la piel (con el sudor). La piel reacciona ante ellos con la aparición de sarpullido, enrojecimiento y picazón.
Teniendo en cuenta lo anterior, queda claro por qué es tan importante no sobrealimentar al bebé ni sobrecargar su sistema digestivo inmaduro. Esta afirmación se ve confirmada por el hecho de que en un niño durante el período de infección intestinal, cuando se observa diarrea y la carga de alimentos se reduce significativamente, las manifestaciones de dermatitis alérgica disminuyen.
Las manifestaciones clínicas de la dermatitis atópica dependen de la edad del niño. En los bebés, se manifiesta principalmente en forma de piel seca, descamación en la cara, el cuero cabelludo y dermatitis del pañal, incluso si el niño está bien cuidado. El síntoma principal es enrojecimiento, picazón, aspereza y descamación de la piel de las mejillas y las nalgas.
Con el tratamiento adecuado, los síntomas se alivian fácilmente. Si no se trata, los niños mayores de un año se ven afectados en las capas más profundas de la piel, como lo demuestra la aparición de ampollas y úlceras. Las zonas afectadas aparecen en el tronco y las extremidades. Al niño le molesta una picazón intensa en la piel. Puede ocurrir una infección bacteriana o fúngica con el desarrollo de complicaciones.
En niños mayores de un año, la dermatitis atópica adquiere un curso prolongado con frecuentes exacerbaciones. El proceso puede convertirse en eccema (seco o supurante). Si no se tratan, la rinitis alérgica y el asma bronquial pueden sumarse a las manifestaciones cutáneas.
Dr. Komarovsky sobre la dermatitis alérgica:
Prevención de la dermatitis atópica
Desde las primeras semanas de vida del bebé, los padres deben cuidar la salud del bebé.
- La lactancia materna juega un papel importante en la prevención de las alergias. Una madre lactante debe seguir cuidadosamente la dieta, excluir de su dieta las especias, los alimentos ahumados, los alimentos enlatados, las frutas exóticas, el chocolate y limitar la cantidad de dulces.
- Controle sistemáticamente la temperatura y la humedad en la habitación del niño: utilice higrómetros y termómetros. La temperatura debe estar entre 18 y 20° y la humedad debe ser de al menos el 60%. Si es necesario, conviene utilizar humidificadores de aire y, si no están disponibles, colocar recipientes con agua en la habitación o colgar una toalla húmeda sobre el radiador.
- La ropa interior del bebé debe estar confeccionada con tejidos naturales (algodón, lino). Para los niños con alergias, es mejor no comprar ropa exterior de lana o piel natural.
- La ropa y la ropa de cama de los niños sólo deben lavarse con talcos suaves (“para bebés”).
- Debes bañar a tu bebé con jabón para bebés no más de una vez por semana. Es mejor utilizar agua purificada para bañarse, o al menos agua sedimentada y hervida.
- Durante el día, en lugar de lavarse, puede utilizar toallitas húmedas hipoalergénicas especiales.
- Cuando utilice pañales desechables varias veces al día, conviene desvestir al bebé y darle baños de aire.
- Antes de salir a caminar (20 minutos antes), es necesario utilizar cremas hidratantes para tratar la piel expuesta.
- Si existe una predisposición genética a las alergias, se deben retirar las mascotas y las alfombras del apartamento, y el niño no debe jugar con juguetes blandos.
- Varias veces al día se debe realizar una limpieza húmeda del local con agua sin el uso de productos químicos.
Tratamiento de la dermatitis atópica
Tratar esta enfermedad no es una tarea fácil. Requiere los esfuerzos conjuntos de médicos y padres. El tratamiento se divide en no farmacológico y medicinal.
Tratamiento no farmacológico
El tratamiento siempre comienza con la mejora de la nutrición del niño. En primer lugar, es necesario identificar y eliminar el alérgeno alimentario. Si tu bebé recibe leche materna, debes colaborar con tu pediatra para analizar la dieta de la madre y rastrear qué producto está provocando manifestaciones cutáneas en el bebé.
También se debe prestar atención a la cuestión de la regularidad de las deposiciones de la madre, ya que el estreñimiento aumenta la absorción de toxinas de los intestinos a la sangre de la madre. Estas toxinas pueden luego ingresar al cuerpo del bebé a través de la leche y causar alergias. Para combatir el estreñimiento, la madre puede utilizar lactulosa, supositorios de glicerina y aumentar el consumo de productos lácteos fermentados.
Al alimentar artificialmente a un niño, es aconsejable cambiar a fórmula de soja para excluir una alergia a la proteína de la leche de vaca. Estas mezclas incluyen "Bona-soy", "Tuteli-soy", "Frisosoy". Si no hay mejoría, se transfiere al bebé a mezclas a base de hidrolizados de proteínas de la leche de vaca (Alfare, Nutramigen).
Si se desarrolla dermatitis después de la introducción de alimentos complementarios, el bebé debe volver a su dieta habitual durante 2 semanas. Luego iniciar nuevamente la alimentación complementaria, siguiendo estrictamente las reglas para su introducción: introducir cada nuevo producto, comenzando por la dosis mínima, durante 3 semanas. De esta forma se pueden identificar los alérgenos alimentarios.
Si el niño tiene más de un año, se debe llevar un registro diario de todos los productos que recibe y una descripción del estado de la piel. Se deben excluir los alimentos más alergénicos (pescado, huevos, quesos, pollo, cítricos, fresas, etc.) y luego darle al niño solo un producto a la vez durante 2-3 días y controlar las reacciones de la piel.
Los dulces están absolutamente contraindicados para estos niños: aumentan la fermentación en los intestinos y al mismo tiempo aumenta la absorción de alérgenos. El consumo de gelatina, miel y bebidas dulces empeorará las cosas. Para los niños con alergias, están prohibidos los productos que contengan estabilizantes, conservantes, emulsionantes y potenciadores del sabor. Cabe recordar que las frutas exóticas importadas también se tratan con conservantes para aumentar su vida útil.
Es muy importante asegurarse de que el niño ingiera suficientes líquidos y defeque con regularidad. El remedio más seguro para el estreñimiento en los bebés es la lactulosa. También puedes utilizar Normaze, Duphalac. Estas drogas no son adictivas.
Es muy importante que el niño no coma en exceso. Un bebé alimentado con fórmula debe hacer un agujero muy pequeño en la tetina del biberón con la fórmula para que coma su ración en 15 minutos y tenga una sensación de saciedad, y no la trague en 5 minutos, lo que requiere más nutrición. También puedes reducir la dosis de la mezcla seca antes de diluirla. Es mejor discutir este tema con su pediatra.
Cuando se llega a la edad de la primera alimentación complementaria, es mejor empezar con puré de verduras de un tipo de verdura. Las verduras menos alergénicas son la coliflor y el calabacín.
Al regular la nutrición de un niño, también se deben eliminar los efectos adversos del medio ambiente. El aire de la habitación de los niños debe ser siempre fresco, fresco y humidificado. Sólo en tales condiciones se puede prevenir la sudoración y la piel seca en un niño con dermatitis.
Los familiares sólo deberán fumar fuera del apartamento. El contacto del bebé con familiares fumadores debe reducirse al mínimo, dada la liberación de sustancias nocivas en el aire exhalado de un fumador.
La limpieza húmeda de la habitación, la eliminación de “acumulaciones de polvo” (alfombras, peluches, cortinas de terciopelo, etc.) y la exclusión del contacto con las mascotas ayudarán a lograr el éxito del tratamiento. También debemos recordar lavar periódicamente los juguetes con agua caliente.
Toda la ropa infantil (ropa interior y ropa de cama) debe ser de algodón o lino. Después de lavar la ropa de los niños con polvo hipoalergénico sin fosfatos, se debe enjuagar al menos 3 veces con agua limpia. En casos especialmente graves, el último enjuague también se realiza con agua hervida. Los platos del niño deben lavarse sin utilizar detergentes.
Debes vestir a tu hijo para salir a caminar según el clima. No envuelvas a tu bebé para evitar la sudoración excesiva. Permanecer al aire libre debe ser diario en cualquier época del año y en cualquier clima, al menos 3 horas al día. En invierno, no debes olvidarte de tratar la cara de tu bebé con una rica crema para bebés antes de salir a caminar.
En la dermatitis atópica, el cuidado de la piel es muy importante no sólo durante la etapa aguda del proceso, sino también durante el período de remisión. Se debe bañar al niño diariamente con agua filtrada o al menos sedimentada (para eliminar el cloro). Puede agregar decocciones de hierbas (ortiga, milenrama, raíz de bardana) al agua, excluyendo el uso de hierbas con efecto secante.
Al bañarse, no utilice toallitas y utilice jabón para bebés y champú neutro sólo una vez por semana. Después del baño, la piel debe secarse cuidadosamente con una toalla suave y lubricarse inmediatamente con crema para bebés, leche humectante o loción humectante.
La lubricación debe realizarse en todo el cuerpo y no solo en las zonas afectadas. Las preparaciones que contienen urea (lociones Excipial M) hidratan bien la piel. La pomada Bepanten ha demostrado su eficacia como producto para el cuidado de la piel. No solo tiene un efecto hidratante, sino también un efecto calmante y curativo.
Es necesario lavar la cara y el perineo de su hijo con frecuencia. Puede utilizar toallitas húmedas hipoalergénicas producidas por empresas reconocidas.
También es importante mantener una rutina diaria, una duración suficiente del sueño diurno y nocturno y un clima psicológico normal en la familia.
Tratamiento farmacológico
¡El tratamiento farmacológico de la dermatitis atópica se lleva a cabo únicamente según lo prescrito por un médico!
Se pueden utilizar sorbentes (Smecta, Enterosgel, Sorbogel) para eliminar sustancias tóxicas del cuerpo. Si el niño es amamantado, la madre también toma el medicamento.
Si las zonas ásperas provocan picazón y ansiedad en el bebé, se puede utilizar la pomada Fenistil para tratarlas.
Las cremas o ungüentos que contienen glucocorticosteroides se utilizan según lo prescrito por un alergólogo. Para lesiones profundas se utilizan ungüentos y para lesiones superficiales, cremas. Estos medicamentos hormonales deben dosificarse estrictamente. No puede cambiar la dosis y la duración del uso por su cuenta. La cancelación del medicamento sólo debe ser gradual, durante unos pocos días.
En este caso, tanto la dosis de la pomada como la concentración del fármaco pueden disminuir. Para reducir la concentración, la pomada se mezcla en una determinada proporción (recetada por el médico) con crema para bebés. Aumente gradualmente la porción de crema en la mezcla y reduzca la cantidad de ungüento.
Los ungüentos hormonales dan un efecto rápido, desaparecen las asperezas y el enrojecimiento. Pero estos fármacos no actúan sobre la causa de la enfermedad, y si no se elimina, reaparecerán cambios en la piel en la misma zona o en otras.
Los ungüentos hormonales (cremas) generalmente se combinan con el uso de lociones Exipal M, lo que ayuda a reducir la duración del tratamiento con medicamentos hormonales y, por lo tanto, reduce el riesgo de efectos secundarios por el uso de esteroides.
Las lociones no solo tienen un efecto humectante, sino también un efecto antiinflamatorio, equivalente al efecto de la pomada de hidrocortisona. En las etapas leves de la dermatitis, las lociones pueden tener un efecto positivo sin agentes hormonales.
Hay dos formas de lociones Excipial M: Lipolotion e Hydrolotion. Excipial M Hydrolotion se utiliza para hidratar la piel de los niños durante el período de remisión de la dermatitis. El efecto del fármaco comienza 5 minutos después de la aplicación. Se puede utilizar desde el nacimiento. Se debe prescribir una Lipolosion Excipial M durante las exacerbaciones de la dermatitis. Los lípidos y la urea que contiene protegen la piel de la pérdida de líquidos y el efecto hidratante dura unas 14 horas. Está aprobado para su uso a partir de los 6 meses de edad.
La loción se aplica sobre la piel del bebé tres veces: por la mañana, inmediatamente después del baño y antes de acostarse. Cuando el proceso empeora, la loción se aplica el número de veces necesario para asegurar una hidratación constante de la piel. El uso regular de lociones reduce la frecuencia de las recaídas.
En las formas graves de la enfermedad, se prescriben adicionalmente suplementos de calcio (glicerofosfato, gluconato de calcio) y antihistamínicos (Tavegil, Suprastin, Diazolin, Cetrin, Zyrtec). Pero tenga en cuenta que un efecto secundario de estos medicamentos puede ser la piel seca. Por tanto, los antihistamínicos se utilizan para la picazón persistente. El fenobarbital, que tiene un efecto hipnótico y sedante, a veces se prescribe por la noche.
Resumen para padres
La aparición de piel áspera y seca en un niño no debe tomarse a la ligera. Esto debe considerarse como una señal alarmante del cuerpo del niño. En la mayoría de los casos, estas manifestaciones "no graves" son síntomas de dermatitis atópica. Esta enfermedad puede provocar trastornos neuropsiquiátricos en la primera infancia y el desarrollo de enfermedades alérgicas graves en el futuro.
La dermatitis debe tratarse inmediatamente después de su identificación. Es con un tratamiento de alta calidad durante el primer año de vida que un niño puede curarse por completo. Por tanto, es necesario superar los problemas tanto cotidianos como económicos que surgen a la hora de tratar a un bebé.
No hay componentes sin importancia en el tratamiento. Todos los componentes de la terapia, desde una nutrición adecuada, la rutina diaria y el cuidado de la piel del bebé hasta el tratamiento farmacológico, son la clave para un resultado exitoso. Sólo gracias al esfuerzo de los padres, en este caso el niño ya no será alérgico y no correrá riesgo de desarrollar eczema o asma bronquial.
¿A qué médico debo contactar?
Si la piel de su hijo cambia, primero debe comunicarse con su pediatra. Después de excluir causas externas (mala nutrición o cuidado de la piel), se deriva al niño para consulta con especialistas: un dermatólogo, un alergólogo y, si es necesario, un endocrinólogo.
Dr. Komarovsky sobre cómo encontrar la causa de las alergias:
A menudo la piel de un niño se vuelve seca y áspera. Este fenómeno puede afectar a todo el cuerpo o a zonas específicas. En tal situación, definitivamente vale la pena visitar a un médico, ya que las razones pueden ser muy graves.
¿Por qué un niño pequeño tiene la piel áspera?
¿Qué razones causan la aspereza?
- Las erupciones rojas y la sequedad pueden ser manifestaciones del acné, que es causado por un exceso de hormonas en el cuerpo. Por lo general, este fenómeno desaparece por sí solo al mes y medio;
- Aire interior seco;
- Falta de líquido;
- Deficiencia vitaminica;
- Agua pobre para bañarse, uso de hierbas secantes (corteza de roble, manzanilla, hilo);
- Escarcha y viento. En este caso, las manchas aparecen sólo en zonas abiertas del cuerpo;
- El uso frecuente de champú provoca sequedad del cuero cabelludo;
- Uso excesivo de talco para bebés;
- Diabetes mellitus congénita. La enfermedad se acompaña de aumento del apetito, sed y aumento de los niveles de glucosa en sangre;
- Hipotiroidismo congénito. El metabolismo se ralentiza, la capa superficial de la piel no tiene tiempo de renovarse. Las articulaciones del codo y la rodilla se ven especialmente afectadas;
- Patología hereditaria. Suele aparecer a la edad de 2-3 años;
- Ictiosis. La queratinización de las células de la piel se altera: se seca y luego se cubre de escamas grises y blancas, que posteriormente se desprenden. La piel se parece a las escamas de un pez. Se alteran los procesos metabólicos y el funcionamiento de los órganos internos;
- La hiperqueratosis conduce al engrosamiento del estrato córneo de la piel. Los pies, los codos, las caderas y la cabeza se ven gravemente afectados. La enfermedad puede ser heredada o ser el resultado de una deficiencia de vitaminas A, E, C. El factor provocador es el uso de medicamentos hormonales, estrés, piel seca, insolación excesiva, enfermedades gastrointestinales, exposición a productos químicos domésticos;
- Infestación de gusanos;
- La dermatitis atópica es una reacción alérgica del cuerpo que se manifiesta en forma de manchas ásperas.
El riesgo de alergias en un niño aumenta si la madre tomó medicamentos hormonales y de otro tipo durante el embarazo, fumó o usó complejos vitamínicos sin control.
La lactancia materna protege parcialmente contra las alergias. Una madre lactante debe llevar una dieta equilibrada y saludable. Excluir del menú fritos, grasos, ahumados y condimentos. Un papel importante lo juega la predisposición hereditaria a las alergias, la presencia de urticaria, asma bronquial, etc. en familiares.
En la dermatitis atópica los alérgenos pueden ser:
- Alimentos, leche materna, fórmulas infantiles adaptadas. En los niños mayores, la erupción suele aparecer después de comer dulces;
- Ropa sintética;
- Productos de higiene y productos químicos domésticos;
- Pelo de animal;
- Humo de tabaco (tabaquismo pasivo).
La sequedad puede ser local. Si se produce una infección por estreptococos, se formarán costras que se volverán supurantes y tendrán un olor desagradable. Sin embargo, tales fenómenos pueden ser el resultado de una mala higiene, por ejemplo, cuando los padres regurgitan no limpian bien al bebé.
Manchas, ásperas y secas, en la piel de un niño con dermatitis
Los síntomas de la forma atópica de la enfermedad dependen de la edad del bebé. En los bebés, se trata principalmente de dermatitis del pañal, descamación de la cara y la cabeza, picazón y enrojecimiento. La piel de las nalgas y las mejillas se ve especialmente afectada.
Con la terapia adecuada, estos fenómenos desaparecen rápidamente. Si no se consulta a un médico a tiempo, las capas más profundas de la piel se ven afectadas, provocando ampollas y úlceras. La inflamación se propaga a las extremidades y al torso. El niño se vuelve caprichoso debido a la picazón en la piel. A menudo se produce una infección bacteriana o fúngica.
La dermatitis atópica en niños mayores de un año se caracteriza por un curso prolongado y frecuentes exacerbaciones. Pueden ocurrir complicaciones como eccema. Sin una terapia adecuada, se desarrollan rinitis alérgica y asma bronquial.
Tratamiento para niños con piel seca.
Si la aspereza es causada por motivos domésticos, se puede eliminar fácilmente con la ayuda de una crema para bebés. La falta de líquido en el cuerpo también es muy fácil de reponer.
En el futuro, es mejor vestir al niño si reacciona bruscamente a las heladas y al viento.
Pero en caso de alergias es necesario tomar medidas serias. En la terapia participan tanto el médico como los padres.
Sequedad causada por las condiciones climáticas.
Los padres deben minimizar las influencias ambientales adversas. El apartamento debe ventilarse periódicamente. El aire de la habitación del niño debe ser fresco, fresco y humidificado. Si el bebé tiene la piel seca como característica del cuerpo, se instala equipo de control de clima en la habitación.
Los juguetes deben lavarse con agua caliente. Es mejor quitar alfombras, cortinas pesadas y peluches de la habitación. La limpieza húmeda debe realizarse a diario.
Fumador pasivo
Los familiares que fumen deberán hacerlo fuera del apartamento. El contacto con estas personas debe reducirse al mínimo. ¿Por qué? El hecho es que un fumador exhala el aire contaminado con sustancias nocivas de los cigarrillos.
Ropa y productos de higiene.
La ropa interior y la ropa de cama deben estar confeccionadas íntegramente con materiales naturales, como lino o algodón. Es mejor lavar la ropa de tu bebé con polvos hipoalergénicos sin fosfatos y enjuagar tres veces. En casos graves de la enfermedad, se utiliza agua hervida para enjuagar. Los platos infantiles se lavan sin utilizar productos de limpieza domésticos.
Al salir a pasear, el bebé se viste según el clima. La ropa demasiado abrigada provoca sudoración. Es necesario caminar al menos 3 horas todos los días. En invierno, antes de caminar, se trata el rostro con una rica crema para bebés (una hora antes de salir) para que no aparezcan manchas secas.
Para bañarse, lo mejor es utilizar agua filtrada o sedimentada. Se permite agregar decocciones de hierbas como milenrama, ortiga y bardana. Se excluye el uso de plantas de secado. No utilice una toallita durante los procedimientos con agua. El jabón y el champú se utilizan sólo una vez por semana. Después del baño, la piel se trata con crema, leche o loción humectante.
Cómo tratar la piel áspera en un niño con dermatitis
En primer lugar, es necesario establecer la nutrición del bebé y de la madre lactante. Ella y su pediatra deben analizar su dieta para identificar el producto que provoca una reacción negativa. Se controla la regularidad de las deposiciones de una mujer, ya que con el estreñimiento, las toxinas se absorben en la sangre desde los intestinos y luego pasan a la leche materna.
Cuando un bebé es alimentado con biberón, se le cambia a fórmula de soja. Si no hay resultado, se sustituyen por hidrolizados de proteínas de la leche de vaca.
Si un niño desarrolla la piel seca, enrojecida y áspera después de la introducción de alimentos complementarios, vuelva a su dieta habitual. Luego se reintroducen los alimentos complementarios, observando la reacción del organismo. Comience con porciones mínimas. Esto identificará el irritante alimentario.
Esto también se aplica a los niños mayores. Los padres deben llevar un diario donde anotarán qué comió el bebé, qué porción y cuál fue su reacción. Los alérgenos más comunes son los cítricos, las fresas, el pollo, el pescado, el queso y los huevos.
Los dulces están completamente excluidos del menú. Mejora la fermentación y aumenta la absorción de alérgenos. No se deben consumir gelatinas, miel, bebidas dulces, frutas exóticas, productos que contengan conservantes, colorantes, etc.
Se debe garantizar una ingesta adecuada de líquidos y deposiciones regulares. Para el estreñimiento, utilice Lactulosa, Normaze, Duphalac. Si ha llegado el momento de introducir los primeros alimentos complementarios, se empieza por el puré de verduras. Mejor con calabacín y repollo.
Tratamiento farmacológico de las alergias.
Los sorbentes se utilizan para eliminar irritantes. Las zonas ásperas se lubrican con ungüentos como Festil. En casos graves, un alergólogo puede recetar glucocorticosteroides (ungüentos, cremas), suplementos de calcio y antihistamínicos (diazolina, suprastina, tavegil). Para eliminar el mal humor, se prescribe fenobarbital por la noche.
Estimados padres, no se automediquen y ante las primeras manifestaciones de la enfermedad, comuníquese inmediatamente con su pediatra.



