Choroby skóry są istotną przeszkodą w pełni życia człowieka. Oprócz powodowania dyskomfortu i bólu, różne objawy na skórze odbijają się na wyglądzie, powodując zaburzenia psychiczne. Dzięki kompleksowej terapii i kompetentnemu podejściu specjalistom udaje się zwalczyć te nieprzyjemne zjawiska. W tym artykule przedstawiono informacje na temat leczenia neurodermitu u dorosłych.
Co to jest neurodermit?
Neurodermit jest chorobą dermatologiczną, która z czasem staje się przewlekła. Objawy patologiczne mogą rozpocząć się we wczesnym dzieciństwie i niepokoić pacjenta przez całe życie. Nawroty tej choroby są odczuwalne w każdym wieku i w różnych odstępach czasu.
Według ICD neurodermit należy do grupy dermatoz alergicznych i jest uważany za najczęstszą chorobę skóry. Zarejestrowano ponad 30% pacjentów, którzy szukali pomocy w szpitalu.
Zewnętrznie dotknięte obszary pojawiają się w postaci grudek. Są to płaskie, owalne formacje, którym towarzyszy silne zaczerwienienie, pęcherze i nieznośny swędzenie. Skóra w dotkniętych miejscach staje się sucha i zaczyna się łuszczyć.
Dorośli częściej cierpią na ogniskowe neurodermit. W tym przypadku stany zapalne skóry są zlokalizowane w różnych miejscach ciała. Zmiany mogą dotyczyć zgięcia łokci i kolan, tyłu głowy i przyległego obszaru szyi. U mężczyzn wysypka może pojawić się wokół odbytu i moszny.
Rozlane wysypki neurodermitu (atopowego zapalenia skóry) charakteryzują się bardziej rozległymi obszarami lokalizacji. Mogą rozprzestrzeniać się na skórę twarzy, szyi, klatki piersiowej i krągłości. W podręcznikach medycznych można zobaczyć zdjęcia neurodermitu na etapie jego zaostrzenia.

Formy choroby
W zależności od lokalizacji bolesnych zmian neurodermit dzieli się na następujące typy:
- Liniowy. Wysypka rozprzestrzenia się na skórę głowy, nogi, ramiona i obszary zgięć. Jest to trudne do wyleczenia, ponieważ z czasem staje się przewlekłe. Leczenie neurodermitu dłoni komplikuje fakt, że pacjent musi stale narażać skórę na kontakt z produktami mydlanymi. Zwiększa to ból, wysusza skórę i sprzyja tworzeniu się strupów.
- Ograniczony. Nazwa mówi sama za siebie, ponieważ zmiany dotyczą małych obszarów skóry. Miejscami ich lokalizacji są takie części ciała jak pachwiny, kolana, uda i narządy płciowe. Często spotyka się podobną postać neurodermitu na nogach. Pojawieniu się zmian towarzyszy silne podrażnienie. Po zadrapaniu takich miejsc zmiany przyjmują postać grudek i mogą pokryć się łuskami. W przypadku tej postaci neurodermitu konieczne są dodatkowe środki w celu jej zwalczania - za pomocą leczniczego błota i elektroforezy. Ultradźwięki stosuje się w leczeniu węzłów chłonnych.
- Rozproszony. Jedna z najbardziej szkodliwych chorób skóry. Oprócz tego, że wpływa na wiele części ciała, wpływa również na twarz. Wysypki obserwuje się na powiekach i ustach. Mogą pojawić się także po wewnętrznej stronie zgięcia łokci i kolan. Ulgę w takich schorzeniach osiąga się poprzez sesje ultradźwiękowe i fizjoterapię.
- Pęcherzykowy. Charakteryzuje się wysypką na obszarach skóry z włosami. Obszary objęte stanem zapalnym mają czerwonawy kolor i często są pokryte białawym nalotem. Jego główną lokalizacją jest skóra głowy pod włosami. Na tle takich objawów wielu pacjentów doświadcza zaburzeń psychicznych.
- łuszczycopodobny. Wpływa na okolicę głowy i twarzy. Towarzyszy mu ciągłe swędzenie. Kiedy na głowie pojawiają się takie bolesne zmiany, czasami pojawia się częściowe łysienie. Gęste czerwone plamy tego typu choroby charakteryzują się łuskami podobnymi do łuszczycy.
- Przerostowy. Wpływa na intymne partie ciała zarówno u kobiet, jak i u mężczyzn. W tym drugim przypadku często dotyczy to okolicy pachwiny. Leczenie neurodermitu przerostowego może być bardzo problematyczne i towarzyszą mu u pacjentów zaburzenia nerwowe.
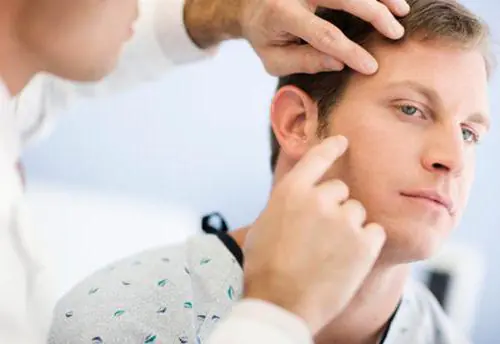
Powoduje
Lekarze identyfikują dwie główne przyczyny tej choroby: zaburzenia endokrynologiczne i reakcję układu nerwowego na stres. Czynniki te są uważane za endogenne, ponieważ wywołują początek choroby od wewnątrz.
Przyczyną wysypek pojawiających się pod wpływem czynników zewnętrznych (egzogennych) są alergie. W tym przypadku zmiany na skórze powstają pod wpływem przeciwciał z zewnątrz. Objawy wywołane tym czynnikiem mogą wystąpić po kontakcie skóry z alergenami, na które układ odpornościowy człowieka może być zbyt wrażliwy.
Według niektórych naukowców neurodermit jest chorobą dziedziczną, jednak fakt ten nie jest potwierdzony naukowo. Jednak wielu ekspertów twierdzi, że główną przyczyną tej choroby jest czynnik genetyczny.
Ponadto istnieje szereg czynników przyczyniających się do rozwoju atopowego zapalenia skóry (neurodermitu):
- zaburzenia nerwowe;
- osłabiony układ odpornościowy;
- zaburzenia procesów metabolicznych;
- zatrucie chemiczne;
- niedożywienie;
- długotrwały stres;
- zanieczyszczenie środowiska;
- nadmierny stres psychiczny;
- ciężka aktywność fizyczna;
- predyspozycja do chorób alergicznych;
- złe nawyki.

Objawy
Zewnętrzne objawy objawowe obejmują:
- szorstkość skóry w dotkniętych obszarach;
- podrażnienie, któremu towarzyszy swędzenie;
- zaczerwienienie;
- nadmierna suchość;
- złuszczanie skóry;
- pojawienie się małych kropelek, które przekształcają się w wrzody;
- tworzenie się mokrych skorup;
- przebarwienia;
- pęknięcia.
Objawy neurodermitu u dorosłych nie ograniczają się do objawów zewnętrznych. Choroby skóry wpływają na wiele funkcji organizmu człowieka. Z reguły tacy ludzie są podatni na apatię, czują się przygnębieni i cierpią na chroniczne zmęczenie. Czasami u pacjenta nie może wystąpić obsesyjne uczucie niepokoju, które może skutkować zaburzeniami snu.
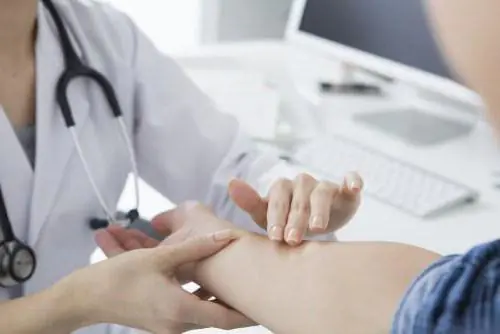
Leczenie
Podczas dyskusji staje się jasne, że choroba taka jak neurodermit ma kilka przyczyn. Jej objawy są również dość zróżnicowane i przebiegają w różny sposób, co utrudnia zwalczanie. Jednak dobra wiadomość jest taka, że dzięki kompetentnemu podejściu pracownicy medyczni są w stanie przenieść ostry etap choroby w stan długotrwałej remisji, co znacznie łagodzi objawy patologiczne.
Doświadczeni alergologowie i immunolodzy najpierw starają się ustalić dokładną przyczynę choroby. Tylko w ten sposób można wybrać odpowiednie leczenie. Kurs leczenia zawsze ma na celu wyeliminowanie zewnętrznego źródła, które służy jako prowokator choroby. Terapia chorób skóry polega na jednoczesnym zwalczaniu przyczyny i skutku. Obejmuje to stosowanie maści, kąpiele borowinowe, sesje ultradźwiękowe, przyjmowanie określonych leków, elektroforezę i tradycyjne metody.
Leczenie neurodermitu u dorosłych powinno odbywać się w spokojnym otoczeniu. Dobrze, jeśli jest to leczenie szpitalne, ponieważ należy chronić pacjenta przed niepotrzebnymi zmartwieniami emocjonalnymi. Ważne jest monitorowanie diety i przestrzeganie zasad higieny.
W skład kompleksu leczniczego wchodzą leki przeciwhistaminowe, które chronią organizm przed alergenami. Neutralizują działanie substancji syntetycznych i różnych innych substancji wywołujących reakcje alergiczne. Takie leki to: „Chlorfeniramina”, „Cetyryzyna”, „Loratadyna”, „Prometazyna”.
W większości przypadków leczenie neurodermitu u dorosłych nie jest kompletne bez środków uspokajających. Popularnym lekiem w tym zakresie jest Novo-Passit, a także leki zawierające serdecznik i waleriana.
Aby normalizować funkcjonowanie narządów trawiennych, przepisuje się Linex, Festal, Pancreazim i Hilak Forte.
Immunomodulatory są obowiązkowe. Lekarz dobiera leki do leczenia w zależności od stopnia uszkodzenia skóry.

Miejscowe środki zaradcze są zwykle przepisywane w przypadku ograniczonej postaci choroby. Istnieje szeroki wybór takich leków, ale w każdym indywidualnym przypadku dobiera się je indywidualnie. Spośród leków glukokortykoidowych lekarz może przepisać betametazon, flutikazon lub klobetasol. Istnieje skuteczna maść na neurodermit z olejem naftalanowym. Produkty smołowe i różne kremy-żele dają dobre rezultaty. Krem Dermovate pomaga dobrze radzić sobie z miejscowymi objawami. Szybko likwiduje ból i pieczenie. Należy pamiętać, że bez recepty dermatologa nie można kupić maści. Samoleczenie najprawdopodobniej zaostrzy rozwój choroby, zamiast pomóc z nią walczyć.
Procedury fizjoterapeutyczne
Leczenie neurodermitu polega na stosowaniu kąpieli siarkowodorowych i radonowych, a także naświetlaniu ultrafioletem. Warto takie metody zastępować ziołami leczniczymi. Kąpiele z wywarami z rumianku, sznurka i kory dębu działają przeciwzapalnie.
Po zakończeniu zabiegów bolesne zmiany smaruje się tłustymi olejami, na przykład oliwą. Stosuje się maści siarkowe i ichtiolowe.

Leczenie neurodermitu na twarzy
Oprócz częstych przyczyn atopowego zapalenia skóry, na twarzy może pojawić się wysypka na skutek stosowania kosmetyków lub alergii na sierść zwierząt. Nawet futro lub pyłki roślin mogą stać się alergenem.
Z reguły wysypkom w widocznych miejscach towarzyszą różne kompleksy, które mogą powodować nieodwracalne szkody dla zdrowia psychicznego. Dlatego lepiej nie opóźniać leczenia neurodermitu twarzy u dorosłych.
- Przepisane leki to leki hormonalne, przeciwhistaminowe i uspokajające.
- W większości przypadków eksperci uważają za wskazane stosowanie sorbentów. Przepisywany jest węgiel aktywny, Enterosgel i inne podobne środki.
- Smoła brzozowa, cynk i dermatol są przepisywane jako maści. Aby złagodzić podrażnienia, może być konieczne użycie narkotyków - Flucinar i Elokom
- Fizjoterapia prowadzona jest następującymi metodami: ultradźwięki, fototerapia selektywna, światło ultrafioletowe, elektrosnu, tlenoterapia hiperbaryczna, laseroterapia.
- Stosuje się kąpiele z dodatkiem soli i igieł sosnowych.
- Lekarz może przepisać dodatkowe produkty zapobiegające wysuszeniu skóry. W okresie remisji należy regularnie stosować kremy nawilżające. Nawiasem mówiąc, dotyczy to również pielęgnacji skóry nóg i ramion. Przy atopowym zapaleniu skóry te partie ciała są bardziej podatne na działanie czynników zewnętrznych, a to prowadzi do nadmiernego wysuszenia.
- Do kuracji należy włączyć kompleksy witaminowe. Jest to konieczne, aby wzmocnić układ odpornościowy. Szczególnie ważna jest obecność witamin takich jak A, B i E.
- Niektóre korzyści płyną z odwiedzania uzdrowisk i podróży do południowych kurortów.

Żywienie i niektóre zalecenia
Dieta na neurodermit polega na unikaniu wszelkich pokarmów powodujących alergie. Należą do nich: czekolada, banany, orzechy, owoce cytrusowe, jaja kurze, miód. Wykluczone są także wędzone mięsa, kawa, mocna herbata i pikantne potrawy.
Czerwone owoce i nierozcieńczone świeże soki mogą zwiększać podrażnienie skóry. Preferowane są zielone jabłka, czarne porzeczki, śliwki i inne owoce.
Zaleca się spożywanie zup mlecznych i kaszek, mięsa króliczego, indyka i wołowiny. Możesz włączyć do swojej diety niektóre rodzaje chudych ryb i fermentowanych produktów mlecznych.
Suszone owoce i galaretki mogą zastąpić słodycze i produkty mączne.
Lepiej gotować, dusić lub piec w piekarniku. Do przygotowania zup należy użyć drugiego bulionu. Odżywianie powinno być jednolite - 3-5 posiłków dziennie.
W okresie zaostrzenia choroby nie należy pić alkoholu.
Ponieważ higiena osobista przy atopowym zapaleniu skóry ma ogromne znaczenie, zakup takich produktów jak kremy, balsamy, mydła i szampony należy kupować po konsultacji ze specjalistą.
Niepożądane jest noszenie ubrań wykonanych z tkanin syntetycznych i czystej wełny. Lepiej prać rzeczy mydłem do prania.
Konieczne jest umycie twarzy i rąk ciepłą wodą. Następnie nałóż mleczko kosmetyczne lub krem. Pomoże to zmniejszyć suchość i łuszczenie się uszkodzonych obszarów. Dobrze nawilżona skóra jest mniej swędząca i napięta.
Tradycyjne metody
W domu możesz zrobić maść na neurodermit na bazie wazeliny. Łączy się go z substancjami takimi jak propolis czy mumiyo w proporcji 1:10. W tym celu wazelinę podgrzewa się do stanu ciekłego, miesza z jednym z powyższych składników i chłodzi.
Po zastosowaniu takich środków ludowych neurodermit znacznie szybciej przechodzi w remisję. Shilajit działa antybakteryjnie i likwiduje ból. Propolis jest doskonałym środkiem przeciwbólowym i bierze czynny udział w regeneracji dotkniętych komórek.
Maści należy wcierać bardzo lekkimi ruchami. Można je także nałożyć na sterylny bandaż i pokryć nimi dotknięte miejsca.
Dobrze jest stosować maski z glinką niebieską z dodatkiem soli. Nakłada się go na zmiany chorobowe i utrzymuje do całkowitego wyschnięcia.
Ziołowe balsamy są skuteczne w leczeniu neurodermitu u dorosłych. Aby złagodzić stany zapalne, przygotowuje się mocne napary. Do 1 litra przegotowanej wody dodać 15 łyżek suszonych ziół. Zalewa się wrzącą wodą i pozostawia na około 10 godzin. Do przygotowania takiego środka potrzebne są następujące rośliny: rumianek, mięta, korzeń prawoślazu, sznurek, jałowiec, tymianek, oregano, ziele dziurawca.
Należy pamiętać, że tradycyjne metody nie są panaceum na chorobę. Chociaż ich stosowanie ma miejsce, nadal odgrywają rolę wspomagającą w kompleksowym leczeniu.
Wreszcie
Po otrzymaniu konkretnych informacji na temat neurodermitu (zdjęcia objawów w artykule) i dokładnym ich przestudiowaniu, można wyciągnąć pewne wnioski. Nie oznacza to jednak, że musisz samodzielnie postawić diagnozę. Ostatnie słowo powinno pozostać w gestii lekarza prowadzącego. Specjalista musi przepisać wykwalifikowane leczenie i monitorować postęp tego procesu.
Neurodermit (inaczej atopowe zapalenie skóry lub rozsiane neurodermit) to przewlekła choroba zapalna – alergiczne zapalenie skóry, dotykająca skórę osób z predyspozycją w genomie, a także zaburzeniem stanu odporności, układu nerwowego, hormonalnego i funkcjonowania narządów wewnętrznych. inne narządy.
Obecność u pacjentów wrodzonych wad serca, stopy końsko-szpotawej, przepuklin, zaćmy itp. również wskazuje na dziedziczny czynnik dermatozy atopowej. Neurodermatitis ma charakter uporczywy, przewlekły, często nawracający, różniący się postacią w zależności od wieku, przyczyny, objawów, a także pory roku.
Wiodącą rolę w występowaniu neurodermitu odgrywa układ nerwowy. Synonim atopowego zapalenia skóry. Obecnie używa się również określenia „atopowe zapalenie skóry”. Mechanizm rozwoju choroby jest neuroendokrynny. Konsekwencją skazy jest przejście do wyprysku dziecięcego - świądu - neurodermitu.
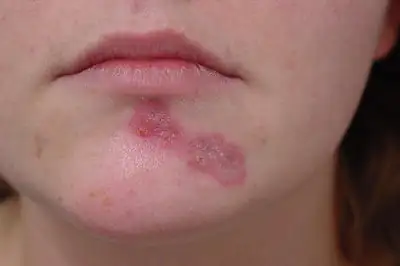
Co to jest?
Neurodermatitis to zapalna choroba skóry, która pojawia się z przyczyn endogennych (występujących w organizmie). Występuje głównie w dzieciństwie i okresie dojrzewania, często staje się przewlekła i jest jedną z najczęstszych chorób dermatologicznych na świecie.
Przyczyny choroby
Neurodermit nie jest chorobą zakaźną. Często jej przyczyną jest genetyczna predyspozycja do alergii. Organizm ludzki może zareagować chorobą na każdy czynnik drażniący - od sierści zwierzaka po ulubiony produkt kosmetyczny.
Eksperci uważają, że częstymi przyczynami neurodermitu są:
- zaburzenia zdrowia neuropsychiatrycznego;
- leki;
- czynniki klimatyczne;
- pracować w warunkach niebezpiecznych i innych czynników drażniących;
- złe odżywianie, ogólne toksyczne zanieczyszczenie organizmu;
- długotrwałe przeciążenie psycho-emocjonalne, psychiczne i fizyczne, depresja;
- głębokie zaburzenia w funkcjonowaniu układu odpornościowego, ośrodkowego i obwodowego układu nerwowego, zespół wegetatywno-naczyniowy;
- źródła przewlekłej infekcji, ogniska zapalne w organizmie i nagromadzenie bakterii na skórze;
- choroby żołądkowo-jelitowe związane z zaburzeniami procesów fermentacyjnych, zaburzenia w układzie hormonalnym, choroby laryngologiczne;
- genetyczne określenie skłonności do różnych reakcji alergicznych, o czym świadczy duże nasilenie chorób bliskich krewnych i bliźniąt jednojajowych;
- czynniki endogenne – stan skażenia otaczającego środowiska zewnętrznego (ulicznego) i wewnętrznego (wewnętrznego), który może powodować nadreaktywność skóry.
Pomimo różnorodnych czynników wywołujących rozwój neurodermitu, dermatolodzy uważają, że choroba wyzwala mechanizm alergiczny. Przy pierwszym spotkaniu z alergenem organizm wytwarza przeciwciała przeciwko nowemu związkowi, jednak za drugim razem przeciwciała łączą się z organizmem i wraz z krwią przenoszone są do wszystkich tkanek i narządów, niszcząc błony ich komórek.
W procesie degranulacji uwalniane są substancje aktywne, między innymi histamina. Substancja ta powoduje zaczerwienienie i zgrubienie skóry, miejscowy wzrost temperatury oraz uczucie swędzenia lub pieczenia. W przypadku wtórnej infekcji temperatura ciała wzrasta.
Naukowcy tłumaczą uszkodzenie układu nerwowego jako przyczynę neurodermitu poprzez dysfunkcję obwodowych włókien nerwowych. Dlatego pacjent zaczyna odczuwać silne swędzenie, a na ciele pojawiają się wysypki. Chęć drapania skóry prowadzi do urazów, zwiększonego nasilenia swędzenia i obrzęku tkanki.
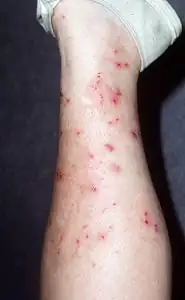
Klasyfikacja
Neurodermit to choroba, która ma kilka rodzajów, które determinują zasięg procesu patologicznego w skórze pacjenta.
- Rozlane neurodermit. Ta postać charakteryzuje się pojawieniem się wielu zmian. Z reguły są one zlokalizowane na kończynach górnych i dolnych (w jamie podkolanowej i zgięciach łokciowych), a także na tułowiu. Jednak rozlane neurodermit często atakuje szyję, narządy płciowe, odbyt i twarz. W tym przypadku zmiany łączą się z lichenizowanymi i naciekniętymi obszarami skóry. W niektórych miejscach oprócz lichenizacji pojawiają się płaskie, błyszczące guzki. Czasami pacjenci doświadczają krótkotrwałego płaczu po zadrapaniu. W rezultacie zmiany mogą ulec zakażeniu, powikłanemu zapaleniem węzłów chłonnych lub ropnym zapaleniem skóry. Pacjenci cierpiący na rozsiane neurodermit charakteryzują się obrzękiem i przekrwieniem skóry, często pokrytym drobnymi łuskami.
- Ograniczone neurodermit. Ten typ neurodermitu charakteryzuje się występowaniem na powierzchni skóry blaszek pokrytych nowotworami guzkowymi na szyi, w zgięciach kolan i łokci, w kroczu i na narządach płciowych. W przypadku tego typu choroby często odnotowuje się symetryczny układ płytek. Z reguły pojawiają się jednocześnie na łokciach, kolanach i stopach.
- Odwapnienie wpływa na owłosione obszary ciała, powodując stopniową utratę włosów.
- Liniowe neurodermit. Jest to patologia, w której zmiany zlokalizowane są głównie na powierzchniach prostowników rąk i nóg i mają kształt pasków, czasem o brodawkowatej lub łuszczącej się powierzchni.
- Folikularny: tworzy się na skórze głowy ciała w postaci wysypek przypominających spiczaste grudki.
- Łuszczycopodobne neurodermit. W tym przypadku zmiany chorobowe mają postać czerwonych grudek pokrytych małymi srebrzystobiałymi łuskami. Najczęściej są one zlokalizowane na głowie i szyi.
- Przerostowy: wyrażający się obrzękiem w okolicy węzłów chłonnych, najczęściej pachwinowych.
Każdy rodzaj neurodermitu powoduje znaczny dyskomfort u osoby, dlatego konieczne jest niezwłoczne leczenie.
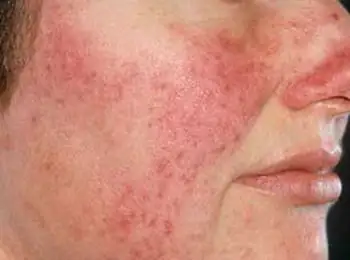
Objawy neurodermitu
Główne objawy neurodermitu u dorosłych i dzieci charakteryzują się wysypką, swędzeniem, zaburzeniami nerwicowymi, zaczerwienieniem i łuszczeniem się. Ponadto obszar rozprzestrzeniania się choroby może się różnić w zależności od jej konkretnej odmiany.
W przypadku neurodermitu funkcja nadnerczy jest znacznie zmniejszona, dlatego skóra może zauważalnie ciemnieć. Osoba traci na wadze, co negatywnie wpływa na ogólny stan organizmu. Spada ciśnienie krwi, wzrasta zmęczenie, apatia i osłabienie, zmniejsza się wydzielanie soku żołądkowego i poziom glukozy we krwi. Neurodermatitis czasami prowadzi do zapalenia węzłów chłonnych (zapalenia węzłów chłonnych), które upośledza funkcjonowanie wielu narządów.
Należy zauważyć, że objawy neurodermitu są najbardziej widoczne zimą i wieczorem, a latem wręcz przeciwnie, zauważalna jest zauważalna poprawa. Neurodermit na rękach powoduje największy dyskomfort, ponieważ wilgoć i częste obciążenia mechaniczne tylko pogarszają chorobę.
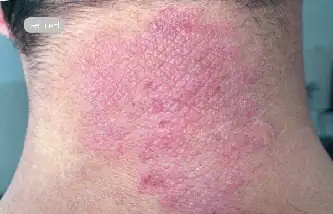
Jak wygląda neurodermit, fot
Poniższe zdjęcie pokazuje, jak choroba objawia się u dorosłych i dzieci.
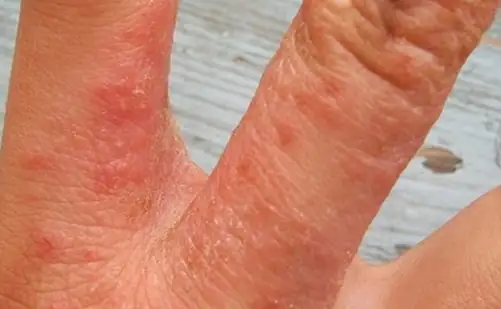
Jak prawidłowo zdiagnozować?
Rozpoznanie neurodermitu przeprowadza dermatolog już na pierwszej wizycie. Aby to zrobić, wystarczą skargi pacjenta i badanie jego ciała. Aby potwierdzić diagnozę, pacjentowi można przepisać badania laboratoryjne i biochemiczne: jego krew jest sprawdzana pod kątem liczby leukocytów i eozynofilów.
U większości pacjentów występuje eozynofilia i leukocytoza, a badania immunologiczne wykazują zwiększoną ilość immunoglobulin IgE. W przypadku wystąpienia chorób wtórnych leczenie neurodermitu i jego objawów można dostosować do ogólnego obrazu klinicznego.
Jak leczyć neurodermit?
Często neurodermit leczy się bardzo skrótowo, skupiając się wyłącznie na objawach skórnych. W celu złagodzenia tego leczenia ukierunkowane jest leczenie miejscowe. Warto jednak spojrzeć na proces całościowo i zwrócić uwagę na wszystkie etapy leczenia.
- Dieta. Terapię rozpoczyna się, szczególnie w przypadku dzieci, od działań dietetycznych. Idealnie jest, gdy możliwe jest zidentyfikowanie głównych alergenów wywołujących proces i wyeliminowanie ich z pożywienia. U dorosłych terapię rozpoczyna się także od wprowadzenia diety z ograniczoną ilością alkoholu i przypraw. Próbują karmić dzieci piersią lub przestawiać je na hydrolizaty białka krowiego.
- Tryb ogólny. Normalizacja ogólnego reżimu powinna obejmować pełny sen w nocy (a dla dzieci sen w ciągu dnia), wystarczającą ilość czasu na świeżym powietrzu oraz racjonalny stres psychiczny i fizyczny, z wyłączeniem przepracowania i nadmiernego pobudzenia układu nerwowego. Leczenie neurodermitu u dorosłych ze zmianami całkowitymi, lokalizacją na dłoniach, wtórnymi powikłaniami ropnymi można przeprowadzić ambulatoryjnie po wydaniu orzeczenia o niezdolności do pracy.
- Leczenie dysbiozy. W okresach zaostrzeń zaleca się również skorygowanie dysbiozy i rozpoczęcie przyjmowania enterosorbentów (Enterosgel, Polyepana). Nie zaleca się stałego stosowania sorbentów, gdyż prowadzą one do usunięcia z jelit nie tylko alergenów, ale także witamin, które ze względu na ograniczenia dietetyczne i nietolerancję syntetycznych analogów są dość trudne do zastąpienia.
- Środki uspokajające. Jeśli to konieczne, pacjentom przepisuje się leki uspokajające lub terapię lekową w przypadku poważniejszych problemów neurologicznych lub psychicznych.
Ogólne zalecenia dotyczące neurodermitu, które można wykonać w domu:
1) Najważniejszą rzeczą jest zaprzestanie ciągłego drapania skóry. Żadne leczenie nie będzie skuteczne, jeśli pacjent będzie nadal drapał zmiany. Dla tego:
- skrócić paznokcie
- na noc w czasie zaostrzeń zakładaj bawełniane rękawiczki na dłonie lub śpij w bawełnianej piżamie. Ograniczy to mimowolne drapanie podczas snu.
2) Bardzo ważne jest unikanie kontaktu z alergenami powodującymi zaostrzenie. Dla tego:
- wymagana dieta hipoalergiczna
- Nowe ubrania należy wstępnie wyprać.
- Należy używać środków do prania na bazie mydła
- ubrania należy dokładnie wypłukać
- Codziennie sprzątaj dom na mokro
3) Zmniejsz suchość skóry. Dla tego:
- Stosuj kremowe mydła i detergenty o działaniu nawilżającym.
- procedury wodne powinny być krótkotrwałe (5-10 minut), w ciepłej (nie gorącej) wodzie.
- Po umyciu lub kąpieli w basenie nałóż na ciało krem do ciała lub mleczko.
- Należy nosić luźne ubrania z czystej bawełny.
- Wskazane jest porzucenie odzieży wełnianej i koców wełnianych na rzecz odzieży i koców wykonanych z innych materiałów.
Taktyka leczenia neurodermitu ma na celu wyeliminowanie zaburzeń, które wywołały rozwój procesu patologicznego, a także zapobieganie nawrotom i przedłużanie remisji.
Farmakoterapia
Niszowa terapia przeciwalergiczna polega na stosowaniu leków przeciwhistaminowych, w większości przypadków leków 2 i 3 generacji, które mają mniej hamujący wpływ na ośrodkowy układ nerwowy, a jednocześnie stabilizują komórki tuczne i jednocześnie blokują działanie histaminy , ale leki pierwszej generacji są nadal aktywnie stosowane. Działają stosunkowo szybko i powodują senność, co w przypadku swędzącej dermatozy nie jest niczym złym.
- Pierwsza generacja: Fenistil w tabletkach lub kroplach (Demitenden), Tavegil (Clemastin), w tabletkach lub zastrzykach Pipolfen (Promethazyna), Fenkarol (Hifenadyna), Suprastin (Chlorpyramin).
- Lek drugiej generacji, Ketotifen (Zaditen), jest preferowany, gdy proces skórny łączy się z niedrożnością oskrzeli.
- Leki trzeciej generacji: Astelong, Astemizol, Akrivastine, Acelastine, Allergodil, Gistalong, Histim, Claritin, Clarisens, Loratadine, Levocabastine, Semprex, Telfast, Terfenadil, Teridine, Cytherizine, Ebastine.
Glikokortykoidy stosuje się w ciężkich przypadkach wspólnego procesu w okresach zaostrzeń lub w obecności powikłań alergicznych w postaci ostrych reakcji alergicznych (pokrzywka, obrzęk Quinckego).
- Naturalne: kortyzon, hydrokortyzon.
- Kortykosteroidy półsyntetyczne: deksametazon, triamcynolon, prednizolon.
Leczenie maściami z glukokortykoidami przeprowadza się raz dziennie. Nakładać cienką warstwę, nie wcierać. Przyjmowane jako kuracja nie powodują ogólnoustrojowych skutków ubocznych (zespołu Cushinga, niewydolności kory nadnerczy, zaniku skóry i cukrzycy). Przyjmowany przez lata, uwalnianie hormonów nadnerczy przez organizm stopniowo maleje i rozwijają się ogólnoustrojowe skutki uboczne.
- Leki o słabej mocy: niefluorowane: maść hydrokortyzonowa, aceponian metyloprednizolonu.
- Umiarkowana siła. Niefluorowane: Laticort, Lokoid. Fluorowane: „Afloderm”, „Ftorokort”, „Triacort”, „Esperson”, „Lokakarten”, „Lorinden”.
- Mocny. Fluorowane: „Dermovate”, „Cutivate”, „Beloderm”, „Celestoderm”, „Sinalar”, „Flucinar”, „Sinaflar”. Bez zdjęć: „Elokom”, „Advantan”.
Głównym zadaniem leków niehormonalnych jest osuszanie skóry (maść lub pasta cynkowa, Ski-derm) i działanie zmiękczające (Gistan). Jednak niektóre leki mają również działanie przeciwzapalne (Apilak, leki na bazie smoły i ichtiolu), a także zmniejszają swędzenie (Elidel, Glutamol). Stosują także maści lecznicze (Bipanten, Pantenol).
Autosurowice sporządza się z własnej krwi pacjenta, którą pobiera się w szczytowym momencie zaostrzenia neurodermitu. W ten sposób pacjent otrzymuje przeciwciała przeciwko alergenom.
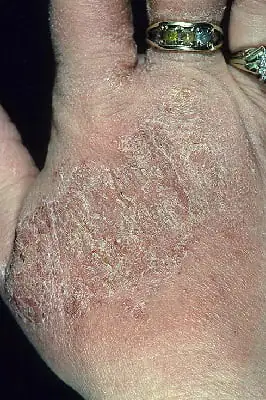
Leczenie fizjoterapeutyczne
W leczeniu neurodermitu bardzo dobrze sprawdził się zabieg taki jak fototerapia (lampą kwarcową, promieniowaniem UV czy fototerapią selektywną). Fototerapia selektywna, która polega na wykorzystaniu promieni UV o długości fali 315-320 nm, wskazana jest u pacjentów cierpiących na neurodermit jedynie w okresie remisji choroby. Czas trwania leczenia wynosi 15-20 procedur.
Ponadto, jako fizjoterapeutyczne leczenie neurodermitu, dermatolodzy zalecają kriomasaż (zastosowanie ciekłego azotu) i naświetlanie zmian laserem medycznym.
Jednocześnie leczenie sanatoryjne (na wybrzeżu Morza Czarnego i Martwego) ma bardzo korzystny wpływ na organizm pacjenta.
Środki ludowe
Na bazie naturalnych składników można przygotować różne domowe sposoby, które skutecznie zwalczą dolegliwości skórne. Ten:
- Balsamy, kąpiele, maseczki. Do różnych zabiegów na stany zapalne skóry i do balsamów idealne są wywary ziołowe o działaniu przeciwzapalnym i łagodzącym. Sprawdzone: rumianek, sznurek, oregano, pokrzywa, igły sosny, tymianek, babka lancetowata, mięta. Z kolekcji ziół można przygotować zarówno napary jednoskładnikowe, jak i wywary.
- Kremy, maści. Najczęściej do przygotowania maści jako bazę tłuszczową wykorzystuje się słoninę/smalec wieprzowy, który należy najpierw roztopić i dodać oczyszczoną siarkę, aż do uzyskania jednorodnej masy. Przed użyciem dokładnie umyj dotknięte miejsca mydłem dla dzieci.
- Kolejny domowy przepis na maść, który można przygotować z dowolnego tłuszczu ptasiego, wosku pszczelego i smoły brzozowej. Wszystkie składniki wymieszać, umieścić w ceramicznym pojemniku i pozostawić na 4 godziny w ciepłym miejscu lub na rozgrzanej powierzchni.
- Kompresuje. Niebieska glinka, którą można łatwo kupić w aptece lub sklepie kosmetycznym, okazała się bardzo pozytywna w leczeniu chorób. Glinę należy wymieszać z solą morską w równych proporcjach, dodać wodę i nałożyć tę zawiesinę równą warstwą na dotknięte obszary. Następnie należy poczekać, aż mieszanina wyschnie i dokładnie spłukać ciepłą wodą.
Zasady żywienia
Dieta przy neurodermicie u dorosłych polega na unikaniu soli, gorących i pikantnych potraw oraz pokarmów zawierających duże ilości węglowodanów. W ostrym okresie z diety wyklucza się żywność o wysokim wskaźniku aktywności alergicznej:
W okresie zaostrzenia należy unikać spożywania tłustych mięs i ryb, fast foodów, konserw oraz produktów zawierających sztuczne barwniki i aromaty.
W żywieniu nacisk położony jest na przestrzeganie diety mleczno-warzywnej. Zdrowo jest jeść świeże warzywa i owoce, sałatki z olejem roślinnym i produkty mleczne. Zaleca się pić więcej płynów (do 2 litrów dziennie). Dieta obejmuje gotowane dietetyczne mięso, płatki zbożowe, przeciery warzywne i buliony o niskiej zawartości tłuszczu. Cukier lepiej zastąpić ksylitolem lub sorbitolem. Preferowane napoje to zielona herbata, wywar z dzikiej róży, kompoty i woda mineralna.

Zapobieganie
Zapobieganie neurodermitowi wygląda tak samo, jak zapobieganie jakiejkolwiek chorobie. Prawidłowo zbilansowane odżywianie, umiarkowana aktywność fizyczna, hartowanie i zwiększanie odporności, unikanie stresu. Dermatolodzy zalecają osobom podatnym na choroby dermatologiczne noszenie ubrań wykonanych z naturalnych materiałów, które nie podrażniają skóry, aby nie powodować rozwoju choroby.
Również w okresach remisji i zaostrzeń nie należy narażać skóry na działanie czynników drażniących, np. wykonując peelingi, peelingi czy stosując kremy z etykietą „wyszczuplające”, które zawierają substancje drażniące skórę – pieprz, cynamon, mentol. I wreszcie ważna jest ochrona wrażliwej skóry przed wysokimi i niskimi temperaturami.
Prognoza
Ponieważ neurodermit nie grozi niebezpiecznymi powikłaniami, rokowanie jest najkorzystniejsze dla życia, chociaż nie we wszystkich przypadkach następuje całkowite wyleczenie. Kiedy przyczyna neurodermitu leży w głębokich strukturach alergiczno-genetycznych, nie można wykluczyć nawrotów, ponieważ środki terapeutyczne mogą nie obejmować wszystkich objawów choroby.
Rozlane neurodermit z ciężkimi zaostrzeniami może prowadzić do długotrwałej utraty wydajności. Ograniczone neurodermit nie ma charakteru rozlanego, dlatego rokowanie jest znacznie korzystniejsze.
26.12.2017 leczenie 6686 wyświetleń
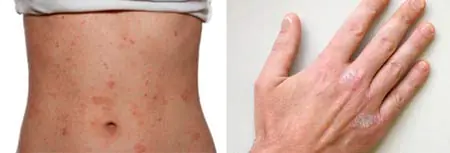
Jaka choroba
Warto zauważyć, że neurodermit jest wyłączony ze współczesnej klasyfikacji chorób według ICD. Choroba ta została zastąpiona przez atopowe zapalenie skóry.
Z nazwy patologii jasno wynika, że jej przyczyny leżą jednocześnie w problemach w dwóch obszarach: układzie nerwowym i skórze. Diagnozę tę stwierdza się zarówno u mężczyzn, jak i u kobiet. Statystyki pokazują, że choroba występuje częściej u dzieci i młodzieży niż u dorosłych.
Spośród wszystkich problemów dermatologicznych neurodermit stanowi około 40% przypadków. Patologia rozwija się pod wpływem grupy czynników endogennych, w szczególności zaburzeń metabolizmu, narządów wewnętrznych i układu nerwowego.
Neurodermit wyraża się w powstawaniu płaczących wysypek na całym ciele, zlokalizowanych w różnych miejscach. Na kolejnych etapach patologii w różnych miejscach tworzą się strupy i zgrubienia skóry.
Ważny! Jeśli dorośli zauważą u dziecka podobne formacje, ważne jest, aby skonsultować się z lekarzem, ponieważ jeśli choroba nie będzie leczona, tekstura skóry może się zmienić i mogą wystąpić inne konsekwencje.
Przyczyny rozwoju choroby
Aby skutecznie leczyć neurodermit, konieczne jest zrozumienie przyczyn choroby i wpływu jakich czynników należy wykluczyć, aby zmniejszyć prawdopodobieństwo zaostrzeń i postępu choroby.
Do głównych przyczyn neurodermitu należą:
- genetyczne predyspozycje;
- długotrwałe problemy emocjonalne, depresja, stres;
- zewnętrzne narażenie na wysokie stężenie pyłów lub szkodliwych substancji ze środowiska;
- niestabilny harmonogram życia z zaburzeniami snu i odpoczynku;
- ciągły stres fizyczny;
- długotrwałe nadużywanie narkotyków;
- zatrucie pokarmowe;
- częsty kontakt z alergenami (pyłki, wełna, kurz, puch);
- brak snu;
- stres psychiczny;
- zakłócenia w funkcjonowaniu przewodu żołądkowo-jelitowego;
- choroba zakaźna;
- obniżona odporność.
Uważa się, że ryzyko zachorowania na neurodermit jest większe, jeśli dana osoba bardzo często i w dużych ilościach używa środków higienicznych o syntetycznym składzie, a także pije wodę chlorowaną.
Notatka! Jeśli masz alergię, im większa różnorodność żywności w Twojej diecie, tym większe prawdopodobieństwo wystąpienia neurodermitu.
Zarówno podczas leczenia w domu, jak i w celach profilaktycznych ważne jest, aby całkowicie wyeliminować ze swojego życia negatywny wpływ tych wszystkich czynników.
Klasyfikacja
Istnieje kilka rodzajów neurodermitu, a każdy rodzaj patologii ma swoją własną charakterystykę. Przyjrzyjmy się bliżej każdej z tych postaci choroby.
Ograniczona forma
Ograniczone neurodermit to postać choroby, w której wysypka pojawia się tylko na wyraźnie ograniczonej części skóry.
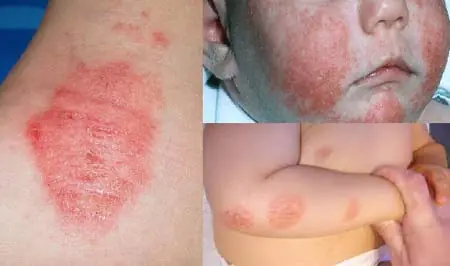
W przypadku tego typu patologii zmiany chorobowe koncentrują się w następujących obszarach:
- na szyi;
- w okolicy pachwiny;
- w okolicy narządów płciowych;
- w części analnej;
- w dole łokciowym;
- pod kolanami.
Charakter wysypki w tej postaci patologii jest następujący:
- zmiany mają wyraźny okrągły kształt;
- często symetryczny;
- różowy lub brązowy;
- skóra w tych miejscach jest sucha;
- krawędzie dotkniętego obszaru są wyraźnie zabarwione.
W przypadku ogniskowego neurodermitu zmiany skórne nie stają się mokre. Skóra staje się czerwona i pokryta strupami i łuskami. Odczuwalne jest silne swędzenie, nasilające się w nocy.
Rozproszona forma
W przypadku rozlanego neurodermitu zapalenie skóry jest cięższe. Na ciele człowieka tworzy się wiele zmian. Neurodermatitis występuje na rękach, nogach, pod kolanami i łokciami. Neurodermatitis na twarzy, w tym na policzkach, wargach i nosie, może przez krótki czas zamoczyć się w wyniku drapania, ale bez wpływu zewnętrznego rany szybko wysychają.
Ważny! Jeśli choroba rozwinie się w dzieciństwie, dotyczy to skóry głowy i okolic oczu.
Forma przerostowa
Przerostowe neurodermit jest najrzadszą postacią patologii, w której zmiany powstają po wewnętrznej stronie uda i w pachwinie.
Pacjenci zauważają silny świąd, infiltrację i lichenizację skóry. Choroba może być powikłana brodawkami.
Inne formy choroby
Następujące neurodermit występuje znacznie rzadziej:
- liniowy (zlokalizowany w fałdach, między palcami, wygląda jak paski);
- mieszkowy (grudki tworzą się wzdłuż ujścia mieszków włosowych);
- odbarwiona (skóra traci pigment i staje się biała);
- odwapnienie (dotyczy skóry w miejscach występowania włosów meszkowych i prowadzi do ich utraty);
- łuszczycopodobne (czerwone grudki ze srebrzystymi łuskami, głównie na głowie i szyi).
Niezależnie od formy patologii, należy ją zdiagnozować tak szybko, jak to możliwe.
Objawy
Aby postawić diagnozę na czas, musisz być w stanie rozpoznać pierwsze oznaki choroby. Tak więc neurodermit można rozpoznać po następujących objawach:
- silny świąd, nasilający się w nocy;
- nie można opanować wrażeń i pacjent drapie skórę, aż do powstania ran płaczących, co powoduje ból;
- po wygojeniu skóra staje się szorstka;
- tkanki stopniowo pokrywają się wysypką, pryszczami i plamami.
Źródło zapalenia różni się w zależności od strefy. W centrum pigmentacja skóry jest wyraźniejsza i gęstsza. Rysunek jest wyraźniej wyrażony. Kiedy tworzą się grudki, nabierają niezdrowego połysku. Te części skóry są zwykle suche i łuszczące się.
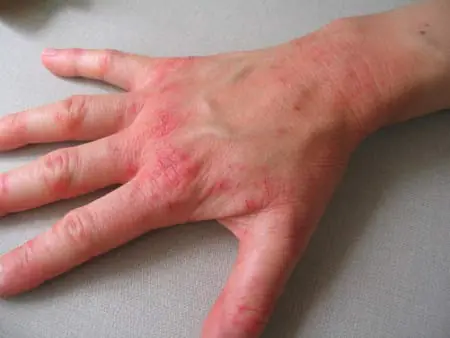
Oprócz zmian skórnych mogą wystąpić objawy ogólne. Pomiędzy nimi:
- ogólna słabość;
- zwiększone zmęczenie;
- obniżone ciśnienie krwi;
- utrata masy ciała;
- spadek poziomu cukru we krwi.
Niektórzy pacjenci zauważają zaburzenia w funkcjonowaniu narządów wewnętrznych. Najczęściej w przypadku neurodermitu pierwsza pomoc może być wymagana w przypadku węzłów chłonnych i nadnerczy.
Notatka! Ciągłe swędzenie może powodować zaburzenia psychiczne.
W przypadku neurodermitu często pojawiają się współistniejące choroby, zwłaszcza astma oskrzelowa i kontaktowe zapalenie skóry.
Przebieg neurodermitu ma charakter sezonowy. Najbardziej uderzające przejawy tej przewlekłej patologii występują w okresie jesienno-zimowym.
Diagnostyka
Dermatolog diagnozuje neurodermit. Z reguły postawienie diagnozy nie jest trudne. Ważne jest, aby lekarz odróżnić tę patologię od świerzbu, liszaja płaskiego, przewlekłych postaci egzemy i niektórych grzybiczych zmian skórnych.
Lekarz wysłuchuje dolegliwości pacjenta, pyta o choroby przewlekłe bliskich i wystawia skierowanie na badanie krwi na obecność immunoglobulin. Jeśli skóra jest pokryta krostami, konieczne jest wykonanie posiewu bakteriologicznego wymazu.
Leczenie choroby
Aby pozbyć się objawów neurodermatozy, należy ściśle przestrzegać zaleceń lekarza.
Ważny! Jeżeli w czasie ciąży zauważysz u siebie objawy choroby, powinnaś jak najszybciej skonsultować się z lekarzem w celu doboru leków dopuszczonych do stosowania w tym okresie.
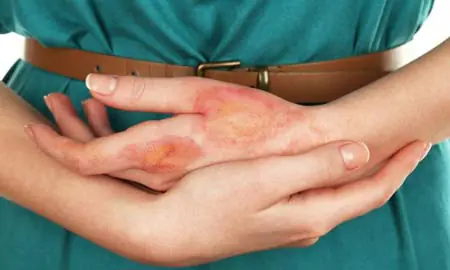
Terapia ma na celu wyeliminowanie czynników wywołujących chorobę. Dzięki leczeniu kompetentnymi metodami można szybko uporać się z objawami i powrócić do normalnego trybu życia.
Ogólne leczenie
Oprócz stosowania leków pacjent powinien wziąć pod uwagę następujące zalecenia:
- przestrzegaj ścisłej diety;
- wykluczyć kontakt ze zwierzętami;
- nie mieć kontaktu z żywnością dla zwierząt, w szczególności z pokarmem dla ryb;
- Regularnie przeprowadzaj dokładne czyszczenie za pomocą wilgoci;
- usuń dywany i wyczyść wszystko, co może być siedliskiem roztoczy;
- nosić luźne ubranie, aby nie ocierało i nie raniło skóry;
- unikaj noszenia rzeczy wykonanych z wełny lub materiałów syntetycznych;
- nie bierz zbyt często kąpieli i prysznica;
- staraj się unikać stresu i przepracowania.
Te zalecenia pomogą Ci szybciej wrócić do zdrowia.
Terapia lekowa
W przypadku neurodermitu wszelkie leki powinny być przepisywane wyłącznie przez lekarza. Samoleczenie może być niebezpieczne.
Z reguły przepisywane są tabletki o działaniu uspokajającym. Jest to konieczne, aby normalizować funkcjonowanie układu nerwowego i poprawić ogólne samopoczucie. Leczenie środkami ludowymi jest mile widziane. Nalewka z waleriany lub piwonii wykazuje pozytywny wpływ na neurodermit.
Podczas zabiegu można stosować maści łagodzące skórę, a także miejscowe środki antyseptyczne, które zapobiegają osadzaniu się mikroflory bakteryjnej. Tylko w tym przypadku przepisywane są antybiotyki. Takie leki nie pomagają w leczeniu neurodermitu, ale mogą mieć negatywny wpływ na inne narządy i układy.
Ponieważ przyczyną neurodermitu mogą być narządy wewnętrzne i układy, ważne jest wzmocnienie układu odpornościowego. Wielu lekarzy zaleca swoim pacjentom przyjmowanie witamin. Niektóre z najczęstszych skutecznych kompleksów pokazano na zdjęciu.
W zaawansowanych stadiach choroby może być zalecana kuracja kortykosteroidami. Ważne jest, aby zrozumieć, że nie można pozbyć się problemu jedynie za pomocą tradycyjnych metod lub tylko za pomocą leków. Ważne jest zintegrowane podejście.
Konsultując się z lekarzem na początku choroby, można zapobiec rozwojowi obrazu klinicznego patologii i z czasem zatrzymać neurodermit. Wzmacniając organizm, całkiem możliwe jest zapobieganie nawrotom patologii i utrzymanie zdrowia.
Obejrzyj wideo:



