Im menschlichen Körper ist die Haut eines der wichtigsten Organe. Es erfüllt mehrere Funktionen gleichzeitig: Barriere, Ausscheidung, Sensibilität, Thermoregulation, Speicherung und andere. Daher sollten Eltern den Zustand der Haut ihres Babys bereits in der frühen Kindheit sorgfältig überwachen.
Normalerweise sollte die Haut eines Kindes sauber, glatt, ohne Risse oder Entzündungen sein. Bei Veränderungen (Rötung oder Rauheit) sollten Eltern sofort darauf achten. Der Körper des Kindes signalisiert, dass etwas schief gelaufen ist.
Wenn ein Kind trockene Haut hat, bedeutet das, dass die Hornschicht nicht genügend Feuchtigkeit enthält. Sein Aussehen verändert sich – es wird rau, faltig, manchmal sogar schuppig und verliert an Elastizität. Aber das ist nicht das Schlimmste. Die Gefahr liegt darin, dass in trockener Haut Mikrorisse entstehen, durch die pathogene Bakterien leicht in tiefere Schichten eindringen und zur Ursache für die Entstehung dermatologischer Erkrankungen werden.
Warum hat mein Baby trockene Haut?
Trockene Haut bei einem Kind tritt normalerweise in den ersten drei Lebensjahren im Herbst-Winter-Zeitraum oder im zeitigen Frühjahr auf. Dieses Phänomen kann sowohl an einzelnen Körperstellen (Arme, Beine, Gesicht) als auch an der gesamten Körperoberfläche beobachtet werden. Kinderhaut reagiert sehr empfindlich auf äußere Einflüsse, ihre Schutzfunktion entwickelt sich gerade erst. Wenn am Körper trockene Stellen oder Hautausschläge auftreten, ist es daher wichtig zu bestimmen, welche persönlichen Hygieneartikel die Epidermis reizen können, und Shampoos, Seifen, Gele und Waschpulver auszuschließen, gegen die das Baby allergisch sein könnte. Wenn Ihr Kind trockene Haut hat, sollten Sie nur hypoallergene Hygiene- und Wäscheprodukte wählen, vorzugsweise ohne starken Geruch und mit leuchtender Farbe.
Sie sollten Ihr Baby nicht in heißem Wasser baden, da es die Haut austrocknet; die optimale Temperatur für diesen Eingriff liegt bei 37°C.
Auch plötzliche Temperaturschwankungen können bei einem Kind zu trockener Haut führen. Starker Frost und kalter Wind verursachen häufig Reizungen und Rötungen im Gesicht und an den Händen. Bevor das Baby nach draußen geht, muss es daher exponierte Körperstellen mit einer speziellen Creme einfetten.
Im Winter betriebene Heizsysteme trocknen die Luft in Wohnungen aus, daher empfiehlt sich in dieser Zeit der Einsatz spezieller Luftbefeuchter.
Trockene Haut bei einem Kind kann eine allergische Reaktion des Körpers sein, daher sollten Sie auf die Ernährung achten. Darunter können solche sein, die Allergien auslösen, insbesondere Zitrusfrüchte und Schokolade.
Trockene Haut an den Füßen eines Kindes
Sehr oft haben Kinder trockene Haut an den Füßen. Besonders im Sommer verliert es so viel Feuchtigkeit, dass es anfängt zu reißen und zu schmerzen. In diesem Fall ist es besser, offene Schuhe mit maximalem Luftzugang zu tragen. Um zu verhindern, dass Staub und Schmutz in die Ritzen gelangen, müssen Sie Socken tragen. Waschen Sie die Füße Ihres Babys vor dem Schlafengehen unbedingt mit Babyseife, wischen Sie sie trocken und schmieren Sie sie mit massierenden Bewegungen mit einer speziellen, weichmachenden, angereicherten Creme ein.
Trockene Haut an Kinderfüßen ist sehr anfällig für Infektionen, die zu Komplikationen führen können. Der bekannte Hitzeausschlag, Windeldermatitis und Windeldermatitis breiten sich bei unsachgemäßer Pflege schnell aus und es kann sich sogar ein pustulöser Ausschlag bilden. Um Komplikationen zu vermeiden, ist es notwendig, das Kind so schnell wie möglich dem Arzt zu zeigen und mit der Behandlung zu beginnen.
Behandlung trockener Haut bei Kindern
Bei Kleinkindern ist die Epidermis noch nicht in der Lage, Feuchtigkeit in ausreichender Menge zu speichern, daher muss sie von außen nachgefüllt werden. Die Wahl der Feuchtigkeitscreme muss ernst genommen werden, da die Haut stark auf äußere Reize reagiert. Wenn das Kind sehr trockene Haut hat, wählen Sie gemeinsam mit dem Kinderarzt ein Produkt aus. Am häufigsten empfehlen Ärzte in solchen Fällen harnstoffhaltige äußerliche Präparate, insbesondere Excipial M-Lotion, sowie eine zusätzliche Kur mit Vitamin A über einen Zeitraum von zwei Monaten. Es zieht besser ein, wenn man es vor dem Essen auf ein kleines Stück Schwarzbrot träufelt. In einigen Fällen werden bei entzündeter Haut des Babys Vitamin E, Kalziumpräparate und Fischöl verschrieben. Die Dosis des Medikaments wird vom Arzt festgelegt.
Es ist besser, Ihr Kind ganz ohne schäumende Reinigungsmittel zu baden. Kräuterbäder sind in solchen Fällen sehr wirksam. Sie müssen Rosenblätter und Kamillenblüten zu gleichen Anteilen mischen, mit kochendem Wasser übergießen und 15-20 Minuten ziehen lassen. Danach abseihen und zum Wasser geben. Der Eingriff sollte mindestens 10 Minuten dauern. Auch ein Bad mit Leinöl ist wirksam (1 Esslöffel reicht aus).
Nach dem Baden können Sie Ihrem Baby eine Massage gönnen und die Haut mit einer Vitamin-A-haltigen Creme behandeln.
Trockene Haut eines Kindes als Zeichen des Ausbruchs der Krankheit
Manchmal kann trockene Haut auf den Beginn einer Krankheit hinweisen. Wenn daher Rötungen oder Reizungen auftreten, müssen Eltern einen Arzt konsultieren, um eine genaue Diagnose zu stellen, die Ursache zu ermitteln und mit der Behandlung zu beginnen. Trockene Haut bei Kindern, vor allem unter 1 Jahr, tritt häufig bei atopischer Dermatitis auf. Im Gesicht sind stark juckende, gerötete Stellen lokalisiert, ohne dass das Nasolabialdreieck betroffen ist.
Peeling und schuppige Bildungen an Ellenbogen, Knien und Wangen können Anzeichen einer Ichthyose sein, einer genetischen Erkrankung, bei der der Prozess der Verhornung von Zellen im Körper gestört ist.
Wenn die Haut eines Kindes sehr trocken ist und sich schält, handelt es sich höchstwahrscheinlich um eine Hypovitaminose A und PP; eine Behandlung in Form der Einnahme der notwendigen Vitamine beseitigt unangenehme Symptome.
Es ist zu berücksichtigen, dass trockene Haut durch Dehydrierung aufgrund von dyspeptischen Störungen (Erbrechen, Durchfall) und übermäßigem Schwitzen verursacht werden kann.
Trockene Stellen auf der Haut des Babys
Am Körper von Kindern treten häufig trockene Stellen auf, und das ist nichts Ungewöhnliches oder Beängstigendes, da sie sehr empfindlich ist. Aber Eltern sollten besorgt sein, wenn sie für längere Zeit nicht weggehen. Erstens kann die Ursache solcher Flecken physiologischer Natur sein, da bei kleinen Kindern die Fettdrüsen noch nicht voll funktionsfähig sind. Zweitens wird der Zustand der Haut durch Umweltfaktoren (Temperatur und Wasserhärte, Luftfeuchtigkeit, Nahrung, Seife) beeinflusst. Um die betroffenen Stellen zu mildern, können Sie zunächst ein in der Apotheke gekauftes Produkt verwenden, beispielsweise Panthenol. Wenn trockene Stellen auf der Haut des Kindes jedoch nicht verschwinden, sollten Sie einen Arzt aufsuchen, da es sich dabei um Symptome schwerwiegender Erkrankungen wie Neurodermitis, Ekzeme und Schuppenflechte handeln kann.
Hauterkrankungen sind in der Regel schwer zu behandeln, aber eine rechtzeitige korrekte Diagnose erleichtert die Aufgabe. Wenn sich bereits in jungen Jahren Anzeichen einer bestimmten Hauterkrankung zeigen, ist es sehr wichtig, sofort Maßnahmen zu ergreifen und deren Fortschreiten zu verhindern. Ohne angemessene Behandlung in einer medizinischen Einrichtung kann es chronisch werden.
Video von YouTube zum Thema des Artikels:
Bei manchen Kindern bemerken Eltern das Auftreten trockener und rauer Haut. Diese Veränderungen sind möglicherweise nicht am gesamten Körper zu beobachten, sondern an bestimmten Stellen: im Gesicht, an Armen und Beinen, am Kopf oder hinter den Ohren. Sie müssen Ihren Kinderarzt über diese Veränderungen informieren und den Grund für ihr Auftreten herausfinden.
In diesem Artikel werden wir die Gründe für ein solches Phänomen wie raue Haut bei einem Kind betrachten und auch die beliebtesten Empfehlungen von Kinderärzten zu diesem Thema beschreiben.
Ursachen für trockene und raue Haut
Die Ursachen für trockene Haut bei einem Baby können unterschiedlich sein:
- Das plötzliche Auftreten von rötlichen Ausschlägen im Gesicht und Rauheit kann eine Manifestation sein Akne bei einem Neugeborenen. Diese Hautveränderung wird durch einen Hormonüberschuss im Körper des Kindes verursacht und ein solcher Ausschlag verschwindet nach etwa eineinhalb Monaten des Babys. Die Haut im Gesicht wird wieder sauber und weich.
2. Raue Haut kann die Folge sein Einfluss externer Faktoren:
- der Einfluss trockener Luft und Flüssigkeitsmangel im Körper;
- Mangel an Vitaminen;
- die Qualität des Badewassers und die Verwendung von Abkochungen einiger Trockenkräuter (Kamille, Eichenrinde, Kamille usw.);
- Einwirkung von frostiger Luft oder Wind auf die Haut; In diesem Fall treten raue Hautstellen hauptsächlich an offenen Körperstellen auf.
- Die häufige Verwendung von Shampoo (auch von hoher Qualität) kann zum Erscheinungsbild trockener und rauer Haut auf dem Kopf beitragen;
- Übermäßiger Gebrauch von Babypuder kann auch die empfindliche und leicht zu verletzende Haut eines Babys „austrocknen“.
- Trockene Haut und Rauheit können eine davon sein Symptome von Krankheiten:
- angeborener Diabetes mellitus, der auch durch gesteigerten Appetit und Durst sowie einen erhöhten Blutzuckerspiegel gekennzeichnet ist;
- angeborene Hypothyreose (verminderte Schilddrüsenfunktion): Aufgrund des langsamen Stoffwechsels ist die Erneuerung der Oberflächenschicht der Haut gestört; Trockene Haut ist im Bereich der Ellenbogen- und Kniegelenke am stärksten ausgeprägt.
- Auch raue Haut kann ein Hinweis sein erbliche Pathologie(Manifestationen genetisch bedingter Rauheit treten vor dem 6. Lebensjahr auf, häufiger im Alter von 2 bis 3 Jahren):
- über Ichthyose, bei der durch Genmutationen der Prozess der Verhornung von Hautzellen gestört wird: Zuerst wird die Haut trocken, sie wird mit weißen oder grauen Schuppen bedeckt, dann wird die Abstoßung von Schuppen gestört und im Laufe der Zeit Der Körper ist damit wie Fischschuppen bedeckt. Zu den Hauterscheinungen kommen Funktionsstörungen innerer Organe und Stoffwechselvorgänge;
- Hyperkeratose, eine Krankheit, bei der es zu einer verstärkten Verdickung, Verhornung der Oberflächenschicht der Haut und einer Verletzung ihrer Abstoßung kommt. Am stärksten ausgeprägt sind diese Erscheinungen an den Füßen, Ellenbogen, Oberschenkeln und der Kopfhaut. Die Ursachen dieser Pathologie sind nicht vollständig geklärt. Neben dem erblichen Faktor sind auch andere für das Auftreten einer Hyperkeratose wichtig: trockene Haut des Kindes; Avitaminose der Vitamine E, A, C; Nebenwirkungen von Hormonpräparaten; Stress; hormonelle Veränderungen während der Pubertät bei Jugendlichen; übermäßige Einwirkung von ultravioletten Strahlen; Erkrankungen des Verdauungssystems; Kontakt mit Reinigungsmitteln.
- Wurmbefall kann bei Kindern auch zu rauer Haut führen.
- Aber am häufigsten können rosa und raue Wangen und ein raues Gesäß eine Manifestation sein atopische Dermatitis(Der veraltete Name für diesen Zustand ist „exsudative Diathese“). Es können trockene, raue Stellen an verschiedenen Stellen des Körpers auftreten. Hierbei handelt es sich um eine allergische Erkrankung, die sich in der Reaktion der Haut auf die Einwirkung verschiedener Allergene äußert.
Das Allergierisiko bei einem Kind kann steigen, wenn die Mutter während der Schwangerschaft mit Hormonen und anderen Medikamenten behandelt wird, wenn sie unkontrollierte Multivitaminkomplexe einnimmt oder wenn die Frau während der Schwangerschaft und Stillzeit raucht.
Langfristiges Stillen ist ein guter Schutz für Ihr Baby vor Allergien. Auch die Ernährung einer stillenden Mutter ist wichtig und schließt Gewürze, geräucherte Speisen, frittierte und fetthaltige Speisen aus ihrer Ernährung aus.
Wichtig ist auch die erbliche Veranlagung zu Allergien, nicht nur mütterlicherseits, sondern auch väterlicherseits (Vorliegen allergischer Erkrankungen wie Asthma bronchiale, Urtikaria).
Allergene für ein Baby können sein:
- Lebensmittel, einschließlich angepasster Milchnahrung oder sogar Muttermilch; bei älteren Kindern werden nach dem Verzehr von Süßigkeiten Allergien ausgelöst und verstärkt;
- Bekleidung aus synthetischen Stoffen;
- Waschpulver und andere Hygieneprodukte (Seife, Gel);
- Tierhaare;
- Tabakrauch (Passivrauchen);
- Aquarienfische und Futter für sie.
Trockene Haut aufgrund von Allergien kann auch lokaler Natur sein und beispielsweise hinter den Ohren des Babys auftreten. Bei einer Staphylokokken-Infektion können Krusten und Nässe mit einem unangenehmen Geruch entstehen. Zwar können solche Erscheinungen hinter den Ohren auch mit Fehlern bei der Pflege des Babys und nicht mit Allergien in Verbindung gebracht werden: Beim Aufstoßen fließt Erbrochenes in den Bereich hinter dem Ohr und wird dort nicht rechtzeitig entfernt.
Warum wirkt sich eine Allergie auf die Haut aus?

Im Endeffekt ist eine Allergie die Reaktion des Körpers auf ein fremdes Protein (Antigen). Als Reaktion auf ein Signal, dass das Protein fremd ist, wird ein Antikörper produziert, um es zu neutralisieren. Dadurch entsteht ein Antigen-Antikörper-Komplex, der eine allergische Reaktion auslöst.
Es ist bekannt, dass Allergien auch durch einen Stoff verursacht werden können, der kein Protein ist. In diesem Fall verbindet sich diese Nicht-Protein-Substanz mit einem Protein im Blut und ein solches Protein, das in einem bestimmten Organismus heimisch ist, wird bereits als fremd angesehen und es werden Antikörper dagegen gebildet.
Das unausgereifte Enzymsystem des kindlichen Körpers ist nicht in der Lage, einige Nahrungsmittel normal abzubauen, und sie werden zu Allergenen. In einem anderen Fall gelangte das Produkt „im Übermaß“ in das Verdauungssystem – diese Situation tritt auf, wenn ein Kind überfüttert ist. In diesem Fall sind nicht genügend Enzyme vorhanden und das Produkt (Protein) bleibt unverdaut und unzerkleinert.
Fremdprotein (oder unvollständig verdaut) wird ins Blut aufgenommen. Diese Stoffe können aus dem Blut über die Nieren, die Lunge und die Haut (mit Schweiß) abgegeben werden. Die Haut reagiert darauf mit Ausschlag, Rötung und Juckreiz.
Wenn man das oben Gesagte berücksichtigt, wird klar, warum es so wichtig ist, das Baby nicht zu überfüttern oder sein unreifes Verdauungssystem zu überlasten. Diese Aussage wird durch die Tatsache bestätigt, dass bei einem Kind während der Darminfektion, wenn Durchfall festgestellt wird und die Nahrungsbelastung deutlich reduziert wird, die Manifestationen einer allergischen Dermatitis abnehmen.
Die klinischen Manifestationen einer atopischen Dermatitis hängen vom Alter des Kindes ab. Bei Säuglingen äußert es sich vor allem in Form von trockener Haut, Schuppenbildung im Gesicht, auf der Kopfhaut und Windeldermatitis, selbst wenn das Kind gut versorgt wird. Das Hauptsymptom ist Rötung, Juckreiz, Rauheit und Schuppenbildung der Haut an Wangen und Gesäß.
Bei richtiger Behandlung lassen sich die Symptome leicht lindern. Unbehandelt sind bei Kindern über einem Jahr die tieferen Hautschichten betroffen, was sich durch das Auftreten von Blasen und Geschwüren zeigt. Betroffen sind Bereiche am Rumpf und an den Gliedmaßen. Das Kind leidet unter starkem Hautjucken. Es kann zu einer bakteriellen oder Pilzinfektion mit der Entwicklung von Komplikationen kommen.
Bei Kindern, die älter als ein Jahr sind, verläuft die atopische Dermatitis langwierig mit häufigen Exazerbationen. Der Prozess kann sich zu einem Ekzem (trocken oder nässend) entwickeln. Unbehandelt können neben Hauterscheinungen auch allergischer Schnupfen und Asthma bronchiale auftreten.
Dr. Komarovsky über allergische Dermatitis:
Vorbeugung von atopischer Dermatitis
Ab den ersten Lebenswochen eines Babys sollten Eltern auf die Gesundheit des Babys achten.
- Stillen spielt eine wichtige Rolle bei der Vorbeugung von Allergien. Eine stillende Mutter muss eine Diät sorgfältig einhalten, Gewürze, geräucherte Lebensmittel, Konserven, exotische Früchte und Schokolade von ihrer Ernährung ausschließen und die Menge an Süßwaren begrenzen.
- Überwachen Sie systematisch die Temperatur und Luftfeuchtigkeit im Kinderzimmer – verwenden Sie Hygrometer und Thermometer. Die Temperatur sollte zwischen 18 und 20° liegen und die Luftfeuchtigkeit sollte mindestens 60 % betragen. Bei Bedarf sollten Sie Luftbefeuchter verwenden, und wenn diese nicht verfügbar sind, stellen Sie Behälter mit Wasser in den Raum oder hängen Sie ein feuchtes Handtuch an den Heizkörper.
- Die Unterwäsche des Babys sollte aus natürlichen Stoffen (Baumwolle, Leinen) bestehen. Für Kinder mit Allergien ist es besser, keine Oberbekleidung aus Wolle oder Naturfell zu kaufen.
- Kinderkleidung und Bettwäsche sollten nur mit sanften („Baby“-)Pudern gewaschen werden.
- Sie sollten Ihr Baby höchstens einmal pro Woche mit Babyseife baden. Zum Baden ist es besser, gereinigtes Wasser oder zumindest abgekochtes Wasser zu verwenden.
- Tagsüber können Sie anstelle des Waschens spezielle hypoallergene Feuchttücher verwenden.
- Wenn Sie mehrmals täglich Wegwerfwindeln verwenden, sollten Sie das Baby ausziehen und ihm Luftbäder gönnen.
- Bevor Sie einen Spaziergang machen (20 Minuten vorher), müssen Sie freiliegende Haut mit Feuchtigkeitscremes behandeln.
- Bei einer genetischen Veranlagung zu Allergien sollten Haustiere und Teppiche aus der Wohnung entfernt werden und das Kind sollte nicht mit Stofftieren spielen.
- Mehrmals täglich sollte eine Nassreinigung der Räumlichkeiten mit Wasser ohne Einsatz von Chemikalien durchgeführt werden.
Behandlung von atopischer Dermatitis
Die Behandlung dieser Krankheit ist keine leichte Aufgabe. Es erfordert die gemeinsame Anstrengung von Ärzten und Eltern. Die Behandlung wird in nicht-pharmakologische und medikamentöse Behandlungen unterteilt.
Nichtmedikamentöse Behandlung
Die Behandlung beginnt immer mit der Verbesserung der Ernährung des Kindes. Zunächst müssen Sie das Nahrungsmittelallergen identifizieren und beseitigen. Wenn Ihr Baby Muttermilch bekommt, sollten Sie mit Ihrem Kinderarzt zusammenarbeiten, um die Ernährung der Mutter zu analysieren und herauszufinden, welches Produkt Hauterscheinungen beim Baby verursacht.
Sie sollten auch auf die Regelmäßigkeit des Stuhlgangs der Mutter achten, da Verstopfung die Aufnahme von Giftstoffen aus dem Darm in das Blut der Mutter erhöht. Diese Giftstoffe können dann über die Milch in den Körper des Babys gelangen und dort Allergien auslösen. Um Verstopfung zu bekämpfen, kann die Mutter Lactulose und Glycerinzäpfchen verwenden und den Verzehr fermentierter Milchprodukte erhöhen.
Bei der künstlichen Ernährung eines Kindes empfiehlt es sich, auf Sojanahrung umzusteigen, um eine Allergie gegen Kuhmilcheiweiß auszuschließen. Zu diesen Mischungen gehören „Bona-Soja“, „Tuteli-Soja“ und „Frisosoja“. Tritt keine Besserung ein, wird das Baby auf Mischungen auf Basis von Hydrolysaten von Kuhmilchproteinen (Alfare, Nutramigen) umgestellt.
Wenn sich nach der Einführung von Beikost eine Dermatitis entwickelt, sollte das Baby für 2 Wochen wieder auf seine gewohnte Ernährung umgestellt werden. Beginnen Sie dann wieder mit der Ergänzungsfütterung und befolgen Sie dabei strikt die Regeln für die Einführung: Führen Sie jedes neue Produkt 3 Wochen lang ein, beginnend mit der Mindestdosis. Auf diese Weise können Lebensmittelallergene identifiziert werden.
Wenn das Kind älter als ein Jahr ist, sollten Sie täglich ein Protokoll über alle Produkte führen, die das Kind erhält, und eine Beschreibung des Hautzustands. Die allergensten Lebensmittel (Fisch, Eier, Käse, Huhn, Zitrusfrüchte, Erdbeeren usw.) sollten ausgeschlossen werden. Geben Sie dem Kind dann 2-3 Tage lang jeweils nur ein Produkt und überwachen Sie die Hautreaktionen.
Süßigkeiten sind für solche Kinder absolut kontraindiziert: Sie erhöhen die Fermentation im Darm und gleichzeitig erhöht sich die Aufnahme von Allergenen. Der Konsum von Gelee, Honig und süßen Getränken verschlimmert die Situation. Für Kinder mit Allergien sind Produkte, die Stabilisatoren, Konservierungsstoffe, Emulgatoren und Geschmacksverstärker enthalten, verboten. Es ist zu bedenken, dass importierte exotische Früchte auch mit Konservierungsmitteln behandelt werden, um ihre Haltbarkeit zu verlängern.
Es ist sehr wichtig, auf ausreichend Flüssigkeit und regelmäßigen Stuhlgang des Kindes zu achten. Das sicherste Mittel gegen Verstopfung bei Säuglingen ist Lactulose. Sie können auch Normaze, Duphalac verwenden. Diese Medikamente machen nicht süchtig.
Es ist sehr wichtig, dass das Kind nicht zu viel isst. Ein Baby, das mit Säuglingsnahrung ernährt wird, sollte mit der Säuglingsnahrung ein sehr kleines Loch in den Sauger der Flasche bohren, damit es seine Portion in 15 Minuten isst und ein Sättigungsgefühl verspürt, und es nicht innerhalb von 5 Minuten schluckt, was mehr Nahrung benötigt. Sie können die Dosis der Trockenmischung auch vor dem Verdünnen reduzieren. Es ist besser, dieses Problem mit Ihrem Kinderarzt zu besprechen.
Wenn Sie das Alter für die erste Beikost erreicht haben, beginnen Sie besser mit Gemüsepüree aus einer Gemüsesorte. Zu den am wenigsten allergenen Gemüsesorten gehören Blumenkohl und Zucchini.
Bei der Regulierung der Ernährung eines Kindes sollten auch die negativen Auswirkungen der Umwelt beseitigt werden. Die Luft im Kinderzimmer sollte immer frisch, kühl und feucht sein. Nur unter solchen Bedingungen können Schwitzen und trockene Haut bei einem Kind mit Dermatitis verhindert werden.
Familienangehörige sollten nur außerhalb der Wohnung rauchen. Der Kontakt des Babys mit rauchenden Familienmitgliedern sollte auf ein Minimum beschränkt werden, da in der Ausatemluft eines Rauchers Schadstoffe freigesetzt werden.
Eine Nassreinigung des Zimmers, die Beseitigung von „Staubansammlungen“ (Teppiche, Stofftiere, Samtvorhänge etc.) und der Ausschluss des Kontakts mit Haustieren tragen zum Erfolg der Behandlung bei. Wir müssen auch daran denken, Spielzeug regelmäßig mit heißem Wasser zu waschen.
Sämtliche Kinderkleidung (Unterwäsche und Bettwäsche) muss aus Baumwolle oder Leinen bestehen. Nach dem Waschen von Kinderkleidung mit hypoallergenem phosphatfreiem Pulver sollte diese mindestens dreimal mit klarem Wasser gespült werden. In besonders schweren Fällen erfolgt die letzte Spülung auch mit abgekochtem Wasser. Das Geschirr des Kindes sollte ohne den Einsatz von Reinigungsmitteln gespült werden.
Sie sollten Ihr Kind für einen Spaziergang dem Wetter entsprechend anziehen. Wickeln Sie Ihr Baby nicht ein, um übermäßiges Schwitzen zu vermeiden. Der Aufenthalt an der frischen Luft sollte zu jeder Jahreszeit und bei jedem Wetter täglich erfolgen – mindestens 3 Stunden am Tag. Im Winter dürfen Sie nicht vergessen, das Gesicht Ihres Babys vor dem Spaziergang mit reichhaltiger Babycreme zu behandeln.
Bei Neurodermitis ist die Hautpflege nicht nur im akuten Stadium des Prozesses, sondern auch während der Remissionsphase sehr wichtig. Das Kind sollte täglich in gefiltertem oder zumindest abgesetztem Wasser (zur Entfernung von Chlor) gebadet werden. Sie können dem Wasser Kräuterabkochungen (Brennnessel, Schafgarbe, Klettenwurzel) hinzufügen, wobei die Verwendung von Kräutern mit trocknender Wirkung ausgeschlossen ist.
Verwenden Sie beim Baden keinen Waschlappen und nur einmal pro Woche Babyseife und neutrales Shampoo. Nach dem Baden sollte die Haut sorgfältig mit einem weichen Handtuch abgetrocknet und sofort mit Babycreme, Feuchtigkeitsmilch oder Feuchtigkeitslotion eingeölt werden.
Die Schmierung sollte am gesamten Körper erfolgen und nicht nur an den betroffenen Stellen. Harnstoffhaltige Präparate (Excipial M-Lotionen) befeuchten die Haut gut. Bepanten-Salbe hat sich als Hautpflegeprodukt bestens bewährt. Es hat nicht nur eine feuchtigkeitsspendende Wirkung, sondern auch eine juckreizlindernde und heilende Wirkung.
Es ist notwendig, das Gesicht und den Damm Ihres Kindes häufig zu waschen. Sie können feuchte, hypoallergene Tücher namhafter Hersteller verwenden.
Wichtig ist auch die Aufrechterhaltung eines Tagesablaufs, eine ausreichende Dauer des Tages- und Nachtschlafs sowie ein normales psychisches Klima in der Familie.
Medikamentöse Behandlung
Die medikamentöse Behandlung der Neurodermitis erfolgt nur nach ärztlicher Verordnung!
Mit Sorbentien (Smecta, Enterosgel, Sorbogel) können Giftstoffe aus dem Körper entfernt werden. Wird das Kind gestillt, nimmt auch die Mutter des Kindes das Medikament ein.
Wenn raue Stellen beim Baby Juckreiz und Angstzustände verursachen, kann Fenistil-Salbe zur Behandlung verwendet werden.
Cremes oder Salben mit Glukokortikosteroiden werden nach ärztlicher Verordnung angewendet. Bei tiefen Läsionen werden Salben und bei oberflächlichen Läsionen Cremes verwendet. Diese hormonellen Medikamente müssen streng dosiert werden. Sie können die Dosis und die Anwendungsdauer nicht selbst ändern. Das Absetzen des Medikaments sollte nur schrittweise über mehrere Tage erfolgen.
In diesem Fall können sowohl die Salbendosis als auch die Konzentration des Arzneimittels abnehmen. Um die Konzentration zu reduzieren, wird die Salbe in einem bestimmten Verhältnis (vom Arzt verordnet) mit Babycreme gemischt. Erhöhen Sie nach und nach den Cremeanteil in der Mischung und reduzieren Sie die Salbenmenge.
Hormonsalben zeigen eine schnelle Wirkung, raue Stellen und Rötungen verschwinden. Diese Medikamente wirken jedoch nicht auf die Krankheitsursache ein, und wenn sie nicht beseitigt wird, treten an denselben oder anderen Stellen erneut Hautveränderungen auf.
Hormonsalben (Cremes) werden normalerweise mit der Verwendung von Exipal M-Lotionen kombiniert, was dazu beiträgt, die Behandlungsdauer mit Hormonpräparaten zu verkürzen und somit das Risiko von Nebenwirkungen durch die Verwendung von Steroiden zu verringern.
Lotionen haben nicht nur eine feuchtigkeitsspendende Wirkung, sondern auch eine entzündungshemmende Wirkung, die der Wirkung von Hydrocortisonsalbe entspricht. In milden Stadien der Dermatitis können Lotionen ohne hormonelle Wirkstoffe eine positive Wirkung haben.
Es gibt zwei Formen von Excipial M-Lotionen: Lipolotion und Hydrolotion. Excipial M Hydrolotion wird verwendet, um die Haut von Kindern während der Remissionsphase der Dermatitis mit Feuchtigkeit zu versorgen. Die Wirkung des Arzneimittels beginnt 5 Minuten nach der Anwendung. Es kann ab der Geburt verwendet werden. Bei Exazerbationen einer Dermatitis sollte eine Excipial M Lipolosion verordnet werden. Die enthaltenen Lipide und Urea schützen die Haut vor Flüssigkeitsverlust und die feuchtigkeitsspendende Wirkung hält etwa 14 Stunden an. Die Anwendung ist ab einem Alter von 6 Monaten zugelassen.
Die Lotion wird dreimal auf die Haut des Babys aufgetragen: morgens, unmittelbar nach dem Baden und vor dem Schlafengehen. Wenn sich der Prozess verschlimmert, wird die Lotion so oft aufgetragen, dass die Haut konstant mit Feuchtigkeit versorgt wird. Die regelmäßige Anwendung von Lotionen verringert die Häufigkeit von Rückfällen.
Bei schweren Krankheitsformen werden zusätzlich Kalziumpräparate (Glycerophosphat, Calciumgluconat) und Antihistaminika (Tavegil, Suprastin, Diazolin, Cetrin, Zyrtec) verschrieben. Bedenken Sie jedoch, dass eine Nebenwirkung dieser Medikamente trockene Haut sein kann. Daher werden bei anhaltendem Juckreiz Antihistaminika eingesetzt. Phenobarbital, das eine hypnotische und beruhigende Wirkung hat, wird manchmal nachts verschrieben.
Zusammenfassung für Eltern
Das Auftreten rauer, trockener Haut bei Kindern sollte nicht auf die leichte Schulter genommen werden. Dies ist als alarmierendes Signal des kindlichen Körpers zu werten. Am häufigsten handelt es sich bei diesen „nicht schwerwiegenden“ Manifestationen um Symptome einer atopischen Dermatitis. Diese Krankheit kann zu neuropsychiatrischen Störungen in der frühen Kindheit und in der Zukunft zur Entwicklung schwerer allergischer Erkrankungen führen.
Dermatitis sollte sofort nach ihrer Erkennung behandelt werden. Nur durch eine hochwertige Behandlung im ersten Lebensjahr kann ein Kind vollständig geheilt werden. Daher ist es notwendig, sowohl alltägliche als auch finanzielle Probleme zu bewältigen, die bei der Behandlung eines Babys auftreten.
Es gibt keine unwichtigen Komponenten in der Behandlung. Alle Bestandteile der Therapie – von der richtigen Ernährung über den Tagesablauf und die Babyhautpflege bis hin zur medikamentösen Behandlung – sind der Schlüssel zu einem erfolgreichen Ergebnis. Nur dank der Bemühungen der Eltern wird das Kind in diesem Fall nicht mehr allergisch sein und es besteht kein Risiko, an Ekzemen oder Asthma bronchiale zu erkranken.
An welchen Arzt soll ich mich wenden?
Wenn sich die Haut Ihres Kindes verändert, sollten Sie sich zunächst an Ihren Kinderarzt wenden. Nach Ausschluss äußerer Ursachen (schlechte Ernährung oder Hautpflege) wird das Kind zur Konsultation an Spezialisten überwiesen: einen Dermatologen, einen Allergologen und gegebenenfalls einen Endokrinologen.
Dr. Komarovsky erklärt, wie man die Ursache von Allergien findet:
Es ist schwer, nicht beunruhigt zu sein, wenn die zarte Haut des Babys plötzlich rau und rau wird. Was ist passiert, warum ist die Haut rau geworden und ist das gefährlich? Soll ich zum Arzt gehen oder versuchen, alleine klarzukommen?
Generell lassen sich Situationen, in denen man herausfinden muss, warum ein Kind raue Haut hat, in mehrere grundsätzlich unterschiedliche Gruppen einteilen:
Wenn es keine Krankheit ist
Trockene, raue Haut bei einem Kind kann entweder krankheitsbedingt oder einfach durch den Einfluss äußerer Faktoren entstehen: Kälte, Wind, Reibung.
Reibung
Beispielsweise kann die Haut an den Ellbogen eines Kindes rau, faltig und dunkel werden, einfach weil man sich beim Liegen, Fernsehen oder beim Spielen mit Geräten oft darauf stützt. Die gleichen rauen, braunen oder rosafarbenen, trockenen, rauen Stellen können auf der Oberseite des Fußes auftreten, wenn das Kind die Angewohnheit hat, mit einem Bein unter ihm zu sitzen, das ständig an der Polsterung des Stuhls reibt.
Ähnliches kann auch an der Haut der Beine passieren, seltener auch an den Hüften, wenn man Wollhosen direkt am Körper trägt. In diesem Fall sehen die rauen roten Flecken wie eine Gänsehaut aus. Eigentlich ist es so, Reizungen treten durch den Einfluss von grober Wolle auf die kälteempfindliche Kinderhaut auf (ähnliche Probleme treten jedoch auch bei Erwachsenen auf).
Kalter Wind
Kinder im Alter von 7 bis 10 Jahren, die anfangen, selbstständig zu laufen, können Pickel an den Händen entwickeln: die Folge von Kälte, Feuchtigkeit und Wind (am häufigsten beim Gehen in nassen Fäustlingen oder ganz ohne Fäustlinge). Auf der Haut bilden sich kleine raue Beulen, sie wird rot und schält sich ab.
In all diesen Fällen ist kein medizinischer Eingriff erforderlich. Es reicht aus, die Gewohnheiten des Kindes zu ändern, damit die Haut nicht immer wieder verletzt wird, und die Peelingbereiche mit einer reichhaltigen, pflegenden Creme zu schmieren.
- Das kann heimische Handcreme mit Vitamin F, blaues Nivea, Vaseline sein.
- Eines der Volksheilmittel ist Gänsefett.
- Es wird nicht empfohlen, Öle in reiner Form zu verwenden: Jedes Öl spendet erst nach dem Peeling wirksam Feuchtigkeit, wenn keratinisierte Partikel der Epidermis entfernt wurden. Es lohnt sich nicht, bereits gereizte empfindliche Haut zu schrubben, um sie nicht noch mehr zu verletzen.
Bei einem Neugeborenen und einem Kind bis zu einem Jahr
In den ersten zwei Lebenswochen können trockene, raue Haut und feine Schuppenbildung am Bauch und an den Seiten des Kindes normal sein: Dies kommt bei etwa einem Drittel der Babys vor. Nach der Entfernung der Vernix wird die Haut empfindlicher gegenüber äußeren Einflüssen und trockene Raumluft (besonders im Winter, wenn die Zentralheizung läuft) verringert den Feuchtigkeitsgehalt der Haut. Hier sind keine besonderen Maßnahmen erforderlich: Es reicht aus, das Baby regelmäßig zu baden (vorausgesetzt, die Nabelwunde ist verheilt) und nach dem Baden die Haut mit Babyöl oder Milch einzufetten.
Die Haut eines gesunden Babys kann austrocknen und sich schälen, wenn:
- zu trockene Luft im Haus,
- übermäßiger Gebrauch von Babypuder,
- zu häufiges Baden mit Seife oder Schaum,
- Hinzufügen von Schnur, Kamille und Eichenrinde zum Bad.
All dies ist recht einfach zu erkennen und zu beseitigen.
Windeldermatitis
Raue Haut am Po eines Säuglings kann eine Manifestation einer Windeldermatitis sein, wenn die Haut durch übermäßige Feuchtigkeit anschwillt oder durch die Windel verletzt wird. In diesem Fall treten zusätzlich zum Peeling auf der Haut rote, geschwollene Stellen auf, die dichter wirken und über die Oberfläche zu ragen scheinen. Die Rötung hat keine klaren Konturen, verschwindet allmählich und ist oft mit kleinen Papeln (Tuberkeln) bedeckt, die sich über den Rötungsbereich hinaus ausbreiten können. Wenn der Prozess nachzulassen beginnt, verschwindet die Rötung, es bleiben jedoch Peeling und manchmal raue Haut zurück. Windeldermatitis ist immer auf den Windelbereich beschränkt, die Flecken sind ungleichmäßig und oft sind „Tropfen“ um die Gummibänder herum sichtbar.
Man kann diese Situation kaum als eine Variante der Norm bezeichnen, aber es besteht kein Grund zur Panik. Wenn Sie rechtzeitig Maßnahmen ergreifen, um das Auftreten einer Infektion zu verhindern, können Sie das Problem ohne einen Arzt bewältigen. Die Windel muss mindestens alle 2 Stunden gewechselt werden. Die Haut des Babys sollte sauber gehalten werden; beim Windelwechsel sollte der restliche Urin mit feuchten Tüchern entfernt werden. Entzündungsherde werden mit Zinkpulver oder Zinksalbe behandelt. Beschränkt sich das Problem auf leichte Rötungen und Schuppenbildung, können Sie auf Cremes mit heilender Wirkung (Bepanten) zurückgreifen.
Wenn sich die Situation bei regelmäßiger Pflege und rechtzeitigem Windelwechsel innerhalb von 5 Tagen nicht ändert, müssen Sie einen Arzt aufsuchen.
Wenn raue Haut eine Krankheit ist
- Nesselsucht
- Atopische Dermatitis
- Ekzem
- Schuppenflechte
Weitere Krankheiten, die zu trockener und schuppiger Haut führen können, sind: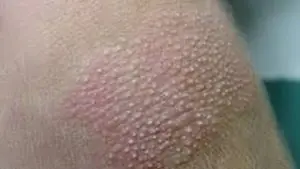
- follikuläre Hyperkeratose (Gänsehaut);
- angeborener Schilddrüsenmangel (Hypothyreose);
- angeborener Diabetes mellitus;
- eine seltene Erbkrankheit – Ichthyose;
Und auch einige körperliche Beschwerden:
- Mangel an Vitaminen;
- Helminthenbefall.
Allergische Erkrankungen
Allergien sind eines der Hauptprobleme unserer Zeit: Laut WHO leidet bereits ein Drittel der Bevölkerung der Industrieländer an der einen oder anderen ihrer Erscheinungsformen, und in Zukunft wird die Zahl dieser Patienten zunehmen. Befürworter der hygienischen Allergietheorie glauben: Das Problem besteht darin, dass wir in einer zu sauberen, fast sterilen Welt leben und das Immunsystem mangels echter „Feinde“ die Proteine des eigenen Körpers angreift.
Allergische Reaktionen und Erkrankungen, die mit einer überhöhten Allergiebereitschaft des Körpers einhergehen, äußern sich häufig auf der Haut.
Nesselsucht
Im Aussehen ähnelt diese Reaktion den Spuren einer Brennnesselverbrennung; Die Haut wird rau, uneben, schwillt an, manchmal bilden sich Blasen (und manchmal beschränkt sich die Sache auf Schwellungen). Die Ausschläge jucken und können bei Berührung schmerzhaft sein. Haut und Schleimhäute sind betroffen, der Ausschlag kann sich über den ganzen Körper, auf Rücken und Bauch ausbreiten oder nur in bestimmten Bereichen lokalisiert sein (z. B. tritt bei erhöhter Empfindlichkeit gegenüber ultravioletter Strahlung nur an offenen Körperstellen eine Sonnenurtikaria auf). ).
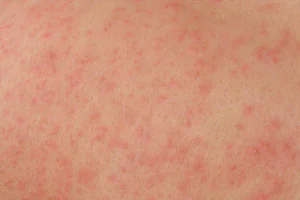
Nesselsucht kann durch Nahrungsmittelallergene (Honig, Zitrusfrüchte), Medikamente, Insektenstiche, sogar Erkältung und Sonne ausgelöst werden.
Was Urtikaria von Hautkrankheiten unterscheidet, ist das schnelle Auftreten vieler Elemente, während bei Hautkrankheiten der Ausschlag bei 1–2 Elementen beginnt und sich über einen längeren Zeitraum ausbreitet. Außerdem dauern Ausschläge bei Nesselsucht im Gegensatz zu Hautkrankheiten ein bis zwei Stunden und verschwinden dann wieder. Die Gefahr dieser Erkrankung besteht darin, dass sich eine Schwellung der Schleimhaut auf das Gewebe des Kehlkopfes ausbreiten und die Atmung beeinträchtigen kann – dies wird als Quincke-Ödem bezeichnet. Dieser Zustand erfordert sofortige ärztliche Hilfe.
Zur Behandlung der Urtikaria ist es notwendig, das Allergen zu eliminieren und ein Antiallergikum (Loratadin, Fexofenadin, Cetrin) einzunehmen. Bei Nahrungsmittelallergien werden Sorptionsmittel (Smecta, Polysorb, Enterosgel, Filtrum) empfohlen, die einen Teil der Allergene binden und so verhindern, dass sie ins Blut gelangen. Fenistil kann topisch angewendet werden.
Atopische Dermatitis
Dies ist eine der häufigsten Ursachen für raue Haut bei Kindern. Laut WHO leiden bis zu 15 % der Weltbevölkerung an atopischer Dermatitis. Mädchen werden häufiger krank als Jungen. Die Krankheit hat eine erbliche Veranlagung: Wenn einer der Elternteile Allergien hat, beträgt die Wahrscheinlichkeit, dass das Baby eine Neurodermitis entwickelt, 20 %, sind beide allergisch, steigt die Wahrscheinlichkeit der Erkrankung auf 60 %.
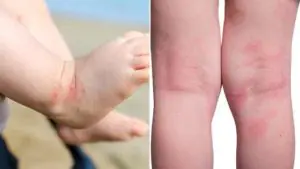
Im Wesentlichen handelt es sich bei der atopischen Dermatitis um eine immunabhängige Entzündung der Haut, bei der die Bildung des normalen Stratum Corneum und die Lipidzusammensetzung der Haut gestört sind. Auf Russisch gesprochen: Aufgrund einer durch eine allergische Reaktion verursachten Entzündung produziert die Haut zu wenig Fett und zu viele abgestorbene Hornzellen, die sie normalerweise vor äußeren Einflüssen schützen sollten. Bei Neurodermitis führt eine übermäßige Ansammlung dazu, dass die Haut trocken und trocken wird rauh.
Symptome
Die Manifestationen einer atopischen Dermatitis sind altersabhängig. Die Krankheit tritt normalerweise im Alter von 1 Jahr auf. Bei Kindern (Kinder im Alter von 1–2 Jahren) überwiegt die aktive Entzündung. Auf der Haut erscheinen rote, raue Flecken, die mit kleinen Knötchen (Papeln) und kleinen Bläschen bedeckt sind, die platzen. Bildung nässender Geschwüre (Erosionen). Solche Ausschläge treten auf den Wangen eines einjährigen Kindes auf, seltener auf der Stirn und am Kinn sowie an den Händen.
Wenn das Kind wächst, ändern sich die Art der Ausschläge und ihre Häufigkeit. Normalerweise werden die rauen Stellen auf der Haut eines Kindes nach zwei Jahren weniger hell, werden nicht mehr nass und beginnen sich abzulösen. Und die Haut selbst wird rau, ihr Muster intensiviert sich und die Läsionen sehen faltig aus und können rissig werden. Der Ausschlag breitet sich auf Hals und Schultern, Ellenbogengrube, Schienbein, Kniekehle, Gesäßfalten, Hände und Füße aus. Alle diese Stellen jucken aktiv, das Kind kratzt sie und kann eine Infektion verursachen. Dann bilden sich eitrige Krusten und die Temperatur steigt.
Auch Veränderungen im Gesicht sind möglich: Die Augenlider verdunkeln sich, schälen sich und es bilden sich Falten. Durch ständiges Kratzen werden die Nägel glatt, glänzend und ihre Kanten verschleißen.
Normalerweise verläuft die Krankheit als eine Reihe von Exazerbationen und Remissionen. Exazerbationen treten in der kalten Jahreszeit häufiger auf und werden nicht nur durch Allergene, sondern auch durch Stress und Erkältungen hervorgerufen.
Behandlung
Die Behandlung der atopischen Dermatitis ist komplex und oft erfolglos. Zunächst einmal ist es notwendig Minimieren Sie den Kontakt mit Allergenen.
- Hierzu wird eine spezielle Diät verordnet
Eier, Schokolade, Zitrusfrüchte, Erdbeeren, Fabriksäfte, Halbfabrikate und geräuchertes Fleisch sind vom Speiseplan ausgeschlossen. Manchmal reicht das nicht aus und man muss gezielt Lebensmittel identifizieren, die das Kind nicht verträgt, zum Beispiel Kuhmilch.
Lassen Sie uns näher auf die Ernährung bei Neurodermitis eingehen, denn bei Kindern sind es Nahrungsmittelallergene, die die Krankheit am häufigsten auslösen. Wenn die Krankheit vor der Einführung von Beikost aufgetreten ist, muss die Mutter auf ihre Ernährung achten und die oben genannten Produkte ausschließen. Eine Allergie kann auch gegen Säuglingsmilchnahrung auftreten, dann sollte das Problem mit einem Kinderarzt besprochen werden, der Ihnen bei der Auswahl eines hypoallergenen Produkts hilft (leider garantiert kein einziges hypoallergenes Produkt tatsächlich das Ausbleiben einer Reaktion).
Wenn ein oder beide Elternteile allergisch sind, ist das Baby anfällig für Neurodermitis. In diesem Fall sollte die Einführung von Beikost besonders sorgfältig erfolgen: Versuchen Sie nicht, den Geschmack zu variieren, indem Sie einmal pro Woche ein Produkt hinzufügen. Ja, der Prozess wird langsamer ablaufen, aber es wird möglich sein, die Reaktion des Babys zu verfolgen.
Wenn der Moment bereits verpasst wurde und es irgendwann nach der Einführung von Beikost zu Hautausschlägen kommt, müssen Sie noch einmal von vorne beginnen. Für zwei Wochen wird das Baby wieder ausschließlich gestillt. Dann beginnt die Ergänzungsfütterung mit minimalen Dosen eines neuen Produkts und erhöht die Menge schrittweise über zwei Wochen. Erst wenn es gut vertragen wird, kommt das nächste dazu.
Bei älteren Kindern, für die Muttermilch keine Notwendigkeit mehr, sondern eine Ergänzung zur Ernährung ist, müssen andere Regelungen angewendet werden. Erstens ist fast alles von der Ernährung ausgeschlossen. Erlaubt sind nur Reis oder Buchweizen in Wasser ohne Öl oder Salz. Normalerweise ist diese Phase sehr schwer zu überleben: Sowohl das Kind als auch insbesondere die Großmütter sind empört, versuchen, ihnen etwas „Leckeres“ in die Hände zu drücken und beschuldigen die junge Mutter, das Kind missbraucht zu haben. Versuchen Sie, in der Familie einen Verbündeten zu finden, der das Feuer auf sich nimmt.
Nach einer Woche einer so strengen Diät kommt ein neues Produkt hinzu. Darüber hinaus sind alle drei Tage neue Produkte erlaubt. In einem Ernährungstagebuch wird alles, was tagsüber gegessen und getrunken wird, sorgfältig festgehalten. Achten Sie auf versteckte Allergene: Selbstgemachten Koteletts werden beispielsweise oft Eier zugesetzt.
- Ein Tapetenwechsel
Wenn Sie zu Hause ein Baby mit atopischer Dermatitis haben, müssen Sie die Umgebung ändern. Sie müssen Teppiche, Vorhänge und andere „Staubbehälter“, in denen sich Hausstaubmilben ansiedeln, aus Ihrer Wohnung entfernen. Sollten noch Federkissen und Bettdecken im Haus vorhanden sein, müssen Sie diese ebenfalls entfernen. Überprüfen Sie das Badezimmer auf Pilzbefall: Er beginnt oft an schwer zugänglichen Stellen, Fliesenrissen. Auch der Pilz muss regelmäßig entfernt werden. Die Reinigung des Hauses muss jeden Tag erfolgen: Das Waschen der Böden kann durch einen Staubsauger mit HEPA-Filter ersetzt werden, der keine kleinen Partikel durchlässt. Ein normaler Staubsauger hingegen verteilt die Allergene lediglich in der Luft. Wenn es die Finanzen zulassen, kann ein Luftwäscher eine gute Hilfe sein, da er die gewünschte Luftfeuchtigkeit aufrechterhält (was sich nicht nur positiv auf die Haut des Babys, sondern auch der Mutter auswirkt) und gleichzeitig die Luft reinigt Staub.
Es ist besser, Ihr Baby ohne Seife und Schaum zu baden. Sie sollten dem Wasser kein Kaliumpermanganat hinzufügen – nach der Abheilung der Nabelwunde braucht das Baby keine Sterilität mehr und Mangan trocknet die Haut aus. Auch Kräuter sind nicht sinnvoll – sie selbst können zu einem starken Allergen werden. Nach dem Baden können Sie die Haut Ihres Babys mit speziellen Cremes – Weichmachern – einfetten. Solche Cremes werden von vielen pharmazeutischen Kosmetikherstellern hergestellt. Sie können mehrmals täglich verwendet werden.
Die medikamentöse Therapie funktioniert im Wesentlichen auf zwei Arten.
Externe Therapie
Es werden Salben mit entzündungshemmender und antiallergischer Wirkung eingesetzt.
- Ärzte verschreiben häufig Salben mit Hormonen (z. B. Methylprednisolonacetat) – davor muss man keine Angst haben, diese Medikamente sind in klinischen Empfehlungen als Erstlinientherapie indiziert. Moderne Salben mit Glukokortikoiden sind für eine kurze Zeit (nicht länger als einen Monat) sicher. Die Dosierung muss jedoch unbedingt eingehalten werden. Ein Streifen Creme, der das Endglied des Zeigefingers bedeckt, reicht aus, um ihn über die Fläche von zwei erwachsenen Handflächen zu verteilen. Wenn die Fläche des Ausschlags kleiner ist, müssen Sie dementsprechend nur minimale Mengen des Produkts einnehmen. Mischen Sie Hormonsalben nicht mit Vaseline oder Babycreme – dies verringert die Wirkstoffkonzentration und die Wirksamkeit des Arzneimittels.
- Als Alternative zu Hormonsalben können Ihnen die Medikamente Pimecrolimus (Elidel), zugelassen ab dem dritten Lebensmonat, oder Tacrolimus (Protopic), zugelassen ab dem zweiten Lebensjahr, empfohlen werden. Bei häufigen Exazerbationen können zur Prophylaxe Pimecrolimus oder Tacrolimus eingesetzt werden, die zweimal pro Woche angewendet werden – nach diesem Schema dürfen sie ein Jahr oder länger angewendet werden.
- Läsionen im Haar werden mit Shampoos behandelt, die Zinkpyrithion enthalten.
- Teer als Volksheilmittel zur Behandlung von Neurodermitis ist wirksam, hat jedoch eine krebserregende Wirkung.
Allgemeine Therapie oder systemische Antiallergika
Loratadin (Claritin), Ebastin (Kestin), Cetirizin (Zyrtec). Sie reduzieren den Juckreiz, insbesondere nachts, und die Schwellung der Haut.
Kinder ab drei Jahren mit ausgedehnten Hauterscheinungen profitieren von ultravioletter Strahlung: Wenn kein Sonnenbad möglich ist, können Sie in den Physiotherapieräumen von Kliniken spezielle Geräte nutzen.
Wenn atopische Dermatitis im Alter von einem Jahr auftritt, besteht eine Wahrscheinlichkeit von 60 %, dass sie mit der Zeit verschwindet. Generell gilt: Je später die Krankheit auftritt, desto wahrscheinlicher ist es, dass sie bis ins Jugend- und Erwachsenenalter anhält.
Ekzem
Eine weitere Erbkrankheit, die durch eine unzureichende Immunantwort verursacht wird. Oft verbunden mit Problemen des Magen-Darm-Trakts und der Gallenwege.
Der Hautbereich wird rot und schwillt an, es bilden sich kleine Bläschen darauf und platzen. Es bleiben punktförmige, nässende Geschwüre (Erosionen) zurück, die Ärzte als ekzematöse Vertiefungen bezeichnen. Dann bilden sich Krusten darauf. Während es sich auflöst, erscheinen neue Elemente in der Nähe, sodass Sie gleichzeitig verschiedene Erscheinungsformen sehen können – Rötungen, Blasen, Erosionen, Krusten, Peeling. Die Grenzen der Läsionen sind unklar.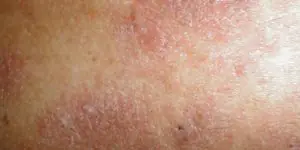
Die Ausschläge sind symmetrisch, das Kind hat raue Haut an Armen, Beinen und im Gesicht. Geschädigte Bereiche wechseln sich mit klarer Haut ab und wirken wie ein „Inselarchipel“. Nachdem die Entzündung abgeklungen ist, bleiben dichte, dunkle (oder umgekehrt blasse) Bereiche mit rauer, dicker Haut und einem verstärkten Muster zurück, die sich allmählich wieder normalisieren.
Bei Befall der Kopfhaut kommt es zu einem seborrhoischen Ekzem: gelbliche oder graue schuppige und juckende Krusten, gelblich-rosafarbene, geschwollene Flecken treten in den Haaren, hinter den Ohren und am Hals auf, bedeckt mit fettigen gelben Schuppen.
Bei Kindern treten die ersten Anzeichen eines Ekzems meist im Alter zwischen 3 und 6 Monaten auf. Seine Erscheinungsformen sind denen der atopischen Dermatitis sehr ähnlich, auch die Behandlung ist ähnlich: Ausschließen aller möglichen Allergene, einschließlich Nahrungsmittel, Salben mit Glukokortikoiden, orale Antiallergika, Weichmacher mehrmals täglich, um das Wasser-Fett-Gleichgewicht der Haut aufrechtzuerhalten.
Schuppenflechte
Eine weitere Krankheit, bei der Hautveränderungen durch eine unzureichende Immunantwort verursacht werden. Doch im Gegensatz zu früheren Erkrankungen ist bei Psoriasis eine Infektion der Auslöser: Häufig tritt die Krankheit nach Windpocken, Mandelentzündungen, Darminfektionen oder einer Pilzinfektion auf. Am häufigsten tritt dies im Alter zwischen 4 und 8 Jahren auf. Der zweite Inzidenzgipfel liegt im Jugendalter.
Wenn es sich bei der Psoriasis bei Erwachsenen um raue, trockene, rote, schuppige Plaques handelt, handelt es sich bei Kindern meist um rote, geschwollene Flecken, die sehr an Windeldermatitis erinnern, aber im Gegensatz zu Windeldermatitis schuppig sind. Solche Flecken treten in den Hautfalten, an den Genitalien, im Gesicht und am Kopf auf. Die Plaques jucken und blättern stark ab. Besonders beim Kämmen verschmelzen sie oft. Etwa ein Drittel der Kindernägel verändern sich: Es entstehen Vertiefungen und Querstreifen. Im Jugendalter sind häufig die Ellenbogen betroffen: Um sie herum bilden sich Plaquegruppen mit klaren Grenzen, die Haut ist rau und gerötet.
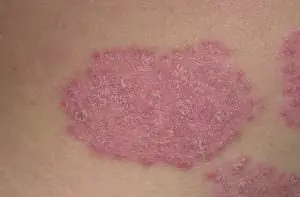
Ebenso wie atopische Dermatitis oder Ekzeme verschlimmert sich die Psoriasis. geht dann in Remission über. Die Haut kann sich vollständig klären oder es können ein paar „Standby“-Plaques zurückbleiben. Die Remissionsdauer reicht von mehreren Wochen bis zu mehreren zehn Jahren.
Die Behandlung der Psoriasis beginnt mit einer lokalen Therapie, deren Zweck darin besteht, Peelings zu entfernen. Verwenden Sie dazu Salben auf Basis von Salicylsäure, die die Hornschuppen aufweichen. Die Salbe wird nachts aufgetragen, morgens abgewaschen und die Plaques werden mit kortikosteroidhaltigen Salben geschmiert.
In schweren Fällen werden Retinoide oral verschrieben – Medikamente auf Basis aktiver Formen von Vitamin A. Dabei handelt es sich jedoch tatsächlich um eine Therapie für extreme Erkrankungen, die zwingend ärztlicher Aufsicht bedarf.
Ultraviolette Strahlung hilft gut: Für solche Kinder ist es sinnvoll, sich zu sonnen und im Winter künstliche Quellen ultravioletter Strahlung zu nutzen.
Ebenso wie bei Neurodermitis wird eine hypoallergene Diät verordnet.
Die Erscheinungsformen vieler Hauterkrankungen sind sehr ähnlich; für einen Laien ist es schwierig, anhand der Beschreibungen verschiedene Arten von Hautausschlägen zu unterscheiden. Sie müssen nicht versuchen, selbst eine Diagnose zu stellen und eine Behandlung zu verschreiben – dafür gibt es Dermatologen.



