Nie spiesz się z rezygnacją z sandałów: szorstka skóra na piętach to problem, który można rozwiązać. Z tego artykułu dowiesz się wszystkiego, co musisz zrobić, aby to uporządkować.
- Dlaczego skóra na piętach staje się szorstka?
- Jak pozbyć się szorstkiej skóry na piętach
- Jak usunąć szorstką skórę w domu
- Zasady codziennej pielęgnacji
- Przydatne wskazówki i triki
Dlaczego skóra na piętach staje się szorstka?
Jeśli masz szorstką skórę na piętach, nie wyrzucaj sandałów z odkrytymi palcami. Tak, z estetycznego punktu widzenia pięty nie są teraz w najlepszym stanie, ale problem można rozwiązać dość łatwo. Poza tym natura zapewniła wszystko: na skórze podeszwy praktycznie nie ma gruczołów łojowych, ponieważ ten obszar nie potrzebuje delikatności i gładkości.
Stopy są tym, na czym stoimy, naszym punktem podparcia. Zatem pogrubienie i szorstkość skóry w tym obszarze jest naturalną reakcją funkcjonalną.
Nie oznacza to jednak, że powinniśmy się poddać. Współczesne dziewczyny dbają o każdą część swojego ciała niemal tak aktywnie, jak pielęgnują twarz. I robią to dobrze. Musisz pozbyć się szorstkiej skóry na piętach.
„W miejscach maksymalnego ucisku skóra pogrubia się, staje się gęstsza, a krążenie krwi jest upośledzone. A jeśli skóra nie będzie regularnie pielęgnowana, mogą powstać strupy i bolesne pęknięcia.
Przyczyny zewnętrzne i wewnętrzne
Hiperkeratoza (nadmierne zgrubienie skóry) stóp może być spowodowana następującymi przyczynami:
nadmierna masa ciała;
niewygodne buty, na przykład gumowe tenisówki;
płaskostopie i nieprawidłowe rozłożenie ciężaru;
zmiany hormonalne (na przykład w okresie menopauzy);
niewłaściwa pielęgnacja lub jej brak.
Jak pozbyć się szorstkiej skóry na piętach
Procedury kosmetyczne
Pedicure w salonie ma na celu między innymi złuszczenie nagniotków, a także odżywienie i regenerację skóry stóp. Pięty poleruje się pilnikami z nasadkami ściernymi, a przerośnięte warstwy skóry usuwa się za pomocą specjalnych ostrzy lub frezu (podczas pedicure sprzętowego). Po zabiegu pięty są obficie smarowane kremem nawilżającym. Podczas manicure spa możesz nałożyć odżywczą maskę i założyć na stopy specjalne skarpetki.
Narzędzia kosmetyczne
O gładkość pięt mogą zadbać w domu kremy zawierające składniki nawilżające i złuszczające.
Mocznik odnawia i nawilża skórę.
Kwasy promować złuszczanie.
Olejki i witamina E chronić przed wysychaniem i regenerować.
Pantenol i alantoina promować powrót do zdrowia.
Kąpiele stóp
Przydatny zabieg, podczas którego skórę poddaje się parowaniu, po czym łatwiej jest ją usunąć za pomocą środków ściernych.
Maski do stóp
Pożywny
Do domowych sposobów polecamy olejki naturalne i stałe:
Po parowaniu i złuszczaniu olejek wciera się w pięty, następnie nakłada jako dodatkową warstwę, a na wierzch zakłada bawełniane skarpetki. Tę maskę można wykonywać każdego wieczoru przed snem, po prysznicu. Kwasy tłuszczowe pomagają przywrócić i zmiękczyć skórę. Dodatkowo maska ta zawiera tylko jeden składnik, dlatego też przepis jest prosty i mało czasochłonny.
Maskę można doprawić kroplą oliwy, awokado lub olejku jojoba. Rano Twoje obcasy będą takie same jak u tego samego dziecka.
Złuszczający i nawilżający
Zmiel dwa ogórki w blenderze, wymieszaj z sokiem z cytryny i trzema łyżkami oliwy z oliwek. Powstałą kompozycję podziel na dwie części, każdą włóż do osobnej plastikowej torby i załóż na stopy te zaimprowizowane „buty”, zabezpieczając je sznurowadłami wokół kostki. Spłucz chłodną wodą po 10-15 minutach.
Jak usunąć szorstką skórę w domu
Przygotowanie
Oczyszczanie. Dokładnie umyj stopy, np. żel pod prysznic „Grejpfrut” Płyn do mycia ciała i kąpieli do kąpieli i pod prysznic, Kiehl’s. Ładnie pachnie i delikatnie usuwa zabrudzenia.
Kąpiel parowa. Napełnij duży pojemnik ciepłą wodą i dodaj kilka łyżek sody oczyszczonej lub soli Epsom, aby zmiękczyć skórę na piętach. Zanurz stopy w wannie na 15–20 minut. Do roztworu możesz dodać pachnącą sól z olejkami eterycznymi lub żel do kąpieli.
Zmoknąć stopy ręcznikiem.
Łuszczenie się
To główna część programu – usunięcie warstwy martwych komórek, które sprawiają, że pięty stają się szorstkie i szorstkie. Istnieje kilka sposobów, aby poradzić sobie z tym zadaniem.
Szorować - dobra opcja do cotygodniowej pielęgnacji, działa dość delikatnie i nie podrażnia skóry, jednak radzenie sobie z poważnymi naroślami będzie wymagało cierpliwości i kilku zabiegów. Spróbuj peeling do ciała „Precious Beauty Scrub”, Garnier z pudrem z łupin nasion drzewa arganowego, który złuszcza skórę oraz zmiękczającymi olejkami z migdałów, róży, makadamii i tym samym arganowym.
Pumeks - utwardzona masa wulkaniczna - od dawna udowodniła swoją skuteczność.
Plik - specjalne urządzenie o chropowatej powierzchni - pełni funkcję mechanicznego ścierniwa.
Finałowy etap
Ponownie opłucz stopy, aby usunąć wszelkie płatki złuszczonego naskórka.
Nałóż krem lub olejek.
Do pielęgnacji stóp nadaje się każdy krem do ciała lub mleczko uzupełniające lipidy. Ale nadal lepiej jest używać specjalnych produktów zaprojektowanych z uwzględnieniem cech skóry pięt.
Pielęgnacja suchej i szorstkiej skóry Intensywna kuracja i krem nawilżający do miejsc suchych i zrogowaciałych, Kiehl’s na bazie odżywczej kompozycji olejków (awokado, masło shea, kiełki pszenicy) ma na celu odnowę skóry pięt.
Zasady codziennej pielęgnacji
1. Oczyszczanie i złuszczanie
Woda i płyn do mycia naczyń to nie tylko podstawa podstawowej higieny, ale także profilaktyka odcisków. Regularne szorowanie pomoże Ci zachować miękkość i gładkość pięt. Każdy peeling do ciała będzie odpowiedni. Można go przygotować w domu, mieszając oliwę z oliwek lub śmietanę z granulkami cukru lub solą morską. Jeśli nie chcesz się obciążać, skorzystaj z gotowego przepisu. Mydło 2w1 z domieszką środków ściernych jest bardzo wygodne w użyciu.
Delikatnie złuszczające mydło do ciała z kolendrą, Kiehl’s Zawiera proszek z nasion jojoba i glicerynę, oczyszcza i złuszcza bardzo dokładnie, ale delikatnie.
2. Nawilżanie i odżywianie
W pielęgnacji stóp kluczem do sukcesu jest konsekwencja. Kąpiele stóp i dokładne złuszczanie należy wykonywać co tydzień (2-3 razy w tygodniu) lub oczywiście, ale krem należy nakładać codziennie wieczorem. Wybierz produkt według własnego uznania, najważniejsze jest, aby nie ignorować pielęgnacji, Twoje pięty „zarastają” bardzo szybko. Nasze rekomendacje:
Krem do stóp „Intensywna pielęgnacja. Jedzenie”, Garniera - Doskonały środek na suchość i pęknięcia. Zawiera alantoinę, która działa zmiękczająco.
Przydatne wskazówki i triki
Zmniejsz obciążenie stóp. Nie, nie nawołujemy do diety, ale warto zadbać o wygodne buty, które pasują do rozmiaru, pory roku i okoliczności.
Pij więcej wody, aby utrzymać nawilżenie skóry.
Jeśli lubisz chodzić po domu boso, rób to w bawełnianych skarpetkach – będą stanowić barierę ochronną.
Nie należy nosić skarpet syntetycznych, które zakłócają normalną termoregulację.
Nie używaj w domu profesjonalnych maszynek do golenia do pedicure. Czy to jest niebezpieczne.
Podaruj swoim stopom cotygodniową sesję spa i nawilżaj je każdej nocy.
Wzrost na pięcie może pojawić się z różnych powodów u osoby w każdym wieku. Istnieje kilka jego odmian. Niektóre dają się odczuć natychmiast, inne rosną stopniowo i wtedy powodują znaczny dyskomfort. Ważne jest, aby wiedzieć, co zrobić, gdy pojawią się takie patologie, do jakiego lekarza się zwrócić w celu uzyskania wykwalifikowanej pomocy.
Rodzaje wzrostów
Na wyznaczonym obszarze może pojawić się wiele rodzajów formacji.
Najczęściej diagnozowane:
- ostroga piętowa;
- deformacja Haglunda;
- miękkie pąki;
- skórzaste modzele.
Każda patologia ma swoje własne objawy kliniczne, ale mają w przybliżeniu te same mechanizmy wyzwalające.
Przyczyny wzrostów
Główną przyczyną pojawienia się narośli na kości piętowej, miękkich guzków i skórzastych modzeli jest duże obciążenie, prowadzące do kontuzji. Nadwaga, częste długie chodzenie, obcisłe buty, wysokie obcasy, nieprawidłowe noszenie – wszystko to przyczynia się do spowolnienia przepływu krwi i zaburzenia odżywienia stawów. W rezultacie rozwój procesów patologicznych, które mogą doprowadzić osobę do niepełnosprawności. Zdecydowanie trzeba je leczyć. Ale terapia bez wyeliminowania głównego czynnika prowokującego wykazuje jedynie tymczasowy efekt.
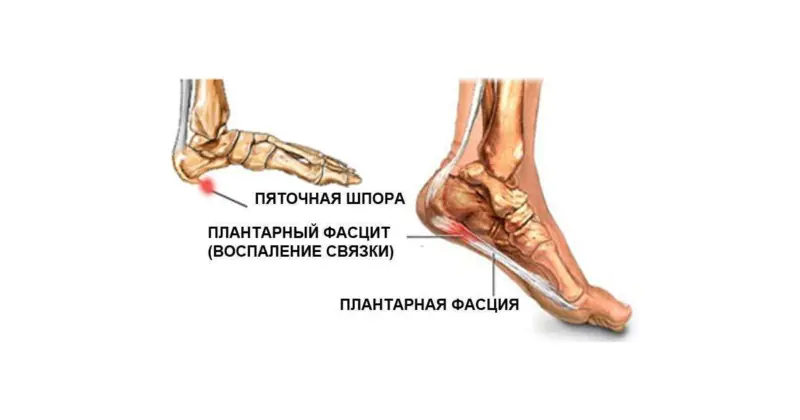
Ostroga piętowa
Choroba powodująca powiększenie kości piętowej w kierunku podeszwy. Podobną wadę wykrywa się dziś w 10% wszystkich patologii kości. Najczęściej rozwija się u kobiet po czterdziestu latach.
- pacjenci z cukrzycą;
- otyli ludzie;
- pacjenci z historią patologii, których rozwój upośledza krążenie krwi w organizmie;
- sportowcy, którzy stale ranią nogi w okolicy stóp;
- kobiety, które często noszą bardzo wysokie obcasy;
- dzieci z płaskostopiem podłużnym;
- pacjenci z chorobami kręgosłupa w wywiadzie, reumatoidalnym zapaleniem stawów, dną moczanową, chorobą zwyrodnieniową stawów.

Po pięćdziesięciu latach poduszka tłuszczowa na pięcie często się zmniejsza. A to również prowadzi do pojawienia się ostrogi piętowej.
Objawy i oznaki
W swoim rozwoju choroba przechodzi przez kilka etapów.
- W pierwszym etapie osoba odczuwa ostry ból podczas chodzenia lub biegania, który nasila się podczas odpoczynku na pięcie. Pojawiają się w postaci lumbago, zmuszając osobę do zatrzymania się i podniesienia nóg.
- W drugim etapie pierwszy ból ustępuje. Zaczynają pojawiać się rano, gdy osoba próbuje wykonać pierwsze ruchy po śnie, następnie zmniejszają się i nasilają wieczorem.
- Trzeci etap diagnozuje się, gdy stan się pogarsza, ataki bólu występują również w chwilach odpoczynku. Próbując się ich pozbyć, pacjent nieświadomie zaczyna utykać.
Jeżeli na obu piętach wyrosną jednocześnie ostrogi, chodzenie będzie możliwe jedynie przy pomocy kul.
Diagnostyka
Choroba jest ustalana na podstawie skarg pacjenta. Bolesne strzelanie jest głównym kryterium diagnostycznym, pozwalającym na rozpoznanie patologii w 90%. Aby potwierdzić podejrzenia, chirurg podczas badania stara się mocno ucisnąć środkową część pięty pacjenta oraz okolicę boczną. Zwiększony ból sugeruje, że założenia są prawidłowe. Następnie lekarz ocenia ruchomość stopy i określa stopień zaawansowania choroby.
Aby przeprowadzić leczenie należy wiedzieć jaki rozmiar ma ostroga piętowa. W ich identyfikacji pomagają zdjęcia rentgenowskie. Zdjęcia pokazują również dokładną lokalizację wady. Jeśli cierń ma okrągły kształt, diagnozuje się pierwszy etap patologii, w zaawansowanych stadiach wzrost przybiera kształt ptasiego pazura.
Czasami lekarz może wypisać skierowanie na badanie MRI. Badanie to pozwala ocenić stan otaczających tkanek. W procesie leczenia często wykorzystuje się ultradźwięki. Służy do oceny wyników terapii.
Czasami konieczne jest odróżnienie ostrogi piętowej od kręgosłupa. Ostroga tworzy się tylko na kości piętowej i w miarę wzrostu przecina tkankę miękką. Kręgosłup może rosnąć zarówno na dłoni, jak i stopie. Patologia zaczyna się od zakażenia wirusem brodawczaka ludzkiego. Zewnętrznie kręgosłup wygląda jak mały guzek. To nie jest tworzenie kości.
Leczenie
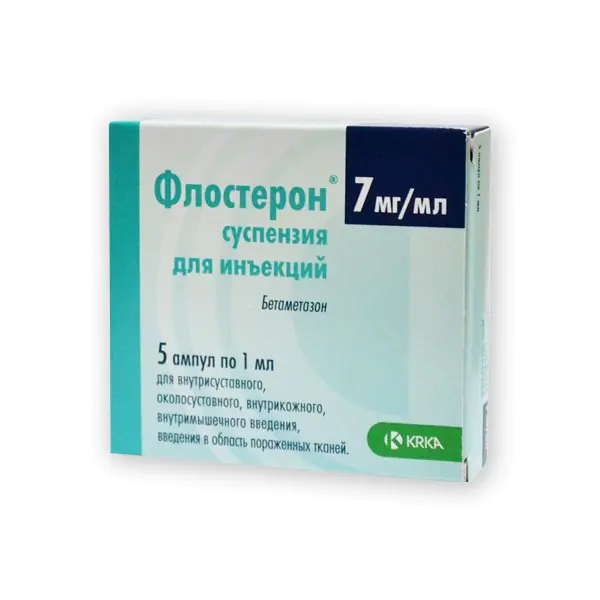
Ostrogi piętowe rosnące z boku lub z tyłu można leczyć na różne sposoby. Aby złagodzić ból i poprawić procesy metaboliczne na początkowych etapach, stosuje się kremy i maści („Żółć medyczna”, „Dimexide”), w zaawansowanych postaciach zastrzyki Novocaine podaje się bezpośrednio w piętę dwa razy dziennie. Aby zmniejszyć poziom zwapnień i złagodzić stany zapalne, pacjentowi przepisuje się zastrzyki Flosteron, Kenalog lub Diprospan.
Następujące środki pomagają wzmocnić efekt terapii lekowej:
- kąpiele lecznicze (borowinowe, parafinowe, mineralne);
- elektroforeza;
- magnetoterapia;
- masażoterapia.
Podczas leczenia pacjent musi nosić na nogę ortezę – specjalne urządzenie, które pomaga unieruchomić stopę pod kątem prostym. Ta pozycja pomaga maksymalnie zmniejszyć obciążenie i zapobiec rozwojowi procesów zapalnych.
Jeśli takie leczenie nie pomoże, lekarz decyduje się na zastosowanie:
- laseroterapia;
- procedura fali uderzeniowej;
- elektroforeza;
- UKF.
Laseroterapia nie usuwa samej ostrogi, ale łagodzi obrzęk, zmniejsza stany zapalne i likwiduje ból. Pierwszy kurs składa się z dziesięciu procedur, przeprowadza się je codziennie. Następnie dwutygodniowy odpoczynek i leczenie wznawia się ponownie. Eksperci zauważają, że laseroterapia wzmacnia działanie stosowanych leków, przyspiesza proces leczenia farmakologicznego i przyspiesza powrót do zdrowia. Nie ma absolutnie żadnych skutków ubocznych, zabiegi nie powodują alergii. Ale terapia laserowa ma całą listę przeciwwskazań. Zabrania się stosowania, jeśli u pacjenta występują nowotwory o nieznanej etiologii, problemy z sercem, układem oddechowym lub narządami krwiotwórczymi. Pacjenci chorzy na cukrzycę nie powinni stosować tego leku.
Podczas zabiegów z wykorzystaniem fali uderzeniowej na ostrogę piętową oddziałuje fala dźwiękowa o niskiej częstotliwości. Pomaga poprawić krążenie krwi, złagodzić obrzęk, ból, przywrócić strukturę uszkodzonych ścięgien i zniszczyć cacinatę.

Podobne efekty daje także elektroforeza i terapia UHF. Dlatego wyboru metody oddziaływania dokonuje się biorąc pod uwagę możliwości techniczne placówki, w której leczy się ostrogi piętowe oraz finanse pacjenta.
W szczególnie ciężkich przypadkach, gdy staje się jasne, że nie można pozbyć się ostrogi piętowej metodami zachowawczymi, zaleca się leczenie chirurgiczne. Dziś wykonuje się go metodą endoskopowego usunięcia lub zabiegu małoinwazyjnego, który przeprowadza się pod kontrolą RTG.
Wybierając pierwszą opcję projektu, w obszarze pięty wykonuje się dwa małe nacięcia. Do jednego otworu wprowadza się kamerę, a do drugiego instrument endoskopowy. Chirurg odcina wyrostek kostny, obserwując swoje manipulacje na monitorze. Ponieważ ostroga na pięcie jest narostem kości, można ją usunąć jedynie za pomocą mikroskopijnego noża. Operację przeprowadza się w znieczuleniu miejscowym. Okres rekonwalescencji trwa dwa tygodnie.
Chirurgia małoinwazyjna polega na wykonaniu jednego nacięcia (3 mm). Chirurg monitoruje swoje manipulacje za pomocą promieni rentgenowskich. Ta metoda interwencji chirurgicznej wiąże się z minimalnymi powikłaniami pooperacyjnymi i ma jeszcze krótszy okres rekonwalescencji. Aby uniknąć rozwoju zatorowości, zakrzepicy i infekcji, pacjent musi przyjąć antybiotyki w okresie rekonwalescencji.
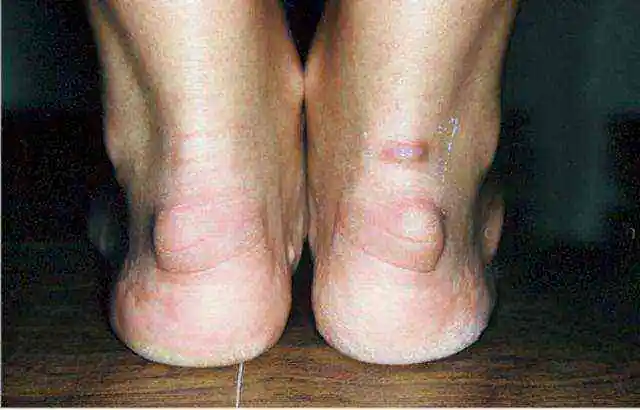
Deformacja Haglunda
Wraz z rozwojem tej patologii na tylnej części kości piętowej, powyżej miejsca przyczepu ścięgna Achillesa, rośnie narośl kostna. Naciska na wyznaczony węzeł anatomiczny. W rezultacie rozwija się w nim stan zapalny. Powoduje pojawienie się „pęcherzyka pięty” w miejscu styku pięty buta ze stopą. Po palpacji opisywany obszar staje się miękki. Ale stopniowo tworzy się wzrost kości.
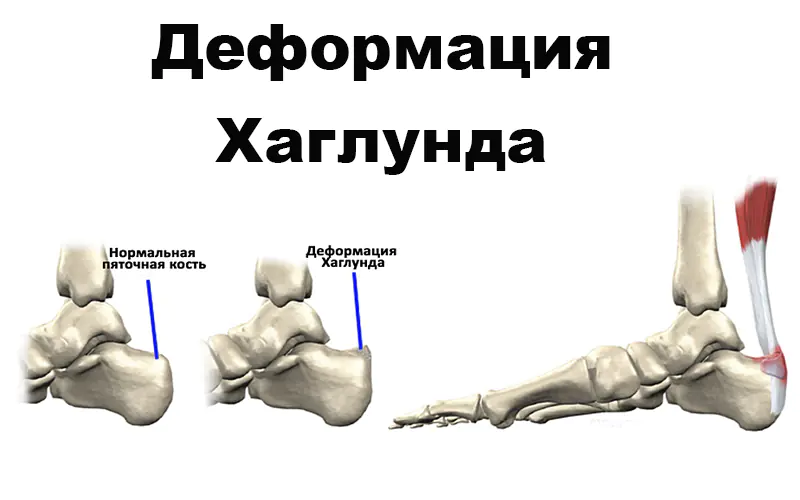
Naukowcy nie potrafią jeszcze wyjaśnić przyczyn deformacji Haglunda. Sugerują, że dziedziczność odgrywa dużą rolę. Zauważono, że wśród pacjentów jest wiele osób, które mają stopy płaskostopie, w których stopa toczy się do wewnątrz. W tej pozycji ścięgno nie przylega prawidłowo do kości piętowej i ulega ciągłym uszkodzeniom podczas zgięcia podeszwowego. Deformacja Haglunda rozwija się także wtedy, gdy wysklepienie podłużne stopy jest zbyt wysokie. Patologia tworzy się na jednej lub dwóch nogach jednocześnie. Diagnozuje się ją za pomocą radiografii.
Leczenie
Opracowując schemat terapeutyczny, bierze się pod uwagę rozwój obrazu klinicznego. Czasami zapalenie kaletki ścięgnistej ma łagodny przebieg, następnie na kości pojawia się twardy narośl. Można się go pozbyć jedynie operacyjnie. Podczas tego zabiegu usuwa się narośl kostną, wycina się kaletki objęte stanem zapalnym oraz usuwa się cysty rozwijające się wewnątrz ścięgna Achillesa.
Jeśli w rozwoju obrazu klinicznego dominuje zapalenie kaletki, chorobę leczy się zachowawczo.
- przyjmować leki przeciwzapalne w postaci tabletek;
- nałóż zimno na bolące miejsce (lód owinięty w ręcznik);
- wykonywać ćwiczenia terapeutyczne;
- zmniejszyć nacisk na obcasy butów i botków za pomocą silikonowej łatki;
- wybierz buty z miękkim tyłem.
Za przydatne uważa się stosowanie ortezy - specjalnego urządzenia, które pomaga ustalić pozycję stopy pod kątem 90 stopni i całkowicie wyeliminować ruch w dotkniętym stawie. Brak obciążenia wzmacnia efekt terapii lekowej.
miękkie pąki
Pojawienie się miękkich guzków na piętach stóp jest częstym zjawiskiem. Wiele z nas nie przywiązuje do nich wagi, myląc takie zmiany z defektem kosmetycznym. Osoba zwraca się o pomoc do specjalistów tylko wtedy, gdy miękkie grudki zaczynają szybko powiększać się i stają się nieznośnie bolesne.
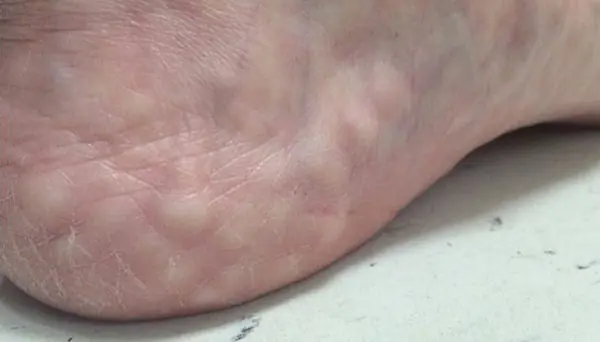
Istnieje wiele przyczyn pojawienia się grudek na stopach.
Wśród nich najczęstsze to:
- urazy, w wyniku których stopa jest posiniaczona;
- zapalenie węzłów chłonnych;
- przebyte choroby zakaźne;
- powstawanie łagodnego lub złośliwego guza;
- tworzenie tkanki tłuszczowej;
- obciążenie spowodowane nadwagą;
- Reakcja alergiczna;
- cysty skórne.
Trudno jest podać ogólny opis miękkich guzków, które tworzą się na stopach. Rozwój obrazu klinicznego zależy od tego, co spowodowało ich pojawienie się. W przypadku wykrycia patologii należy natychmiast skonsultować się z lekarzem i wspólnie z nim zidentyfikować czynnik prowokujący. Skuteczność leczenia będzie zależeć od tego, jak dokładnie zostanie określona.
Schemat terapeutyczny składa się z kilku pozycji:
- Przede wszystkim przeprowadza się terapię etiotropową w celu wyeliminowania przyczyn patologii.
- Równolegle przeprowadza się lokalne leczenie dotkniętych obszarów.
- Pacjentowi zaleca się zwrócenie większej uwagi na higienę stóp, aby wyeliminować tarcie powstające podczas noszenia odzieży i obuwia.
Naczyniaki, tłuszczaki, mieszki włosowe, cysty, brodawki podlegają usunięciu chirurgicznemu.
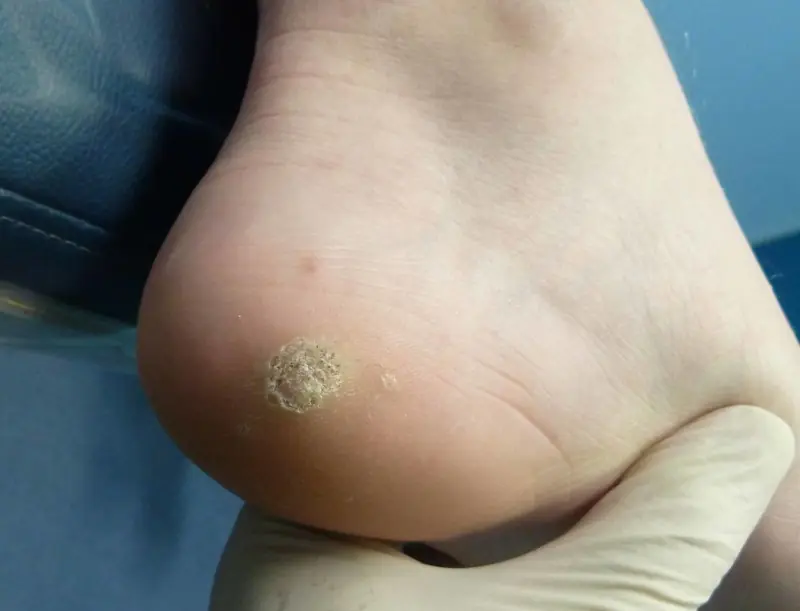
Skórzany kalus
Lekarze nazywają takie formacje „hałdami śmieci”. Gromadzą martwe komórki skóry, które uległy nadmiernemu uciskowi. We wczesnych stadiach rozwoju taka patologia jest jedynie defektem kosmetycznym, w późniejszych stadiach jest to poważna choroba, która może powodować niebezpieczne komplikacje.
Istnieją dwa rodzaje modzeli: skórzaste i kostne. Pierwsze powstają na skutek tarcia butów o skórę, powstania nadmiernego nacisku na stopy. Te ostatnie powstają na skutek nieprawidłowego zgojenia się kości po złamaniach.
Modzele skórzaste z kolei dzielą się na:
- Mokry (miękki). Są bardzo bolesne i mogą samoistnie pęknąć i ulec zakażeniu. Jeśli takie powikłanie nie wystąpi, z biegiem czasu miękki kalus twardnieje i staje się zrogowaciały.
- Suchy (twardy). Nie są tak bolesne jak mokre. Powierzchnia pokryta jest grubą warstwą rogową.
- Kukurydza. Są to rodzaje suchych modzeli. Tworzą się wyłącznie na podeszwach stóp i są duże. Powodem ich pojawienia się są niewłaściwie dobrane buty.
- Pręt. Jest to rodzaj suchego kalusa, wewnątrz którego utworzył się narośl. Pojawia się w późniejszych stadiach rozwoju. Najpierw pośrodku pojawia się dziura, której ściany z czasem twardnieją. Nie możesz samodzielnie leczyć takiej formacji.
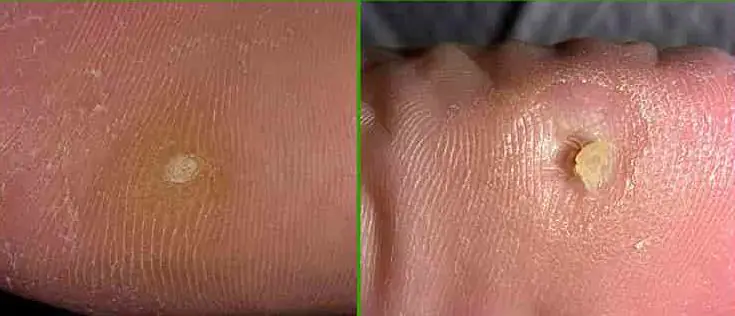
Wiele osób ignoruje pojawienie się modzeli i dopiero gdy zaczynają mocno boleć zaczynają szukać środka, który pomoże przywrócić zdrowie stopom. Stosowanie źle dobranych produktów często prowadzi do infekcji skóry. Im „starszy” wzrost, tym trudniej będzie pozbyć się stanu zapalnego.
Stare odciski mogą deformować stopę i powodować rozwój płaskostopia. Za szczególnie niebezpieczne uważa się pojawienie się modzeli skórnych u osób chorych na cukrzycę. Rozwijają się trudniej i łatwiej ulegają zakażeniom.
Leczenie
Chorobę diagnozuje się na podstawie wstępnego badania. Aby opracować schemat terapeutyczny, lekarz musi dokładnie określić, jaki rodzaj modzeli się utworzył i jaki jest stopień ich zaniedbania.
Mokre modzele należy otworzyć. W tym celu lekarz najpierw dezynfekuje dotknięty obszar, pobiera sterylną igłę z jednorazowej strzykawki i wbija ją w trzon kalusa w miejscu oddzielenia skóry od tkanki. Następnie pozwala, aby płyn sam spłynął. Tego procesu nie można przyspieszyć ani przyspieszyć. Powierzchnię opadłej formacji poddaje się ponownej obróbce środkiem antyseptycznym.
Opadłej skóry nie można przyciąć. Można go lekko docisnąć tamponem. Po wyschnięciu zamieni się w pokrywkę, która niezawodnie ochroni ranę przed wnikaniem bakterii chorobotwórczych. Natychmiast po nakłuciu na bolące miejsce zakłada się sterylny bandaż. Nie należy go długo trzymać na nodze: aby rana szybko się zagoiła, należy zapewnić skórze dostęp powietrza. Dlatego lepiej jest zdjąć bandaż podczas snu. Podczas zmiany opatrunku pojawia się silne pieczenie w okolicy blistra. Można go usunąć, przykładając na ranę tampon namoczony w zimnym mleku na kilka minut.
Suche modzele są trudniejsze w walce. Podczas leczenia główny nacisk położony jest na ich łagodzenie.
W tym celu ważne jest codzienne powtarzanie następującego algorytmu działań:
- Najpierw stopy paruje się w kąpieli (najpierw do wody warto dodać kilka kropli olejku z drzewa herbacianego lub nalewki z nagietka).
- Kiedy warstwa rogowa kalusa gotowanego na parze stanie się miękka, należy ją oczyścić pumeksem.
- Następnie stopy dokładnie osusza się miękkim ręcznikiem, a na suchy zrogowacenia nakłada się grubą warstwą dowolny krem nawilżający. Eksperci radzą przed użyciem dodać do niego witaminę E (jest sprzedawana w aptekach w ampułkach). Jeśli nie masz pod ręką kremu, możesz zastąpić go tradycyjnym lekarstwem. Bardzo pomaga maść przygotowana z równej ilości roztopionego smalcu i soku z glistnika.
- W końcowym etapie należy założyć na stopy wełniane skarpetki (ciepło wzmocni działanie lecznicze zastosowanych produktów).
W podobny sposób traktuje się także kukurydzę. Podczas prowadzenia terapii w domu warto wziąć pod uwagę drobne zmiany. Aby wyparować stopy w wodzie, oprócz olejku z drzewa herbacianego, eksperci zalecają dodanie octu jabłkowego. Ból można złagodzić zimnymi kąpielami, w których wcześniej rozpuszczono sól kamienną (łyżka stołowa na litr wody). Na noc zamiast kremu nawilżającego lepiej stosować kompresy z kleikiem z tartej cebuli.
Modzeli z rdzeniem nie można leczyć samodzielnie. Tylko trawienie agresywnym kwasem pomoże się go pozbyć. Procedura ta jest bolesna i należy ją wykonywać ze szczególną ostrożnością. Powinien to zrobić doświadczony lekarz.
Tabletki aspiryny pomogą zmiękczyć odciski. Pięć kawałków zmielono na proszek, dodano łyżkę soku z cytryny i wodę. Miąższ nakłada się na powierzchnię odcisków. Nogi owijamy od góry celofanem, a następnie owiniemy ciepłym ręcznikiem. Aplikację usuwa się po piętnastu minutach, twardą skórę traktuje się pumeksem, a następnie nakłada się na nią dowolny środek nawilżający.
Produkty apteczne
W aptekach sprzedawane są specjalne leki, które mogą zastąpić tradycyjną medycynę i przyspieszyć powrót do zdrowia. Na co warto zwrócić uwagę?
- Łatka kukurydziana. Jest skuteczny przeciwko świeżym, suchym formacjom. Podczas aplikacji nakłada się go po prostu na powierzchnię ubytku skóry, pozostawia na kilka godzin, a następnie zdziera. Razem z nim powinna odpaść wierzchnia sucha skórka.
- Rozwiązanie kalusa. Ma wyraźne działanie zmiękczające. Podczas aplikacji konieczne jest pipetowanie powierzchni warstwy rogowej naskórka. Jak pokazuje praktyka, ustępuje już po kilku dawkach leku.
- Maść salicylowa. Zawiera kwas, który występuje w płynie kalusowym. Impregnowana jest nim „robocza” warstwa tynku.
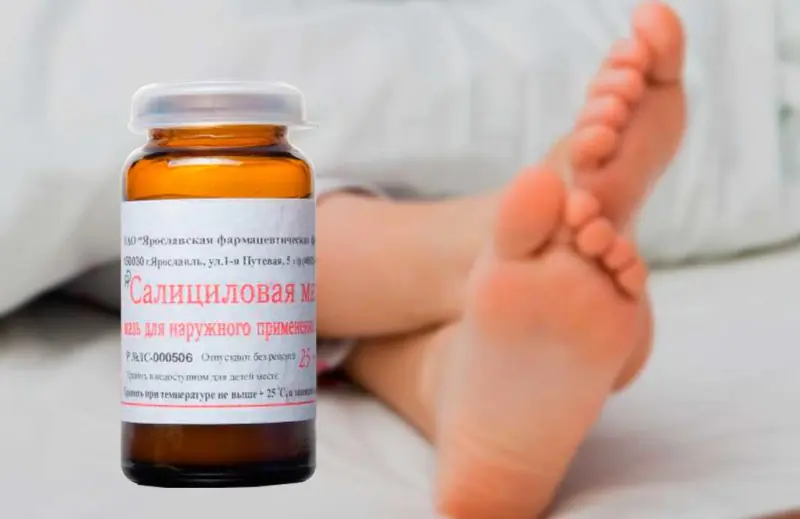
Należy zachować szczególną ostrożność podczas stosowania produktów: podczas leczenia modzeli należy uważać, aby nie dotykać sąsiadujących, zdrowych tkanek.
Modzele można leczyć wyłącznie chirurgicznie. Radykalne metody terapii stosuje się tylko wtedy, gdy formacja powoduje silny ból.
Zapobieganie
Wiedząc, dlaczego na pięcie tworzą się opisane powyżej wady, łatwo zrozumieć, co należy zrobić, aby zapobiec ich wystąpieniu. Przede wszystkim warto zachować ostrożność przy wyborze butów.
- Kupuj tylko to, co pasuje do Twojej stopy (pomiędzy czubkiem buta a dużym palcem powinna pozostać niewielka wolna przestrzeń).
- Częściej noś buty z miękkim tyłem.
- Podczas noszenia pary nie powinno być nadmiernego nacisku na podbicie i boki.
- Jeśli musisz długo chodzić na wysokich obcasach, włóż do skarpetki podkładkę z gąbki.
- Dobrze jest zdjąć buty kilka razy w ciągu dnia i dać stopom odpocząć.
- Uważnie monitoruj higienę stóp, w przypadku nadmiernej potliwości stosuj specjalne żele i spraye, aby zmniejszyć intensywność wydzielania potu.
- Stosuj zbilansowaną dietę.
- Porzuć złe nawyki.
Ważne jest również kontrolowanie masy ciała i monitorowanie odporności.
Pojawienie się kalusa lub narośla na pięcie powoduje wiele nieprzyjemnych wrażeń dla jego właściciela. Na początkowych etapach rozwoju można go łatwo wyeliminować. Jednocześnie, gdy forma jest zaawansowana, często prowadzi to do różnych powikłań.
Przyczyny formacji z tyłu stopy
Pojawienie się modzeli można uznać za reakcję ochronną organizmu na zwiększone obciążenie stóp w postaci tarcia lub ucisku. Najczęściej chorują osoby w średnim i starszym wieku. Możliwe przyczyny powstawania narośli na pięcie:
- Noszenie obcisłych lub nowych butów. Jeśli buty nie będą miały odpowiedniego rozmiaru, będą się ocierać i powodować modzele.
- Duży wysiłek fizyczny dla stóp.
- Długie spacery.
- Częsta traumatyzacja.
- Zła higiena stóp.
- Zmniejszona elastyczność ścięgna Achillesa.
- Deformacja stopy lub skrzywienie kości piętowej.
W zaawansowanych przypadkach często nie da się obejść bez wykwalifikowanej pomocy lekarza specjalisty.
Kalus skórny w postaci grudki
Jeśli Twoje pięty stale ocierają się o buty, masz gwarancję powstania odcisku w postaci guza. To nic innego jak twarda, szorstka skóra. Na tylnej i bocznej stronie stopy może pojawić się kombinacja modzeli. Istnieje kilka typów:
- Mokry lub wodnisty. Z wyglądu przypomina wypukłą bańkę wypełnioną przezroczystym płynem tkankowym. Po pęknięciu pęcherza pozostaje otwarta rana, która może ulec zakażeniu.
- Suchy. Rozwija się w miejscu mokrego kalusa. Z powodu ciągłego tarcia i nacisku na piętę skóra staje się gruba i szorstka.
- Pręt. Wygląda jak wtyczka włożona w skórę. Jeśli go naciśniesz, powoduje ból, ale nie krwawi.
deformacja Haglunda
Modzele na pięcie nie są tak groźne jak deformacja Haglunda, która charakteryzuje się pojawieniem się narośli kostnej (egzostoza lub osteofit) na kości pięty. Patologia została nazwana na cześć autora, który jako pierwszy opisał tę chorobę. Deformacja Haglunda jest częstą przyczyną bólu pięty.
W niektórych przypadkach choroba może nie powodować bólu ani objawów zapalnych. Obserwuje się jedynie patologiczny wzrost w tylnej części pięty. Funkcjonalność stopy z reguły nie ucierpi. Jednak u zdecydowanej większości pacjentów występuje proces zapalny w torebce stawowej i ścięgnie Achillesa. Pacjent będzie odczuwał dość silny ból podczas chodzenia. Czasami ból występuje nawet w spoczynku. To właśnie ból jest powodem pójścia do lekarza. Deformacja może wystąpić na jednej lub obu stopach.
Typowe objawy kliniczne charakterystyczne dla choroby Haglunda:
- Z tyłu pięty znajduje się guzek.
- Niepokoi mnie ból w miejscu przyczepu ścięgna Achillesa.
- W obszarze kalusa na tylnej powierzchni kości piętowej wykrywa się obrzęk.
Środki ludowe nie zawsze radzą sobie z naroślami na pięcie. W przypadku deformacji Haglunda nie są one w ogóle skuteczne.
Leczenie

W przypadku mokrych lub wodnistych modzeli pęcherz jest nakłuwany, aby umożliwić wypłynięcie płynu tkankowego. Skóra nad pęcherzem nie jest odcinana, osłania ranę i chroni przed infekcją. Piętę traktuje się roztworem antyseptycznym (na przykład chlorheksydyną), nakłada się plaster bakteriobójczy lub nakłada bandaż z maścią.
W przypadku suchych modzeli występuje szorstka, gruba skóra, którą należy usunąć. Najpierw dobrze odparuj stopę, a następnie za pomocą pumeksu lub specjalnej tarki do pedicure usuń szorstki naskórek. Po zabiegu można nasmarować powierzchnię pięty oliwą roślinną lub z oliwek. Jeśli nie udało się wyeliminować narośli za jednym razem, zabieg można powtórzyć.
Za skuteczne uważa się stosowanie maści Anti-callus, której aktywnymi składnikami są kwas mlekowy i salicylowy. To klasyczny środek keratolityczny, który pomaga usunąć warstwę zrogowaciałego naskórka. Prawidłowo stosowany skutecznie likwiduje suche modzele. Maść nakłada się na kalus raz dziennie, następnie nakłada się woskowany papier, który zabezpiecza się plastrem lub bandażem. Środek zewnętrzny należy stosować do czasu, aż kalus zmięknie przez kilka dni, aby można go było łatwo usunąć za pomocą pumeksu lub tarki do pedicure.
W początkowej fazie rozwoju deformacji Haglunda (narośl kości na kości piętowej) możliwe jest zastosowanie leczenia zachowawczego, którego celem jest eliminacja bólu i stanu zapalnego. Kilka przydatnych wskazówek:
Jeśli rany często pojawiają się w obszarze kalusa z powodu pocierania butami, może to prowadzić do infekcji i rozwoju ropienia.
Jak przerwać zrost kości?
Jak wspomniano wcześniej, powstałej ostrogi kostnej czy deformacji Haglunda nie da się usunąć zachowawczymi metodami leczenia. W takich przypadkach należy zastosować leczenie chirurgiczne. Usunięcie egzostozy na pięcie można wykonać dwoma metodami:
- Otwarty. Najpierw ścięgno Achillesa jest ostrożnie odpychane za pomocą specjalnego narzędzia, aby uniknąć uszkodzenia. Następnie, korzystając z dokumentacji medycznej, wycina się przyrost kości.
- Endoskopowe. Operację przeprowadza się przy minimalnym urazie zdrowej tkanki. Wystarczy wykonać dwa małe pomiary o długości pół centymetra, aby usunąć narost kostny na kości piętowej.
Przez pierwsze 7 dni po operacji z powodu deformacji Haglunda dozwolone jest samodzielne poruszanie się, jednak z ograniczonym obciążeniem operowanej kończyny dolnej. Jeśli to konieczne, możesz użyć kul. Na początku okresu pooperacyjnego przepisuje się przeciwzapalne leki przeciwbólowe i przeciwbakteryjne, aby zapobiec infekcji.
Opatrunek należy prowadzić do czasu zakończenia procesu gojenia rany pooperacyjnej. Zabiegi fizjoterapeutyczne stosuje się już od pierwszych dni po zabiegu. Dzięki tym metodom możliwe jest zmniejszenie obrzęku i bólu. Z reguły stosuje się terapię magnetyczną i laseroterapię. W większości przypadków kurs składa się z 10 sesji.
Zazwyczaj szwy należy zdjąć w ciągu 10-12 dni. Czasami szwy zakłada się śródskórnie przy użyciu wchłanialnych nici. W takich sytuacjach nie ma potrzeby niczego usuwać. Całkowity powrót do zdrowia trwa 1-1,5 miesiąca.



