
Pronto se acercan las vacaciones y ya estás haciendo las maletas, entonces no olvides llevar el producto adecuado que protegerá tu piel de los rayos del sol, principal causa del envejecimiento facial. MedAboutMe le dirá cómo elegir un producto y utilizarlo.
Para comprender cuán nocivos son los efectos de la radiación solar en la piel, basta con comparar las zonas que están expuestas a la radiación con aquellas que rara vez están expuestas al sol. Preste atención al grosor de la piel, la densidad y la presencia de manchas de la edad; estos cambios son visibles incluso a simple vista. Pero para una evaluación más detallada del daño causado, los cosmetólogos y dermatólogos utilizan las lámparas Wood.
Según investigaciones, más del 80% de los casos de envejecimiento prematuro de la piel de la zona facial se deben a la exposición a la luz solar.
Envejecimiento por los rayos del sol
El envejecimiento se produce en 2 niveles:
- Interno: asociado con procesos biológicos que ocurren en el cuerpo: ralentizar la regeneración celular, reducir la síntesis de colágeno, desmosina y ácido hialurónico, cambiar los niveles hormonales. Al mismo tiempo, la piel puede permanecer tersa, sin zonas de hiperpigmentación, manteniendo las proporciones geométricas del rostro. A nivel celular, se puede detectar un deterioro en el suministro de sangre a la dermis y un cambio en la proporción de diferentes tipos de colágeno.
- Externo: relacionado con el estilo de vida: la nutrición, el tabaquismo, el consumo de alcohol y la exposición excesiva a la luz solar hacen que el envejecimiento sea mucho más rápido. Las manifestaciones características del envejecimiento externo incluyen: arrugas, pecas, disminución del tono y elasticidad, disminución de la fuerza y aparición de arañas vasculares.
Una investigación publicada en el Journal of the American Medical Associations informó que los niños que usaban protector solar con SPF 30 tenían entre un 30 y un 40% menos de probabilidades de desarrollar pecas en comparación con los niños que no usaban protector solar.
Para clasificar la gravedad de los signos de daño cutáneo, R.G. Glogau ha desarrollado una escala especial según la cual se pueden distinguir 4 grados de gravedad del fotoenvejecimiento:
- ausencia de arrugas: pigmentación moderada (no más de 2-5 elementos), ausencia de focos de queratosis, arrugas mínimamente pronunciadas,
- Arrugas "en movimiento": cambios tempranos relacionados con la edad, acompañados de cambios en la pigmentación, focos de queratosis palpables pero invisibles, aparecen pliegues nasolabiales al sonreír.
- Arrugas "en un estado estable": pigmentación pronunciada, arañas vasculares, engrosamiento de la epidermis, las arrugas son constantemente visibles.
- "Solo arrugas": la piel es de color amarillo grisáceo, no hay áreas sin arrugas y es posible que se formen precancerosos.
¿Qué cambios ocurren en la piel y por qué?

Son varios los cambios a los que está sometida la piel cuando se expone a la radiación solar:
- adelgazamiento de la unión dermo-epidérmica, lo que conduce a una disminución de la fuerza y un deterioro de la nutrición tanto de la dermis como de la epidermis,
- ralentizar el proceso de renovación celular y exfoliación, como resultado de lo cual se forman acumulaciones de células muertas en la superficie y el rostro adquiere un tinte gris, la piel se vuelve más áspera al tacto.
- reducción del espesor de la dermis en aproximadamente un 20% debido a la inhibición de la síntesis de glicosaminoglicanos (ácido hialurónico),
- la estructura del colágeno cambia. Con el fotoenvejecimiento se produce una redistribución de los tipos de fibras de colágeno, lo que provoca una pérdida de elasticidad y firmeza de la piel, y el rostro pierde su “claridad” juvenil.
Se estima que en 2005 se diagnosticaron 60.000 casos de melanoma en Estados Unidos. Anualmente se registran más de 8.000 muertes por esta enfermedad.
La radiación solar tipo A representa aproximadamente el 96,5% de toda la radiación que llega a la superficie de la Tierra de manera aproximadamente uniforme a lo largo del día. Los rayos UV-A pueden causar melanoma y también inhibir la función inmune de la piel.
La radiación tipo B es del 3,5%. El pico se produce entre las 10 a.m. y las 4 p.m. Es esta radiación la que puede causar cáncer de piel.
La radiación solar provoca mutaciones y descomposición de elementos importantes de la dermis.
Cómo elegir protección facial
Es muy importante que el producto contenga filtros de los rayos A y B, ya que esto asegurará la máxima protección de la piel. La información sobre los filtros está contenida en el embalaje del producto, así como información sobre el SPF (factor de protección solar).
El SPF 30 bloquea el 97,5% y el SPF 90 bloquea el 98,7% de la radiación solar. Esta información le ayudará a ahorrar dinero en su compra.
Los protectores solares se dividen en 2 tipos:
- Físico: dispersa y refleja la radiación ultravioleta. Se recomienda su uso en insolaciones muy intensas, por ejemplo, si vas a la playa. Los filtros físicos incluyen zinc y óxido de titanio. Cuando se aplican, permanecen en la superficie, cubriendo la piel con una película blanca y no provocan reacciones alérgicas.
- Químico: se usa en combinación con físicos y aumenta el grado de protección. Absorben los rayos, lo que puede crear radicales libres que dañan la dermis. La composición contiene sustancias orgánicas sintéticas que son incoloras e inodoros, pueden provocar reacciones alérgicas y pueden penetrar la piel y entrar al torrente sanguíneo. Los componentes químicos incluyen: cinamatos, ácido paraaminobenzoico, salicilatos, ácido fenilbencimidazolsulfónico. Por tanto, evita los filtros químicos en productos para niños menores de 2 años o si tienes la piel sensible.
Reglas para usar protectores solares.

En el 98% de los casos, el protector solar se utiliza únicamente después de llegar a la playa, mientras que es necesario aplicar el producto 30 minutos antes de salir al sol.
Para mantener un rostro joven es necesario proteger la piel de la exposición al sol y utilizar correctamente los cosméticos protectores.
Los protectores solares contienen sustancias llamadas filtros UV que pueden proteger la piel del daño solar. El espectro de la radiación solar incluye regiones ultravioleta (UV), visible e infrarroja (IR). La proporción de radiación ultravioleta es inferior al 5%, pero es ésta la que tiene el efecto más potente sobre la piel. La intensidad de la radiación ultravioleta depende de la hora del día, el año, la distancia al ecuador y la altitud sobre el nivel del mar.
La gama UV de la radiación solar se divide según la intensidad del efecto sobre la piel de la siguiente manera: UV A (320 - 400 nm): provoca pigmentación, envejecimiento prematuro de la piel, carcinomas cutáneos;
UV B (280 – 320 nm): provoca quemaduras, pigmentación, carcinomas de piel;
UV C (100 – 280 nm): tiene el efecto más fuerte sobre los tejidos biológicos. Es absorbido en gran medida por la atmósfera.
Los protectores solares están diseñados principalmente para proteger la piel de la radiación UVA y UVB. Existen filtros UV físicos y químicos.
Los filtros UV físicos incluyen polvos inorgánicos altamente dispersos (óxido de hierro, silicio, aluminio, titanio y zinc) con alta reflectividad. Los filtros químicos son compuestos orgánicos derivados del ácido paraaminobenzoico, benzoimidazol, benzofenona, alcanfor, ácido gálico, cinamatos, salicilatos y otros compuestos que convierten la energía de la radiación solar en energía química y térmica.
Un parámetro cuantitativo que caracteriza la eficacia de la protección de la piel de la radiación solar es el factor de protección solar (SPF). El concepto de SPF apareció en los años 50 y pasó a formar parte de la industria cosmética hace 40-30 años. Se distinguen los siguientes niveles de SPF: bajo - 2 -5; promedio - 6-11; alto - 12-19; muy alto: de 20 a 60.
Dependiendo de la naturaleza de los filtros y de su cantidad, el preparado puede contener un bloque sanitario completo (bloquea los rayos A y B) o un bloque sanitario parcial (bloquea selectivamente los rayos A o B). Se utiliza una unidad sanitaria completa cuando no se va a tomar el sol y en los primeros 3 días de exposición al sol, cuando se realizan procedimientos cosmetológicos relacionados con daños a la piel (extirpación de tumores, limpieza mecánica, procedimientos de blanqueamiento), en zonas de agujeros de ozono.
Autobronceado. El principio activo de la composición es la dihidroxiacetona, que reacciona químicamente con la queratina del estrato córneo de la epidermis. Se produce una reacción de xantoproteína, como resultado de lo cual la piel se vuelve amarilla. El estrato córneo superior está teñido, no se forma melanina. No tiene las propiedades protectoras inherentes al bronceado normal. Formas de liberación: loción, crema líquida, leche, emulsiones espesas. La reacción ocurre de 2 a 4 horas después de la aplicación. Debe aplicarse de forma rápida y uniforme para que las capas no se superpongan. Se recomienda exfoliar antes de la aplicación. Desaparece después de 2-3 semanas; ¡no se puede lavar antes (por ejemplo, en caso de aplicación desigual)!
Es necesario incluir emolientes: vitaminas A y E (mejora el color de la piel).
Fecha agregada: 2015-04-11; vistas: 67; infracción de copyright
A pesar de un número suficiente de publicaciones dedicadas a las fotodermatosis, los dermatólogos prestan poca atención a este problema. El término “fotodermatosis” se refiere a una reacción excesiva de la piel a la luz, generalmente a la radiación solar. No existe una clasificación única.
A pesar de un número suficiente de publicaciones dedicadas a las fotodermatosis, los dermatólogos prestan poca atención a este problema. El término “fotodermatosis” se refiere a una reacción excesiva de la piel a la luz, generalmente a la radiación solar. No existe una clasificación única, pero generalmente se acepta dividir las fotodermatosis en agudas y crónicas. En las fotodermatosis agudas se distinguen reacciones fototóxicas y fotoalérgicas a la luz solar. Estas reacciones son provocadas por la acción combinada de la luz solar y una sustancia química (plantas, medicamentos, cosméticos, etc.). En el primer caso, las reacciones pueden desarrollarse en cualquier persona y presentarse como una quemadura solar (eritema, hinchazón, ampollas seguidas de hiperpigmentación), y en el otro, se observan sólo en personas sensibilizadas, están mediadas por mecanismos inmunológicos y se expresan clínicamente por erupciones en forma de pápulas, vesículas, llanto, etc.). Finalmente, las fotodermatosis idiopáticas pueden ser agudas; estas incluyen reacciones a la luz salina, unidas por el término colectivo general "fotodermatosis polimórfica", en las que no es posible establecer la causa de la enfermedad. Para todas las fotodermatosis, las zonas de la piel más susceptibles son las zonas expuestas al sol: cara, orejas, cuello, escote, dorso de las extremidades superiores, donde suelen localizarse las erupciones.
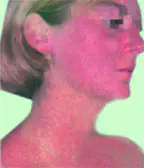
Las fotodermatosis crónicas se caracterizan por una variedad de manifestaciones clínicas de exposición prolongada a la luz solar, que conducen al envejecimiento prematuro de la piel (queratosis solar, lentigo senil, reticuloide actínico).
etcétera.). La gravedad de las manifestaciones clínicas está directamente relacionada con el efecto acumulativo de los rayos ultravioleta (UV). En primer lugar, sufren las personas que están expuestas a la luz solar directa durante mucho tiempo (por trabajar al aire libre, exponerse regularmente al sol, vivir en zonas geográficas del sur, especialmente cuando se trata de personas con fototipos I-III). Recientemente, se ha destacado especialmente el papel del bronceado en el desarrollo de la enfermedad.
Hoy en día todo el mundo es consciente de que una exposición excesiva a la luz solar es perjudicial para nuestra piel. Los dermatólogos y cosmetólogos siempre han argumentado que la radiación ultravioleta es el peor de todos los factores externos.
El bronceado comenzó a considerarse un símbolo de salud sólo después de la revolución industrial. Antes, la piel pálida era “valorada” como evidencia de riqueza, bienestar y la ausencia de la necesidad de trabajar fuera de casa y exponer el cuerpo al sol. Pero llegó la revolución industrial y la actitud hacia el bronceado cambió: por el contrario, la piel bronceada se convirtió en un símbolo de bienestar; después de todo, una persona que vive en abundancia tiene mucho tiempo para pasar al aire libre y al sol. El bronceado se puso de moda en los años 40. Siglo XX - por sugerencia de la creadora de tendencias de la moda francesa Coco Chanel. Pero la gente empezó a asociar el bronceado con la salud antes, a principios del siglo XX, cuando propusieron un método para tratar los rayos solares llamado helioterapia, y hasta los años 40 y 50. Siglo XX Los médicos creían sinceramente que todos podían ser tratados de esta manera.
La popularidad del bronceado como signo de salud, bienestar y moda se prolongó durante varias décadas, y nadie dudaba de los beneficios del bronceado. De hecho, tomar el sol tiene un excelente efecto fortalecedor: aumenta el metabolismo, mejora el funcionamiento de las glándulas endocrinas, aumenta la cantidad de hemoglobina, se sintetiza vitamina D (es especialmente importante durante el embarazo para prevenir el raquitismo en el feto, así como para prevenir la osteoporosis en la vejez). Los rayos del sol tienen un efecto antidepresivo pronunciado, contribuyen a una dinámica positiva en el tratamiento de la psoriasis, la dermatitis atópica, diversas formas de ictiosis, etc. Sin embargo, la rápida propagación del cáncer de piel y la disminución de la capa de ozono en los últimos años han arrojar dudas sobre la indiscutibilidad de los beneficios del bronceado. Ha comenzado una difícil “campaña anti-bronceado”: durante las últimas décadas, la gente ha creído firmemente en los beneficios del bronceado y resultó difícil convencerlos. Durante varias décadas, la mayoría de los miembros de la raza blanca encontraron la piel bronceada particularmente atractiva; el bronceado se asociaba con la salud, la relajación, el deporte y el éxito, pero con el tiempo el bronceado empezó a pasar de moda, al menos broncearse a cualquier precio. Hoy en día, muchas personas ya son conscientes de la necesidad de proteger su piel del sol y del peligro de sufrir cáncer de piel, y sin embargo la mayoría está convencida de que el bronceado es más beneficioso que perjudicial.
Por supuesto, sin los rayos ultravioleta la vida en la Tierra es imposible; este es un hecho bien conocido. Desde los tiempos del Antiguo Egipto, el sol ha sido deificado como el dador de energía vital “ankh”, que guía a cada persona en la vida terrenal y acompaña a los elegidos en el más allá.
¿Qué es la radiación ultravioleta y cómo se explican sus efectos tan contradictorios en el cuerpo humano? La luz del sol se compone de rayos de diferentes longitudes de onda: radiación ultravioleta, radiación infrarroja y radiación visible. La más peligrosa en términos de daño a la piel y necesidad de protección es la radiación UV, que se divide en UVA (320-380 nm), UV-B (280-320 nm) y UV-C (200-280 nm). . La UV-C es la radiación más dañina para la flora y la fauna, pero es absorbida en su mayor parte por la capa de ozono en la estratosfera y no llega a la superficie terrestre. Durante mucho tiempo se prestó especial atención a los rayos UVB, cuya acción se basa principalmente en la dilatación de los vasos sanguíneos de la dermis, pero los principales cambios que provocan tienen lugar en la epidermis. Los rayos UV-B son los responsables de la aparición de quemaduras solares que, a su vez, pueden provocar cáncer de piel en estas zonas en el futuro.
Sin embargo, los efectos acumulativos de los rayos UV-A pueden causar mucho más daño que los UV-B. Aunque los rayos UVB tienen 1000 veces la energía de los UVA, el 90% de los rayos UVB son bloqueados por el estrato córneo de la epidermis, mientras que entre el 50 y el 60% de los rayos UVA pueden penetrar profundamente en la piel. Así, al penetrar en las capas papilares y reticulares de la dermis, estos rayos reducen su elasticidad y firmeza, provocando la aparición de arrugas, pliegues, erupciones pigmentarias y queratósicas como consecuencia del envejecimiento prematuro de la piel. Es importante señalar que los signos del fotoenvejecimiento se pueden observar mucho antes de que aparezcan los síntomas del envejecimiento cutáneo relacionado con la edad, pero estos cambios aparecen sólo en las zonas expuestas a la luz solar (cuello, escote, cara, antebrazos y manos). La mayoría de las manifestaciones clínicas se deben a cambios dérmicos.
Los rayos del espectro A actúan principalmente de forma indirecta, favoreciendo la producción de radicales libres de oxígeno, que, a su vez, activan la peroxidación lipídica, los factores de transcripción y pueden provocar roturas en las cadenas de ácido desoxirribonucleico (ADN). Al mismo tiempo, los rayos UV-B, que en cierta medida también son capaces de producir formas libres de oxígeno, tienen un efecto perjudicial directo sobre el ADN mediante la activación directa de factores de transcripción: la proteína activadora (AP-1) y el factor nuclear. (NF-kB). Estos factores desencadenan la producción de metaloproteinasas en la célula, enzimas que tienen una alta actividad proteolítica contra las proteínas constructoras de células.
Existe otro grupo de fotodermatosis, que pueden ser agudas y crónicas; entre ellas se encuentran la porfiria (protoporfiria cutánea tardía, abigarrada, eritropoyética), la pelagra, el xeroderma pigmentoso y las dermatosis agravadas por la exposición a la luz solar (lupus eritematoso, poroqueratosis actínica, rosácea, herpes, etc.).
Un aspecto muy importante del impacto negativo de los rayos solares son también los tumores malignos de la piel. La mayor preocupación entre dermatólogos y oncólogos es la constante propagación del melanoma, el tumor cutáneo maligno más peligroso, que representa el 2% de todos los cánceres. Esto es especialmente cierto en niños y jóvenes con fototipos I y II (personas rubias y pelirrojas que siempre se queman con el sol, pero nunca se broncean o se broncean con dificultad). A medida que la capa de ozono de la atmósfera se ha ido adelgazando en las últimas décadas, los científicos predicen un aumento significativo en la incidencia del cáncer de piel.
No hay duda de que existe una relación directa entre la cantidad total de radiación ultravioleta y la incidencia del cáncer de piel. Presentemos algunos hechos que confirman esta tesis.
- El 95% de todos los cánceres de piel se desarrollan en zonas de la piel que están constantemente expuestas a la luz solar (la cara y el cuello).
- Las personas de piel blanca que pasan mucho tiempo al aire libre y bajo el sol tienen muchas más probabilidades de padecer cáncer de piel que los trabajadores de oficina.
- En Asia, donde la piel blanca se considera hermosa y a los residentes no les gusta tomar el sol, el cáncer de piel es raro.
Independientemente de la patogénesis de una enfermedad en particular, el principal factor desencadenante en el desarrollo de estas afecciones es la reacción pervertida de la piel a la radiación ultravioleta, por lo que toda la gama de medidas terapéuticas y preventivas deben estar dirigidas a proteger de la luz solar. La piel tiene sus propias defensas. Con la irradiación UV, comienzan a ocurrir procesos destinados a proteger contra los efectos dañinos de los rayos: el estrato córneo se espesa (al mismo tiempo, los rayos UVB son absorbidos en el estrato córneo), aumenta la pigmentación y aparece un bronceado (melanina inducida). pigmentación). De hecho, para la mayoría de las personas, el bronceado es un medio de protección bastante eficaz contra los rayos solares, pero siempre que la exposición de la piel al sol no sea demasiado prolongada y la piel tenga tiempo de recuperarse, ya que los mecanismos naturales de defensa de la piel no se activan inmediatamente. activado. Además, existe la pigmentación constitucional de melanina, que determina el color de la piel de una persona y tiene seis tipos: cuanta más melanina, más oscura es la piel y mayor es el grado de protección frente a la exposición al sol. En consecuencia, las fotodermatosis afectan a menudo a personas de piel blanca que no se broncean en absoluto o se broncean con dificultad.
Pasando al tratamiento de las fotodermatosis, recordemos algunas recomendaciones muy importantes: en primer lugar, permanecer lo menos posible al sol, cambiar de trabajo si es necesario, no tomar el sol bajo los rayos directos, utilizar constantemente fotoprotectores, tener cuidado con los medicamentos. que tienen un efecto fotosensibilizante (tetraciclinas - doxiciclina, tetraciclina; sulfonamidas; anticonceptivos; antifúngicos - griseofulvina; neurolépticos; diuréticos - furosemida; psoralenos; analgésicos no narcóticos - naproxeno; etc.). Los alimentos que contienen furcumarina, como la lima, los higos, el perejil, la mostaza, la zanahoria y el apio, también contienen sustancias fotosensibilizantes y pueden agravar la enfermedad, al igual que el uso excesivo de perfume, especialmente en la playa.
El objetivo principal del tratamiento para todo tipo de fotodermatosis es reducir la fotosensibilidad, por lo que el tratamiento de primera línea para los pacientes son los fármacos con propiedades fotodesensibilizantes. Estos incluyen fármacos de la serie de quinolinas (delagil y plaquenil), β-caroteno, ácido paraaminobenzoico (O. L. Ivanov, 1997). Para las porfirias, es recomendable prescribir ácido nicotínico, que forma parte de las coenzimas nicotinamida adenina dinucleótido y nicotinamida adenina dinucleótido fosfato, y participa en los procesos redox, reduciendo el contenido de porfirinas en sangre. Además, la terapia compleja para la fotodermatosis incluye vitaminas A y E, que son poderosos antioxidantes naturales que protegen diversas sustancias de reacciones de oxidación patológicas. El uso de antioxidantes también es posible en cosmética: extractos de semillas de uva, té verde, ginkgo, manzanilla, corteza de pino marítimo, aciano azul, caléndula officinalis.
El tratamiento externo depende de la gravedad de la reacción inflamatoria e incluye varios medios, desde lociones hasta ungüentos antiinflamatorios, incluidos los corticosteroides. Para reducir más activamente el grado de fotosensibilidad, se prescriben enterosorbentes, hemosorción y plasmaféresis.
La gama de agentes blanqueadores para lentigo de aplicación tópica no es tan amplia. Estos incluyen ácido azelaico, arbutina, extracto de regaliz y otras sustancias de origen vegetal, ácido ascórbico, hidroquinona, ácido kójico, corticosteroides tópicos (de baja potencia, es decir, de acción débil), retinoides, rucinol (M. V. Khaldina, M. V. Cherkasova, 2005).
Teniendo en cuenta los cambios morfológicos que se producen en la piel durante las fotodermatosis crónicas, los esfuerzos de los dermatólogos se dirigen principalmente a ayudar a que la piel vuelva a su estado normal. Desde mediados de los 80. Siglo XX Los medios más populares en la lucha contra el fotoenvejecimiento son el fenol (peeling profundo) y el ácido tricloroacético (peeling medio), que a nivel dérmico estimulan la proliferación de fibroblastos y ralentizan la degeneración del colágeno. Estas técnicas siguen siendo relevantes hoy en día. Pero en la década de 1990, los α-hidroxiácidos atrajeron la atención de los dermatólogos: glicólico, láctico, cítrico, tartárico y málico. El ácido glicólico, que penetra bien en la dermis, se utiliza con mayor frecuencia para tratar la piel dañada por la radiación ultravioleta. Al utilizar una alta concentración de ácido glicólico (50-70%) durante el peeling, no solo se puede lograr un efecto exfoliante, sino también estimular los fibroblastos con un aumento significativo en la producción de colágeno.
La exfoliación de la piel se puede realizar mediante métodos de hardware: mediante dermoabrasión y rejuvenecimiento con láser. Sin embargo, estos procedimientos son bastante caros y sólo deben realizarse en instituciones médicas.
La mesoterapia con fármacos mesoterapéuticos como ácido hialurónico, extractos de placenta y tejido fetal y nucleótidos (X-ADN) se considera un método muy prometedor.
Actualmente resulta de gran interés la tecnología de luz intensa pulsante, utilizada en la lucha contra el fotoenvejecimiento y basada en la técnica de fototermólisis selectiva. Un potente pulso de luz generado por una lámpara de xenón se filtra previamente para eliminar la peligrosa radiación ultravioleta y se transmite mediante un cristal de zafiro a un filtro fluorescente que, dependiendo de la "impregnación" con sustancias especiales, puede transmitir y además emitir ondas en el rango de 535 a 1000 nm. Utiliza luz filtrada que se mejora en una determinada parte del espectro debido al efecto de fluorescencia. Esta luz, dependiendo de su longitud de onda, afecta a la melanina, la hemoglobina y el colágeno. Los ensayos clínicos han demostrado que calentar selectivamente el colágeno dérmico a 55°C provoca la formación continua de nuevo colágeno. Un aumento en la síntesis de colágeno comienza de 8 a 10 semanas después de la última sesión y continúa durante 6 a 12 meses. El mecanismo bioquímico del método se basa en la estimulación fototérmica de los fibroblastos, que comienzan a sintetizar activamente colágeno.
El papel principal en la prevención de las fotodermatosis corresponde a los agentes fotoprotectores, que deben cumplir requisitos estrictos, a saber, absorber los rayos en un amplio rango, ser resistentes a la luz, el calor y el agua, tener una baja capacidad de penetración a través del estrato córneo, ser seguros, no De acción tóxica, cancerígena o sensibilizante, previenen eficazmente la aparición de los efectos visibles (quemaduras solares) e invisibles (fotoenvejecimiento, fotodermatosis, carcinogénesis) de la radiación UV.
Los protectores solares contienen filtros físicos o químicos que bloquean los rayos del sol. Los físicos son compuestos minerales de titanio o zinc; permanecen en la superficie de la piel y, como pequeños espejos, bloquean la radiación solar reflejando los rayos. Los filtros químicos capturan los rayos ultravioleta y los convierten en calor que es inofensivo para la piel. La última generación de filtros protege la piel no sólo de los rayos UV-B, sino también de los rayos UV-A. El criterio principal a la hora de elegir un producto fotoprotector concreto es el factor de protección solar (SPF).
En 1956, M. Schulze introdujo el concepto de factor de protección solar y lo estableció como la relación entre la dosis eritematosa mínima (MED) de la piel protegida por un filtro UV y la DEM de la piel desprotegida después de 24 horas de irradiación (la DEM se evaluó visualmente ). Un índice de protección solar de 60, por ejemplo, significa que la dosis de UV necesaria para producir eritema con protección es 60 veces mayor que sin protección. Sin embargo, utilizar un filtro con un índice de 60 no implica una exposición al sol 60 veces mayor.
Desde hace varios años se utiliza una serie de preparados, Photoderm MAX, con un factor de protección solar (SPF) máximo de 100, para el tratamiento y prevención de las dermatosis fotosensibles, indicando cuántas veces este producto aumenta la protección natural de la piel. . Estos medicamentos fueron desarrollados por la empresa francesa Bioderma específicamente para la prevención y el tratamiento de fotodermatosis y para su uso en pacientes que, por diversas razones, no pueden tolerar la exposición a la luz solar. Al mismo tiempo, la ventaja de esta serie es la presencia de productos fotoprotectores para cualquier tipo de piel (se produce una crema para pieles normales y secas del rostro, una emulsión para pieles grasas, una leche para el cuerpo y una base para la discromía. como el vitíligo). Una de las ventajas de los preparados de la serie Photoderm MAX puede considerarse la presencia en ellos de una pantalla orgánica "Tinosorb M" no utilizada anteriormente, que absorbe la luz solar como un filtro orgánico sin penetrar en la piel y la refleja como una pantalla mineral, proporcionando una óptima Fotoprotección contra los rayos UVA y UV-B.
Además de la serie de fármacos indicada, se puede utilizar una serie de productos con alta protección frente a los rayos UV-A y UV-B, Antgelios, del laboratorio farmacéutico francés La Roche-Posay. Los productos están basados en agua termal de La Roche-Posay e incluyen el sistema de filtrado Anthelios MEXORYL SX y MEXORYL XL, que brindan una protección óptima contra los rayos UV y previenen los daños al cuerpo asociados a la radiación solar.
También se utiliza una gama de protección solar con agua termal del laboratorio dermatológico Aven, que incluye productos para pieles sensibles e hipersensibles (no tolerantes a filtros químicos y fragancias aromáticas) para niños y adultos. La serie contiene pantallas MPI-SORB de nueva generación que protegen la piel no solo de los rayos UV-A y UV-B cortos, sino también de los rayos UV-A largos, que tienen un efecto perjudicial sobre las capas más profundas de la piel.
En conclusión, me gustaría señalar que hay que tratar la salud como un regalo que hay que proteger, sin olvidar la necesidad de una actitud “razonable” hacia el sol y el uso de fotoprotectores.
O. Yu.Olisova, Doctor en Ciencias Médicas, Profesor
MMA soy. I. M. Sechenova, Moscú
Lea también:
|



