
Ferien kommer snart og du pakker allerede kofferten, så ikke glem å ta det riktige produktet som vil beskytte huden din mot solstråler - hovedårsaken til aldring av ansiktet. MedAboutMe vil fortelle deg hvordan du velger et produkt og bruker det.
For å forstå hvor skadelig effekten av solstråling er på huden, er det nok å sammenligne områdene som er utsatt for stråling med de som sjelden utsettes for solen. Vær oppmerksom på tykkelsen på huden, tettheten og tilstedeværelsen av pigmentflekker - disse endringene er synlige selv med det blotte øye. Men for en mer detaljert vurdering av skadene, bruker kosmetologer og hudleger Wood-lamper.
I følge forskning er mer enn 80 % av tilfellene med for tidlig aldring av huden i ansiktsområdet forårsaket av eksponering for sollys.
Aldring fra solstråler
Aldring skjer på 2 nivåer:
- Intern - assosiert med biologiske prosesser som forekommer i kroppen: bremse celleregenerering, redusere syntesen av kollagen, desmosin og hyaluronsyre, endre hormonelle nivåer. Samtidig kan huden forbli glatt, uten områder med hyperpigmentering, samtidig som de beholder de geometriske proporsjonene i ansiktet. På cellenivå er det mulig å oppdage en forverring av blodtilførselen til dermis og en endring i forholdet mellom ulike typer kollagen.
- Eksternt - relatert til livsstil: ernæring, røyking, drikking av alkohol, overdreven eksponering for sollys fører til at aldring skjer mye raskere. Karakteristiske manifestasjoner av ytre aldring inkluderer: rynker, fregner, redusert tone og elastisitet, redusert styrke og utseende av edderkoppårer.
Publisert forskning i Journal of the American Medical Associations rapporterte at barn som brukte solkrem med SPF 30 hadde 30 til 40 % mindre sannsynlighet for å utvikle fregner sammenlignet med barn som ikke brukte solkrem.
For å klassifisere alvorlighetsgraden av tegn på hudskade, R.G. Glogau har utviklet en spesiell skala, ifølge hvilken 4 alvorlighetsgrader av fotoaldring kan skilles:
- fravær av rynker - moderat pigmentering (ikke mer enn 2-5 elementer), fravær av foci av keratose, minimalt uttalte rynker,
- rynker "i bevegelse" - tidlige aldersrelaterte endringer, ledsaget av endringer i pigmentering, håndgripelige men usynlige foci av keratose, nasolabiale folder vises når du smiler,
- rynker "i en stabil tilstand" - uttalt pigmentering, edderkoppårer, fortykkelse av epidermis, rynker er konstant synlige,
- "Bare rynker" - huden er gulgrå i fargen, det er ingen områder uten rynker, pre-kreftformasjoner er mulig.
Hvilke endringer skjer i huden og hvorfor?

Det er flere endringer som huden utsettes for når den utsettes for solstråling:
- tynning av det dermal-epidermale krysset, noe som fører til en reduksjon i styrke og forringelse av ernæringen av både dermis og epidermis,
- bremser prosessen med cellefornyelse og eksfoliering, som et resultat av at det dannes ansamlinger av døde celler på overflaten, og ansiktet får en grå fargetone, huden blir grovere å ta på,
- reduksjon i tykkelsen av dermis med omtrent 20 % på grunn av hemming av syntesen av glykosaminoglykaner (hyaluronsyre),
- strukturen til kollagen endres. Med fotoaldring oppstår en omfordeling av kollagenfibertyper, noe som fører til tap av elastisitet og fasthet i huden, og ansiktet mister sin ungdommelige "klarhet".
Anslagsvis 60 000 tilfeller av melanom ble diagnostisert i USA i 2005. Mer enn 8000 dødsfall av denne sykdommen registreres årlig.
Type A solstråling står for omtrent 96,5 % av all stråling som når jordoverflaten omtrent jevnt gjennom dagen. UV-A kan forårsake melanom og også hemme immunfunksjonen til huden.
Type B-stråling er 3,5 %. Toppen inntreffer mellom 10.00 og 16.00. Det er denne strålingen som kan forårsake hudkreft.
Solstråling forårsaker mutasjon og forfall av viktige elementer i dermis.
Hvordan velge ansiktsbeskyttelse
Det er svært viktig at produktet inneholder filtre fra strålene A og B, da dette vil sikre maksimal beskyttelse av huden. Informasjon om filtrene finnes på emballasjen til produktet, samt informasjon om SPF (solbeskyttelsesfaktor).
SPF 30 blokkerer 97,5 % og SPF 90 blokkerer 98,7 % av solstrålingen. Denne informasjonen vil hjelpe deg å spare penger på kjøpet.
Solkremer er delt inn i 2 typer:
- Fysisk - spre og reflektere UV-stråling. De anbefales for bruk i veldig intens sol, for eksempel hvis du skal på stranden. Fysiske filtre inkluderer sink og titanoksid. Når de påføres, forblir de på overflaten, dekker huden med en hvit film og forårsaker ikke allergiske reaksjoner.
- Kjemisk - brukes i kombinasjon med fysiske, og øker graden av beskyttelse. De absorberer stråler, som kan skape frie radikaler som skader dermis. Sammensetningen inneholder syntetiske organiske stoffer som er fargeløse og luktfrie, kan forårsake allergiske reaksjoner, og kan trenge inn i huden og komme inn i blodet. Kjemiske komponenter inkluderer: cinnomater, para-aminobenzosyre, salisylater, fenylbenzimamidazolsulfonsyre. Unngå derfor kjemiske filtre i produkter for barn under 2 år eller hvis du har sensitiv hud.
Regler for bruk av solkremer

I 98 % av tilfellene brukes solkrem først etter ankomst til stranden, mens du må påføre produktet 30 minutter før du går ut i solen.
For å opprettholde et ungdommelig ansikt, er det nødvendig å beskytte huden mot eksponering for sollys og bruke beskyttende kosmetikk riktig.
Solkremer inneholder stoffer som kalles UV-filtre som kan beskytte huden mot solskader. Spekteret av solstråling inkluderer ultrafiolette (UV), synlige og infrarøde (IR) områder. Andelen UV-stråling er mindre enn 5 %, men det er denne som har den kraftigste effekten på huden. Intensiteten til UV-stråling avhenger av tid på døgnet, året, avstanden fra ekvator og høyde over havet.
UV-området for solstråling er delt inn avhengig av styrken av effekten på huden som følger: UV A (320 - 400 nm): forårsaker pigmentering, for tidlig aldring av huden, hudkarsinomer;
UV B (280 – 320 nm): fører til brannskader, pigmentering, hudkarsinomer;
UV C (100 – 280 nm): har sterkest effekt på biologisk vev. Det absorberes i stor grad av atmosfæren.
Solkremer er først og fremst utviklet for å beskytte huden mot UVA- og UVB-stråling. Det finnes fysiske og kjemiske UV-filtre.
Fysiske UV-filtre inkluderer sterkt dispergerte uorganiske pulvere (oksid av jern, silisium, aluminium, titan og sink) med høy reflektivitet. Kjemiske filtre er organiske forbindelser avledet fra para-aminobenzosyre, benzoimidazol, benzofenon, kamfer, gallussyre, cinnamater, salisylater og andre forbindelser som omdanner energien fra solstråling til kjemisk og termisk energi.
En kvantitativ parameter som karakteriserer effektiviteten av å beskytte huden mot solstråling er solbeskyttelsesfaktoren (SPF). Konseptet med SPF dukket opp på 50-tallet og ble en del av kosmetikkindustrien for 40-30 år siden. Følgende SPF-nivåer skilles ut: lav - 2 -5; gjennomsnitt - 6-11; høy - 12-19; veldig høy - fra 20 til 60.
Avhengig av filtrenes natur og deres mengde, kan preparatet inneholde en komplett sanitærblokk (blokker stråle A og B) eller delvis sanitærblokk (selektiv blokkerer enten stråle A eller B). En full sanitærblokk brukes når du ikke skal sole deg og i de første 3 dagene av eksponering for åpen sol, når kosmetologiske prosedyrer utføres relatert til skade på huden (fjerning av svulster, mekanisk rensing, blekingsprosedyrer), i områder med ozonhull.
Selvbruning. Det aktive stoffet i sammensetningen er dihydroksyaceton, som går inn i en kjemisk reaksjon med keratin i stratum corneum i epidermis. En xanthoproteinreaksjon oppstår, som et resultat av at huden blir gul. Det øvre stratum corneum er farget, melanin dannes ikke. Den har ikke de beskyttende egenskapene som ligger i en vanlig brunfarge. Frigjøringsformer: lotion, flytende krem, melk, tykke emulsjoner. Reaksjonen oppstår 2 – 4 timer etter påføring. Det må påføres raskt og jevnt slik at lagene ikke overlapper hverandre. Det anbefales å eksfoliere før påføring. Det forsvinner etter 2-3 uker; du kan ikke vaske det av tidligere (for eksempel ved ujevn påføring)!
Det er nødvendig å inkludere mykgjørende midler - vitamin A og E (forbedrer hudfarge).
Dato lagt til: 2015-04-11; visninger: 67; brudd på opphavsretten
Til tross for et tilstrekkelig antall publikasjoner viet fotodermatoser, legger hudleger liten oppmerksomhet til dette problemet. Begrepet "fotodermatose" refererer til en overdreven reaksjon av huden på lys, vanligvis solstråling. Det er ingen enkelt klassifisering
Til tross for et tilstrekkelig antall publikasjoner viet fotodermatoser, legger hudleger liten oppmerksomhet til dette problemet. Begrepet "fotodermatose" refererer til en overdreven reaksjon av huden på lys, vanligvis solstråling. Det er ingen enkeltklassifisering, men det er generelt akseptert å dele fotodermatoser inn i akutte og kroniske. Ved akutte fotodermatoser skilles fototoksiske og fotoallergiske reaksjoner på sollys. Disse reaksjonene er forårsaket av den kombinerte virkningen av sollys og et kjemikalie (planter, medisiner, kosmetikk, etc.). I det første tilfellet kan reaksjoner utvikle seg hos enhver person og oppstå som en solbrenthet (erytem, hevelse, blemmer etterfulgt av hyperpigmentering), og i det andre observeres de bare hos sensibiliserte mennesker, formidles av immunmekanismer og er klinisk uttrykt av utslett i form av papler, vesikler, gråt osv.). Til slutt kan idiopatiske fotodermatoser være akutte; disse inkluderer reaksjoner på saltlys, forent med den generelle samlebetegnelsen "polymorf fotodermatose", der det ikke er mulig å fastslå årsaken til sykdommen. Med alle fotodermatoser er de mest utsatte områdene av huden steder som er utsatt for solen: ansikt, ører, nakke, dekolletage, rygg på de øvre ekstremiteter, hvor utslett vanligvis er lokalisert.
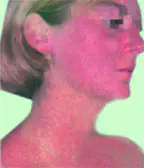
Kroniske fotodermatoser er preget av en rekke kliniske manifestasjoner av langvarig eksponering for sollys, noe som fører til for tidlig aldring av huden (solar keratose, senil lentigo, aktinisk retikuloid
og så videre.). Alvorlighetsgraden av kliniske manifestasjoner er direkte relatert til den kumulative effekten av ultrafiolette stråler (UV). Først og fremst lider personer som er utsatt for direkte solstråler i lang tid (på grunn av arbeid ute, regelmessig soleksponering, bor i sørlige geografiske soner, spesielt når det gjelder personer med fototype I–III). Nylig har rollen til soling blitt spesielt bemerket i utviklingen av sykdommen.
I dag er alle godt klar over at overdreven eksponering for sollys er skadelig for huden vår. Hudleger og kosmetologer har alltid hevdet at ultrafiolett stråling er den verste av alle eksterne faktorer.
Soling begynte å bli betraktet som et symbol på helse først etter den industrielle revolusjonen. Før dette ble blek hud "verdsatt" som bevis på rikdom, velvære og fraværet av behovet for å jobbe utenfor hjemmet og utsette kroppen sin for solen. Men den industrielle revolusjonen kom og holdningen til soling endret seg: tvert imot ble solbrun hud et symbol på velvære - tross alt har en person som lever i overflod mye tid å tilbringe i frisk luft og sol. Tanning ble fast på moten på 40-tallet. XX århundre - etter forslag fra den franske motetrendsetter Coco Chanel. Men folk begynte å assosiere soling med helse tidligere, tidlig på 1900-tallet, da de foreslo en metode for behandling av solstråler kalt helioterapi, og frem til 40- og 50-tallet. XX århundre legene trodde oppriktig at alle kunne behandles på denne måten.
Populariteten til soling som et tegn på helse, velvære og mote varte i flere tiår, og ingen tvilte på fordelene med soling. Soling har faktisk en utmerket styrkende effekt: metabolismen øker, funksjonen til de endokrine kjertlene forbedres, mengden hemoglobin øker, vitamin D syntetiseres (det er spesielt viktig under graviditet for å forhindre rakitt hos fosteret, samt for å forhindre osteoporose hos eldre). Solstråler har en uttalt antidepressiv effekt, de bidrar til positiv dynamikk i behandlingen av psoriasis, atopisk dermatitt, ulike former for iktyose osv. Den raske spredningen av hudkreft og nedgangen i ozonlaget de siste årene har imidlertid sår tvil om uomtvistelige fordelene ved soling. En vanskelig "anti-bruningskampanje" har begynt: I løpet av de siste tiårene har folk trodd fast på fordelene med soling, og det viste seg å være vanskelig å overbevise dem. I flere tiår fant de fleste medlemmer av den hvite rasen solbrun hud spesielt attraktiv; soling var assosiert med helse, avslapning, sport, suksess, men over tid begynte soling å gå av moten, i det minste soling for enhver pris. I dag er mange allerede klar over behovet for å beskytte huden mot solen og faren for hudkreft, og likevel er de fleste overbevist om at soling er mer fordelaktig enn skadelig.
Selvfølgelig, uten UV-stråler er livet på jorden umulig - dette er et velkjent faktum. Siden det gamle Egypts tid har solen blitt guddommeliggjort som giveren av vital energi "ankh", som leder hver person gjennom det jordiske livet og ledsager de utvalgte i etterlivet.
Hva er UV-stråling og hvordan kan dens så motstridende effekter på menneskekroppen forklares? Sollys består av stråler med forskjellige bølgelengder: UV-stråling, infrarød og synlig stråling. Den farligste av dem når det gjelder hudskader og behov for beskyttelse er UV-stråling, som er delt inn i UVA (320-380 nm), UV-B (280-320 nm) og UV-C (200-280 nm) . UV-C er den strålingen som er mest skadelig for flora og fauna, men den absorberes for det meste av ozonlaget i stratosfæren og når ikke jordoverflaten. I ganske lang tid ble hovedoppmerksomheten rettet mot UVB-stråler, hvis virkning først og fremst er basert på utvidelse av blodkar i dermis, men de viktigste endringene forårsaket av dem finner sted i epidermis. UV-B-stråler er ansvarlige for utseendet av solbrenthet, som igjen kan forårsake hudkreft i disse områdene i fremtiden.
Imidlertid kan de kumulative effektene av UV-A-stråler forårsake mye mer skade enn UV-B. Selv om UVB-stråler har 1000 ganger energien til UVA, blokkeres 90 % av UVB-strålene av stratum corneum i epidermis, mens 50–60 % av UVA-strålene er i stand til å trenge dypt inn i huden. Ved å trenge inn i de papillære og retikulære lagene av dermis reduserer disse strålene dens elastisitet og fasthet, og forårsaker utseendet av rynker, folder, pigmenterte og keratotiske utslett som følge av for tidlig aldring av huden. Det er viktig å merke seg at tegn på fotoaldring kan observeres lenge før symptomene på aldersrelatert hudaldring vises, men disse endringene vises kun i utsatte områder utsatt for sollys (nakke, dekolletage, ansikt, underarmer og hender). De fleste kliniske manifestasjoner skyldes hudforandringer.
Spektrum A-stråler virker hovedsakelig indirekte, og fremmer produksjonen av frie oksygenradikaler, som igjen aktiverer lipidperoksidasjon, transkripsjonsfaktorer og kan føre til brudd i deoksyribonukleinsyrekjeder (DNA). Samtidig har UV-B-stråler, som også til en viss grad er i stand til å produsere frie former for oksygen, hovedsakelig en direkte skadelig effekt på DNA gjennom direkte aktivering av transkripsjonsfaktorer: aktiverende protein (AP-1) og nukleær faktor. (NF-kB). Disse faktorene utløser produksjonen av metalloproteinaser i cellen - enzymer som har høy proteolytisk aktivitet mot cellebyggende proteiner.
Det er en annen gruppe fotodermatoser, som kan være akutte og kroniske; disse inkluderer porfyri (sen kutan, spraglet, erytropoietisk protoporfyri), pellagra, xeroderma pigmentosum og dermatoser forverret ved eksponering for sollys (lupus erythematosus, aktinisk porokeratose, rosacea, herpes, etc.).
Et svært viktig aspekt ved den negative effekten av solstråler er også ondartede hudsvulster. Den største bekymringen blant hudleger og onkologer er den jevne spredningen av melanom, den farligste ondartede hudsvulsten, som utgjør 2 % av alle krefttilfeller. Dette gjelder spesielt for barn og unge med fototype I og II (blonde og rødhårede mennesker som alltid brenner seg i solen, men aldri blir brune eller vanskelige). Ettersom ozonlaget i atmosfæren har blitt tynnere de siste tiårene, spår forskerne en betydelig økning i forekomsten av hudkreft.
Det er ingen tvil om at det er en direkte sammenheng mellom den totale mengden UV-stråling og forekomsten av hudkreft. La oss presentere noen fakta som bekrefter denne avhandlingen.
- 95 % av alle hudkreftformer utvikles i områder av huden som konstant utsettes for sollys (ansikt og hals).
- Hvithudede personer som tilbringer mye tid utendørs og i solen har mye større sannsynlighet for å få hudkreft enn kontorarbeidere.
- I Asia, hvor hvit hud anses som vakker og beboerne ikke liker å sole seg, er hudkreft sjelden.
Uavhengig av patogenesen til en bestemt sykdom, er den viktigste utløsende faktoren i utviklingen av disse tilstandene den perverterte reaksjonen av huden på UV-stråling, derfor bør hele spekteret av terapeutiske og forebyggende tiltak være rettet mot å beskytte mot sollys. Huden har sitt eget forsvar. Med UV-bestråling begynner det å skje prosesser i den som tar sikte på å beskytte mot de skadelige effektene av stråler: stratum corneum tykkere (samtidig absorberes UVB-stråler i stratum corneum), pigmentering øker, og en brunfarge vises (indusert melanin) pigmentering). For de fleste er soling et ganske effektivt middel for beskyttelse mot solstråler, men forutsatt at eksponeringen for solen på huden ikke er for lang og huden har tid til å komme seg, siden hudens naturlige forsvarsmekanismer ikke er umiddelbart aktivert. I tillegg er det konstitusjonell melaninpigmentering, som bestemmer fargen på en persons hud og har seks typer: jo mer melanin, jo mørkere er huden og jo høyere grad av beskyttelse mot eksponering for sollys. Følgelig påvirker fotodermatoser ofte personer med hvit hud som ikke blir brune i det hele tatt eller brunfarge med vanskeligheter.
For å gå videre til behandlingen av fotodermatoser, la oss huske noen svært viktige anbefalinger: først av alt, vær i solen så lite som mulig, bytt jobb om nødvendig, ikke sol deg i direkte stråler, bruk konstant fotobeskyttende midler, vær forsiktig med medisiner som har en fotosensibiliserende effekt (tetracykliner - doksycyklin, tetracyklin; sulfonamider; prevensjonsmidler; soppdrepende midler - griseofulvin; nevroleptika; diuretika - furosemid; psoralener; ikke-narkotiske analgetika - naproxen; etc.). Matvarer som inneholder furokumarin, som lime, fiken, persille, sennep, gulrøtter og selleri, inneholder også fotosensibiliserende stoffer og kan forverre sykdommen, det samme kan bruk av store mengder parfyme, spesielt på stranden.
Hovedmålet med terapi for alle typer fotodermatoser er å redusere fotosensitivitet, derfor er førstelinjebehandlingen for pasienter medikamenter med fotodesensibiliserende egenskaper. Disse inkluderer legemidler av kinolinserien (delagil og plaquenil), β-karoten, para-aminobenzosyre (O. L. Ivanov, 1997). For porfyrier anbefales det å foreskrive nikotinsyre, som er en del av koenzymene nikotinamidadenindinukleotid og nikotinamidadenindinukleotidfosfat, og deltar i redoksprosesser, som reduserer innholdet av porfyriner i blodet. I tillegg inkluderer kompleks terapi for fotodermatoser vitamin A og E, som er kraftige naturlige antioksidanter som beskytter ulike stoffer mot patologiske oksidasjonsreaksjoner. Bruk av antioksidanter er også mulig i kosmetikk: ekstrakter av druefrø, grønn te, ginkgo, kamille, maritim furubark, blå kornblomst, calendula officinalis.
Ekstern behandling avhenger av alvorlighetsgraden av den inflammatoriske reaksjonen og inkluderer ulike midler - fra kremer til antiinflammatoriske salver, inkludert kortikosteroider. For å mer aktivt redusere graden av lysfølsomhet, er enterosorbenter, hemosorpsjon og plasmaferese foreskrevet.
Utvalget av blekemidler for lentigo for topisk påføring er ikke så stort. Disse inkluderer azelainsyre, arbutin, lakrisekstrakt og andre stoffer av planteopprinnelse, askorbinsyre, hydrokinon, kojinsyre, aktuelle kortikosteroider (lav-styrke, dvs. svak virkning), retinoider, rucinol (M. V. Khaldina, M. V. Cherkasova, 2005).
Med tanke på de morfologiske endringene som oppstår i huden under kroniske fotodermatoser, er innsatsen til hudleger hovedsakelig rettet mot å hjelpe huden tilbake til normal tilstand. Siden midten av 80-tallet. XX århundre De mest populære midlene i kampen mot fotoaldring er fenol (dyp peeling) og trikloreddiksyre (middels peeling), som på hudnivå stimulerer fibroblastproliferasjon og bremser kollagendegenerasjon. Disse teknikkene er fortsatt relevante i dag. Men på 1990-tallet ble oppmerksomheten til hudleger tiltrukket av α-hydroksysyrer - glykolsyre, melkesyre, sitronsyre, vinsyre, eplesyre. Glykolsyre, som trenger godt inn i dermis, brukes oftest til å behandle hud skadet av UV-stråling. Ved å bruke en høy konsentrasjon av glykolsyre (50–70 %) under peeling, kan du oppnå ikke bare en peeling, men også stimulere fibroblaster med en betydelig økning i kollagenproduksjonen.
Eksfoliering av huden kan utføres ved hjelp av maskinvaremetoder - ved bruk av dermabrasjon og laserresurfacing. Imidlertid er disse prosedyrene ganske dyre og bør bare utføres i medisinske institusjoner.
Mesoterapi ved bruk av mesoterapeutiske legemidler som hyaluronsyre, placenta og føtalvevsekstrakter og nukleotider (X-ADN) anses som en svært lovende metode.
For tiden er teknologien for intenst pulserende lys, brukt i kampen mot fotoaldring og basert på teknikken for selektiv fototermolyse, av stor interesse. En kraftig lyspuls generert av en xenon-blitslampe er forhåndsfiltrert for å fjerne farlig UV-stråling og overføres ved hjelp av en safirkrystall til et fluorescerende filter, som, avhengig av "impregneringen" med spesielle stoffer, kan overføre og i tillegg avgi bølger i området fra 535 til 1000 nm. Dette bruker filtrert lys som forsterkes i en viss del av spekteret på grunn av fluorescenseffekten. Dette lyset, avhengig av bølgelengden, påvirker melanin, hemoglobin og kollagen. Kliniske studier har vist at selektiv oppvarming av dermalt kollagen til 55°C forårsaker fortsatt dannelse av nytt kollagen. En økning i kollagensyntesen begynner 8–10 uker etter siste økt og fortsetter i 6–12 måneder. Den biokjemiske mekanismen til metoden er basert på fototermisk stimulering av fibroblaster, som begynner å aktivt syntetisere kollagen.
Hovedrollen i forebygging av fotodermatoser tilhører fotobeskyttende midler, som må oppfylle strenge krav, nemlig absorbere stråler over et bredt område, være motstandsdyktig mot lys, varme, vann, ha lav penetreringsevne gjennom stratum corneum, være trygge, ikke giftig, kreftfremkallende eller sensibiliserende virkning, forhindrer effektivt synlige (solbrenthet) og usynlige (fotoaldring, fotodermatoser, karsinogenese) effekter av UV-stråling.
Solkremer inneholder fysiske eller kjemiske filtre som blokkerer solens stråler. Fysiske er mineralforbindelser av titan eller sink; de forblir på overflaten av huden og blokkerer, som små speil, solstråling ved å reflektere strålene. Kjemiske filtre fanger opp UV-stråler og omdanner dem til varme som er ufarlig for huden. Den siste generasjonen av filtre beskytter huden ikke bare mot UV-B, men også mot UV-A-stråler. Hovedkriteriet ved valg av et bestemt fotobeskyttende produkt er solbeskyttelsesfaktoren (SPF).
I 1956 introduserte M. Schulze konseptet med solbeskyttelsesfaktor og etablerte det som forholdet mellom minste erytemdose (MED) av hud beskyttet av et UV-filter og MED for ubeskyttet hud etter 24 timers bestråling (MED ble vurdert visuelt ). En solbeskyttelsesindeks på 60 betyr for eksempel at UV-dosen som kreves for å produsere erytem med beskyttelse er 60 ganger større enn uten beskyttelse. Men å bruke et filter med en indeks på 60 betyr ikke 60 ganger lengre eksponering for solen.
I flere år har en serie preparater, Photoderm MAX, med en maksimal solbeskyttelsesfaktor (SPF) på 100, blitt brukt til behandling og forebygging av lysfølsomme dermatoser, som indikerer hvor mange ganger dette produktet øker den naturlige beskyttelsen av huden . Disse legemidlene ble utviklet av det franske selskapet Bioderma spesielt for forebygging og behandling av fotodermatoser og for bruk hos pasienter som av ulike grunner ikke tåler eksponering for sollys. Samtidig er fordelen med denne serien tilstedeværelsen av fotobeskyttende produkter for enhver hudtype (en krem produseres for normal og tørr ansiktshud, en emulsjon for fet hud, en melk for kroppen og et grunnlag for dyschromi, som vitiligo). En av fordelene med preparatene i Photoderm MAX-serien kan betraktes som tilstedeværelsen i dem av en tidligere ubrukt organisk skjerm "Tinosorb M", som absorberer sollys som et organisk filter uten å trenge inn i huden, og reflekterer dem som en mineralskjerm, og gir optimal fotobeskyttelse mot UVA- og UV-B-stråler.
I tillegg til den angitte serien med medikamenter, kan en serie produkter med høy beskyttelse mot UV-A og UV-B stråler, Antgelios, fra det franske farmasøytiske laboratoriet La Roche-Posay, brukes. Produktene er basert på La Roche-Posay termisk vann og inkluderer Anthelios MEXORYL SX og MEXORYL XL filtersystem, som gir optimal beskyttelse mot UV-stråler og forhindrer skade på kroppen forbundet med solstråling.
Det brukes også en solbeskyttelsesserie med termisk vann fra Aven dermatologiske laboratorium, inkludert produkter for sensitiv og overfølsom hud (ikke tolerant for kjemiske filtre og aromatiske dufter) for barn og voksne. Serien inneholder ny generasjon MPI-SORB-skjermer som beskytter huden ikke bare mot korte UV-A- og UV-B-stråler, men også mot lange UV-A-stråler, som har en skadelig effekt på de dypere lagene i huden.
Avslutningsvis vil jeg bemerke at du må behandle helsen din som en gave som må beskyttes, og ikke glemme behovet for en "rimelig" holdning til solen og bruken av fotobeskyttende midler.
O. Yu. Olisova, Doktor i medisinske vitenskaper, professor
MMA im. I. M. Sechenova, Moskva
Les også:
|



