
De vakantie komt eraan en u bent uw koffers al aan het pakken, vergeet dan niet het juiste product te nemen dat uw huid beschermt tegen zonnestralen - de belangrijkste oorzaak van gezichtsveroudering. MedAboutMe vertelt u hoe u een product kiest en gebruikt.
Om te begrijpen hoe schadelijk de effecten van zonnestraling op de huid zijn, volstaat het om de gebieden die aan straling worden blootgesteld te vergelijken met de gebieden die zelden aan de zon worden blootgesteld. Let op de dikte van de huid, de dichtheid en de aanwezigheid van pigmentvlekken - deze veranderingen zijn zelfs met het blote oog zichtbaar. Maar voor een meer gedetailleerde beoordeling van de veroorzaakte schade gebruiken cosmetologen en dermatologen Wood-lampen.
Volgens onderzoek wordt meer dan 80% van de gevallen van vroegtijdige veroudering van de huid in het gezicht veroorzaakt door blootstelling aan zonlicht.
Veroudering door zonnestralen
Veroudering vindt plaats op 2 niveaus:
- Intern - geassocieerd met biologische processen die in het lichaam plaatsvinden: het vertragen van de celregeneratie, het verminderen van de synthese van collageen, desmosine en hyaluronzuur, het veranderen van de hormonale niveaus. Tegelijkertijd kan de huid glad blijven, zonder gebieden met hyperpigmentatie, terwijl de geometrische proporties van het gezicht behouden blijven. Op cellulair niveau is het mogelijk een verslechtering van de bloedtoevoer naar de dermis en een verandering in de verhouding van verschillende soorten collageen te detecteren.
- Extern - gerelateerd aan levensstijl: voeding, roken, alcohol drinken, overmatige blootstelling aan zonlicht zorgen ervoor dat veroudering veel sneller plaatsvindt. Kenmerkende manifestaties van externe veroudering zijn onder meer: rimpels, sproeten, verminderde tonus en elasticiteit, verminderde kracht en het verschijnen van spataderen.
Gepubliceerd onderzoek in het Journal of the American Medical Associations meldde dat kinderen die zonnebrandcrème met SPF 30 gebruikten 30 tot 40% minder kans hadden op het ontwikkelen van sproeten vergeleken met kinderen die geen zonnebrandcrème gebruikten.
Om de ernst van tekenen van huidbeschadiging te classificeren, heeft R.G. Glogau heeft een speciale schaal ontwikkeld, waarmee 4 graden van ernst van fotoveroudering kunnen worden onderscheiden:
- afwezigheid van rimpels - matige pigmentatie (niet meer dan 2-5 elementen), afwezigheid van brandpunten van keratose, minimaal uitgesproken rimpels,
- rimpels "in beweging" - veranderingen in verband met vroege leeftijd, vergezeld van veranderingen in pigmentatie, voelbare maar onzichtbare haarden van keratose, nasolabiale plooien verschijnen bij het glimlachen,
- rimpels "in stabiele staat" - uitgesproken pigmentatie, spataderen, verdikking van de opperhuid, rimpels zijn constant zichtbaar,
- "Alleen rimpels" - de huid is geelgrijs van kleur, er zijn geen gebieden zonder rimpels, pre-kankerachtige formaties zijn mogelijk.
Welke veranderingen treden er op in de huid en waarom?

Er zijn verschillende veranderingen waaraan de huid onderhevig is bij blootstelling aan zonnestraling:
- dunner worden van de dermale-epidermale overgang, wat leidt tot een afname van de kracht en verslechtering van de voeding van zowel de dermis als de epidermis,
- het proces van celvernieuwing en afschilfering vertragen, waardoor zich ophopingen van dode cellen op het oppervlak vormen en het gezicht een grijze tint krijgt, de huid ruwer aanvoelt,
- vermindering van de dikte van de dermis met ongeveer 20% als gevolg van remming van de synthese van glycosaminoglycanen (hyaluronzuur),
- de structuur van collageen verandert. Bij fotoveroudering vindt er een herverdeling van collageenvezeltypes plaats, wat leidt tot een verlies aan elasticiteit en stevigheid van de huid, en het gezicht zijn jeugdige ‘helderheid’ verliest.
In 2005 werden in de Verenigde Staten naar schatting 60.000 gevallen van melanoom gediagnosticeerd. Jaarlijks worden ruim 8.000 sterfgevallen als gevolg van deze ziekte geregistreerd.
Type A zonnestraling is verantwoordelijk voor ongeveer 96,5% van alle straling die het aardoppervlak ongeveer gelijkmatig gedurende de dag bereikt. UV-A kan melanoom veroorzaken en ook de immuunfunctie van de huid remmen.
Type B-straling is 3,5%. De piek ligt tussen 10.00 en 16.00 uur. Het is deze straling die huidkanker kan veroorzaken.
Zonnestraling veroorzaakt mutatie en verval van belangrijke elementen van de dermis.
Hoe gezichtsbescherming te kiezen
Het is erg belangrijk dat het product filters bevat van de stralen A en B, omdat dit een maximale bescherming van de huid garandeert. Informatie over de filters vindt u op de verpakking van het product, evenals informatie over de SPF (zonbeschermingsfactor).
SPF 30 blokkeert 97,5% en SPF 90 blokkeert 98,7% van de zonnestraling. Met deze informatie kunt u geld besparen op uw aankoop.
Zonnebrandmiddelen zijn onderverdeeld in 2 soorten:
- Fysisch - verstrooi en reflecteer UV-straling. Ze worden aanbevolen voor gebruik bij zeer intense zonnestraling, bijvoorbeeld als u naar het strand gaat. Fysieke filters omvatten zink en titaniumoxide. Wanneer ze worden aangebracht, blijven ze op het oppervlak, bedekken ze de huid met een witte film en veroorzaken ze geen allergische reacties.
- Chemisch - gebruikt in combinatie met fysieke, en verhoogt de mate van bescherming. Ze absorberen stralen, waardoor vrije radicalen kunnen ontstaan die de dermis beschadigen. De samenstelling bevat synthetische organische stoffen die kleur- en geurloos zijn, allergische reacties kunnen veroorzaken en de huid kunnen binnendringen en in de bloedbaan kunnen terechtkomen. Chemische componenten zijn onder meer: cinnomaten, para-aminobenzoëzuur, salicylaten, fenylbenzimidazoolsulfonzuur. Vermijd daarom chemische filters in producten voor kinderen jonger dan 2 jaar of als je een gevoelige huid hebt.
Regels voor het gebruik van zonnebrandmiddelen

In 98% van de gevallen wordt zonnebrandcrème pas gebruikt na aankomst op het strand, terwijl je het product 30 minuten voordat je de zon in gaat moet aanbrengen.
Om een jeugdig gezicht te behouden, is het noodzakelijk om de huid te beschermen tegen blootstelling aan zonlicht en beschermende cosmetica op de juiste manier te gebruiken.
Zonnebrandmiddelen bevatten stoffen die UV-filters worden genoemd en die de huid kunnen beschermen tegen schade door de zon. Het spectrum van zonnestraling omvat ultraviolette (UV), zichtbare en infrarode (IR) gebieden. Het aandeel UV-straling bedraagt minder dan 5%, maar juist deze heeft het krachtigste effect op de huid. De intensiteit van de UV-straling hangt af van het tijdstip van de dag, het jaar, de afstand tot de evenaar en de hoogte boven zeeniveau.
Het UV-bereik van zonnestraling wordt, afhankelijk van de sterkte van het effect op de huid, als volgt verdeeld: UV A (320 - 400 nm): veroorzaakt pigmentatie, vroegtijdige veroudering van de huid, huidcarcinomen;
UV B (280 – 320 nm): leidt tot brandwonden, pigmentatie, huidcarcinomen;
UV C (100 – 280 nm): heeft het sterkste effect op biologische weefsels. Het wordt grotendeels geabsorbeerd door de atmosfeer.
Zonnebrandmiddelen zijn in de eerste plaats bedoeld om de huid te beschermen tegen UVA- en UVB-straling. Er zijn fysische en chemische UV-filters.
Fysieke UV-filters omvatten sterk verspreide anorganische poeders (ijzeroxide, silicium, aluminium, titanium en zink) met een hoog reflectievermogen. Chemische filters zijn organische verbindingen afgeleid van para-aminobenzoëzuur, benzoimidazool, benzofenon, kamfer, galluszuur, cinnamaten, salicylaten en andere verbindingen die de energie van zonnestraling omzetten in chemische en thermische energie.
Een kwantitatieve parameter die de effectiviteit van de bescherming van de huid tegen zonnestraling karakteriseert, is de zonbeschermingsfactor (SPF). Het concept van SPF verscheen in de jaren vijftig en werd 40-30 jaar geleden onderdeel van de cosmetische industrie. Er worden de volgende SPF-niveaus onderscheiden: laag - 2 -5; gemiddeld - 6-11; hoog - 12-19; zeer hoog - van 20 tot 60.
Afhankelijk van de aard van de filters en hun hoeveelheid kan het preparaat een compleet sanitair blok bevatten (blokken stralen A en B) of een gedeeltelijk sanitair blok (blokkeert selectief stralen A of B). Er wordt gebruik gemaakt van een volledig sanitair blok als u niet gaat zonnebaden en tijdens de eerste 3 dagen van blootstelling aan de open zon, wanneer cosmetologische procedures worden uitgevoerd die verband houden met schade aan de huid (verwijdering van tumoren, mechanische reiniging, bleekprocedures), in gebieden met ozongaten.
Zelfbruinen. De werkzame stof in de samenstelling is dihydroxyaceton, dat een chemische reactie aangaat met de keratine van het stratum corneum van de epidermis. Er treedt een xanthoproteïnereactie op, waardoor de huid geel wordt. Het bovenste stratum corneum is gekleurd, melanine wordt niet gevormd. Het heeft niet de beschermende eigenschappen die inherent zijn aan een normale bruine kleur. Vrijgavevormen: lotion, vloeibare room, melk, dikke emulsies. De reactie treedt 2 – 4 uur na het aanbrengen op. Het moet snel en gelijkmatig worden aangebracht, zodat de lagen elkaar niet overlappen. Het wordt aanbevolen om vóór het aanbrengen te exfoliëren. Het verdwijnt na 2-3 weken, je kunt het niet eerder afwassen (bijvoorbeeld bij ongelijkmatig aanbrengen)!
Het is noodzakelijk om verzachtende middelen op te nemen - vitamine A en E (verbetert de huidskleur).
Datum toegevoegd: 11-04-2015; weergaven: 67; schending van het auteursrecht
Ondanks een voldoende aantal publicaties over fotodermatose besteden dermatologen weinig aandacht aan dit probleem. De term ‘fotodermatose’ verwijst naar een overmatige reactie van de huid op licht, meestal zonnestraling. Er is niet één enkele classificatie
Ondanks een voldoende aantal publicaties over fotodermatose besteden dermatologen weinig aandacht aan dit probleem. De term ‘fotodermatose’ verwijst naar een overmatige reactie van de huid op licht, meestal zonnestraling. Er is geen enkele classificatie, maar het wordt algemeen aanvaard om fotodermatosen te verdelen in acuut en chronisch. Bij acute fotodermatosen worden fototoxische en fotoallergische reacties op zonlicht onderscheiden. Deze reacties worden veroorzaakt door de gecombineerde werking van zonlicht en een chemische stof (planten, medicijnen, cosmetica, enz.). In het eerste geval kunnen reacties bij iedereen ontstaan en optreden als zonnebrand (erytheem, zwelling, blaren gevolgd door hyperpigmentatie), en in het andere geval worden ze alleen waargenomen bij gesensibiliseerde mensen, worden ze gemedieerd door immuunmechanismen en komen ze klinisch tot uiting door huiduitslag in de vorm van papels, blaasjes, huilen enz.). Ten slotte kunnen idiopathische fotodermatoses acuut zijn; deze omvatten reacties op zout licht, verenigd door de algemene verzamelnaam ‘polymorfe fotodermatose’, waarbij het niet mogelijk is de oorzaak van de ziekte vast te stellen. Bij alle fotodermatosen zijn de meest gevoelige delen van de huid de plaatsen die aan de zon worden blootgesteld: het gezicht, de oren, de nek, het decolleté, het dorsum van de bovenste ledematen, waar de huiduitslag meestal gelokaliseerd is.
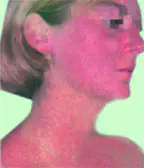
Chronische fotodermatosen worden gekenmerkt door een verscheidenheid aan klinische manifestaties van langdurige blootstelling aan zonlicht, wat leidt tot vroegtijdige veroudering van de huid (zonnekeratose, seniele lentigo, actinisch reticuloïde
enzovoort.). De ernst van klinische manifestaties houdt rechtstreeks verband met het cumulatieve effect van ultraviolette straling (UV). In de eerste plaats lijden mensen die langdurig aan directe zonnestraling worden blootgesteld (door buiten werken, regelmatige blootstelling aan de zon, wonen in zuidelijke geografische zones, vooral als het gaat om mensen met fototypes I-III). Onlangs is vooral de rol van bruinen bij de ontwikkeling van de ziekte opgemerkt.
Tegenwoordig weet iedereen heel goed dat overmatige blootstelling aan zonlicht schadelijk is voor onze huid. Dermatologen en schoonheidsspecialisten hebben altijd betoogd dat ultraviolette straling de ergste is van alle externe factoren.
Zonnen werd pas na de industriële revolutie als een symbool van gezondheid beschouwd. Voordien werd een bleke huid ‘gewaardeerd’ als bewijs van rijkdom, welzijn en de afwezigheid van de noodzaak om buitenshuis te werken en het lichaam aan de zon bloot te stellen. Maar de industriële revolutie kwam en de houding ten opzichte van bruinen veranderde: integendeel, een gebruinde huid werd een symbool van welzijn - iemand die in overvloed leeft, heeft tenslotte veel tijd te besteden in de frisse lucht en de zon. Zonnen werd in de jaren 40 stevig in de mode. XX eeuw - op voorstel van de Franse modetrendsetter Coco Chanel. Maar mensen begonnen zonnen al eerder, in het begin van de 20e eeuw, te associëren met gezondheid, toen ze een methode voor de behandeling van zonnestralen voorstelden, genaamd heliotherapie, en tot in de jaren '40 en '50. XX eeuw de artsen geloofden oprecht dat iedereen op deze manier behandeld kon worden.
De populariteit van bruinen in de zon als teken van gezondheid, welzijn en mode duurde tientallen jaren, en niemand twijfelde aan de voordelen van bruinen. Zonnebaden heeft inderdaad een uitstekend versterkend effect: de stofwisseling neemt toe, de werking van de endocriene klieren verbetert, de hoeveelheid hemoglobine neemt toe, vitamine D wordt gesynthetiseerd (het is vooral belangrijk tijdens de zwangerschap om rachitis bij de foetus te voorkomen en om osteoporose te voorkomen bij ouderen). Zonnestralen hebben een uitgesproken antidepressief effect, ze dragen bij aan een positieve dynamiek bij de behandeling van psoriasis, atopische dermatitis, verschillende vormen van ichthyosis, enz. De snelle verspreiding van huidkanker en de afname van de ozonlaag in de afgelopen jaren hebben echter twijfel doen rijzen over de onbetwistbaarheid van de voordelen van bruinen. Er is een moeilijke ‘anti-bruiningscampagne’ begonnen: de afgelopen decennia hebben mensen vast geloofd in de voordelen van bruinen, en het bleek moeilijk om hen te overtuigen. Tientallen jaren lang vonden de meeste leden van het blanke ras een gebruinde huid bijzonder aantrekkelijk; bruinen werd geassocieerd met gezondheid, ontspanning, sport en succes, maar na verloop van tijd begon bruinen uit de mode te raken, althans bruinen tegen elke prijs. Tegenwoordig zijn veel mensen zich al bewust van de noodzaak om hun huid te beschermen tegen de zon en het gevaar van huidkanker, en toch zijn de meeste mensen ervan overtuigd dat bruinen eerder gunstig dan schadelijk is.
Zonder UV-straling is het leven op aarde natuurlijk onmogelijk - dit is een bekend feit. Sinds de tijd van het oude Egypte wordt de zon vergoddelijkt als de gever van vitale energie ‘ankh’, die ieder mens door het aardse leven leidt en de uitverkorenen in het hiernamaals begeleidt.
Wat is UV-straling en hoe kunnen de tegenstrijdige effecten ervan op het menselijk lichaam worden verklaard? Zonlicht bestaat uit stralen met verschillende golflengten: UV-straling, infrarood en zichtbare straling. De gevaarlijkste daarvan in termen van huidbeschadiging en de behoefte aan bescherming is UV-straling, die is onderverdeeld in UVA (320-380 nm), UV-B (280-320 nm) en UV-C (200-280 nm). . UV-C is de meest schadelijke straling voor flora en fauna, maar wordt grotendeels geabsorbeerd door de ozonlaag in de stratosfeer en bereikt het aardoppervlak niet. Lange tijd werd de meeste aandacht besteed aan UVB-stralen, waarvan de werking voornamelijk gebaseerd is op de verwijding van de bloedvaten in de dermis, maar de belangrijkste daardoor veroorzaakte veranderingen vinden plaats in de epidermis. UV-B-stralen zijn verantwoordelijk voor het optreden van zonnebrand, wat op zijn beurt in de toekomst in deze gebieden huidkanker kan veroorzaken.
De cumulatieve effecten van UV-A-stralen kunnen echter veel meer schade aanrichten dan UV-B. Hoewel UVB-stralen 1000 keer zoveel energie hebben als UVA, wordt 90% van de UVB-stralen geblokkeerd door het stratum corneum van de epidermis, terwijl 50-60% van de UVA-stralen diep in de huid kan doordringen. Deze stralen dringen dus door in de papillaire en reticulaire lagen van de dermis en verminderen de elasticiteit en stevigheid ervan, waardoor rimpels, plooien, gepigmenteerde en keratotische huiduitslag ontstaan als gevolg van vroegtijdige veroudering van de huid. Het is belangrijk op te merken dat tekenen van veroudering door licht al kunnen worden waargenomen lang voordat de symptomen van leeftijdsgebonden huidveroudering optreden, maar deze veranderingen verschijnen alleen op blootgestelde plaatsen die zijn blootgesteld aan zonlicht (nek, decolleté, gezicht, onderarmen en handen). De meeste klinische manifestaties zijn te wijten aan huidveranderingen.
Spectrum A-stralen werken voornamelijk indirect en bevorderen de productie van vrije zuurstofradicalen, die op hun beurt lipideperoxidatie en transcriptiefactoren activeren en kunnen leiden tot breuken in deoxyribonucleïnezuurketens (DNA). Tegelijkertijd hebben UV-B-stralen, die tot op zekere hoogte ook vrije vormen van zuurstof kunnen produceren, vooral een direct schadelijk effect op DNA door de directe activering van transcriptiefactoren: activerend eiwit (AP-1) en nucleaire factor (NF-kB). Deze factoren veroorzaken de productie van metalloproteïnasen in de cel – enzymen die een hoge proteolytische activiteit hebben tegen celopbouwende eiwitten.
Er is nog een groep fotodermatosen, die acuut en chronisch kunnen zijn; deze omvatten porfyrie (late cutane, bonte, erytropoëtische protoporfyrie), pellagra, xeroderma pigmentosum en dermatosen verergerd door blootstelling aan zonlicht (lupus erythematosus, actinische porokeratose, rosacea, herpes, enz.).
Een heel belangrijk aspect van de negatieve impact van zonnestralen zijn ook kwaadaardige huidtumoren. De grootste zorg onder dermatologen en oncologen is de gestage verspreiding van melanoom, de gevaarlijkste kwaadaardige huidtumor, die 2% van alle vormen van kanker vertegenwoordigt. Dit geldt vooral voor kinderen en jongeren met fototype I en II (blonde en roodharige mensen die altijd verbranden in de zon, maar nooit bruin worden of moeilijk bruinen). Omdat de ozonlaag van de atmosfeer de afgelopen decennia dunner is geworden, voorspellen wetenschappers een aanzienlijke toename van de incidentie van huidkanker.
Er bestaat geen twijfel dat er een direct verband bestaat tussen de totale hoeveelheid UV-straling en het voorkomen van huidkanker. Laten we enkele feiten presenteren die deze stelling bevestigen.
- 95% van alle huidkankers ontstaat in delen van de huid die voortdurend aan zonlicht worden blootgesteld (gezicht en hals).
- Mensen met een blanke huid die veel tijd buiten en in de zon doorbrengen, hebben veel meer kans op huidkanker dan kantoormedewerkers.
- In Azië, waar een witte huid als mooi wordt beschouwd en inwoners niet van zonnebaden houden, is huidkanker zeldzaam.
Ongeacht de pathogenese van een bepaalde ziekte, is de belangrijkste trigger bij de ontwikkeling van deze aandoeningen de perverse reactie van de huid op UV-straling. Daarom moet het hele scala aan therapeutische en preventieve maatregelen gericht zijn op bescherming tegen zonlicht. De huid heeft zijn eigen afweermechanismen. Met UV-straling beginnen er processen in te voorkomen die gericht zijn op bescherming tegen de schadelijke effecten van stralen: het stratum corneum wordt dikker (tegelijkertijd worden UVB-stralen geabsorbeerd in het stratum corneum), de pigmentatie neemt toe en er verschijnt een kleurtje (geïnduceerde melanine pigmentatie). Voor de meeste mensen is bruinen inderdaad een redelijk effectief middel om zich tegen zonnestralen te beschermen, maar op voorwaarde dat de blootstelling aan de zon op de huid niet te lang is en de huid de tijd heeft om te herstellen, aangezien de natuurlijke afweermechanismen van de huid niet onmiddellijk worden geactiveerd. geactiveerd. Daarnaast is er constitutionele melaninepigmentatie, die de kleur van de menselijke huid bepaalt en zes soorten kent: hoe meer melanine, hoe donkerder de huid en hoe hoger de mate van bescherming tegen blootstelling aan zonlicht. Dienovereenkomstig treffen fotodermatosen vaak mensen met een witte huid die helemaal niet of moeilijk bruin worden.
Laten we, als we verder gaan met de behandeling van fotodermatose, enkele zeer belangrijke aanbevelingen in herinnering brengen: blijf allereerst zo min mogelijk in de zon, verander indien nodig van baan, ga niet zonnebaden in direct zonlicht, gebruik voortdurend fotoprotectieve middelen, wees voorzichtig met medicijnen die een fotosensibiliserend effect hebben (tetracyclines - doxycycline, tetracycline; sulfonamiden; anticonceptiva; antischimmelmiddelen - griseofulvin; neuroleptica; diuretica - furosemide; psoralenen; niet-narcotische analgetica - naproxen; enz.). Voedingsmiddelen die furocoumarine bevatten, zoals limoen, vijgen, peterselie, mosterd, wortelen en selderij, bevatten ook fotosensibiliserende stoffen en kunnen de ziekte verergeren, evenals het gebruik van overmatige hoeveelheden parfum, vooral op het strand.
Het belangrijkste doel van de therapie voor alle soorten fotodermatosen is het verminderen van de lichtgevoeligheid. Daarom bestaat de eerstelijnsbehandeling voor patiënten uit geneesmiddelen met fotodesensibiliserende eigenschappen. Deze omvatten geneesmiddelen uit de chinolinereeks (delagil en plaquenil), β-caroteen, para-aminobenzoëzuur (O.L. Ivanov, 1997). Voor porfyrieën is het raadzaam nicotinezuur voor te schrijven, dat deel uitmaakt van de co-enzymen nicotinamide-adenine-dinucleotide en nicotinamide-adenine-dinucleotide-fosfaat, en deelneemt aan redoxprocessen, waardoor het gehalte aan porfyrines in het bloed wordt verlaagd. Bovendien omvat de complexe therapie voor fotodermatosen vitamine A en E, krachtige natuurlijke antioxidanten die verschillende stoffen beschermen tegen pathologische oxidatiereacties. Ook in cosmetica is het gebruik van antioxidanten mogelijk: extracten van druivenpitten, groene thee, ginkgo, kamille, zeedenschors, blauwe korenbloem, calendula officinalis.
Externe behandeling hangt af van de ernst van de ontstekingsreactie en omvat verschillende middelen: van lotions tot ontstekingsremmende zalven, waaronder corticosteroïden. Om de mate van lichtgevoeligheid actiever te verminderen, worden enterosorbentia, hemosorptie en plasmaferese voorgeschreven.
Het assortiment bleekmiddelen voor lentigo voor plaatselijke toepassing is niet zo groot. Deze omvatten azelaïnezuur, arbutine, zoethoutextract en andere stoffen van plantaardige oorsprong, ascorbinezuur, hydrochinon, kojinezuur, plaatselijke corticosteroïden (lage potentie, d.w.z. zwakke werking), retinoïden, rucinol (M.V. Khaldina, M.V. Cherkasova, 2005).
Rekening houdend met de morfologische veranderingen die optreden in de huid tijdens chronische fotodermatose, zijn de inspanningen van dermatologen er vooral op gericht om de huid te helpen terugkeren naar haar normale toestand. Sinds midden jaren 80. XX eeuw De meest populaire middelen in de strijd tegen fotoveroudering zijn fenol (diepe peeling) en trichloorazijnzuur (medium peeling), die op huidniveau de proliferatie van fibroblasten stimuleren en de degeneratie van collageen vertragen. Deze technieken zijn vandaag de dag nog steeds relevant. Maar in de jaren negentig werd de aandacht van dermatologen getrokken door α-hydroxyzuren - glycolzuur, melkzuur, citroenzuur, wijnsteenzuur, appelzuur. Glycolzuur, dat goed in de dermis doordringt, wordt meestal gebruikt om de huid te behandelen die is beschadigd door UV-straling. Door tijdens het peelen een hoge concentratie glycolzuur (50-70%) te gebruiken, kun je niet alleen een exfoliërend effect bereiken, maar ook de fibroblasten stimuleren met een aanzienlijke toename van de collageenproductie.
Huidexfoliatie kan worden uitgevoerd met behulp van hardwaremethoden - met behulp van dermabrasie en laserresurfacing. Deze procedures zijn echter vrij duur en mogen alleen in medische instellingen worden uitgevoerd.
Mesotherapie waarbij gebruik wordt gemaakt van mesotherapeutische geneesmiddelen zoals hyaluronzuur, placenta- en foetale weefselextracten en nucleotiden (X-ADN) wordt als een veelbelovende methode beschouwd.
Momenteel is de technologie van intens pulserend licht, gebruikt in de strijd tegen fotoveroudering en gebaseerd op de techniek van selectieve fotothermolyse, van groot belang. Een krachtige lichtpuls gegenereerd door een xenon-flitslamp wordt voorgefilterd om gevaarlijke UV-straling te verwijderen en met behulp van een saffierkristal doorgestuurd naar een fluorescerend filter, dat, afhankelijk van de “impregnering” met speciale stoffen, golven kan overbrengen en bovendien uitzenden in het bereik van 535 tot 1000 nm. Hierbij wordt gebruik gemaakt van gefilterd licht dat in een bepaald deel van het spectrum wordt versterkt door het fluorescentie-effect. Dit licht beïnvloedt, afhankelijk van de golflengte, melanine, hemoglobine en collageen. Klinische onderzoeken hebben aangetoond dat het selectief verwarmen van dermaal collageen tot 55°C een voortdurende vorming van nieuw collageen veroorzaakt. Een toename van de collageensynthese begint 8-10 weken na de laatste sessie en houdt 6-12 maanden aan. Het biochemische mechanisme van de methode is gebaseerd op fotothermische stimulatie van fibroblasten, die collageen actief beginnen te synthetiseren.
De belangrijkste rol bij de preventie van fotodermatosen is weggelegd voor fotoprotectieve middelen, die aan strenge eisen moeten voldoen, namelijk stralen over een breed bereik absorberen, bestand zijn tegen licht, hitte en water, een laag penetrerend vermogen hebben door het stratum corneum, veilig zijn, niet toxische, kankerverwekkende of sensibiliserende werking, voorkomt effectief de verschijning van zichtbare (zonnebrand) en onzichtbare (fotoveroudering, fotodermatose, carcinogenese) effecten van UV-straling.
Zonnebrandmiddelen bevatten fysieke of chemische filters die de zonnestralen blokkeren. Fysisch zijn minerale verbindingen van titanium of zink; ze blijven op het huidoppervlak en blokkeren, net als kleine spiegels, de zonnestraling door de stralen te reflecteren. Chemische filters vangen UV-stralen op en zetten deze om in warmte die onschadelijk is voor de huid. De nieuwste generatie filters beschermt de huid niet alleen tegen UV-B, maar ook tegen UV-A-stralen. Het belangrijkste criterium bij het kiezen van een bepaald fotoprotectief product is de zonbeschermingsfactor (SPF).
In 1956 introduceerde M. Schulze het concept van de zonnebeschermingsfactor en stelde deze vast als de verhouding tussen de minimale erytheemdosis (MED) van de huid beschermd door een UV-filter en de MED van een onbeschermde huid na 24 uur bestraling (MED werd visueel beoordeeld ). Een zonnebeschermingsindex van 60 betekent bijvoorbeeld dat de UV-dosis die nodig is om erytheem met bescherming te veroorzaken 60 keer groter is dan zonder bescherming. Het gebruik van een filter met een index van 60 betekent echter niet dat u 60 keer langer aan de zon wordt blootgesteld.
Sinds enkele jaren wordt een reeks preparaten, Photoderm MAX, met een maximale zonnebeschermingsfactor (SPF) van 100, gebruikt voor de behandeling en preventie van lichtgevoelige dermatosen, wat aangeeft hoe vaak dit product de natuurlijke bescherming van de huid verhoogt . Deze medicijnen zijn speciaal ontwikkeld door het Franse bedrijf Bioderma voor de preventie en behandeling van fotodermatose en voor gebruik bij patiënten die om verschillende redenen blootstelling aan zonlicht niet kunnen verdragen. Tegelijkertijd is het voordeel van deze serie de aanwezigheid van fotoprotectieve producten voor elk huidtype (er wordt een crème geproduceerd voor de normale en droge gezichtshuid, een emulsie voor de vette huid, een melk voor het lichaam en een foundation voor dyschromie, zoals vitiligo). Een van de voordelen van de preparaten uit de Photoderm MAX-serie kan worden beschouwd als de aanwezigheid daarin van een voorheen ongebruikt organisch scherm “Tinosorb M”, dat zonlicht absorbeert als een organisch filter zonder de huid te penetreren, en dit reflecteert als een mineraal scherm, waardoor optimale bescherming wordt geboden. fotoprotectie tegen UVA- en UV-B-stralen.
Naast de aangegeven serie medicijnen kan een serie producten met hoge bescherming tegen UV-A- en UV-B-stralen, Antgelios, van het Franse farmaceutische laboratorium La Roche-Posay, worden gebruikt. De producten zijn gebaseerd op thermaal water van La Roche-Posay en omvatten het Anthelios MEXORYL SX- en MEXORYL XL-filtersysteem, die optimale bescherming bieden tegen UV-stralen en schade aan het lichaam als gevolg van zonnestraling voorkomen.
Er wordt ook gebruik gemaakt van een zonbeschermingsassortiment met thermaal water van het dermatologisch laboratorium van Aven, inclusief producten voor de gevoelige en overgevoelige huid (niet bestand tegen chemische filters en aromatische geuren) voor kinderen en volwassenen. De serie bevat een nieuwe generatie MPI-SORB-schermen die de huid niet alleen beschermen tegen korte UV-A- en UV-B-stralen, maar ook tegen lange UV-A-stralen, die een schadelijk effect hebben op de diepere lagen van de huid.
Tot slot zou ik willen opmerken dat u uw gezondheid moet behandelen als een geschenk dat moet worden beschermd, en niet te vergeten de noodzaak van een “redelijke” houding ten opzichte van de zon en het gebruik van fotoprotectieve middelen.
O. Yu.Olisova, Doctor in de medische wetenschappen, hoogleraar
MMA im. I. M. Sechenova, Moskou
Lees ook:
|



