
Le vacanze sono alle porte e stai già facendo le valigie, quindi non dimenticare di portare con te il prodotto giusto che proteggerà la tua pelle dai raggi solari, principale causa dell'invecchiamento del viso. MedAboutMe ti spiegherà come scegliere un prodotto e utilizzarlo.
Per comprendere quanto siano dannosi gli effetti delle radiazioni solari sulla pelle, è sufficiente confrontare le zone esposte alle radiazioni con quelle raramente esposte al sole. Presta attenzione allo spessore della pelle, alla densità e alla presenza di macchie di pigmento: questi cambiamenti sono visibili anche ad occhio nudo. Ma per una valutazione più dettagliata del danno causato, cosmetologi e dermatologi utilizzano le lampade di Wood.
Secondo la ricerca, oltre l'80% dei casi di invecchiamento precoce della pelle della zona del viso sono causati dall'esposizione alla luce solare.
Invecchiamento dai raggi del sole
L’invecchiamento avviene a 2 livelli:
- Interno - associato ai processi biologici che si verificano nel corpo: rallentamento della rigenerazione cellulare, riduzione della sintesi di collagene, desmosina e acido ialuronico, modifica dei livelli ormonali. Allo stesso tempo, la pelle può rimanere liscia, senza zone di iperpigmentazione, pur mantenendo le proporzioni geometriche del viso. A livello cellulare è possibile rilevare un deterioramento dell'afflusso di sangue al derma e un cambiamento nel rapporto tra i diversi tipi di collagene.
- Esterna - legata allo stile di vita: alimentazione, fumo, consumo di alcol, eccessiva esposizione alla luce solare portano ad un invecchiamento molto più rapido. Le manifestazioni caratteristiche dell'invecchiamento esterno includono: rughe, lentiggini, diminuzione del tono e dell'elasticità, diminuzione della forza e comparsa di vene varicose.
Una ricerca pubblicata sul Journal of American Medical Associations ha riportato che i bambini che utilizzavano la protezione solare con SPF 30 avevano dal 30 al 40% in meno di probabilità di sviluppare le lentiggini rispetto ai bambini che non utilizzavano la protezione solare.
Per classificare la gravità dei segni di danno cutaneo, R.G. Glogau ha sviluppato una scala speciale, secondo la quale si possono distinguere 4 gradi di gravità del fotoinvecchiamento:
- assenza di rughe - pigmentazione moderata (non più di 2-5 elementi), assenza di focolai di cheratosi, rughe minimamente pronunciate,
- rughe "in movimento" - cambiamenti precoci legati all'età, accompagnati da cambiamenti nella pigmentazione, focolai palpabili ma invisibili di cheratosi, pieghe naso-labiali compaiono quando si sorride,
- rughe "in uno stato stabile" - pigmentazione pronunciata, vene varicose, ispessimento dell'epidermide, rughe sono costantemente visibili,
- "Solo rughe" - la pelle è di colore giallo-grigio, non ci sono aree senza rughe, sono possibili formazioni precancerose.
Quali cambiamenti si verificano nella pelle e perché?

Sono diversi i cambiamenti a cui è soggetta la pelle quando esposta alle radiazioni solari:
- assottigliamento della giunzione dermo-epidermica, che porta ad una diminuzione della forza e al deterioramento della nutrizione sia del derma che dell'epidermide,
- rallentando il processo di rinnovamento cellulare ed esfoliazione, a seguito del quale si formano accumuli di cellule morte sulla superficie e il viso acquisisce una tinta grigia, la pelle diventa più ruvida al tatto,
- riduzione dello spessore del derma di circa il 20% grazie all'inibizione della sintesi dei glicosaminoglicani (acido ialuronico),
- la struttura del collagene cambia. Con il fotoinvecchiamento si verifica una ridistribuzione dei tipi di fibre di collagene, che porta ad una perdita di elasticità e compattezza della pelle e il viso perde la sua “chiarezza” giovanile.
Si stima che nel 2005 negli Stati Uniti siano stati diagnosticati circa 60.000 casi di melanoma. Ogni anno vengono registrati più di 8.000 decessi dovuti a questa malattia.
La radiazione solare di tipo A rappresenta circa il 96,5% di tutta la radiazione che raggiunge la superficie terrestre in modo più o meno uniforme durante il giorno. I raggi UV-A possono causare melanoma e anche inibire la funzione immunitaria della pelle.
La radiazione di tipo B è del 3,5%. Il picco si verifica tra le 10:00 e le 16:00. È questa radiazione che può causare il cancro della pelle.
La radiazione solare provoca la mutazione e il decadimento di importanti elementi del derma.
Come scegliere la protezione per il viso
È molto importante che il prodotto contenga filtri dei raggi A e B, poiché ciò garantirà la massima protezione della pelle. Le informazioni sui filtri sono contenute sulla confezione del prodotto, così come le informazioni sull'SPF (fattore di protezione solare).
L'SPF 30 blocca il 97,5% e l'SPF 90 blocca il 98,7% della radiazione solare. Queste informazioni ti aiuteranno a risparmiare sul tuo acquisto.
I filtri solari si dividono in 2 tipologie:
- Fisico: disperde e riflette la radiazione UV. Se ne consiglia l'uso in caso di insolazione molto intensa, ad esempio se si va in spiaggia. I filtri fisici includono ossido di zinco e titanio. Una volta applicati, rimangono in superficie, ricoprendo la pelle con una pellicola bianca e non provocano reazioni allergiche.
- Chimico: utilizzato in combinazione con quelli fisici e aumenta il grado di protezione. Assorbono i raggi, che possono creare radicali liberi che danneggiano il derma. La composizione contiene sostanze organiche sintetiche che sono incolori e inodore, possono causare reazioni allergiche e possono penetrare nella pelle ed entrare nel flusso sanguigno. I componenti chimici includono: cinomati, acido para-aminobenzoico, salicilati, acido fenilbenzimamidazolsolfonico. Evitate quindi i filtri chimici nei prodotti destinati ai bambini sotto i 2 anni o se avete la pelle sensibile.
Regole per l'utilizzo dei filtri solari

Nel 98% dei casi la protezione solare viene utilizzata solo dopo l'arrivo in spiaggia, mentre è necessario applicare il prodotto 30 minuti prima di uscire al sole.
Per mantenere un viso giovane è necessario proteggere la pelle dall'esposizione ai raggi solari e utilizzare correttamente i cosmetici protettivi.
I filtri solari contengono sostanze chiamate filtri UV che possono proteggere la pelle dai danni del sole. Lo spettro della radiazione solare comprende le regioni ultraviolette (UV), visibili e infrarosse (IR). La percentuale di radiazioni UV è inferiore al 5%, ma è questa che ha l'effetto più potente sulla pelle. L'intensità della radiazione UV dipende dall'ora del giorno, dall'anno, dalla distanza dall'equatore e dall'altitudine sul livello del mare.
La gamma UV della radiazione solare è suddivisa in base all'intensità dell'effetto sulla pelle come segue: UV A (320 - 400 nm): provoca pigmentazione, invecchiamento precoce della pelle, carcinomi cutanei;
UV B (280 – 320 nm): provoca ustioni, pigmentazione, carcinomi cutanei;
UV C (100 – 280 nm): ha l'effetto più forte sui tessuti biologici. Viene in gran parte assorbito dall'atmosfera.
I filtri solari sono progettati principalmente per proteggere la pelle dai raggi UVA e UVB. Esistono filtri UV fisici e chimici.
I filtri UV fisici comprendono polveri inorganiche altamente disperse (ossido di ferro, silicio, alluminio, titanio e zinco) con elevata riflettività. I filtri chimici sono composti organici derivati da acido para-aminobenzoico, benzoimidazolo, benzofenone, canfora, acido gallico, cinnamati, salicilati e altri composti che convertono l'energia della radiazione solare in energia chimica e termica.
Un parametro quantitativo che caratterizza l'efficacia della protezione della pelle dalle radiazioni solari è il fattore di protezione solare (SPF). Il concetto di SPF è apparso negli anni '50 ed è entrato a far parte dell'industria cosmetica 40-30 anni fa. Si distinguono i seguenti livelli di SPF: basso - 2 -5; media - 6-11; alto - 12-19; molto alto - da 20 a 60.
A seconda della natura dei filtri e della loro quantità, il preparato può contenere un blocco sanitario completo (blocca i raggi A e B) o un blocco sanitario parziale (blocca selettivamente i raggi A o B). Un blocco sanitario completo viene utilizzato quando non si prende il sole e nei primi 3 giorni di esposizione al sole aperto, quando vengono eseguite procedure cosmetologiche relative a danni alla pelle (rimozione di tumori, pulizia meccanica, procedure di sbiancamento), nelle zone dei buchi dell’ozono.
Auto abbronzante. Il principio attivo nella composizione è il diidrossiacetone, che entra in una reazione chimica con la cheratina dello strato corneo dell'epidermide. Si verifica una reazione xantoproteica, a seguito della quale la pelle diventa gialla. Lo strato corneo superiore è colorato, la melanina non si forma. Non ha le proprietà protettive inerenti ad un'abbronzatura regolare. Forme di rilascio: lozione, panna liquida, latte, emulsioni dense. La reazione avviene 2 – 4 ore dopo l'applicazione. Deve essere applicato rapidamente e in modo uniforme in modo che gli strati non si sovrappongano. Si consiglia di esfoliare prima dell'applicazione. Scompare dopo 2-3 settimane, non è possibile lavarlo via prima (ad esempio in caso di applicazione non uniforme)!
È necessario includere emollienti: vitamine A ed E (migliora il colore della pelle).
Data aggiunta: 2015-04-11; visualizzazioni: 67; Violazione del copyright
Nonostante un numero sufficiente di pubblicazioni dedicate alla fotodermatosi, i dermatologi prestano poca attenzione a questo problema. Il termine “fotodermatosi” si riferisce ad un’eccessiva reazione della pelle alla luce, solitamente alle radiazioni solari. Non esiste una classificazione unica
Nonostante un numero sufficiente di pubblicazioni dedicate alla fotodermatosi, i dermatologi prestano poca attenzione a questo problema. Il termine “fotodermatosi” si riferisce ad un’eccessiva reazione della pelle alla luce, solitamente alle radiazioni solari. Non esiste una classificazione univoca, ma è generalmente accettata la suddivisione delle fotodermatosi in acute e croniche. Nelle fotodermatosi acute si distinguono reazioni fototossiche e fotoallergiche alla luce solare. Queste reazioni sono causate dall'azione combinata della luce solare e di un agente chimico (piante, farmaci, cosmetici, ecc.). Nel primo caso, le reazioni possono svilupparsi in qualsiasi persona e manifestarsi come una scottatura solare (eritema, gonfiore, vescicole seguite da iperpigmentazione), mentre nell'altro si osservano solo in persone sensibilizzate, sono mediate da meccanismi immunitari e si esprimono clinicamente attraverso eruzioni cutanee sotto forma di papule, vescicole, essudazione, ecc.). Infine, le fotodermatosi idiopatiche possono essere acute; tra queste rientrano le reazioni alla luce salina, accomunate dal termine collettivo generale “fotodermatosi polimorfica”, in cui non è possibile stabilire la causa della malattia. Per tutte le fotodermatosi, le zone cutanee più sensibili sono le zone esposte al sole: viso, orecchie, collo, décolleté, dorso degli arti superiori, dove solitamente si localizzano gli eritemi.
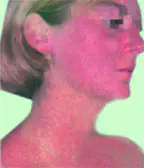
Le fotodermatosi croniche sono caratterizzate da una varietà di manifestazioni cliniche dovute all'esposizione prolungata alla luce solare, che portano all'invecchiamento precoce della pelle (cheratosi solare, lentigo senile, reticoloide attinico
e così via.). La gravità delle manifestazioni cliniche è direttamente correlata all'effetto cumulativo dei raggi ultravioletti (UV). Ne soffrono innanzitutto le persone esposte per lungo tempo alla luce solare diretta (a causa del lavoro all'aperto, dell'esposizione regolare al sole, della vita in zone geografiche meridionali, soprattutto quando si tratta di persone con fototipo I-III). Recentemente, il ruolo dell'abbronzatura è stato particolarmente notato nello sviluppo della malattia.
Oggi tutti sanno bene che un’eccessiva esposizione ai raggi solari è dannosa per la nostra pelle. Dermatologi e cosmetologi hanno sempre sostenuto che la radiazione ultravioletta è la peggiore tra tutti i fattori esterni.
L’abbronzatura cominciò ad essere considerata simbolo di salute solo dopo la rivoluzione industriale. Prima di ciò, la pelle chiara era “valutata” come prova di ricchezza, benessere e assenza della necessità di lavorare fuori casa ed esporre il proprio corpo al sole. Ma arrivò la rivoluzione industriale e l'atteggiamento nei confronti dell'abbronzatura cambiò: al contrario, la pelle abbronzata divenne un simbolo di benessere - dopotutto, una persona che vive nell'abbondanza ha molto tempo da trascorrere all'aria aperta e al sole. L'abbronzatura divenne saldamente di moda negli anni '40. XX secolo - su suggerimento della trendsetter della moda francese Coco Chanel. Ma la gente cominciò ad associare l'abbronzatura alla salute già prima, all'inizio del 1900, quando proposero un metodo per trattare i raggi solari chiamato elioterapia, e fino agli anni '40 e '50. XX secolo i medici credevano sinceramente che tutti potessero essere curati in questo modo.
La popolarità dell'abbronzatura come segno di salute, benessere e moda durò per diversi decenni e nessuno dubitava dei benefici dell'abbronzatura. Infatti, prendere il sole ha un eccellente effetto rinforzante: aumenta il metabolismo, migliora il funzionamento delle ghiandole endocrine, aumenta la quantità di emoglobina, viene sintetizzata la vitamina D (è particolarmente importante durante la gravidanza per prevenire il rachitismo nel feto, nonché per prevenire l'osteoporosi negli anziani). I raggi solari hanno un effetto antidepressivo pronunciato, contribuiscono a dinamiche positive nel trattamento della psoriasi, della dermatite atopica, di varie forme di ittiosi, ecc. Tuttavia, la rapida diffusione del cancro della pelle e la diminuzione dello strato di ozono negli ultimi anni hanno mettere in dubbio l'indiscutibilità dei benefici dell'abbronzatura. È iniziata una difficile “campagna antiabbronzatura”: negli ultimi decenni le persone hanno creduto fermamente nei benefici dell'abbronzatura, ed è stato difficile convincerle. Per diversi decenni, la maggior parte dei membri della razza bianca trovò la pelle abbronzata particolarmente attraente; l'abbronzatura era associata alla salute, al relax, allo sport, al successo, ma col tempo l'abbronzatura cominciò a passare di moda, almeno l'abbronzatura ad ogni costo. Al giorno d'oggi molte persone sono già consapevoli della necessità di proteggere la propria pelle dal sole e del pericolo di cancro alla pelle, eppure la maggior parte delle persone è convinta che l'abbronzatura sia più benefica che dannosa.
Naturalmente senza i raggi UV la vita sulla Terra è impossibile: questo è un fatto ben noto. Sin dai tempi dell'Antico Egitto, il sole è stato divinizzato come donatore di energia vitale “ankh”, guidando ogni persona attraverso la vita terrena e accompagnando gli eletti nell'aldilà.
Cos'è la radiazione UV e come si spiegano i suoi effetti così contraddittori sul corpo umano? La luce solare è costituita da raggi di diverse lunghezze d'onda: radiazione UV, infrarossa e radiazione visibile. Le più pericolose in termini di danni alla pelle e di necessità di protezione sono le radiazioni UV, che si suddividono in UVA (320-380 nm), UV-B (280-320 nm) e UV-C (200-280 nm). . Gli UV-C sono le radiazioni più dannose per la flora e la fauna, ma vengono assorbite principalmente dallo strato di ozono della stratosfera e non raggiungono la superficie terrestre. Per molto tempo l'attenzione principale è stata rivolta ai raggi UVB, la cui azione si basa principalmente sulla dilatazione dei vasi sanguigni nel derma, ma i principali cambiamenti da essi causati avvengono nell'epidermide. I raggi UV-B sono responsabili della comparsa di scottature solari che, a loro volta, possono causare in futuro il cancro della pelle in queste aree.
Tuttavia, gli effetti cumulativi dei raggi UV-A possono causare molti più danni rispetto ai raggi UV-B. Sebbene i raggi UVB abbiano un'energia 1000 volte superiore a quella degli UVA, il 90% dei raggi UVB vengono bloccati dallo strato corneo dell'epidermide, mentre il 50-60% dei raggi UVA sono in grado di penetrare in profondità nella pelle. Pertanto, penetrando negli strati papillari e reticolari del derma, questi raggi ne riducono l'elasticità e la compattezza, provocando la comparsa di rughe, pieghe, eruzioni pigmentate e cheratosiche a seguito dell'invecchiamento precoce della pelle. È importante notare che i segni del fotoinvecchiamento possono essere osservati molto prima che compaiano i sintomi dell'invecchiamento cutaneo legato all'età, ma questi cambiamenti compaiono solo nelle zone esposte alla luce solare (collo, décolleté, viso, avambracci e mani). La maggior parte delle manifestazioni cliniche sono dovute a cambiamenti dermici.
I raggi dello spettro A agiscono principalmente indirettamente, promuovendo la produzione di radicali liberi dell'ossigeno, che, a loro volta, attivano la perossidazione lipidica, i fattori di trascrizione e possono portare alla rottura delle catene dell'acido desossiribonucleico (DNA). Allo stesso tempo, i raggi UV-B, che in una certa misura sono anche in grado di produrre forme libere di ossigeno, hanno principalmente un effetto dannoso diretto sul DNA attraverso l’attivazione diretta dei fattori di trascrizione: proteina attivante (AP-1) e fattore nucleare (NF-kB). Questi fattori innescano la produzione di metalloproteinasi nella cellula, enzimi che hanno un’elevata attività proteolitica contro le proteine che costruiscono le cellule.
Esiste un altro gruppo di fotodermatosi, che possono essere acute e croniche; tra queste ricordiamo la porfiria (protoporfiria tardiva cutanea, variegata, eritropoietica), la pellagra, lo xeroderma pigmentoso e le dermatosi aggravate dall'esposizione alla luce solare (lupus eritematoso, porocheratosi attinica, rosacea, herpes, ecc.).
Un aspetto molto importante dell'impatto negativo dei raggi solari sono anche i tumori maligni della pelle. La preoccupazione maggiore tra dermatologi e oncologi è la costante diffusione del melanoma, il tumore maligno della pelle più pericoloso, che rappresenta il 2% di tutti i tumori. Ciò è vero soprattutto per i bambini e i ragazzi con fototipo I e II (persone bionde e rosse che si scottano sempre al sole, ma non si abbronzano mai o si abbronzano con difficoltà). Poiché negli ultimi decenni lo strato di ozono dell’atmosfera si è assottigliato, gli scienziati prevedono un aumento significativo dell’incidenza del cancro della pelle.
Non c’è dubbio che esiste una relazione diretta tra la quantità totale di radiazioni UV e l’incidenza del cancro della pelle. Presentiamo alcuni fatti che confermano questa tesi.
- Il 95% di tutti i tumori della pelle si sviluppano in aree della pelle costantemente esposte alla luce solare (viso e collo).
- Le persone dalla pelle bianca che trascorrono molto tempo all’aria aperta e al sole hanno molte più probabilità di contrarre il cancro della pelle rispetto agli impiegati.
- In Asia, dove la pelle bianca è considerata bella e i residenti non amano prendere il sole, il cancro della pelle è raro.
Indipendentemente dalla patogenesi di una particolare malattia, il principale fattore scatenante nello sviluppo di queste condizioni è la reazione perversa della pelle ai raggi UV, pertanto l'intera gamma di misure terapeutiche e preventive dovrebbe mirare alla protezione dalla luce solare. La pelle ha le sue difese. Con l'irradiazione UV, iniziano a verificarsi processi volti a proteggere dagli effetti dannosi dei raggi: lo strato corneo si ispessisce (allo stesso tempo, i raggi UVB vengono assorbiti nello strato corneo), la pigmentazione aumenta e appare l'abbronzatura (melanina indotta pigmentazione). In effetti, per la maggior parte delle persone, l'abbronzatura è un mezzo di protezione dai raggi solari abbastanza efficace, ma a condizione che l'esposizione al sole sulla pelle non sia troppo lunga e che la pelle abbia il tempo di riprendersi, poiché i meccanismi di difesa naturale della pelle non vengono attivati immediatamente. attivato. Inoltre, esiste una pigmentazione costituzionale della melanina, che determina il colore della pelle di una persona e ha sei tipi: maggiore è la melanina, più scura è la pelle e maggiore è il grado di protezione dall’esposizione alla luce solare. Di conseguenza, la fotodermatosi colpisce spesso le persone con la pelle bianca che non si abbronzano affatto o si abbronzano con difficoltà.
Passando alla cura delle fotodermatosi, ricordiamo alcune raccomandazioni molto importanti: innanzitutto esporsi al sole il meno possibile, cambiare lavoro se necessario, non esporsi ai raggi diretti, utilizzare costantemente agenti fotoprotettivi, fare attenzione ai farmaci che hanno un effetto fotosensibilizzante (tetracicline - doxiciclina, tetraciclina; sulfamidici; contraccettivi; antifungini - griseofulvina; neurolettici; diuretici - furosemide; psoraleni; analgesici non narcotici - naprossene; ecc.). Anche gli alimenti contenenti furocumarina, come lime, fichi, prezzemolo, senape, carote e sedano, contengono sostanze fotosensibilizzanti e possono aggravare la malattia, così come l'uso eccessivo di profumo, soprattutto in spiaggia.
L'obiettivo principale della terapia per tutti i tipi di fotodermatosi è ridurre la fotosensibilità, pertanto il trattamento di prima linea per i pazienti sono farmaci con proprietà fotodesensibilizzanti. Questi includono i farmaci della serie delle chinoline (delagil e platesnil), β-carotene, acido para-aminobenzoico (O. L. Ivanov, 1997). Per le porfirie è consigliabile prescrivere l'acido nicotinico, che fa parte dei coenzimi nicotinamide adenina dinucleotide e nicotinammide adenina dinucleotide fosfato, e partecipa ai processi redox, riducendo il contenuto di porfirine nel sangue. Inoltre, la terapia complessa per la fotodermatosi comprende le vitamine A ed E, che sono potenti antiossidanti naturali che proteggono varie sostanze dalle reazioni di ossidazione patologiche. L'utilizzo di antiossidanti è possibile anche in cosmetica: estratti di vinaccioli, tè verde, ginkgo, camomilla, corteccia di pino marittimo, fiordaliso blu, calendula officinalis.
Il trattamento esterno dipende dalla gravità della reazione infiammatoria e comprende vari mezzi, dalle lozioni agli unguenti antinfiammatori, compresi i corticosteroidi. Per ridurre più attivamente il grado di fotosensibilità, vengono prescritti enterosorbenti, emosorbimento e plasmaferesi.
La gamma di agenti sbiancanti per lentigo per applicazione topica non è così ampia. Questi includono acido azelaico, arbutina, estratto di liquirizia e altre sostanze di origine vegetale, acido ascorbico, idrochinone, acido cogico, corticosteroidi topici (a bassa potenza, cioè azione debole), retinoidi, rucinolo (M. V. Khaldina, M. V. Cherkasova, 2005).
Tenendo conto dei cambiamenti morfologici che si verificano nella pelle durante la fotodermatosi cronica, gli sforzi dei dermatologi sono principalmente volti ad aiutare la pelle a tornare al suo stato normale. Dalla metà degli anni '80. XX secolo I mezzi più utilizzati nella lotta al fotoinvecchiamento sono il fenolo (peeling profondo) e l'acido tricloroacetico (peeling medio), che a livello dermico stimolano la proliferazione dei fibroblasti e rallentano la degenerazione del collagene. Queste tecniche sono ancora attuali oggi. Ma negli anni '90 l'attenzione dei dermatologi fu attratta dagli α-idrossiacidi: glicolico, lattico, citrico, tartarico, malico. L'acido glicolico, che penetra bene nel derma, viene spesso utilizzato per trattare la pelle danneggiata dai raggi UV. Utilizzando un'alta concentrazione di acido glicolico (50–70%) durante il peeling, è possibile ottenere non solo un effetto esfoliante, ma anche stimolare i fibroblasti con un aumento significativo della produzione di collagene.
L'esfoliazione della pelle può essere eseguita utilizzando metodi hardware, utilizzando la dermoabrasione e il resurfacing laser. Tuttavia, queste procedure sono piuttosto costose e dovrebbero essere eseguite solo in istituti medici.
La mesoterapia con farmaci mesoterapici come acido ialuronico, estratti di placenta e tessuto fetale e nucleotidi (X-ADN) è considerata un metodo molto promettente.
Attualmente, di grande interesse è la tecnologia della luce pulsante intensa, utilizzata nella lotta al fotoinvecchiamento e basata sulla tecnica della fototermolisi selettiva. Un potente impulso di luce generato da una lampada flash allo xeno viene prefiltrato per rimuovere le pericolose radiazioni UV e trasmesso tramite un cristallo di zaffiro a un filtro fluorescente che, a seconda dell'"impregnazione" con sostanze speciali, può trasmettere ed emettere inoltre onde in l'intervallo da 535 a 1000 nm. Questo utilizza luce filtrata che viene potenziata in una certa parte dello spettro a causa dell'effetto fluorescenza. Questa luce, a seconda della sua lunghezza d'onda, colpisce la melanina, l'emoglobina e il collagene. Studi clinici hanno dimostrato che il riscaldamento selettivo del collagene dermico a 55°C provoca la formazione continua di nuovo collagene. L’aumento della sintesi del collagene inizia 8–10 settimane dopo l’ultima seduta e continua per 6–12 mesi. Il meccanismo biochimico del metodo si basa sulla stimolazione fototermica dei fibroblasti, che iniziano a sintetizzare attivamente il collagene.
Il ruolo principale nella prevenzione delle fotodermatosi spetta agli agenti fotoprotettivi, che devono soddisfare requisiti rigorosi, vale a dire assorbire i raggi su un'ampia gamma, essere resistenti alla luce, al calore, all'acqua, avere una bassa capacità di penetrazione attraverso lo strato corneo, essere sicuri, non tossica, cancerogena o sensibilizzante, prevengono efficacemente la comparsa degli effetti visibili (scottature solari) e invisibili (fotoinvecchiamento, fotodermatosi, cancerogenesi) delle radiazioni UV.
I filtri solari contengono filtri fisici o chimici che bloccano i raggi del sole. Fisici sono composti minerali di titanio o zinco; rimangono sulla superficie della pelle e, come piccoli specchi, bloccano la radiazione solare riflettendo i raggi. I filtri chimici catturano i raggi UV e li convertono in calore innocuo per la pelle. L'ultima generazione di filtri protegge la pelle non solo dai raggi UV-B, ma anche dai raggi UV-A. Il criterio principale nella scelta di un particolare prodotto fotoprotettivo è il fattore di protezione solare (SPF).
Nel 1956 M. Schulze introdusse il concetto di fattore di protezione solare e lo stabilì come il rapporto tra la dose eritematosa minima (MED) della pelle protetta da un filtro UV e la MED della pelle non protetta dopo 24 ore di irradiazione (la MED veniva valutata visivamente ). Un indice di protezione solare pari a 60, ad esempio, significa che la dose UV necessaria per produrre un eritema con protezione è 60 volte maggiore che senza protezione. Tuttavia, l'utilizzo di un filtro con indice 60 non implica un'esposizione al sole 60 volte più lunga.
Da diversi anni, per il trattamento e la prevenzione delle dermatosi fotosensibili, viene utilizzata una serie di preparati Photoderm MAX, con un fattore di protezione solare massimo (SPF) pari a 100, indicando quante volte questo prodotto aumenta la protezione naturale della pelle . Questi farmaci sono stati sviluppati dall'azienda francese Bioderma appositamente per la prevenzione e il trattamento della fotodermatosi e per l'uso in pazienti che, per vari motivi, non tollerano l'esposizione alla luce solare. Allo stesso tempo, il vantaggio di questa serie è la presenza di prodotti fotoprotettivi per qualsiasi tipo di pelle (viene prodotta una crema per la pelle del viso normale e secca, un'emulsione per la pelle grassa, un latte per il corpo e un fondotinta per la discromia, come la vitiligine). Uno dei vantaggi dei preparati della serie Photoderm MAX può essere considerata la presenza in essi di uno schermo organico precedentemente inutilizzato “Tinosorb M”, che assorbe la luce solare come un filtro organico senza penetrare nella pelle, e la riflette come uno schermo minerale, fornendo un'ottimale fotoprotezione dai raggi UVA - e UV-B.
Oltre alla serie di farmaci indicati, è possibile utilizzare una serie di prodotti ad alta protezione contro i raggi UV-A e UV-B, Antgelios, del laboratorio farmaceutico francese La Roche-Posay. I prodotti sono a base di acqua termale di La Roche-Posay e comprendono il sistema di filtri Anthelios MEXORYL SX e MEXORYL XL, che forniscono una protezione ottimale contro i raggi UV e prevengono i danni al corpo associati alle radiazioni solari.
Viene utilizzata anche una linea di protezione solare con acqua termale del laboratorio dermatologico Aven, che comprende prodotti per pelli sensibili e ipersensibili (non tolleranti ai filtri chimici e alle fragranze aromatiche) per bambini e adulti. La serie contiene schermi MPI-SORB di nuova generazione che proteggono la pelle non solo dai raggi UV-A e UV-B corti, ma anche dai raggi UV-A lunghi, che hanno un effetto dannoso sugli strati più profondi della pelle.
In conclusione, vorrei sottolineare che è necessario considerare la propria salute come un dono da proteggere, senza dimenticare la necessità di un atteggiamento “ragionevole” nei confronti del sole e dell'uso di agenti fotoprotettivi.
O. Yu. Olisova, Dottore in Scienze Mediche, prof
MMA im. I. M. Sechenova, Mosca
Leggi anche:
|



