
Ferien kommer snart, og du er allerede ved at pakke kufferten, så glem ikke at tage det rigtige produkt, der vil beskytte din hud mod solens stråler - hovedårsagen til ansigtets aldring. MedAboutMe vil fortælle dig, hvordan du vælger et produkt og bruger det.
For at forstå, hvor skadelige virkningerne af solstråling er på huden, er det nok at sammenligne de områder, der udsættes for stråling, med dem, der sjældent udsættes for solen. Vær opmærksom på hudens tykkelse, tæthed og tilstedeværelsen af pigmentpletter - disse ændringer er synlige selv med det blotte øje. Men for en mere detaljeret vurdering af de forårsagede skader bruger kosmetologer og hudlæger Wood-lamper.
Ifølge forskning er mere end 80% af tilfældene af for tidlig aldring af huden i ansigtsområdet forårsaget af udsættelse for sollys.
Ældning fra solens stråler
Aldring sker på 2 niveauer:
- Internt - forbundet med biologiske processer, der forekommer i kroppen: sænkning af celleregenerering, reduktion af syntesen af kollagen, desmosin og hyaluronsyre, ændring af hormonelle niveauer. Samtidig kan huden forblive glat, uden områder med hyperpigmentering, samtidig med at de geometriske proportioner af ansigtet bevares. På celleniveau er det muligt at påvise en forringelse af blodforsyningen til dermis og en ændring i forholdet mellem forskellige typer kollagen.
- Eksternt - relateret til livsstil: ernæring, rygning, indtagelse af alkohol, overdreven eksponering for sollys fører til, at aldring sker meget hurtigere. Karakteristiske manifestationer af ekstern aldring omfatter: rynker, fregner, nedsat tonus og elasticitet, nedsat styrke og udseendet af edderkopper.
Udgivet forskning i Journal of the American Medical Associations rapporterede, at børn, der brugte solcreme med SPF 30, var 30 til 40 % mindre tilbøjelige til at udvikle fregner sammenlignet med børn, der ikke brugte solcreme.
For at klassificere sværhedsgraden af tegn på hudskade skal R.G. Glogau har udviklet en speciel skala, ifølge hvilken 4 grader af sværhedsgrad af fotoaldring kan skelnes:
- fravær af rynker - moderat pigmentering (ikke mere end 2-5 elementer), fravær af foci af keratose, minimalt udtalte rynker,
- rynker "i bevægelse" - tidlige aldersrelaterede ændringer, ledsaget af ændringer i pigmentering, håndgribelige, men usynlige foci af keratose, nasolabiale folder vises, når du smiler,
- rynker "i en stabil tilstand" - udtalt pigmentering, edderkopper, fortykkelse af epidermis, rynker er konstant synlige,
- "Kun rynker" - huden er gul-grå i farven, der er ingen områder uden rynker, præcancerøse formationer er mulige.
Hvilke forandringer sker i huden og hvorfor?

Der er flere ændringer, som huden udsættes for, når den udsættes for solstråling:
- udtynding af den dermal-epidermale forbindelse, hvilket fører til et fald i styrke og forringelse af ernæringen af både dermis og epidermis,
- bremse processen med cellefornyelse og eksfoliering, som et resultat af hvilken ophobninger af døde celler dannes på overfladen, og ansigtet får en grå nuance, bliver huden mere ru at røre ved,
- reduktion i tykkelsen af dermis med ca. 20% på grund af hæmning af syntesen af glycosaminoglycaner (hyaluronsyre),
- strukturen af kollagen ændres. Med fotoældning sker der en omfordeling af kollagenfibertyper, hvilket fører til tab af elasticitet og fasthed i huden, og ansigtet mister sin ungdommelige "klarhed".
Anslået 60.000 tilfælde af melanom blev diagnosticeret i USA i 2005. Mere end 8.000 dødsfald af denne sygdom registreres årligt.
Type A solstråling tegner sig for cirka 96,5 % af al stråling, der når jordens overflade nogenlunde ensartet i løbet af dagen. UV-A kan forårsage melanom og også hæmme hudens immunfunktion.
Type B-stråling er 3,5 %. Toppen sker mellem kl. 10.00 og 16.00. Det er denne stråling, der kan forårsage hudkræft.
Solstråling forårsager mutation og henfald af vigtige elementer i dermis.
Sådan vælger du ansigtsbeskyttelse
Det er meget vigtigt, at produktet indeholder filtre fra stråle A og B, da dette vil sikre maksimal beskyttelse af huden. Oplysninger om filtrene er indeholdt på produktets emballage, samt information om SPF (solbeskyttelsesfaktor).
SPF 30 blokerer 97,5 % og SPF 90 blokerer 98,7 % af solstrålingen. Disse oplysninger hjælper dig med at spare penge på dit køb.
Solcremer er opdelt i 2 typer:
- Fysisk - spred og reflekter UV-stråling. De anbefales til brug i meget intens sol, for eksempel hvis du skal på stranden. Fysiske filtre omfatter zink og titaniumoxid. Når de påføres, forbliver de på overfladen, dækker huden med en hvid film og forårsager ikke allergiske reaktioner.
- Kemisk - bruges i kombination med fysiske, og øger graden af beskyttelse. De absorberer stråler, som kan skabe frie radikaler, der beskadiger dermis. Sammensætningen indeholder syntetiske organiske stoffer, der er farve- og lugtløse, kan forårsage allergiske reaktioner og kan trænge ind i huden og komme ind i blodbanen. Kemiske komponenter omfatter: cinnomater, para-aminobenzoesyre, salicylater, phenylbenzimamidazolsulfonsyre. Undgå derfor kemiske filtre i produkter til børn under 2 år eller hvis du har følsom hud.
Regler for brug af solcremer

I 98 % af tilfældene bruges solcreme først efter ankomst til stranden, mens den bør påføres 30 minutter før man går ud i solen.
For at bevare et ungdommeligt ansigt er det nødvendigt at beskytte huden mod sollys og bruge beskyttende kosmetik korrekt.
Solcremer indeholder stoffer kaldet UV-filtre, som kan beskytte huden mod solskader. Spektret af solstråling omfatter ultraviolette (UV), synlige og infrarøde (IR) områder. Andelen af UV-stråling er mindre end 5 %, men det er denne, der har den kraftigste effekt på huden. Intensiteten af UV-stråling afhænger af tidspunktet på dagen, året, afstanden fra ækvator og højden.
UV-området for solstråling er opdelt afhængigt af styrken af effekten på huden som følger: UV A (320 - 400 nm): forårsager pigmentering, for tidlig aldring af huden, hudkarcinomer;
UV B (280 – 320 nm): fører til forbrændinger, pigmentering, hudkarcinomer;
UV C (100 – 280 nm): har den stærkeste effekt på biologiske væv. Det absorberes stort set af atmosfæren.
Solcremer er primært designet til at beskytte huden mod UVA- og UVB-stråling. Der er fysiske og kemiske UV-filtre.
Fysiske UV-filtre omfatter stærkt dispergerede uorganiske pulvere (oxid af jern, silicium, aluminium, titanium og zink) med høj reflektionsevne. Kemiske filtre er organiske forbindelser afledt af para-aminobenzoesyre, benzoimidazol, benzophenon, kamfer, gallussyre, kanel, salicylater og andre forbindelser, der omdanner solstrålingens energi til kemisk og termisk energi.
En kvantitativ parameter, der karakteriserer effektiviteten af at beskytte huden mod solstråling, er solbeskyttelsesfaktoren (SPF). Begrebet SPF dukkede op i 50'erne og blev en del af kosmetikindustrien for 40-30 år siden. Følgende SPF-niveauer skelnes: lav - 2 -5; gennemsnit - 6-11; høj - 12-19; meget høj - fra 20 til 60.
Afhængigt af arten af filtrene og deres mængde kan præparatet indeholde en komplet sanitetsblok (blokke stråle A og B) eller delvis sanitær blok (selektivt blokerer enten stråle A eller B). En fuld hygiejneblok bruges, når du ikke skal solbade og i de første 3 dage efter udsættelse for den åbne sol, når kosmetologiske procedurer udføres relateret til skader på huden (fjernelse af tumorer, mekanisk rensning, blegningsprocedurer), i områder med ozonhuller.
Selvbruner. Det aktive stof i sammensætningen er dihydroxyacetone, som indgår i en kemisk reaktion med keratinen i stratum corneum i epidermis. En xanthoproteinreaktion opstår, som et resultat af hvilken huden bliver gul. Det øvre stratum corneum er farvet, melanin dannes ikke. Den har ikke de beskyttende egenskaber, der ligger i en almindelig solbrun farve. Frigivelsesformer: lotion, flydende fløde, mælk, tykke emulsioner. Reaktionen indtræder 2 – 4 timer efter påføring. Det skal påføres hurtigt og jævnt, så lagene ikke overlapper hinanden. Det anbefales at eksfoliere før påføring. Det forsvinder efter 2-3 uger; du kan ikke vaske det af tidligere (for eksempel i tilfælde af ujævn påføring)!
Det er nødvendigt at inkludere blødgørende midler - vitamin A og E (forbedrer hudfarve).
Tilføjet dato: 2015-04-11; visninger: 67; krænkelse af ophavsret
På trods af et tilstrækkeligt antal publikationer, der er viet til fotodermatoser, er dermatologer meget opmærksomme på dette problem. Udtrykket "fotodermatose" refererer til en overdreven reaktion af huden på lys, normalt solstråling. Der er ingen enkelt klassifikation
På trods af et tilstrækkeligt antal publikationer, der er viet til fotodermatoser, er dermatologer meget opmærksomme på dette problem. Udtrykket "fotodermatose" refererer til en overdreven reaktion af huden på lys, normalt solstråling. Der er ingen enkelt klassifikation, men det er generelt accepteret at opdele fotodermatoser i akutte og kroniske. Ved akutte fotodermatoser skelnes der mellem fototoksiske og fotoallergiske reaktioner på sollys. Disse reaktioner er forårsaget af den kombinerede virkning af sollys og et kemikalie (planter, medicin, kosmetik osv.). I det første tilfælde kan reaktioner udvikle sig hos enhver person og opstå som en solskoldning (erytem, hævelse, blærer efterfulgt af hyperpigmentering), og i det andet tilfælde observeres de kun hos sensibiliserede mennesker, medieres af immunmekanismer og er klinisk udtrykt ved udslæt i form af papler, vesikler, gråd osv.). Endelig kan idiopatiske fotodermatoser være akutte; disse omfatter reaktioner på saltlys, forenet med den generelle samlebetegnelse "polymorf fotodermatose", hvor det ikke er muligt at fastslå årsagen til sygdommen. For alle fotodermatoser er de mest modtagelige områder af huden steder, der er udsat for solen: ansigt, ører, hals, décolleté, ryg på de øvre ekstremiteter, hvor udslæt normalt er lokaliseret.
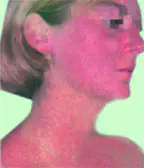
Kroniske fotodermatoser er karakteriseret ved en række kliniske manifestationer af langvarig eksponering for sollys, hvilket fører til for tidlig aldring af huden (solar keratose, senil lentigo, aktinisk retikuloid
og så videre.). Sværhedsgraden af kliniske manifestationer er direkte relateret til den kumulative effekt af ultraviolette stråler (UV). Først og fremmest lider mennesker, der er udsat for direkte sollys i lang tid (på grund af arbejde udenfor, regelmæssig soleksponering, bor i sydlige geografiske zoner, især når det kommer til mennesker med fototype I–III). På det seneste er garvningens rolle især blevet bemærket i udviklingen af sygdommen.
I dag er alle godt klar over, at overdreven udsættelse for sollys er skadeligt for vores hud. Dermatologer og kosmetologer har altid hævdet, at ultraviolet stråling er den værste blandt alle eksterne faktorer.
Solbadning begyndte først at blive betragtet som et symbol på sundhed efter den industrielle revolution. Før dette blev bleg hud "vurderet" som bevis på rigdom, velvære og fraværet af behovet for at arbejde uden for hjemmet og udsætte sin krop for solen. Men den industrielle revolution kom, og holdningen til garvning ændrede sig: Tværtimod blev solbrændt hud et symbol på velvære - trods alt har en person, der lever i overflod, meget tid at tilbringe i den friske luft og solen. Garvning blev fast i mode i 40'erne. XX århundrede - efter forslag fra den franske modetrendsætter Coco Chanel. Men folk begyndte at forbinde solbadning med sundhed tidligere, i begyndelsen af 1900-tallet, da de foreslog en metode til behandling af solens stråler, kaldet helioterapi, og indtil 40'erne og 50'erne. XX århundrede lægerne troede oprigtigt på, at alle kunne behandles på denne måde.
Solbrændingens popularitet som et tegn på sundhed, velvære og mode varede i flere årtier, og ingen var i tvivl om fordelene ved soling. Solbadning har faktisk en fremragende styrkende effekt: metabolismen øges, funktionen af de endokrine kirtler forbedres, mængden af hæmoglobin øges, D-vitamin syntetiseres (det er især vigtigt under graviditeten for at forhindre rakitis hos fosteret, samt for at forhindre osteoporose hos ældre). Solstråler har en udtalt antidepressiv effekt, de bidrager til positiv dynamik i behandlingen af psoriasis, atopisk dermatitis, forskellige former for iktyose osv. Den hurtige spredning af hudkræft og faldet i ozonlaget i de sidste par år har dog været med til at sår tvivl om uomtvisteligheden af fordelene ved garvning. En vanskelig "anti-garvningskampagne" er begyndt: I løbet af de sidste årtier har folk troet fuldt og fast på fordelene ved garvning, og det viste sig at være svært at overbevise dem. I flere årtier fandt de fleste medlemmer af den hvide race, at solbrændt hud var særligt attraktiv; solbrænding var forbundet med sundhed, afslapning, sport, succes, men med tiden begyndte solbrændthed at gå af mode, i det mindste garvning for enhver pris. Nu om dage er mange mennesker allerede klar over behovet for at beskytte deres hud mod solen og faren for hudkræft, og alligevel er de fleste overbeviste om, at solarie er mere gavnligt end skadeligt.
Selvfølgelig er livet på Jorden umuligt uden UV-stråler - det er et velkendt faktum. Siden det gamle Ægyptens tid er solen blevet guddommeliggjort som giveren af vital energi "ankh", der leder enhver person gennem det jordiske liv og ledsager de udvalgte i efterlivet.
Hvad er UV-stråling, og hvordan kan dens så modstridende virkninger på den menneskelige krop forklares? Sollys består af stråler med forskellige bølgelængder: UV-stråling, infrarød og synlig stråling. Den farligste af dem med hensyn til hudskader og behovet for beskyttelse er UV-stråling, som er opdelt i UVA (320-380 nm), UV-B (280-320 nm) og UV-C (200-280 nm) . UV-C er den stråling, der er mest skadelig for flora og fauna, men den absorberes for det meste af ozonlaget i stratosfæren og når ikke jordens overflade. I ret lang tid blev hovedopmærksomheden rettet mod UVB-stråler, hvis virkning primært er baseret på udvidelsen af blodkar i dermis, men de vigtigste ændringer forårsaget af dem finder sted i epidermis. UV-B-stråler er ansvarlige for forekomsten af solskoldning, som igen kan forårsage hudkræft i disse områder i fremtiden.
Imidlertid kan de kumulative virkninger af UV-A-stråler forårsage meget mere skade end UV-B. Selvom UVB-stråler har 1000 gange energien af UVA, blokeres 90% af UVB-strålerne af stratum corneum i epidermis, mens 50-60% af UVA-strålerne er i stand til at trænge dybt ind i huden. Når disse stråler trænger ind i de papillære og retikulære lag af dermis, reducerer disse stråler dens elasticitet og fasthed, hvilket forårsager forekomsten af rynker, folder, pigmenterede og keratotiske udslæt som følge af for tidlig aldring af huden. Det er vigtigt at bemærke, at tegn på fotoældning kan observeres længe før symptomerne på aldersrelateret hudældning viser sig, men disse ændringer forekommer kun i udsatte områder udsat for sollys (nakke, décolleté, ansigt, underarme og hænder). De fleste kliniske manifestationer skyldes hudforandringer.
Spektrum A-stråler virker hovedsageligt indirekte og fremmer produktionen af frie oxygenradikaler, som igen aktiverer lipidperoxidation, transkriptionsfaktorer og kan føre til brud i deoxyribonukleinsyre (DNA) kæder. Samtidig har UV-B stråler, som også i et vist omfang er i stand til at producere frie former for ilt, hovedsageligt en direkte skadelig effekt på DNA gennem direkte aktivering af transkriptionsfaktorer: aktiverende protein (AP-1) og nuklear faktor. (NF-kB). Disse faktorer udløser produktionen af metalloproteinaser i cellen - enzymer, der har høj proteolytisk aktivitet mod celleopbyggende proteiner.
Der er en anden gruppe af fotodermatoser, som kan være akutte og kroniske; disse omfatter porfyri (sen kutan, broget, erytropoietisk protoporfyri), pellagra, xeroderma pigmentosum og dermatoser forværret ved udsættelse for sollys (lupus erythematosus, aktinisk porokeratose, rosacea, herpes osv.).
Et meget vigtigt aspekt af den negative påvirkning af solstråler er også ondartede hudtumorer. Den største bekymring blandt hudlæger og onkologer er den konstante spredning af melanom, den farligste ondartede hudtumor, som tegner sig for 2% af alle kræftformer. Det gælder især børn og unge med fototype I og II (blonde og rødhårede, der altid brænder i solen, men aldrig bliver brune eller besværligt). Efterhånden som atmosfærens ozonlag er blevet tyndere i de seneste årtier, forudser forskere en betydelig stigning i forekomsten af hudkræft.
Der er ingen tvivl om, at der er en direkte sammenhæng mellem den samlede mængde UV-stråling og forekomsten af hudkræft. Lad os præsentere nogle fakta, der bekræfter denne tese.
- 95 % af alle hudkræftformer udvikler sig i områder af huden, der konstant udsættes for sollys (ansigt og hals).
- Hvidhudede mennesker, der tilbringer meget tid udendørs og i solen, er meget mere tilbøjelige til at få hudkræft end kontoransatte.
- I Asien, hvor hvid hud anses for smuk, og beboerne ikke nyder at solbade, er hudkræft sjælden.
Uanset patogenesen af en bestemt sygdom er den vigtigste udløsende faktor i udviklingen af disse tilstande hudens perverterede reaktion på UV-stråling, derfor bør hele spektret af terapeutiske og forebyggende foranstaltninger være rettet mod at beskytte mod sollys. Huden har sit eget forsvar. Med UV-bestråling begynder der at opstå processer i det, der har til formål at beskytte mod strålernes skadelige virkninger: stratum corneum tykkere (samtidigt absorberes UVB-stråler i stratum corneum), pigmentering øges, og der opstår en solbrun farve (induceret melanin). pigmentering). Ja, for de fleste mennesker er solbrændthed et ret effektivt middel til beskyttelse mod solens stråler, men forudsat at eksponeringen for solen på huden ikke er for lang, og huden når at komme sig, da hudens naturlige forsvarsmekanismer ikke umiddelbart er aktiveret. Derudover er der konstitutionel melaninpigmentering, som bestemmer farven på menneskets hud og har seks typer: Jo mere melanin, jo mørkere er huden og jo højere grad af beskyttelse mod sollys. Derfor lider personer med hvid hud, der slet ikke bliver solbrune, eller som har svært ved, oftere af fotodermatoser.
Gå videre til behandlingen af fotodermatoser, lad os huske nogle meget vigtige anbefalinger: først og fremmest ophold i solen så lidt som muligt, skift job om nødvendigt, solbad ikke i direkte stråler, brug konstant fotobeskyttende midler, vær forsigtig med medicin som har en fotosensibiliserende virkning (tetracykliner - doxycyclin, tetracyclin; sulfonamider; præventionsmidler; antifungale midler - griseofulvin; neuroleptika; diuretika - furosemid; psoralener; ikke-narkotiske analgetika - naproxen; etc.). Fødevarer, der indeholder furocoumarin, såsom lime, figner, persille, sennep, gulerødder og selleri, indeholder også fotosensibiliserende stoffer og kan forværre sygdommen, ligesom brugen af for store mængder parfume, især på stranden.
Hovedmålet med terapi for alle typer fotodermatoser er at reducere lysfølsomhed, derfor er førstelinjebehandlingen for patienter lægemidler med fotodesensibiliserende egenskaber. Disse omfatter lægemidler af quinolin-serien (delagil og plaquenil), β-caroten, para-aminobenzoesyre (O. L. Ivanov, 1997). Ved porfyri er det tilrådeligt at ordinere nikotinsyre, som er en del af coenzymerne nikotinamid adenindinukleotid og nikotinamid adenindinukleotidfosfat, og deltager i redoxprocesser, hvilket reducerer indholdet af porfyriner i blodet. Derudover inkluderer kompleks terapi for fotodermatoser vitamin A og E, som er kraftfulde naturlige antioxidanter, der beskytter forskellige stoffer mod patologiske oxidationsreaktioner. Brugen af antioxidanter er også mulig i kosmetik: ekstrakter af vindruekerner, grøn te, ginkgo, kamille, maritim fyrrebark, blå kornblomst, calendula officinalis.
Ekstern behandling afhænger af sværhedsgraden af den inflammatoriske reaktion og omfatter forskellige midler - fra lotioner til anti-inflammatoriske salver, herunder kortikosteroider. For mere aktivt at reducere graden af lysfølsomhed ordineres enterosorbenter, hæmosorption og plasmaferese.
Udvalget af blegemidler til lentigo til topisk påføring er ikke så stort. Disse omfatter azelainsyre, arbutin, lakridsekstrakt og andre stoffer af vegetabilsk oprindelse, ascorbinsyre, hydroquinon, kojinsyre, topiske kortikosteroider (lav-potens, dvs. svag virkning), retinoider, rucinol (M. V. Khaldina, M. V. Cherkasova, 2005).
Under hensyntagen til de morfologiske ændringer, der opstår i huden under kroniske fotodermatoser, er dermatologers indsats hovedsageligt rettet mod at hjælpe huden med at vende tilbage til sin normale tilstand. Siden midten af 80'erne. XX århundrede De mest populære midler i kampen mod fotoaldring er phenol (dyb peeling) og trichloreddikesyre (medium peeling), som på dermalt niveau stimulerer fibroblastproliferation og bremser kollagendegeneration. Disse teknikker er stadig relevante i dag. Men i 1990'erne blev dermatologers opmærksomhed tiltrukket af α-hydroxysyrer - glykolsyre, mælkesyre, citronsyre, vinsyre, æblesyre. Glykolsyre, som trænger godt ind i dermis, bruges oftest til behandling af hud beskadiget af UV-stråling. Ved at bruge en høj koncentration af glykolsyre (50–70%) under peeling kan du ikke kun opnå en eksfolierende effekt, men også stimulere fibroblaster med en betydelig stigning i kollagenproduktionen.
Hudeksfoliering kan udføres ved hjælp af hardwaremetoder - ved hjælp af dermabrasion og laserresurfacing. Disse procedurer er dog ret dyre og bør kun udføres i medicinske institutioner.
Mesoterapi ved hjælp af mesoterapeutiske lægemidler såsom hyaluronsyre, placenta og føtale vævsekstrakter og nukleotider (X-ADN) betragtes som en meget lovende metode.
I øjeblikket er teknologien med intenst pulserende lys, der bruges i kampen mod fotoaldring og baseret på teknikken med selektiv fototermolyse, af stor interesse. En kraftig lysimpuls genereret af en xenon-blitzlampe er forfiltreret for at fjerne farlig UV-stråling og transmitteres ved hjælp af en safirkrystal til et fluorescerende filter, som afhængigt af "imprægneringen" med specielle stoffer kan transmittere og desuden udsende bølger i området fra 535 til 1000 nm. Dette bruger filtreret lys, der forstærkes i en bestemt del af spektret på grund af fluorescenseffekten. Dette lys påvirker, afhængigt af dets bølgelængde, melanin, hæmoglobin og kollagen. Kliniske forsøg har vist, at selektiv opvarmning af dermalt kollagen til 55°C forårsager fortsat dannelse af nyt kollagen. En stigning i kollagensyntesen begynder 8-10 uger efter den sidste session og fortsætter i 6-12 måneder. Metodens biokemiske mekanisme er baseret på fototermisk stimulering af fibroblaster, som begynder at syntetisere kollagen aktivt.
Hovedrollen i forebyggelsen af fotodermatoser tilhører fotobeskyttende midler, som skal opfylde strenge krav, nemlig absorbere stråler i en bred vifte, være modstandsdygtig over for lys, varme, vand, have lav gennemtrængningsevne gennem stratum corneum, være sikker, ikke giftig, kræftfremkaldende, sensibiliserende virkning, forhindrer effektivt fremkomsten af synlige (solskoldning) og usynlige (fotoaldring, fotodermatoser, kræftfremkaldende) virkninger af UV-stråling.
Solcremer indeholder fysiske eller kemiske filtre, der blokerer for solens stråler. Fysiske er mineralske forbindelser af titanium eller zink; de forbliver på overfladen af huden og blokerer ligesom små spejle for solstrålingen ved at reflektere strålerne. Kemiske filtre fanger UV-stråler og omdanner dem til varme, der er uskadelig for huden. Den seneste generation af filtre beskytter huden ikke kun mod UV-B, men også mod UV-A-stråler. Hovedkriteriet ved valg af et bestemt fotobeskyttende produkt er solbeskyttelsesfaktoren (SPF).
I 1956 introducerede M. Schulze konceptet solbeskyttelsesfaktor og etablerede det som forholdet mellem den minimale erytemiske dosis (MED) af hud beskyttet af et UV-filter og MED for ubeskyttet hud efter 24 timers bestråling (MED blev vurderet visuelt ). Et solbeskyttelsesindeks på 60 betyder for eksempel, at den UV-dosis, der kræves for at frembringe erytem med beskyttelse, er 60 gange større end uden beskyttelse. Brug af et filter med et indeks på 60 betyder dog ikke 60 gange længere eksponering for solen.
I flere år har en række præparater, Photoderm MAX, med en maksimal solbeskyttelsesfaktor (SPF) på 100, været brugt til behandling og forebyggelse af lysfølsomme dermatoser, hvilket angiver, hvor mange gange dette produkt øger den naturlige beskyttelse af huden. . Disse lægemidler er udviklet af det franske firma Bioderma specifikt til forebyggelse og behandling af fotodermatoser og til brug hos patienter, der af forskellige årsager ikke kan tåle udsættelse for sollys. Samtidig er fordelen ved denne serie tilstedeværelsen af fotobeskyttende produkter til enhver hudtype (en creme fremstilles til normal og tør ansigtshud, en emulsion til fedtet hud, en mælk til kroppen og et fundament for dyschromia, såsom vitiligo). En af fordelene ved Photoderm MAX-seriens præparater kan betragtes som tilstedeværelsen i dem af en tidligere ubrugt organisk skærm "Tinosorb M", som absorberer sollys som et organisk filter uden at trænge ind i huden og reflekterer dem som en mineralsk skærm, hvilket giver optimal fotobeskyttelse mod UVA - og UV-B stråler.
Ud over den angivne serie af lægemidler kan der anvendes en serie produkter med høj beskyttelse mod UV-A og UV-B stråler, Antgelios, fra det franske farmaceutiske laboratorium La Roche-Posay. Produkterne er baseret på La Roche-Posay termisk vand og inkluderer Anthelios MEXORYL SX og MEXORYL XL filtersystem, som giver optimal beskyttelse mod UV-stråler og forhindrer skader på kroppen i forbindelse med solstråling.
Der anvendes også en solbeskyttelsesserie med termisk vand fra Aven dermatologiske laboratorium, herunder produkter til følsom og overfølsom hud (ikke tolerant over for kemiske filtre og aromatiske dufte) til børn og voksne. Serien indeholder den nye generation af MPI-SORB skærme, der beskytter huden ikke kun mod korte UV-A og UV-B stråler, men også mod lange UV-A stråler, som har en skadelig effekt på de dybere lag af huden.
Afslutningsvis vil jeg gerne bemærke, at du skal behandle dit helbred som en gave, der skal beskyttes, ikke at forglemme behovet for en "rimelig" holdning til solen og brugen af fotobeskyttende midler.
O. Yu. Olisova, doktor i medicinske videnskaber, professor
MMA im. I. M. Sechenova, Moskva
Læs også:
|



