
Kỳ nghỉ sắp đến gần và bạn đã chuẩn bị hành lý thì đừng quên mang theo sản phẩm phù hợp để bảo vệ làn da khỏi tia nắng - nguyên nhân chính gây lão hóa da mặt. MedAboutMe sẽ hướng dẫn bạn cách chọn sản phẩm và sử dụng.
Để hiểu được tác hại của bức xạ mặt trời đối với da như thế nào, chỉ cần so sánh vùng tiếp xúc với bức xạ với vùng hiếm khi tiếp xúc với ánh nắng là đủ. Hãy chú ý đến độ dày, mật độ của da và sự hiện diện của các đốm sắc tố - những thay đổi này có thể nhìn thấy được ngay cả bằng mắt thường. Nhưng để đánh giá chi tiết hơn về mức độ tổn hại gây ra, các chuyên gia thẩm mỹ và bác sĩ da liễu sử dụng đèn Gỗ.
Theo nghiên cứu, hơn 80% trường hợp da vùng mặt bị lão hóa sớm là do tiếp xúc với ánh nắng mặt trời.
Lão hóa do tia nắng
Lão hóa xảy ra ở 2 cấp độ:
- Bên trong - liên quan đến các quá trình sinh học xảy ra trong cơ thể: làm chậm quá trình tái tạo tế bào, giảm quá trình tổng hợp collagen, desmosine và axit hyaluronic, thay đổi nồng độ hormone. Đồng thời, làn da có thể vẫn mịn màng, không có vùng tăng sắc tố, đồng thời duy trì tỷ lệ hình học của khuôn mặt. Ở cấp độ tế bào, có thể phát hiện sự suy giảm lượng máu cung cấp cho lớp hạ bì và sự thay đổi tỷ lệ của các loại collagen khác nhau.
- Bên ngoài - liên quan đến lối sống: dinh dưỡng, hút thuốc, uống rượu, tiếp xúc quá nhiều với ánh nắng mặt trời dẫn đến lão hóa diễn ra nhanh hơn rất nhiều. Các biểu hiện đặc trưng của lão hóa bên ngoài bao gồm: nếp nhăn, tàn nhang, giảm tông màu và độ đàn hồi, giảm sức mạnh và xuất hiện tĩnh mạch mạng nhện.
Nghiên cứu được công bố trên Tạp chí của Hiệp hội Y khoa Hoa Kỳ cho biết trẻ em sử dụng kem chống nắng có SPF 30 có nguy cơ bị tàn nhang thấp hơn từ 30 đến 40% so với trẻ không sử dụng kem chống nắng.
Để phân loại mức độ nghiêm trọng của các dấu hiệu tổn thương da, R.G. Glogau đã phát triển một thang đo đặc biệt, theo đó có thể phân biệt 4 mức độ nghiêm trọng của quá trình quang hóa:
- không có nếp nhăn - sắc tố vừa phải (không quá 2-5 yếu tố), không có các vết sừng, nếp nhăn rõ rệt nhất,
- nếp nhăn “đang chuyển động” - những thay đổi liên quan đến tuổi sớm, kèm theo những thay đổi về sắc tố, các vết dày sừng có thể sờ thấy nhưng vô hình, nếp gấp mũi xuất hiện khi cười,
- nếp nhăn “ở trạng thái ổn định” - sắc tố rõ rệt, tĩnh mạch mạng nhện, lớp biểu bì dày lên, nếp nhăn liên tục xuất hiện,
- “Chỉ có nếp nhăn” - da có màu vàng xám, không có vùng nào không có nếp nhăn, có thể hình thành tiền ung thư.
Những thay đổi nào xảy ra trên da và tại sao?

Có một số thay đổi mà da phải chịu khi tiếp xúc với bức xạ mặt trời:
- làm mỏng mối nối da-biểu bì, dẫn đến giảm sức mạnh và suy giảm dinh dưỡng của cả lớp hạ bì và lớp biểu bì,
- làm chậm quá trình tái tạo và tẩy da chết của tế bào, do đó các tế bào chết tích tụ trên bề mặt và khuôn mặt trở nên xám xịt, da trở nên thô ráp hơn khi chạm vào,
- giảm độ dày của lớp hạ bì khoảng 20% do ức chế tổng hợp glycosaminoglycans (axit hyaluronic),
- cấu trúc của collagen thay đổi. Với quá trình quang hóa, sự phân phối lại các loại sợi collagen xảy ra, dẫn đến mất độ đàn hồi và độ săn chắc của da, đồng thời khuôn mặt mất đi “sự trong trẻo” trẻ trung.
Ước tính có khoảng 60.000 trường hợp u ác tính được chẩn đoán ở Hoa Kỳ vào năm 2005. Hơn 8.000 ca tử vong vì căn bệnh này được ghi nhận hàng năm.
Bức xạ mặt trời loại A chiếm khoảng 96,5% tổng lượng bức xạ tới bề mặt Trái đất gần như đồng đều trong suốt cả ngày. UV-A có thể gây ra khối u ác tính và ức chế chức năng miễn dịch của da.
Bức xạ loại B là 3,5%. Đỉnh điểm xảy ra trong khoảng thời gian từ 10 giờ sáng đến 4 giờ chiều. Chính bức xạ này có thể gây ung thư da.
Bức xạ mặt trời gây ra sự đột biến và phân hủy các thành phần quan trọng của lớp hạ bì.
Cách chọn bảo vệ mặt
Điều rất quan trọng là sản phẩm có chứa các bộ lọc từ tia A và B, vì điều này sẽ đảm bảo bảo vệ da tối đa. Thông tin về các bộ lọc có trên bao bì sản phẩm, cũng như thông tin về SPF (hệ số chống nắng).
SPF 30 chặn 97,5% và SPF 90 chặn 98,7% bức xạ mặt trời. Thông tin này sẽ giúp bạn tiết kiệm tiền khi mua hàng.
Kem chống nắng được chia thành 2 loại:
- Vật lý - phân tán và phản xạ bức xạ UV. Chúng được khuyến khích sử dụng trong những trường hợp có ánh nắng rất mạnh, chẳng hạn như khi bạn đang đi đến bãi biển. Bộ lọc vật lý bao gồm kẽm và oxit titan. Khi thoa lên, chúng vẫn bám trên bề mặt, phủ lên da một lớp màng trắng và không gây dị ứng.
- Hóa chất - được sử dụng kết hợp với vật lý và tăng mức độ bảo vệ. Chúng hấp thụ các tia có thể tạo ra các gốc tự do làm tổn thương lớp hạ bì. Chế phẩm có chứa các chất hữu cơ tổng hợp không màu, không mùi, có thể gây phản ứng dị ứng và có thể xâm nhập vào da và đi vào máu. Thành phần hóa học bao gồm: cinnomate, axit para-aminobenzoic, salicylat, axit phenylbenzimamidazolesulfonic. Vì vậy, hãy tránh sử dụng các bộ lọc hóa học trong sản phẩm dành cho trẻ dưới 2 tuổi hoặc nếu bạn có làn da nhạy cảm.
Quy tắc sử dụng kem chống nắng

Trong 98% trường hợp, kem chống nắng chỉ được sử dụng sau khi đến bãi biển, trong khi bạn cần thoa sản phẩm 30 phút trước khi ra nắng.
Để duy trì khuôn mặt trẻ trung, cần bảo vệ da khỏi tiếp xúc với ánh nắng mặt trời và sử dụng mỹ phẩm bảo vệ đúng cách.
Kem chống nắng có chứa các chất gọi là bộ lọc tia cực tím có thể bảo vệ da khỏi tác hại của ánh nắng mặt trời. Phổ bức xạ mặt trời bao gồm các vùng cực tím (UV), vùng nhìn thấy và vùng hồng ngoại (IR). Tỷ lệ bức xạ tia cực tím ít hơn 5%, nhưng đây là tác động mạnh nhất đến da. Cường độ bức xạ UV phụ thuộc vào thời gian trong ngày, năm, khoảng cách từ xích đạo và độ cao so với mực nước biển.
Phạm vi tia UV của bức xạ mặt trời được phân chia tùy theo cường độ tác động lên da như sau: UV A (320 - 400 nm): gây nám, lão hóa da sớm, ung thư biểu mô da;
UV B (280 – 320 nm): gây bỏng, nám, ung thư da;
UV C (100 – 280 nm): có tác dụng mạnh nhất lên các mô sinh học. Phần lớn nó được hấp thụ bởi bầu khí quyển.
Kem chống nắng được thiết kế chủ yếu để bảo vệ da khỏi bức xạ UVA và UVB. Có bộ lọc UV vật lý và hóa học.
Bộ lọc UV vật lý bao gồm các loại bột vô cơ có độ phân tán cao (oxit sắt, silicon, nhôm, titan và kẽm) có độ phản xạ cao. Bộ lọc hóa học là các hợp chất hữu cơ có nguồn gốc từ axit para-aminobenzoic, benzoimidazole, benzophenone, long não, axit galic, cinnamate, salicylat và các hợp chất khác có tác dụng chuyển đổi năng lượng của bức xạ mặt trời thành năng lượng hóa học và nhiệt.
Một thông số định lượng đặc trưng cho hiệu quả bảo vệ da khỏi bức xạ mặt trời là hệ số chống nắng (SPF). Khái niệm SPF xuất hiện từ những năm 50 và trở thành một phần của ngành mỹ phẩm cách đây 40-30 năm. Các mức SPF sau được phân biệt: thấp - 2 -5; trung bình - 6-11; cao - 12-19; rất cao - từ 20 đến 60.
Tùy thuộc vào bản chất của các bộ lọc và số lượng của chúng, chế phẩm có thể chứa một khối vệ sinh hoàn chỉnh (chặn tia A và B) hoặc khối vệ sinh một phần (chặn có chọn lọc tia A hoặc B). Khối vệ sinh đầy đủ được sử dụng khi bạn không tắm nắng và trong 3 ngày đầu tiên tiếp xúc với ánh nắng mặt trời, khi các thủ tục thẩm mỹ được thực hiện liên quan đến tổn thương da (loại bỏ khối u, làm sạch cơ học, quy trình làm trắng), ở những vùng có lỗ thủng tầng ozone.
Tự nhuộm da. Hoạt chất trong chế phẩm là dihydroxyacetone, chất này tham gia phản ứng hóa học với keratin của lớp sừng của lớp biểu bì. Phản ứng xanthoprotein xảy ra khiến da chuyển sang màu vàng. Lớp sừng phía trên bị ố màu, melanin không được hình thành. Nó không có đặc tính bảo vệ vốn có của làn da rám nắng thông thường. Hình thức phát hành: kem dưỡng da, kem lỏng, sữa, nhũ tương đặc. Phản ứng xảy ra 2 – 4 giờ sau khi sử dụng. Nó phải được áp dụng một cách nhanh chóng và đồng đều để các lớp không chồng lên nhau. Nên tẩy tế bào chết trước khi sử dụng. Nó biến mất sau 2-3 tuần, bạn không thể rửa sạch sớm hơn (ví dụ: trong trường hợp bôi không đồng đều)!
Cần bổ sung chất làm mềm - vitamin A và E (cải thiện màu da).
Ngày thêm: 2015-04-11; lượt xem: 67; vi phạm bản quyền
Mặc dù có đủ số lượng ấn phẩm dành cho bệnh viêm da do ánh sáng nhưng các bác sĩ da liễu lại ít chú ý đến vấn đề này. Thuật ngữ “photodermatosis” dùng để chỉ phản ứng quá mức của da với ánh sáng, thường là bức xạ mặt trời. Không có sự phân loại duy nhất
Mặc dù có đủ số lượng ấn phẩm dành cho bệnh viêm da do ánh sáng nhưng các bác sĩ da liễu lại ít chú ý đến vấn đề này. Thuật ngữ “photodermatosis” dùng để chỉ phản ứng quá mức của da với ánh sáng, thường là bức xạ mặt trời. Không có sự phân loại duy nhất, nhưng người ta thường chia các bệnh da do ánh sáng thành cấp tính và mãn tính. Trong bệnh viêm da cấp tính, các phản ứng quang độc và dị ứng với ánh sáng mặt trời được phân biệt. Những phản ứng này là do tác động kết hợp của ánh sáng mặt trời và hóa chất (thực vật, thuốc, mỹ phẩm, v.v.). Trong trường hợp đầu tiên, các phản ứng có thể phát triển ở bất kỳ người nào và xảy ra giống như cháy nắng (ban đỏ, sưng tấy, mụn nước, sau đó là tăng sắc tố), và trong trường hợp khác, chúng chỉ được quan sát thấy ở những người nhạy cảm, qua trung gian là cơ chế miễn dịch và được biểu hiện lâm sàng bằng phát ban ở dạng sẩn, mụn nước, khóc lóc, v.v.). Cuối cùng, bệnh viêm da do ánh sáng vô căn có thể cấp tính; chúng bao gồm các phản ứng với ánh sáng muối, thống nhất bằng thuật ngữ chung là “bệnh da do ánh sáng đa hình”, trong đó không thể xác định được nguyên nhân gây bệnh. Đối với tất cả các bệnh viêm da do ánh sáng, những vùng da dễ bị tổn thương nhất là những nơi tiếp xúc với ánh nắng mặt trời: mặt, tai, cổ, vùng ngực, lưng của các chi trên, nơi thường khu trú phát ban.
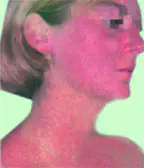
Bệnh viêm da mãn tính được đặc trưng bởi nhiều biểu hiện lâm sàng khi tiếp xúc lâu dài với ánh sáng mặt trời, dẫn đến lão hóa da sớm (keratosis năng lượng mặt trời, lentigo do tuổi già, reticuloid Actinic
và như thế.). Mức độ nghiêm trọng của biểu hiện lâm sàng liên quan trực tiếp đến tác động tích lũy của tia cực tím (UV). Trước hết là những người tiếp xúc trực tiếp với ánh nắng mặt trời trong thời gian dài (do làm việc ngoài trời, thường xuyên tiếp xúc với ánh nắng mặt trời, sống ở các vùng địa lý phía Nam, đặc biệt là với những người thuộc nhóm phototype I–III). Gần đây, vai trò của việc nhuộm da đã được đặc biệt chú ý trong sự phát triển của bệnh.
Ngày nay, mọi người đều nhận thức rõ rằng việc tiếp xúc quá nhiều với ánh nắng mặt trời sẽ có hại cho làn da của chúng ta. Các bác sĩ da liễu và thẩm mỹ luôn lập luận rằng tia cực tím là tác nhân tồi tệ nhất trong số tất cả các yếu tố bên ngoài.
Tắm nắng bắt đầu được coi là biểu tượng của sức khỏe chỉ sau cuộc cách mạng công nghiệp. Trước đó, làn da nhợt nhạt được “đánh giá cao” là bằng chứng của sự giàu có, sung túc và không cần phải làm việc bên ngoài nhà và phơi cơ thể dưới ánh nắng mặt trời. Nhưng cuộc cách mạng công nghiệp đã đến và thái độ đối với việc tắm nắng đã thay đổi: ngược lại, làn da rám nắng trở thành biểu tượng của sự hạnh phúc - suy cho cùng, một người sống dư dật có nhiều thời gian để tận hưởng không khí trong lành và ánh nắng mặt trời. Thuộc da đã trở thành thời trang vững chắc vào những năm 40. Thế kỷ XX - theo gợi ý của nhà tạo mẫu thời trang người Pháp Coco Chanel. Nhưng mọi người bắt đầu liên hệ việc rám nắng với sức khỏe sớm hơn, vào đầu những năm 1900, khi họ đề xuất một phương pháp điều trị tia nắng gọi là liệu pháp trị liệu bằng ánh nắng mặt trời, và cho đến những năm 40 và 50. Thế kỷ XX các bác sĩ chân thành tin rằng mọi người đều có thể được điều trị theo cách này.
Sự phổ biến của việc tắm nắng như một dấu hiệu của sức khỏe, hạnh phúc và thời trang đã kéo dài trong vài thập kỷ, và không ai nghi ngờ lợi ích của việc tắm nắng. Thật vậy, tắm nắng có tác dụng tăng cường sức mạnh tuyệt vời: tăng cường trao đổi chất, cải thiện chức năng của các tuyến nội tiết, tăng lượng huyết sắc tố, tổng hợp vitamin D (điều đặc biệt quan trọng khi mang thai là ngăn ngừa bệnh còi xương ở thai nhi, cũng như ngăn ngừa loãng xương. ở người già). Tia nắng có tác dụng chống trầm cảm rõ rệt, chúng góp phần tạo ra động lực tích cực trong điều trị bệnh vẩy nến, viêm da dị ứng, các dạng bệnh ichthyosis khác nhau, v.v. Tuy nhiên, sự lây lan nhanh chóng của bệnh ung thư da và sự suy giảm tầng ozone trong vài năm gần đây đã khiến gây nghi ngờ về tính không thể chối cãi về lợi ích của việc thuộc da. Một “chiến dịch chống rám nắng” khó khăn đã bắt đầu: trong nhiều thập kỷ qua, mọi người đã tin tưởng chắc chắn vào lợi ích của việc tắm nắng và hóa ra rất khó để thuyết phục họ. Trong nhiều thập kỷ, hầu hết các thành viên của chủng tộc da trắng nhận thấy làn da rám nắng đặc biệt hấp dẫn; nhuộm da gắn liền với sức khỏe, sự thư giãn, thể thao, thành công, nhưng theo thời gian, việc nhuộm da bắt đầu lỗi thời, ít nhất là nhuộm da bằng bất cứ giá nào. Ngày nay, nhiều người đã nhận thức được sự cần thiết phải bảo vệ làn da của mình khỏi ánh nắng mặt trời và nguy cơ ung thư da, tuy nhiên hầu hết mọi người đều tin rằng tắm nắng có lợi hơn là có hại.
Tất nhiên, không có tia UV thì sự sống trên Trái đất là không thể - đây là một thực tế ai cũng biết. Kể từ thời Ai Cập cổ đại, mặt trời đã được tôn sùng là nguồn cung cấp năng lượng sống “ankh”, dẫn dắt mỗi người trong cuộc sống trần thế và đồng hành cùng những người được chọn ở thế giới bên kia.
Bức xạ UV là gì và làm thế nào có thể giải thích những tác động trái ngược của nó đối với cơ thể con người? Ánh sáng mặt trời bao gồm các tia có bước sóng khác nhau: bức xạ UV, tia hồng ngoại và bức xạ nhìn thấy được. Nguy hiểm nhất trong số đó về mặt gây tổn thương da và nhu cầu bảo vệ là tia UV, được chia thành UVA (320-380 nm), UV-B (280-320 nm) và UV-C (200-280 nm) . UV-C là bức xạ có hại nhất đối với hệ thực vật và động vật nhưng phần lớn bị tầng ozone ở tầng bình lưu hấp thụ và không tới được bề mặt trái đất. Trong một thời gian khá dài, người ta chú ý nhiều nhất đến tia UVB, hoạt động của nó chủ yếu dựa trên sự giãn nở của các mạch máu ở lớp hạ bì, nhưng những thay đổi chính do chúng gây ra lại diễn ra ở lớp biểu bì. Tia UV-B là nguyên nhân gây ra hiện tượng cháy nắng, do đó có thể gây ung thư da ở những khu vực này trong tương lai.
Tuy nhiên, tác động tích lũy của tia UV-A có thể gây hại nhiều hơn UV-B. Mặc dù tia UVB có năng lượng gấp 1000 lần tia UVA nhưng 90% tia UVB bị chặn bởi lớp sừng của biểu bì, trong khi 50–60% tia UVA có khả năng xuyên sâu vào da. Do đó, khi thâm nhập vào các lớp nhú và lưới của lớp hạ bì, những tia này làm giảm độ đàn hồi và độ săn chắc của nó, gây ra sự xuất hiện của các nếp nhăn, nếp gấp, phát ban sắc tố và sừng do da bị lão hóa sớm. Điều quan trọng cần lưu ý là các dấu hiệu lão hóa do ánh sáng có thể được quan sát từ rất lâu trước khi các triệu chứng lão hóa da liên quan đến tuổi tác xuất hiện, nhưng những thay đổi này chỉ xuất hiện ở những vùng tiếp xúc với ánh sáng mặt trời (cổ, ngực, mặt, cẳng tay và bàn tay). Hầu hết các biểu hiện lâm sàng là do thay đổi ở da.
Tia quang phổ A hoạt động chủ yếu gián tiếp, thúc đẩy sản xuất các gốc oxy tự do, từ đó kích hoạt quá trình peroxid hóa lipid, các yếu tố phiên mã và có thể dẫn đến sự đứt gãy chuỗi axit deoxyribonucleic (DNA). Đồng thời, tia UV-B, ở một mức độ nào đó, cũng có khả năng tạo ra các dạng oxy tự do, chủ yếu có tác động gây tổn hại trực tiếp đến DNA thông qua việc kích hoạt trực tiếp các yếu tố phiên mã: protein kích hoạt (AP-1) và yếu tố hạt nhân. (NF-kB). Những yếu tố này kích hoạt việc sản xuất metallicoproteinase trong tế bào—các enzyme có hoạt tính phân giải protein cao chống lại các protein xây dựng tế bào.
Có một nhóm bệnh da liễu khác, có thể cấp tính và mãn tính; chúng bao gồm rối loạn chuyển hóa porphyrin (ở da muộn, đa dạng, protoporphyria tạo hồng cầu), bệnh nấm, bệnh khô da sắc tố và bệnh da liễu trầm trọng hơn khi tiếp xúc với ánh sáng mặt trời (lupus ban đỏ, bệnh porokeratosis tím, bệnh rosacea, mụn rộp, v.v.).
Một khía cạnh rất quan trọng của tác động tiêu cực của tia nắng mặt trời cũng là các khối u da ác tính. Mối quan tâm lớn nhất của các bác sĩ da liễu và bác sĩ ung thư là sự lây lan đều đặn của khối u ác tính, khối u da ác tính nguy hiểm nhất, chiếm 2% trong số tất cả các bệnh ung thư. Điều này đặc biệt đúng đối với trẻ em và thanh thiếu niên có kiểu hình I và II (những người tóc vàng và tóc đỏ luôn cháy nắng nhưng không bao giờ rám nắng hoặc rám nắng một cách khó khăn). Khi tầng ozone của khí quyển trở nên mỏng hơn trong những thập kỷ gần đây, các nhà khoa học dự đoán tỷ lệ mắc bệnh ung thư da sẽ gia tăng đáng kể.
Không còn nghi ngờ gì nữa, có mối liên hệ trực tiếp giữa tổng lượng bức xạ tia cực tím và tỷ lệ mắc bệnh ung thư da. Hãy để chúng tôi trình bày một số sự kiện xác nhận luận điểm này.
- 95% các bệnh ung thư da phát triển ở những vùng da thường xuyên tiếp xúc với ánh nắng mặt trời (mặt và cổ).
- Những người da trắng, dành nhiều thời gian ở ngoài trời và dưới ánh nắng mặt trời có nguy cơ mắc ung thư da cao hơn nhân viên văn phòng.
- Ở châu Á, nơi làn da trắng được coi là đẹp và người dân không thích tắm nắng, ung thư da rất hiếm gặp.
Bất kể cơ chế bệnh sinh của một căn bệnh cụ thể, yếu tố chính gây ra sự phát triển của các tình trạng này là phản ứng sai lệch của da với bức xạ tia cực tím, do đó toàn bộ các biện pháp điều trị và phòng ngừa phải nhằm mục đích bảo vệ khỏi ánh sáng mặt trời. Da có cơ chế phòng vệ riêng. Khi chiếu tia UV, các quá trình bắt đầu xảy ra trong đó nhằm mục đích bảo vệ chống lại tác hại của tia: lớp sừng dày lên (đồng thời, tia UVB được hấp thụ vào lớp sừng), sắc tố tăng lên và xuất hiện vết rám nắng (gây ra hắc tố melanin). sắc tố). Thật vậy, đối với hầu hết mọi người, rám nắng là một phương pháp bảo vệ khỏi tia nắng khá hiệu quả, nhưng với điều kiện là da tiếp xúc với ánh nắng mặt trời không quá lâu và da có thời gian để phục hồi, vì cơ chế bảo vệ tự nhiên của da không hoạt động ngay lập tức. được kích hoạt. Ngoài ra, còn có sắc tố melanin cấu tạo, quyết định màu da của con người và có 6 loại: càng nhiều melanin, da càng sẫm màu và mức độ bảo vệ khỏi tiếp xúc với ánh nắng mặt trời càng cao. Theo đó, photodermatoses thường ảnh hưởng đến những người có làn da trắng, không hề rám nắng hoặc khó rám nắng.
Chuyển sang điều trị bệnh da liễu, chúng ta hãy nhớ lại một số khuyến nghị rất quan trọng: trước hết, hãy ở dưới ánh nắng mặt trời ít nhất có thể, thay đổi công việc nếu cần thiết, không tắm nắng dưới tia trực tiếp, liên tục sử dụng các chất bảo vệ da, cẩn thận với thuốc có tác dụng nhạy cảm ánh sáng (tetracycline - doxycycline, tetracycline; sulfonamid; thuốc tránh thai; thuốc chống nấm - griseofulvin; thuốc an thần kinh; thuốc lợi tiểu - furosemide; psoralens; thuốc giảm đau không gây nghiện - naproxen; v.v.). Thực phẩm có chứa furocoumarin, chẳng hạn như chanh, quả sung, rau mùi tây, mù tạt, cà rốt và cần tây, cũng chứa các chất nhạy cảm với ánh sáng và có thể làm nặng thêm bệnh, cũng như việc sử dụng quá nhiều nước hoa, đặc biệt là ở bãi biển.
Mục tiêu chính của việc điều trị tất cả các loại bệnh da liễu là làm giảm độ nhạy cảm với ánh sáng, do đó phương pháp điều trị đầu tiên cho bệnh nhân là các loại thuốc có đặc tính làm giảm độ nhạy cảm với ánh sáng. Chúng bao gồm các loại thuốc thuộc nhóm quinoline (delagil và Platenil), β-carotene, axit para-aminobenzoic (O. L. Ivanov, 1997). Đối với bệnh porphyrias, nên kê đơn axit nicotinic, là một phần của coenzym nicotinamide adenine dinucleotide và nicotinamide adenine dinucleotide phosphate, tham gia vào các quá trình oxy hóa khử, làm giảm hàm lượng porphyrin trong máu. Ngoài ra, liệu pháp phức tạp điều trị bệnh da liễu bao gồm vitamin A và E, là những chất chống oxy hóa tự nhiên mạnh mẽ giúp bảo vệ các chất khác nhau khỏi các phản ứng oxy hóa bệnh lý. Việc sử dụng các chất chống oxy hóa cũng có thể được áp dụng trong mỹ phẩm: chiết xuất từ hạt nho, trà xanh, bạch quả, hoa cúc, vỏ cây thông biển, hoa ngô xanh, calendula officinalis.
Điều trị bên ngoài phụ thuộc vào mức độ nghiêm trọng của phản ứng viêm và bao gồm nhiều phương tiện khác nhau - từ thuốc bôi đến thuốc mỡ chống viêm, bao gồm cả corticosteroid. Để tích cực giảm mức độ nhạy cảm với ánh sáng, các chất hấp thụ đường ruột, hấp thu máu và lọc huyết tương được quy định.
Phạm vi của các chất tẩy trắng cho lentigo để bôi ngoài da không quá lớn. Chúng bao gồm axit azelaic, arbutin, chiết xuất cam thảo và các chất khác có nguồn gốc thực vật, axit ascorbic, hydroquinone, axit kojic, corticosteroid tại chỗ (có hiệu lực thấp, tức là tác dụng yếu), retinoids, rucinol (M. V. Khaldina, M. V. Cherkasova, 2005).
Có tính đến những thay đổi về hình thái xảy ra trên da trong quá trình viêm da mãn tính do ánh nắng, nỗ lực của các bác sĩ da liễu chủ yếu nhằm mục đích giúp da trở lại trạng thái bình thường. Từ giữa những năm 80. Thế kỷ XX Các phương tiện phổ biến nhất trong cuộc chiến chống lão hóa do ánh sáng là phenol (lột da sâu) và axit trichloroacetic (lột da trung bình), ở cấp độ da kích thích tăng sinh nguyên bào sợi và làm chậm quá trình thoái hóa collagen. Những kỹ thuật này vẫn còn phù hợp cho đến ngày nay. Nhưng vào những năm 1990, sự chú ý của các bác sĩ da liễu đã bị thu hút bởi các axit α-hydroxy - glycolic, lactic, citric, tartaric, malic. Axit Glycolic, thâm nhập tốt vào lớp hạ bì, thường được sử dụng để điều trị da bị tổn thương do tia UV. Bằng cách sử dụng axit glycolic nồng độ cao (50–70%) trong quá trình lột da, bạn không chỉ đạt được hiệu quả tẩy tế bào chết mà còn kích thích các nguyên bào sợi với sự gia tăng đáng kể trong sản xuất collagen.
Tẩy da chết có thể được thực hiện bằng các phương pháp phần cứng - sử dụng phương pháp mài mòn da và tái tạo bề mặt bằng laser. Tuy nhiên, những thủ tục này khá tốn kém và chỉ nên được thực hiện ở các cơ sở y tế.
Mes Liệu pháp sử dụng các loại thuốc trị liệu như axit hyaluronic, chiết xuất nhau thai và mô bào thai và nucleotide (X-ADN) được coi là một phương pháp rất hứa hẹn.
Hiện nay, công nghệ ánh sáng xung cường độ cao, được sử dụng trong cuộc chiến chống lại hiện tượng quang hóa và dựa trên kỹ thuật quang nhiệt chọn lọc, đang rất được quan tâm. Một xung ánh sáng mạnh do đèn flash xenon tạo ra được lọc trước để loại bỏ bức xạ UV nguy hiểm và được truyền bằng tinh thể sapphire đến bộ lọc huỳnh quang, tùy thuộc vào việc “tẩm” các chất đặc biệt, có thể truyền và phát ra sóng trong phạm vi từ 535 đến 1000 nm. Điều này sử dụng ánh sáng được lọc được tăng cường ở một phần nhất định của quang phổ do hiệu ứng huỳnh quang. Ánh sáng này, tùy thuộc vào bước sóng của nó, ảnh hưởng đến melanin, hemoglobin và collagen. Các thử nghiệm lâm sàng đã chỉ ra rằng làm nóng có chọn lọc collagen ở da đến 55°C sẽ tiếp tục hình thành collagen mới. Sự gia tăng tổng hợp collagen bắt đầu từ 8–10 tuần sau buổi điều trị cuối cùng và tiếp tục trong 6–12 tháng. Cơ chế sinh hóa của phương pháp dựa trên sự kích thích quang nhiệt của nguyên bào sợi, bắt đầu tích cực tổng hợp collagen.
Vai trò chính trong việc ngăn ngừa bệnh da do ánh sáng thuộc về các chất bảo vệ da phải đáp ứng các yêu cầu nghiêm ngặt, đó là hấp thụ tia trên phạm vi rộng, chịu được ánh sáng, nhiệt, nước, có khả năng xuyên qua lớp sừng thấp, an toàn, không độc hại, gây ung thư hoặc gây mẫn cảm, ngăn chặn hiệu quả sự xuất hiện của các tác động có thể nhìn thấy (cháy nắng) và vô hình (lão hóa do ánh sáng, viêm da do ánh sáng, gây ung thư) của bức xạ UV.
Kem chống nắng có chứa các bộ lọc vật lý hoặc hóa học ngăn chặn tia nắng mặt trời. Vật lý là các hợp chất khoáng của titan hoặc kẽm; chúng vẫn còn trên bề mặt da và giống như những tấm gương nhỏ, chặn bức xạ mặt trời bằng cách phản chiếu các tia. Bộ lọc hóa học thu giữ tia UV và chuyển chúng thành nhiệt vô hại cho da. Thế hệ bộ lọc mới nhất bảo vệ da không chỉ khỏi tia UV-B mà còn khỏi tia UV-A. Tiêu chí chính khi lựa chọn một sản phẩm bảo vệ da cụ thể là hệ số chống nắng (SPF).
Năm 1956, M. Schulze đưa ra khái niệm về yếu tố bảo vệ khỏi ánh nắng mặt trời và xác định nó là tỷ lệ giữa liều ban đỏ tối thiểu (MED) của da được bảo vệ bởi bộ lọc UV với MED của da không được bảo vệ sau 24 giờ chiếu xạ (MED được đánh giá bằng mắt). ). Ví dụ, chỉ số chống nắng là 60 có nghĩa là liều tia UV cần thiết để tạo ra ban đỏ khi được bảo vệ lớn hơn 60 lần so với khi không được bảo vệ. Tuy nhiên, sử dụng bộ lọc có chỉ số 60 không có nghĩa là thời gian tiếp xúc với ánh nắng mặt trời lâu hơn 60 lần.
Trong vài năm nay, một loạt chế phẩm Photoderm MAX, với hệ số bảo vệ khỏi ánh nắng mặt trời (SPF) tối đa là 100, đã được sử dụng để điều trị và phòng ngừa các bệnh da liễu nhạy cảm với ánh sáng, cho thấy sản phẩm này tăng khả năng bảo vệ tự nhiên của da gấp bao nhiêu lần. . Những loại thuốc này được công ty Bioderma của Pháp phát triển đặc biệt để phòng ngừa và điều trị bệnh da liễu và để sử dụng cho những bệnh nhân vì nhiều lý do không thể chịu đựng được việc tiếp xúc với ánh sáng mặt trời. Đồng thời, ưu điểm của dòng sản phẩm này là có các sản phẩm bảo vệ da khỏi ánh sáng dành cho mọi loại da (kem dành cho da mặt thường và khô, nhũ tương dành cho da dầu, sữa dành cho cơ thể và kem nền dành cho chứng rối loạn sắc tố, chẳng hạn như bệnh bạch biến). Một trong những ưu điểm của các chế phẩm thuộc dòng Photoderm MAX có thể kể đến là sự hiện diện trong chúng một lớp màn hình hữu cơ chưa từng được sử dụng trước đây “Tinosorb M”, giúp hấp thụ ánh sáng mặt trời như một bộ lọc hữu cơ mà không xuyên qua da và phản chiếu chúng dưới dạng màn hình khoáng, mang lại hiệu quả tối ưu. bảo vệ khỏi tia UVA - và tia UV-B.
Ngoài loạt thuốc được chỉ định, có thể sử dụng một loạt sản phẩm có khả năng bảo vệ cao chống lại tia UV-A và UV-B, Antgelios, từ phòng thí nghiệm dược phẩm La Roche-Posay của Pháp. Các sản phẩm dựa trên nước nóng La Roche-Posay và bao gồm hệ thống lọc Anthelios MEXORYL SX và MEXORYL XL, giúp bảo vệ tối ưu chống lại tia UV và ngăn ngừa tổn thương cho cơ thể liên quan đến bức xạ mặt trời.
Dòng sản phẩm chống nắng bằng nước nóng của phòng thí nghiệm da liễu Aven cũng được sử dụng, bao gồm các sản phẩm dành cho da nhạy cảm và quá mẫn cảm (không dung nạp các bộ lọc hóa học và hương thơm) dành cho trẻ em và người lớn. Dòng sản phẩm này có màn hình MPI-SORB thế hệ mới bảo vệ da không chỉ khỏi tia UV-A và UV-B ngắn mà còn khỏi tia UV-A dài, có tác động bất lợi đến các lớp sâu hơn của da.
Tóm lại, tôi muốn lưu ý rằng bạn cần coi sức khỏe của mình như một món quà cần phải được bảo vệ, đồng thời không quên cần có thái độ “hợp lý” đối với ánh nắng mặt trời và việc sử dụng các chất bảo vệ da.
O.Y.Olisova, Tiến sĩ Khoa học Y tế, Giáo sư
MMA tôi. I. M. Sechenova, Moscow
Đọc thêm:
|



