W niektórych chorobach metabolizm zmienia się w taki sposób, że rozwijają się rozsiane przebarwienia, czyli ściemnianie się skóry na dużych obszarach ciała i twarzy. Aby wykluczyć regularne opalanie, zbadaj wewnętrzną powierzchnię przedramion. Skóra na tych częściach ciała jest zwykle jaśniejsza. Ponadto należy zapytać pacjenta, czy odwiedza solarium.
Dlaczego skóra twarzy i ciała ciemnieje i z jakimi zaburzeniami może się to wiązać, porozmawiamy w tym artykule.
Powoduje
Istnieją następujące grupy powodów, dla których skóra na twarzy i ciele ciemnieje:
- Zwiększona produkcja hormonu stymulującego melanocyty.
- Inne choroby wewnętrzne, którym towarzyszą zaburzenia metaboliczne.
- Przyjmowanie niektórych leków.
- Nowotwory złośliwe narządów wewnętrznych.
Nadmierne wydzielanie hormonu stymulującego melanocyty
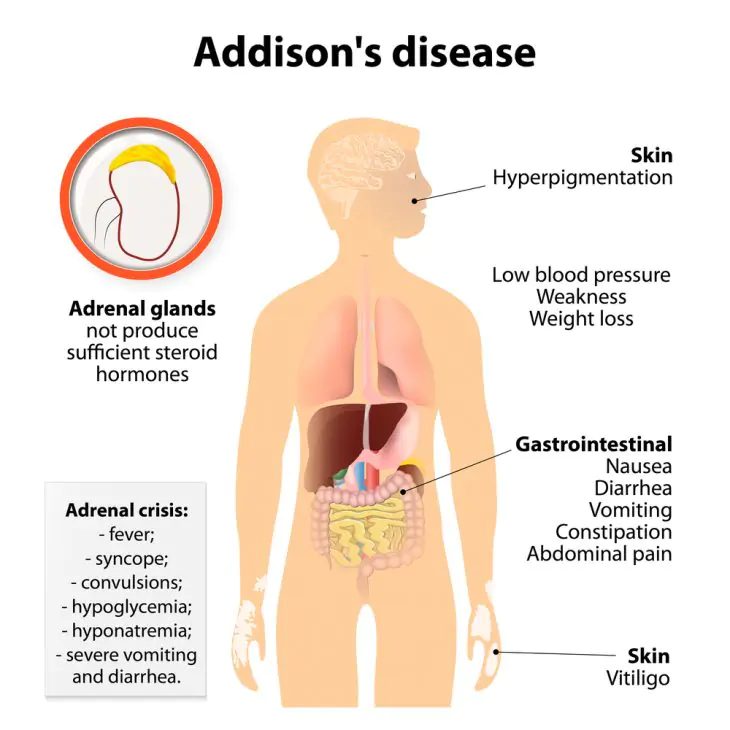
Skóra ciemnieje, gdy wzrasta poziom melaniny – pigmentu barwiącego zawartego w specjalnych komórkach zwanych melanocytami. Produkcja i uwalnianie tej substancji do skóry aktywowane jest pod wpływem jednego z hormonów przysadki mózgowej – stymulującego melanocyty.
Aktywna synteza tego hormonu zachodzi w chorobie Addisona, jednej z głównych przyczyn przebarwień skóry.
Choroba Addisona to przewlekła niewydolność nadnerczy, która występuje na skutek gruźlicy, infekcji, amyloidozy i innych uszkodzeń tych ważnych narządów. Nadnercza przestają syntetyzować hormony, na co organizm reaguje wzmożonym wydzielaniem substancji stymulującej ich aktywność hormonalną – hormonu adrenokortykotropowego (ACTH), starając się w ten sposób przywrócić ich aktywność. Fizjologia tego procesu jest taka, że wraz ze zwiększoną produkcją ACTH wzrasta także wydzielanie hormonu stymulującego melanocyty, który powoduje ciemnienie skóry.
W chorobie Addisona skóra jest brązowa, złotobrązowa lub ciemnoszara i często wygląda jak głęboka opalenizna. Pigmentacja jest szczególnie widoczna na otwartych przestrzeniach - twarzy, dłoniach, a także w miejscach ocierania się odzieży np. o szyję. Ciemnieje także skóra w okolicy narządów płciowych, otoczkach sutków i bliznach pooperacyjnych. Ciemne plamy pojawiają się także na błonie śluzowej jamy ustnej.
Jeśli podejrzewasz chorobę Addisona, powinieneś skonsultować się z endokrynologiem.
Choroby wewnętrzne z zaburzeniami metabolicznymi
Niektóre choroby i stany fizjologiczne powodują ciemnienie skóry, np.:
Hemochromatoza jest chorobą dziedziczną, w której zwiększa się wchłanianie żelaza z pożywienia w jelitach. Pigmenty zawierające żelazo odkładają się we wszystkich narządach i tkankach, zaburzając ich funkcje.
Pigmentacja skóry w tej chorobie jest przydymiona, szara, brązowa, najbardziej widoczna na twarzy i dłoniach, a także w okolicy narządów płciowych, pod pachami i w okolicy blizn pooperacyjnych. W przypadku tej choroby wpływa na wątrobę i serce, rozwijają się zaburzenia endokrynologiczne, w tym cukrzyca. Jeśli podejrzewasz hemochromatozę, powinieneś skonsultować się z gastroenterologiem.
Marskość wątroby charakteryzuje się naruszeniem neutralizacji żółci, wchłanianiem barwników żółciowych do krwi i ich odkładaniem się w tkankach. U pacjentów z marskością wątroby rozwija się żółtaczka miąższowa, której towarzyszy ciemnobrązowa pigmentacja skóry. Marskość wątroby charakteryzuje się także swędzeniem skóry i bólem w prawym podżebrzu. Chorobę tę leczy gastroenterolog.
Porfirie to grupa chorób dziedzicznych związanych z upośledzoną syntezą hemoglobiny. Pośrednie produkty jego metabolizmu – porfiryny – gromadzą się w skórze, gdzie ulegają utlenieniu pod wpływem światła słonecznego. W rezultacie skóra staje się brązowa. Łatwo ulega uszkodzeniu, pokrywa się wrzodami i bliznami.
Ekspozycja na słońce jest przeciwwskazana u pacjentów z porfirią. Hematolog może pomóc w tej chorobie.
Przebarwienia spowodowane lekami
Jeżeli przyczyna ciemnienia skóry nie jest jasna, lekarz powinien zapytać pacjenta, czy przyjmuje którykolwiek z poniższych leków:
- Doustne środki antykoncepcyjne;
- chlorochina i hydroksychlorochina;
- preparaty ze srebra, złota;
- amiodaron;
- busulfan i bleomycyna;
- aminozyna
Złożone doustne środki antykoncepcyjne mogą powodować zaburzenia czynności wątroby z rozwojem żółtaczki miąższowej. Chlorochinę i jej pochodne stosuje się w leczeniu malarii, fotodermatoz, a także chorób tkanki łącznej – tocznia rumieniowatego układowego, reumatoidalnego zapalenia stawów. Produkty te mogą powodować niebieskawo-szary kolor skóry.
Stosowanie srebra w suplementach diety, stosowanie soli tego metalu jako środków antyseptycznych do płukania cewników moczowych oraz długotrwałe stosowanie protargolu może powodować argyrozę, czyli szaroniebieskie przebarwienie skóry. Stosowanie krizanolu (preparatu złota) może powodować fioletowe zabarwienie skóry.
Długotrwałe stosowanie amiodaronu lub kordaronu w leczeniu zaburzeń rytmu serca czasami powoduje, że odsłonięta skóra staje się brązowa lub szara.
Busulfan i bleomycyna są stosowane w leczeniu nowotworów złośliwych. Leki te często powodują ciemnienie i inne zmiany na skórze.
Aminazyna jest stosowana w praktyce psychiatrycznej. Przy długotrwałym stosowaniu powoduje szarość skóry.
Ciemnienie skóry z powodu nowotworów złośliwych
Kolor skóry może się zmienić z powodu nowotworów złośliwych narządów wewnętrznych, w tym chłoniaków. Zjawisko to nazywa się acanthosis nigricans maligna (złośliwe acanthosis nigricans) i towarzyszą mu ciemne, symetryczne plamy i paski na szyi, pod pachami, na zewnętrznych narządach płciowych i fałdach pachwinowych.
Acanthosis nigricans występuje także w łagodnych chorobach układu nerwowego i hormonalnego u młodych ludzi.
W przypadku jakiejkolwiek zmiany koloru skóry niewiadomego pochodzenia należy skonsultować się z dermatologiem. Po wstępnej diagnozie lekarz ten może skierować pacjenta do odpowiedniego specjalisty. Ciemnienia skóry nie można zignorować, ponieważ ten znak jest objawem wielu poważnych chorób.
Z jakim lekarzem powinienem się skontaktować?
Jeżeli przebarwienia skóry są rozległe lub ograniczone, należy skonsultować się z dermatologiem. Po wykluczeniu chorób skóry pacjent zazwyczaj kierowany jest do lekarza pierwszego kontaktu, gdzie poddawany jest badaniu narządów wewnętrznych. Po wyjaśnieniu diagnozy planowana jest konsultacja ze specjalistą specjalistą: endokrynologiem, gastroenterologiem, hepatologiem, hematologiem, onkologiem.
Każda zmiana odcienia skóry, jeśli nie nastąpiła pod wpływem światła słonecznego, jest poważnym sygnałem zaburzenia w funkcjonowaniu narządów wewnętrznych.
Na przykład, jeśli przewód pokarmowy jest zakłócony, odcień twarzy może zmienić się ze zdrowego na szary; może zmienić kolor na niebieski, jeśli występuje upośledzenie krążenia krwi, choroby układu sercowo-naczyniowego lub niewydolność oddechowa; ponadto odcień fioletowy wskazuje na wrodzoną chorobę serca, a żółty odcień wskazuje na choroby wątroby.
Szara skóra twarzy - choroba lub konsekwencja złych nawyków
Nagła i zauważalna zmiana kolorytu cery z naturalnego, zdrowego na szary jest najczęściej oznaką dysfunkcji układ trawienny. W najlepszym przypadku Twoja twarz może stać się szara z powodu banalnych zaparć lub złego odżywiania, w najgorszym przypadku z powodu zapalenia żołądka lub rozwoju wrzodu żołądka. Samodzielne zdiagnozowanie choroby na podstawie samej dyschronii jest prawie niemożliwe, dlatego w tej sytuacji lepiej udać się na wizytę do gastroenterologa.
Ponadto szara skóra twarzy nie zawsze zwiastuje chorobę. Często na tle palenia, siedzącej pracy i ciągłego stresu u ludzi dochodzi do zaburzenia krążenia krwi i zwężenia naczyń krwionośnych, co objawia się również pogorszeniem cery.
Ziemisty odcień i ostre ciemnienie skóry - choroba trzustki lub onkologia
Zmiany tego typu wskazują na poważniejsze choroby. Często oczywiście pojawia się ziemisty odcień z powodu chorób trzustki, nadnerczy lub na tle długotrwałego stosowania antybiotyków, ale jeśli wykluczone są takie opcje, najlepszym zaleceniem w tym przypadku byłoby zwrócenie się do nowoczesna medycyna. Rozpoznanie choroby na podstawie skóry i na podstawie badań pozwoli prawidłowo i dokładnie określić przyczynę zmiany cery, a także terminowo zdiagnozować chorobę, która ją wywołała.
Niebieski kolor skóry – sinica
Skóra nabiera niebieskawego, a czasem ciemnofioletowego zabarwienia, gdy krew jest niedostatecznie dotleniona i następuje spowolnienie krążenia krwi. Takie objawy wskazują na sinicę, chorobę łączącą w sobie wiele zaburzeń układu sercowo-naczyniowego i oddechowego.
Zdarza się, że sinica występuje z powodu hipotermii. Wówczas głównie kończyny nabierają niebieskiego zabarwienia na skutek pogorszenia ukrwienia uszkodzonych miejsc.
Siniaki na skórze – choroby układu krążenia i oddechowego
To właśnie w postaci powstawania niebieskawych obszarów i niebieskawych obszarów błon śluzowych dają się odczuć choroby, takie jak choroby serca i zaburzenia wymiany gazowej w płucach. Takie zmiany mogą jednak wywołać powstawanie methemoglobiny na tle zatrucia i zatrucia.
Sinica - fioletowa choroba skóry
Pojawienie się ciemnych odcieni lub plam na twarzy i ciele (kolor fioletowy lub żeliwny) wskazuje na zwiększoną przewiewność płuc, stwardnienie tętnic płucnych lub wrodzoną chorobę serca. W każdym przypadku, jeśli zaobserwujesz którykolwiek z powyższych objawów, należy natychmiast zgłosić się do lekarza.
Zapalenie naczyń to choroba naczyń krwionośnych skóry.
Choroba ta polega na uszkodzeniu naczyń krwionośnych i tkanek uszkodzonego narządu. Jeśli zaatakowane zostaną naczynia skórne, głównymi objawami choroby będą zaczerwienienie, wysypka i swędzenie. Zapalenie naczyń może również wpływać na układ krążenia mózgu, co powoduje udar, serce, co zwiększa ryzyko zawału serca itp. Dość często małe krwotoki pod skórą są oznaką zapalenia naczyń innych narządów.
Do głównych objawów tej choroby należą: ogólne osłabienie, gorączka, utrata apetytu, utrata masy ciała, wysypka i swędzenie, bóle stawów.
Podobny zespół może wystąpić również w przypadku tocznia rumieniowatego układowego, reumatoidalnego zapalenia stawów i innych chorób charakteryzujących się uszkodzeniem tkanki łącznej.
Kuperoza to naczyniowa choroba skóry
Kuperoza pojawia się w postaci małych czerwonych siateczek naczyniowych lub tzw. „pajączków” na policzkach, brodzie i nosie, gdy naczynia krwionośne rozszerzają się na tle wzmożonego krążenia krwi. Jednocześnie tkanka łączna ściska naczynia od zewnątrz, przez co są one bardziej widoczne na twarzy. Choroba ta występuje u osób starszych, a także u osób o cienkiej i wrażliwej skórze.
Kuperozę można leczyć zarówno w gabinecie kosmetycznym, jak i metodami tradycyjnymi. Choć pierwsza metoda pozwala w jak najkrótszym czasie pozbyć się objawów trądziku różowatego. Natomiast w przypadku braku środków lub możliwości – masaż twarzy. W ten sposób normalizujesz krążenie krwi oraz ujędrniasz naczynia krwionośne i mięśnie twarzy. Dodatkowo uzupełnij swoją dietę produktami spożywczymi lub suplementami diety bogatymi w witaminy C, P, K, przeciwutleniacze, kwasy tłuszczowe Omega 3 i 6 - wzmacniają one ściany naczyń krwionośnych i pomagają normalizować krążenie krwi.
Żółta skóra – choroba wątroby
Najczęściej zażółceniu twarzy i ciała towarzyszy zmiana odcienia twardówki oka, błon śluzowych, szczególnie pod językiem, stopami i dłońmi. Jednocześnie zmienia się kolor moczu - nabiera bogatego ciemnego odcienia.
Zmiany takie najczęściej występują na tle podwyższonego poziomu karotenu lub bilirubiny. W pierwszym przypadku skóra może stać się żółta, jeśli przez dłuższy czas stosujesz dietę składającą się z pomarańczy lub marchwi. Jeśli tak się nie stało, najprawdopodobniej przyczyną jest wzrost zawartości bilirubiny – barwnika żółciowego powstającego w wyniku rozkładu hemoglobiny. Ten ostatni odpowiada za nasycanie krwi tlenem i transport składników odżywczych nie tylko do komórek skóry, ale po całym organizmie. Kiedy następuje spadek poziomu hemoglobiny i wzrost bilirubiny, zmiany zachodzą nie tylko w warstwach skóry właściwej, ale także w wątrobie. Istnieje wtedy ryzyko żółtaczki. Ponadto zażółcenie może wskazywać na choroby, takie jak zapalenie wątroby, marskość wątroby, powstawanie cyst, a także zaburzenia pęcherzyka żółciowego i dróg żółciowych.
Choroba acanthosis nigricans została opisana w IX wieku i uważana jest za dość rzadką. Rozwojowi akantozy towarzyszy pojawienie się obszarów nadmiernego rogowacenia w obszarze naturalnych fałdów skórnych. W tych obszarach stwierdza się zwiększoną pigmentację i brodawczakowatość skóry. Zwykle dotknięte są duże fałdy skóry - pachy, pachwiny i szyja. Terminowe wykrycie akantozy we wczesnych stadiach może wskazywać na poważne procesy. Dlaczego akantoza jest niebezpieczna i jak ją rozpoznać, przeczytaj na portalu estet. kom.
Główne przyczyny rozwoju acanthosis nigricans
Acantosis nigricans może rozwinąć się u osoby dowolnej płci i wieku, a przyczyny u każdego pacjenta są indywidualne i specyficzne.
Czynnikami predysponującymi do rozwoju rogowacenia ciemnego są:
- Patologie w funkcjonowaniu narządów wydzielania wewnętrznego.
- Nowotwory złośliwe wywołują wiele złożonych reakcji biochemicznych i układu odpornościowego. Mężczyźni są podatni na akantozę w przypadku raka trzustki, raka prostaty, kobiety - w przypadku raka jajnika i gruczołu sutkowego.
- Dziedziczność wpływa na rozwój akantozy. W przypadku zaburzeń metabolicznych i niższości psychicznej, które są spowodowane dziedziczną patologią, na przykład z zespołami Rooda i Mieschera, rozwija się akantoza.
- Przyjmowanie hormonów estrogenowych i niektórych innych leków.
Tak więc u młodych ludzi przyczyną akantozy są często otyłość, zaburzenia endokrynologiczne i patologie genetyczne, u osób starszych przyczyną są często nowotwory.
Jakie objawy wskazują na akantozę? Formy acanthosis nigricans
Akantoza ma kilka postaci postępu w zależności od przyczyny, która determinuje intensywność rozwoju procesu. Dermatolodzy zidentyfikowali 3 główne formy rogowacenia ciemnego:
- Młodzieńczy lub łagodny, co jest związane z patologiami endokrynologicznymi i genetycznymi.
- Złośliwy lub paraneoplastyczny, który rozwija się wraz z nowotworami złośliwymi narządów wewnętrznych.
- Pseudoakantoza, która rozwija się wraz z otyłością i zaburzeniami metabolicznymi. Postać ta znika bez śladu po normalizacji masy ciała i ma najlepsze rokowanie.
Objawy kliniczne akantozy mają 3 główne objawy:
- Zwiększona pigmentacja - pojawienie się czarnych lub ciemnobrązowych plam na skórze.
- Brodawczakowatość to obecność na skórze włókniaków lub brodawczaków, które popularnie nazywane są brodawkami.
- Hiperkeratoza, która powoduje szorstkość i złuszczanie skóry.
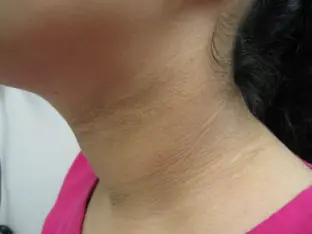
Lokalizacja akantozy na skórze. Jakie objawy towarzyszą postępowi akantozy?
Opisane zmiany skórne najczęściej lokalizują się na skórze fałdu pachwinowo-udowego, okolicy międzypośladkowej, zgięciach łokciowych, fałdzie pomiędzy tyłem głowy a szyją, skórze pod pachami, w okolicy podkolanowej, na skórze pod gruczołami sutkowymi. Możliwe jest, że triada objawów może pojawić się na innych częściach ciała (twarz, bok szyi i okolice pępka).
We wczesnych stadiach rozwoju akantozy skóra pacjenta stopniowo ciemnieje. Wiele osób próbuje dokładnie umyć skórę, myśląc, że jest brudna. W miarę postępu choroby skóra zaczyna jeszcze bardziej ciemnieć, staje się szorstka, sucha i gęstnieje. Naturalny wzór skóry staje się wyraźniejszy i głębszy.
W późniejszych stadiach na dotkniętych obszarach skóry pojawiają się narośla w postaci włókniaków i małych brodawczaków. Narośla mają kształt brodawkowaty i są ułożone w gęste rzędy, co nadaje skórze brodawkowaty wygląd. Zmiany te mogą być również przebarwione. Wszystkim objawom akantozy na skórze towarzyszy łagodny świąd i mrowienie. Na dotkniętych obszarach skóry nie ma włosów.
Jakie są aspekty diagnostyki i leczenia rogowacenia ciemnego?
W przypadku stwierdzenia ciemnienia skóry w niektórych obszarach skóry, które nie ustępuje, a jedynie postępuje, należy zgłosić się do dermatologa. Specjalista przeprowadzi diagnostykę różnicową z chorobą Addisona, rybią łuską i chorobą Dariera. Ostateczne rozpoznanie rogowacenia ciemnego ustala się na podstawie badania histologicznego wycinka biopsyjnego. Jeśli podejrzewa się postać złośliwą, wymagana jest konsultacja z onkologiem.
Leczenie obejmuje leczenie choroby podstawowej, która doprowadziła do akantozy, oraz leczenie objawowe. Przepisuj ogólne leki tonizujące, kompleksy witaminowe, maści przeciwzapalne, kąpiele z nadmanganianem potasu, preparaty cynkowe, aromatyczne retinoidy. W ciężkich przypadkach - cytostatyki i leki hormonalne, leki neurotropowe, terapia antybakteryjna. Wszystko to musi być połączone z dietą.
W przypadku masywnych rozrostów brodawczaków usuwa się je chirurgicznie za pomocą kriodestrukcji lub elektrokoagulacji.
Zatem proste ciemnienie skóry może ukryć przebieg procesu onkologicznego, który nie objawia się jeszcze objawami ogólnymi, a jedynie akantozą. Dlatego skontaktowanie się z lekarzem, jeśli podejrzewasz akantozę, może poprawić rokowanie przebiegu procesów patologicznych.



