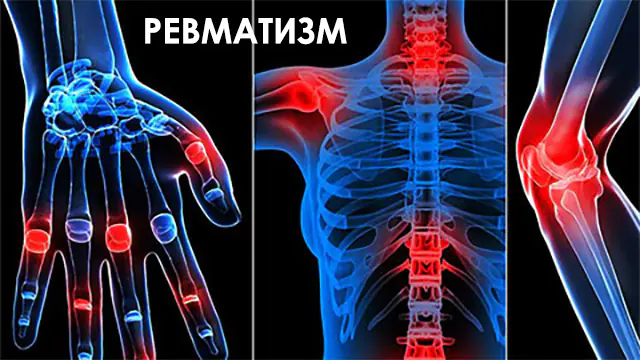
Какво е ревматизъм, причини и симптоми на заболяването. Етапи и форми на ставния ревматизъм, диагностика. Лечение на патология при деца и възрастни, народни средства и профилактика.
Съдържанието на статията:- Какво е ревматизъм на ставите
- Причини за развитие
- Основни симптоми
- Диагностични методи
- Методи за лечение
- Лекарства
- Физиотерапия
- Народни средства
- Как да се лекува ревматизъм при деца
- Мерки за превенция
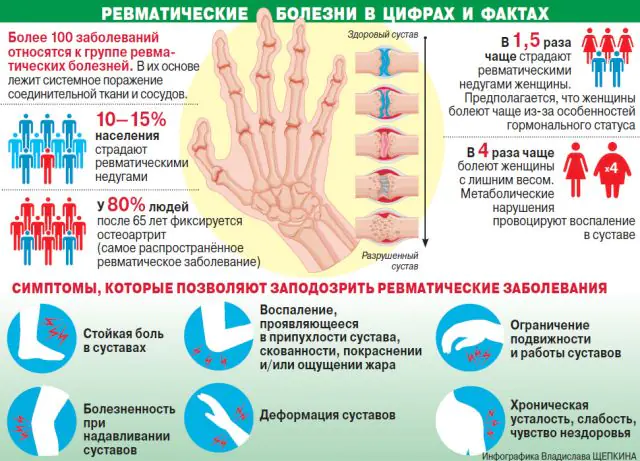
Ревматизмът е инфекциозна патология на съединителната тъкан, която често засяга сърцето и опорно-двигателния апарат. Заболяването е придружено от болки в ставите, промени в тяхната форма и ограничена подвижност. Заедно с мускулно-скелетната система, сърдечните клапи участват в патологичния процес.
Какво е ревматизъм на ставите?
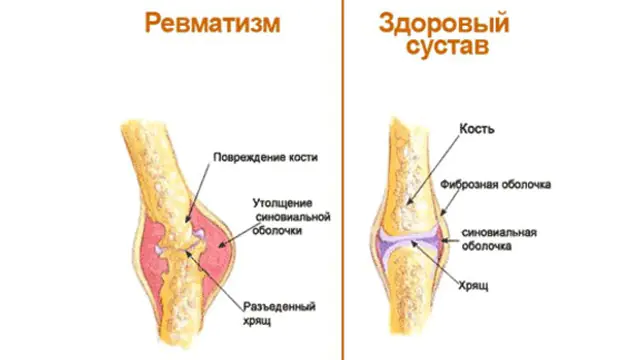
Ставният ревматизъм (ревматична треска, ревматичен полиартрит) е заболяване, открито през 19 век от Соколски-Буйо. Патологията е сезонна и се обостря през пролетта и есента. В допълнение към ставите, заболяването може да засегне кожата, кръвоносните съдове и нервната система.
важно! Патологията разрушава колагена, който съставлява 60% от съединителната тъкан.Общоприето е, че ревматизмът е патология, която засяга възрастните хора. Но статистиката показва, че най-често негови жертви са деца от 7 до 11 години. Ревматизмът при възрастни се развива до 40-годишна възраст. Жените страдат от него 3 пъти по-често от мъжете. Общата честота е 0,3-3% от всички случаи.
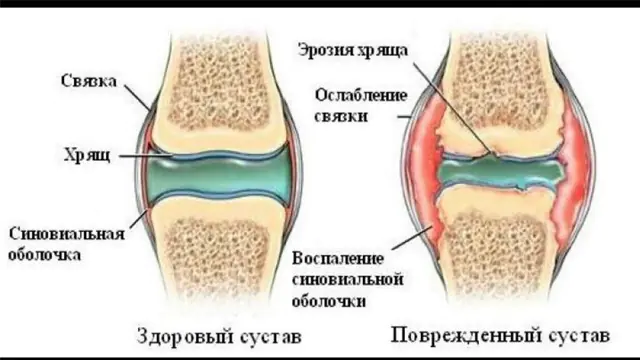
Процесите на разрушаване на съединителната тъкан преминават през няколко етапа:
- мукоид (образува се подуване, колагенови влакна набъбват и се разделят);
- фибриноиди (те изтриват колагеновите влакна и клетъчните елементи);
- грануломатозен (грануломите се образуват около мъртва тъкан);
- склеротичен (склерозиране или разрушаване на съединителната тъкан).
Всяка фаза на ревматизъм продължава 1-2 месеца, целият цикъл продължава около шест месеца. При рецидив се унищожават вече зарасналите участъци.
Заболяването протича в остра и хронична форма. Острата форма се наблюдава по-често при деца и юноши под 20 години. Симптомите са подобни на остри респираторни инфекции, но след няколко дни се появява обрив и болка в сърцето и ставите. Хроничната форма се характеризира със сезонни рецидиви.
Ако лечението започне своевременно, усложненията на ревматизма не възникват. Но след като ставите вече са претърпели деформация, е невъзможно да ги върнете в първоначалното си състояние. На пациента се предписва редовна изпълнима физическа активност, правилно хранене и спазване на превантивните мерки.
Най-неблагоприятният изход е прогресивното заболяване. Често има случаи на рецидив, ако стрептококовата инфекция се появи отново. Тогава заболяването е по-остро и налага прием на силни лекарства.
Липсата на лечение води до смърт на ставните тъкани и обездвижване. Необратими промени настъпват и в сърцето. Най-честото усложнение е пролапсът на митралната клапа, което води до лошо кръвообращение и недостатъчно хранене на мозъка.
В напреднали случаи заболяването се разпространява в кръвоносните съдове, кожата, нервната система, засяга костите на шията и челюстта. За пациента става трудно да обърне главата си и дори да яде.
Причини за развитие на ревматизъм
Причинителят на заболяването се счита за хемолитичен стрептокок. Ако инфекцията остане в тялото твърде дълго, тя се разпространява чрез кръвта в цялото тяло, установявайки се в тъканите на сърцето и други органи заедно с антигени. Тъй като имунната система разпознава стрептокока по определени молекули, които също се намират в тялото, тя започва атака срещу собствените си клетки и тъкани.
Имунитет към стрептококи не се развива. Когато инфекцията навлезе отново в кръвта, възниква повторен имунен отговор и заболяването се влошава.
Причината за ревматизма също е влиянието на допълнителни фактори:
- лошо лекувани патологии, причинени от стрептококи (тонзилит, скарлатина, фурункулоза, синузит, кариес);
- наследственост (при формиране на благоприятни условия се задейства механизмът за развитие на ревматизъм);
- вирусни заболявания (чест грип, ARVI, респираторни заболявания);
- други ставни заболявания, подобни по етиология и симптоми (артрит, артроза, хондроза, остеомиелит);
- хипотермия, натъртвания, наранявания;
- заболявания на черния дроб, ендокринната система;
- отравяне с тежки метали, пестициди, радиоактивни съединения;
- заболявания на хемопоетичната система.
Ако заболяването е латентно или бавно, обостряне може да настъпи на фона на диабет, астма, бременност или алергии.
Основни симптоми на ревматизъм

Признаците на ревматизъм се усещат чрез остри болки в ставите. Усещанията се появяват в големите стави: рамо, коляно, лакът. Ставата е гореща на пипане, кожата на засегнатата област се зачервява. В сравнение с артрита, отличителна черта на ревматизма е повишената болка по време на движение.
Ако патологията прогресира, болката от ревматизъм става по-изразена и е невъзможно да се докосне ставата. Телесната температура се повишава до 39-40 градуса. Ако е засегнато сърцето, има задух, тахикардия и болка в дясната част на гърдите по време на тренировка.
Симптомите на ревматизма са огледални: заболяването засяга 2 стави наведнъж. Рядко има едностранна форма. Друга особеност на патологията е нестабилността. Ако не се лекува, се засягат все повече стави. Заболяването може да засегне гръбначния стълб и долната челюст.
Симптомите на ревматизма са по-слабо изразени при по-възрастните хора, както и при тези, страдащи от хронична форма на заболяването. В тези случаи болката не е толкова силна, а температурата леко се повишава.
Важно! Ако лечението започне след появата на първите симптоми, промените в съединителната тъкан могат да бъдат предотвратени.Методи за диагностициране на ревматизъм
Ревматизмът се лекува от ревматолог или по-специализиран специалист – артролог. Но ако наблизо няма такъв лекар, консултирайте се с общопрактикуващ лекар. Той ще събере анамнеза и ще предпише необходимите изследвания.
Диагнозата на ревматизма включва редица лабораторни и инструментални изследвания, без които е невъзможно да се диференцира заболяването:
- общ и биохимичен кръвен тест (анализът за ревматизъм предполага наличието на редица показатели, характерни за това заболяване);
- Рентгеново изследване (наличието на чипове и деформирани области показва патология);
- Ултразвук (по-точно изследване, което ви позволява да определите локализацията на източника на възпаление, фазата на ревматизъм);
- електрокардиограма (поражението на ставите възниква поради деформация на сърдечната тъкан);
- култура на гърлото (помага за идентифициране на скорошна стрептококова инфекция);
- имунологичен анализ за откриване на антитела.
Обикновено 2-3 показателя са достатъчни, за да се потвърди ревматизъм и да се предпише лечение.
Ако диагнозата е трудна, се препоръчват допълнителни изследвания:
- анализ на синовиалната течност;
- артроскопия (инструментална визуализация на ставната кухина);
- сцинтиграфия (анализ за откриване на специално вещество в ставата - технеций);
- вземане на материал от синовиалната мембрана (биопсия);
- MRI (за откриване на деформации на ставите).
По-подробните изследвания помагат да се направи диагноза с максимална точност.
Методи за лечение на ревматизъм
В острия стадий лечението на ревматизъм се извършва в болница под наблюдението на ревматолог и кардиолог. На пациента се предписва почивка на легло и диета с ограничени протеини и въглехидрати. За основа се взема таблица № 10 според Певзнер, с изключение на осолени, пържени и пушени ястия. Как да се лекува ревматизъм зависи от стадия и формата на заболяването.
Лекарства за лечение на ревматизъм
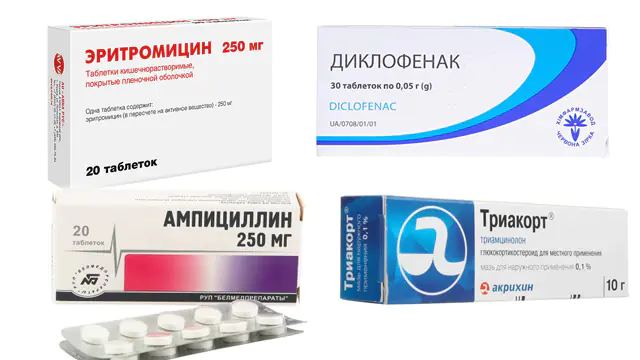
Лечението на ревматизма е комплексно и включва прием на различни лекарства:
- пеницилинови антибиотици за потискане на стрептококи (еритромицин, ампицилин, цена - 50 рубли или 20 гривна) за 15 дни;
- нестероидни противовъзпалителни средства с аналгетичен ефект (диклофенак, ибупрофен, нимезулид, кетопрофен, цена - 100 рубли или 40 гривна);
- глюкокортикостероиди за облекчаване на възпаление (триамцинолон, хидрокортизон, цена - 200 рубли или 90 гривна);
- имуносупресори (хлорохин, хлорбутин, цена - 2000 рубли или 700 гривна);
- сърдечни гликозиди за поддържане на сърдечната функция (Дигоксин, цена - 100 рубли или 40 гривна).
Като лекарства за локално лечение се предписват противовъзпалителни мехлеми Диклофенак и Хидрокортизон.
Забележка! Когато ставите са засегнати от стрептококова инфекция, рядко се извършва хирургична интервенция. Показанията включват тежки сърдечни дефекти и пълно разрушаване на ставната тъкан. В този случай болните участъци се заменят с изкуствени материали или протези.Физиотерапия за лечение на ревматизъм
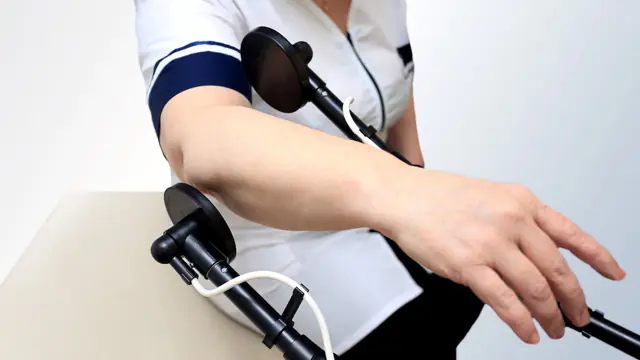
На снимката има магнитна терапия - магнитофореза за лечение на ревматизъм
По време на периода на възстановяване на пациентите се препоръчва курс на физиотерапия, който включва следните процедури:
- електрофореза- въвеждане в тялото на йони на лекарствени вещества чрез слаб електрически ток;
- UHF- загряване на ставите;
- парафинови приложения- насърчават дълбокото затопляне, подобряват кръвообращението и възстановяването на тъканите;
- Упражняваща терапия— за да се предотврати сливането на ставите и да се ограничи тяхната подвижност, е необходимо редовно да се изпълняват прости упражнения;
- лазерна терапия— използва се за облекчаване на подуване и ускоряване на регенерацията;
- масаж- стимулира подвижността на ставите, подобрява кръвообращението.
Ако патологията не изчезне дълго време, се извършва плазмафереза (пречистване на кръвта). Процедурата премахва токсините от тялото, за да намали натоварването на бъбреците и черния дроб.
Народни средства срещу ревматизъм

Рецептите на традиционните лечители са насочени към повишаване на имунитета и затопляне на ставите за подобряване на кръвообращението. Те обаче не лекуват напълно заболяването, особено в напреднал стадий. Традиционните методи са добри като допълнение към традиционната терапия и за превенция.
Ефективни рецепти за лечение на ревматизъм у дома:
- Компрес със сол. Разтворете 1 с.л. сол в 1 с.л. вода. Накиснете памучна кърпа или бинт във физиологичен разтвор и нанесете върху ставата. Увийте болното място и дръжте компреса 2 часа. Повтаряйте процедурата два пъти на ден.
- Отвара от листа от касис. Направете гъста отвара, като листата се варят 10 минути и се оставят за 24 часа. Вземете няколко супени лъжици три пъти на ден в продължение на един месец.
- Мехлем с горчица и мед. Вземете половин горчица и мед. Смесете съставките и добавете 1 ч.л. сол и сода. Втрийте сместа в засегнатите стави за 5 минути. Изплакнете с вода.
- Компреси с овес. Поставете овесените ядки в ленена торбичка и гответе, докато омекнат. Изцедете и нанесете върху ставата. Увийте с кърпа и дръжте компреса 2 часа.
За укрепване на имунната система традиционната медицина съветва да ядете кисели плодове (боровинки, червени боровинки, касис) и да пиете лимонов сок с вода на празен стомах сутрин.
Как да се лекува ревматизъм при деца?

Патологията най-често засяга деца на възраст от 7 до 15 години, въпреки че децата в предучилищна възраст също могат да бъдат податливи на ревматични атаки. Заболяването не се открива веднага: децата рядко се оплакват от болка в сърцето, а родителите понякога не приемат думите им на сериозно.
Ако е засегнато сърцето, заболяването може да не засегне ставите. Но ако инфекцията се е разпространила в костната тъкан, детето се оплаква, че от време на време една или друга става боли. Бебето става по-пасивно и избягва активните игри, тъй като движението води до болка.
Лечението на ревматизъм при деца в активна фаза се извършва в болница за 2 седмици. Детето трябва да спазва строга почивка в леглото. След това се допускат тихи игри в леглото, но режимът се запазва още 3 седмици.
Режимът на лечение на детския ревматизъм почти не се различава от терапията за възрастни, но лекарствата се избират, като се вземе предвид възрастта на пациента. В особено тежки случаи се използват хормонални лекарства.
На етапа на рехабилитация на децата се предписва да правят терапевтични упражнения, родителите се съветват да наблюдават диетата си и да получават витаминна терапия. Впоследствие детето се наблюдава от лекар в продължение на една година и се приемат дългодействащи антибактериални лекарства за предотвратяване на рецидиви.
Профилактика на ревматизъм
Не всички хора, заразени със стрептококова инфекция, страдат от ревматизъм като усложнение след други заболявания или наранявания. Заболяването се развива само при 2,5% от пациентите.
За да избегнете патология, трябва да запомните правилата за предотвратяване на ревматизъм:
- спортувайте, давайки на тялото осъществим стрес;
- поддържайте хигиена;
- да се втвърдява;
- избягвайте хипотермия;
- хранете се добре;
- внимателно лечение на заболявания на назофаринкса и бронхопулмонални патологии.
Ако заболяването се повтори, не забравяйте да вземете курсове на антибиотици. Ако пациентът развие сърдечна недостатъчност и ставите са включени в патологичния процес, той ще трябва да следва превантивни мерки през целия си живот.
Видео за ревматизъм:



