A neurodermatite é uma doença alérgica neurogênica caracterizada por prurido intenso, erupção papular e distúrbios do sistema nervoso (depressão, ataque de pânico, síndrome histérica). Afeta principalmente crianças em idade pré-escolar e escolar, bem como jovens com menos de 18 anos. Em adultos, a neurodermatite raramente se desenvolve, mais frequentemente ocorre como uma exacerbação de um processo patológico crônico, devido a uma reação aguda do corpo não completamente curada na infância. Leia mais sobre neurodermatite em crianças neste artigo.
O que é neurodermatite?
O segundo nome da doença é dermatite atópica, que se manifesta por hipersensibilidade a alérgenos, erupções cutâneas exsudativas e liquenóides, além de aumento do nível de IgE no soro sanguíneo. A erupção liquenóide são pápulas planas e brilhantes de tonalidade roxa, e a erupção exsudativa ocorre onde vesículas com conteúdo seroso se formam no centro das lesões focais. Existe uma clara dependência sazonal: no inverno ocorrem exacerbações ou recaídas e no verão ocorrem remissões completas ou parciais.
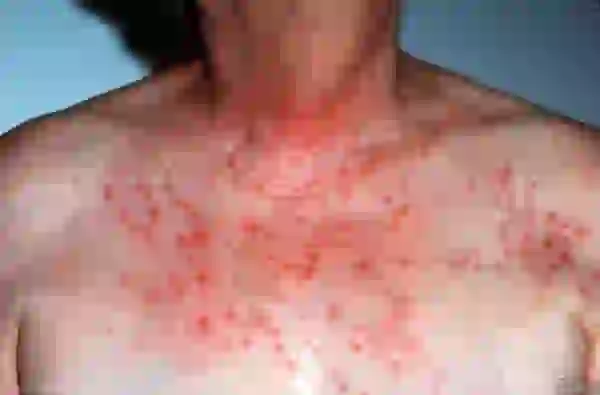
Os seguintes fatores contribuem para a formação da neurodermatite:
- Predisposição hereditária.
- A probabilidade de uma criança desenvolver alergias aumenta em 80% se ambos os pais tiveram erupções alérgicas na infância. Mesmo em famílias saudáveis, em 10 casos em cada 100 crianças nascem com neurodermatite.
- A criança sofria de eczema desde cedo
Aumento da sensibilidade do corpo a drogas, pólen e alimentos.
Presença de doenças alérgicas (asma brônquica, rinite vasomotora).
A neurodermatite não é contagiosa, por isso não é transmitida através de apertos de mão ou utensílios domésticos.
Causas da doença
A principal razão para a formação de erupções cutâneas são as reações alérgicas retardadas. Surgem devido ao alto teor de imunoglobulinas da classe E, inerentes ao corpo humano a nível genético. Quando qualquer alérgeno entra na corrente sanguínea, ocorre rapidamente uma reação imunológica inadequada, envolvendo a pele e o sistema nervoso no processo químico.
A ciência apresenta uma teoria neurogênica do desenvolvimento da doença. Os cientistas consideram a neurodermatite uma neurose cutânea, porque isso é evidenciado pela exacerbação dos sintomas devido ao nervosismo - sob forte estresse, trauma neuropsíquico e distúrbios vasomotores. As reações cutâneas ocorrem como resultado de uma violação da estabilidade adaptativa do corpo durante situações estressantes.
As causas internas de neurodermatite incluem:
- doença metabólica;
- sobrecarga nervosa levando ao mau funcionamento do sistema nervoso central;
- doenças gastrointestinais;
- Nutrição pobre;
- processos inflamatórios no corpo;
- imunidade enfraquecida.
As causas das influências externas que causam reações alérgicas são consideradas:
- suprimentos médicos;
- alimentos para animais de estimação;
- produtos químicos encontrados em produtos químicos domésticos e cosméticos decorativos;
- fumaça do trânsito;
- água potável contaminada;
- pólen de flores, árvores e gramíneas;
- comida de má qualidade.
Somente após determinar a causa específica que causou a reação alérgica neurogênica o tratamento pode ser iniciado.
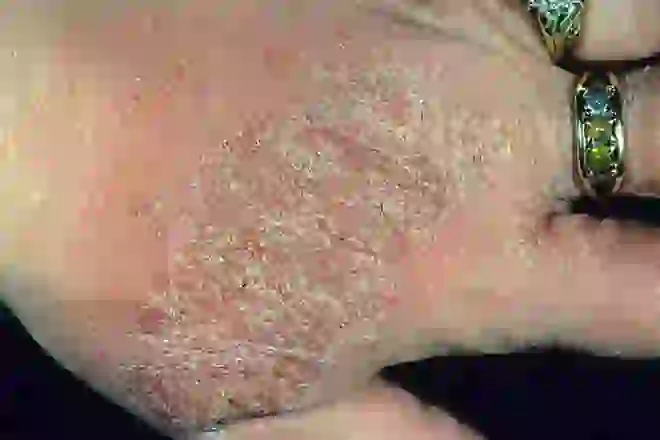
Formas de neurodermatite
Os dermatologistas distinguem vários tipos de doenças alérgicas, que são classificadas de acordo com o grau de prevalência com base na pele humana.
Formulário limitado
Mais frequentemente, é diagnosticada neurodermatite limitada, afetando pequenas áreas da pele - região do pescoço, cavidades poplíteas, fossas do cotovelo, ânus e área genital, detalhes aqui. Pequenas formações papulares de formato redondo regular estão localizadas simetricamente. A neurodermatite focal varia de cor rosa a marrom e é caracterizada por pele seca, infiltração e padrão cutâneo aumentado. Nenhum choro é observado.
Forma difusa
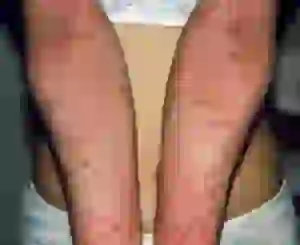
Esse tipo de doença é considerada grave, pois ocorrem múltiplas lesões. A localização favorita são os membros superiores e inferiores, tronco, face, pescoço, genitais. As áreas afetadas da pele liquenificadas e infiltradas se fundem. Em alguns lugares, formam-se nódulos planos com superfície brilhante. Se o paciente coçar vigorosamente a erupção, ela poderá ficar molhada por um curto período de tempo, o que aumenta o risco de infecção dos tecidos. A pele fica inchada e vermelha, coberta por pequenas escamas. Nas crianças, a doença pode afetar o couro cabeludo e a área ao redor dos olhos.
Neurodermatite hipertrófica
A ocorrência desta forma da doença é consequência da degeneração das células epidérmicas. O processo patológico está localizado nas pregas inguino-femorais e na superfície interna das coxas. Podem formar-se crescimentos semelhantes a verrugas na área afetada, causando coceira paroxística.
Forma psoriasiforme
As erupções cutâneas parecem lesões vermelhas compactadas cobertas por pequenas escamas esbranquiçadas, como na psoríase. Mais frequentemente, ocorrem no pescoço ou na cabeça (área da nuca).
Neurodermatite linear
A doença afeta as áreas de flexão das extremidades superiores e inferiores. As erupções cutâneas estão gravemente inflamadas, com coceira insuportável e crostas. A pele é altamente suscetível a rachaduras, portanto existe o risco de infecção secundária.
Neurodermatite folicular
A localização favorita é o couro cabeludo. A erupção papular tem aparência pontiaguda e está localizada na boca dos folículos capilares.
Forma de decalque
A doença afeta todas as partes do corpo cobertas por pelos velos. Posteriormente, os cabelos doloridos atrofiam e caem.
Qualquer forma de neurodermatite requer um diagnóstico abrangente e um regime de tratamento individual, levando em consideração o estado geral do paciente.
Sintomas da doença
O estágio inicial da neurodermatite se manifesta por coceira e ressecamento da pele nas áreas esperadas de futuras erupções cutâneas. Depois, a pele adquire uma tonalidade avermelhada e começa a descascar.
Na fase aguda da doença predominam os seguintes sintomas de neurodermatite:
- formação de pequenos nódulos (pápulas) na pele;
- dor nas áreas afetadas após procedimentos com água;
- fortalecimento do padrão da pele;
- escurecimento ou clareamento da cor da pele;
- chorando com a formação de crostas.
Com o aparecimento da erupção cutânea, os pacientes começam a sentir coceira intensa nas áreas afetadas da pele. É mais pronunciado à noite.
A neurodermatite avançada leva ao aparecimento de sintomas secundários do processo patológico. Ocorrem insônia, fadiga, apatia e perda de peso. Devido à perturbação do funcionamento de outros órgãos, observa-se diminuição ou aumento da pressão arterial, aumento dos gânglios linfáticos e secreção de suco gástrico.

Pacientes com neurodermatite são caracterizados por dermografismo branco - uma reação vascular pervertida. Quando você passa um dedo ou outro objeto não pontiagudo na pele de uma pessoa, uma faixa branca permanece por muito tempo (mais de 5 minutos). Esta condição ocorre devido ao vasoespasmo sob a influência do sistema nervoso.
O maior desconforto psicológico é sentido por pessoas cujos braços, especialmente as mãos, são afetados por erupções cutâneas. O fato é que essas zonas estão sujeitas a fortes esforços mecânicos e muitas vezes entram em contato com a umidade, provocando o agravamento do processo patológico.
Como diagnosticar neurodermatite?
Primeiramente, o dermatologista fica atento ao histórico familiar e às queixas do paciente, depois é realizado um exame visual da pele. Critérios diagnósticos importantes são: prurido intenso mesmo com as menores manifestações na pele, localização e morfologia típicas da erupção cutânea, aumento dos níveis de imunoglobulina E no sangue.
O médico prescreve os seguintes testes diagnósticos:
- análise geral de sangue;
- sangue para determinação de imunoglobulinas;
- dermatoscopia;
- Ultrassonografia de pele e tecido adiposo.
Para lesões cutâneas extensas com exsudação intensa, é necessária uma biópsia de pele. Para determinar o alérgeno que irrita o sistema imunológico e provoca a doença, são realizados testes cutâneos.
Como tratar a neurodermatite?
Antes de começar a tratar a doença, é necessário interromper o contato com os alérgenos identificados. Se o irritante não puder ser identificado, todos os possíveis agentes alergênicos serão excluídos do ambiente de vida do paciente, incluindo os alimentos.
O objetivo principal do tratamento é eliminar a reação inflamatória da pele e a coceira insuportável. Então é necessário conseguir a normalização do sistema nervoso e a restauração da estrutura da pele. Ao mesmo tempo, o médico prescreve terapia para doenças concomitantes que agravam o curso da neurodermatite (obesidade, diabetes mellitus).
Terapia medicamentosa
O tratamento medicamentoso começa com o uso de medicamentos antialérgicos. Nos casos graves, dá-se preferência às formas injetáveis - Clopiramina, Clemastina, nas formas leves da doença tomam-se comprimidos - Suprastin, Loratadina. Os medicamentos ajudam a eliminar a coceira e prevenir a ocorrência de novas erupções cutâneas.
Para reduzir a probabilidade de desenvolver reações neuróticas, recomenda-se que os pacientes tomem medicamentos com efeito sedativo e, em caso de distúrbios do sistema nervoso central desenvolvidos, tranquilizantes e antidepressivos. O remédio mais simples para os nervos, que ajuda no tratamento da insônia e da irritabilidade, é a tintura de raiz de valeriana. Medicamentos mais fortes com efeitos semelhantes são tintura de peônia, Sedavit, Persen, Novo-Passit.

Caso seja necessário normalizar o funcionamento do trato gastrointestinal, os pacientes tomam medicamentos probióticos (Linex), enzimáticos (Mezim) e hepatoprotetores (Karsil). Para eliminar os sintomas de intoxicação do corpo, é prescrito um curso de terapia com carvão ativado ou Enterosgel.
Se não for possível aliviar os sintomas desagradáveis do paciente e a terapia proposta não atingir os resultados desejados, são utilizados glicocorticosteróides externos ou sistêmicos, bem como preparações hormonais tópicas combinadas à base de betametasona. Mais frequentemente, os dermatologistas prescrevem pomada Advantan ou Dermovate.
Para se livrar da neurodermatite para sempre, é necessário passar por um curso de imunoterapia específica com alérgenos (ASIT) durante o período de remissão. A essência do método é dosar o corpo com preparações purificadas do alérgeno considerado causador da doença, para que o corpo possa desenvolver tolerância imunológica à substância. O tratamento é indicado para adultos e crianças nos quais é impossível eliminar o contato com o irritante.
Medidas terapêuticas gerais
O tratamento da neurodermatite é realizado de forma abrangente, por isso os pacientes são aconselhados a seguir as seguintes regras:
- aderir a uma dieta hipoalergênica rigorosa na fase aguda da doença, então a dieta pode ser ampliada;
- excluir o contato com animais de estimação, bem como desinfetar o espaço onde se encontravam;
- remova aquários, plantas com flores, tapetes, travesseiros e cobertores de penas, livros antigos, peluches da área residencial;
- usar roupas e itens pessoais confeccionados com tecidos naturais;
normalizar a rotina diária; - evite situações estressantes.
Os procedimentos fisioterapêuticos têm um efeito positivo na eliminação da neurodermatite. Os médicos recomendam fazer cursos de irradiação ultravioleta, tratamento com parafina, terapia magnética, terapia a laser e terapia com lama. Os procedimentos hídricos desempenham um papel especial. Os banhos térmicos de nitrogênio, radônio e iodo-bromo eliminam efetivamente a coceira e a descamação.
Previsão
A doença na maioria dos casos ocorre em ondas. Em aproximadamente 60% dos pacientes, os sintomas alérgicos desaparecem completamente, mas apenas com tratamento adequado e diagnóstico oportuno nos estágios iniciais do processo patológico. O restante dos pacientes apresenta erupções cutâneas recorrentes ao longo da vida.
As formas graves de neurodermatite progridem para o estágio crônico e acarretam inúmeras complicações.
Complicações da neurodermatite
O uso prolongado de pomadas hormonais para o tratamento da neurodermatite acarreta a ocorrência de infecções bacterianas, virais e fúngicas recorrentes. Foliculite, furunculose, impetigo, hidradenite são as manifestações mais comuns da infecção por Staphylococcus aureus ou Staphylococcus branco. Se um fungo atingir as áreas afetadas da pele, a neurodermatite será complicada pela queilite por Candida.
Freqüentemente, neoplasias verrucosas se formam na área da doença, localizadas principalmente na sola, dorso das mãos e nas pregas inguinais.
A complicação mais grave é o eczema herpetiforme de Kaposi, provocado pelo vírus herpes simplex. O eczema é caracterizado pelo aparecimento de pústulas e vesículas em áreas da pele afetadas por neurodermatite. As erupções cutâneas são abundantes, de formato redondo, projetam-se acima da superfície da pele e apresentam uma pequena depressão no centro. Os elementos são protegidos da pele saudável por um rolo de epiderme inflamada.
Prevenção da neurodermatite
As medidas preventivas primárias para prevenir o desenvolvimento de neurodermatite incluem a prevenção da sensibilização na primeira infância. Deve ser dada especial atenção às crianças com histórico familiar de alergias parentais.
Uma criança propensa a reações alérgicas recebe um regime de eliminação rigoroso, que visa destruir ou reduzir o contato com alérgenos. As condições de vida devem ser hipoalergênicas, por isso os pais devem se livrar das fontes de acúmulo de poeira, usar purificadores de ar e fazer limpeza úmida diária no apartamento.
Para prevenir recaídas da doença, é necessário normalizar o funcionamento do sistema nervoso. Para reduzir o estresse psicológico, é aconselhável frequentar aulas de ioga, dança ou artes e ofícios. Modelar massa salgada, tecer miçangas, esquiar e fazer caminhadas podem melhorar seu humor e ajudá-lo a lidar com o estresse.
A neurodermatite (ou dermatite atópica, ou neurodermatite difusa) é uma doença inflamatória crônica - dermatite alérgica, que afeta a pele de pessoas com predisposição no genoma, bem como um distúrbio do estado imunológico, dos sistemas nervoso e endócrino e da funcionalidade do outros órgãos.
A presença de anomalias cardíacas congênitas, pé torto, hérnias, cataratas, etc. em pacientes também indica um fator hereditário de dermatose atópica. A neurodermatite tem caráter crônico persistente, muitas vezes recorrente, variando em forma dependendo da idade, das causas, dos sintomas e também da estação do ano.
O papel principal na ocorrência de neurodermatite pertence ao sistema nervoso. Sinônimo de dermatite atópica. Hoje em dia também se utiliza o termo “neurodermatite atópica”. O mecanismo de desenvolvimento da doença é neuroendócrino. A consequência da diátese é a transição para eczema infantil - prurido - neurodermatite.
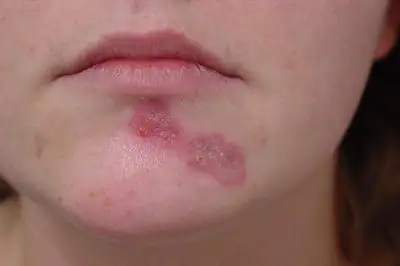
O que é isso?
A neurodermatite é uma doença inflamatória da pele que ocorre devido a causas endógenas (que ocorrem dentro do corpo). Ocorre principalmente na infância e adolescência, muitas vezes torna-se crônica e é uma das doenças dermatológicas mais comuns do planeta.
Causas da doença
A neurodermatite não é uma doença contagiosa. Freqüentemente, sua causa raiz é uma predisposição genética para alergias. O corpo humano pode reagir com doenças a qualquer irritante - desde o pelo de um animal de estimação até seu produto cosmético favorito.
Os especialistas acreditam que as causas comuns de neurodermatite são:
- distúrbios de saúde neuropsiquiátricos;
- medicamentos;
- fatores climáticos;
- trabalhar em condições perigosas e outros fatores irritantes;
- má nutrição, poluição tóxica geral do corpo;
- sobrecarga psicoemocional, mental e física prolongada, depressão;
- distúrbios profundos no funcionamento dos sistemas imunológico, nervoso central e periférico, síndrome vegetativo-vascular;
- fontes de infecção crônica, focos de inflamação no corpo e acúmulos bacterianos na pele;
- doenças gastrointestinais associadas a distúrbios nos processos de fermentação, perturbações no sistema endócrino, doenças otorrinolaringológicas;
- determinação genética da tendência a diversas reações alérgicas, o que é comprovado pela alta intensidade de doenças de parentes próximos e gêmeos idênticos;
- fatores endógenos - um estado poluído do ambiente externo (rua) e interno (interno), que pode causar hiperreatividade da pele.
Apesar da variedade de fatores que provocam o desenvolvimento da neurodermatite, os dermatologistas acreditam que a doença desencadeia um mecanismo alérgico. No primeiro encontro com um alérgeno, o corpo produz anticorpos para um novo composto, mas na segunda vez os anticorpos se combinam com o corpo e são transportados pela corrente sanguínea para todos os tecidos e órgãos e destroem as membranas de suas células.
Durante o processo de desgranulação são liberadas substâncias ativas, entre as quais a histamina. Essa substância causa vermelhidão e espessamento da pele, aumento da temperatura local e sensação de coceira ou queimação. Em caso de infecção secundária, a temperatura corporal aumenta.
Os cientistas explicam os danos ao sistema nervoso como a causa da neurodermatite pela disfunção das fibras nervosas periféricas. Portanto, o paciente começa a sentir coceira intensa e aparecem erupções cutâneas no corpo. A vontade de coçar a pele provoca lesões, aumento da intensidade da coceira e inchaço dos tecidos.
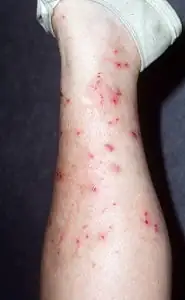
Classificação
A neurodermatite é uma doença que apresenta vários tipos, que determinam a extensão do processo patológico na pele do paciente.
- Neurodermatite difusa. Esta forma é caracterizada pelo aparecimento de múltiplas lesões. Via de regra, localizam-se nas extremidades superiores e inferiores (nas cavidades poplíteas e dobras dos cotovelos), bem como no tronco. No entanto, a neurodermatite difusa afeta frequentemente o pescoço, os órgãos genitais, o ânus e a face. Nesse caso, as lesões fundem áreas cutâneas liquenificadas e infiltradas. Em alguns locais, além da liquenificação, aparecem nódulos planos e brilhantes. Às vezes, os pacientes apresentam choro de curta duração após coçar. Como resultado, as lesões podem infeccionar, complicadas por linfadenite ou pioderma. Pacientes que sofrem de neurodermatite difusa são caracterizados por inchaço e hiperemia da pele, muitas vezes coberta por pequenas escamas.
- Neurodermatite limitada. Esse tipo de neurodermatite é caracterizado pelo aparecimento na superfície da pele de placas recobertas por neoplasias nodulares no pescoço, nas dobras dos joelhos e cotovelos, no períneo e nos genitais. Com este tipo de doença, é frequentemente observado um arranjo simétrico de placas. Via de regra, eles aparecem simultaneamente nos cotovelos, joelhos e pés.
- A decalque afeta áreas cabeludas do corpo, causando queda gradual de cabelo.
- Neurodermatite linear. É uma patologia em que as lesões localizam-se principalmente nas superfícies extensoras dos braços e pernas e apresentam formato de listras, às vezes com superfície verrucosa ou escamosa.
- Folicular: formado no couro cabeludo do corpo na forma de erupções cutâneas que se parecem com pápulas pontiagudas.
- Neurodermatite psoriasiforme. Neste caso, as lesões são nódulos vermelhos cobertos por pequenas escamas branco-prateadas. Na maioria das vezes eles estão localizados na cabeça e no pescoço.
- Hipertrófico: expressa-se no inchaço na região dos gânglios linfáticos, na maioria das vezes os inguinais.
Cada tipo de neurodermatite traz desconforto significativo para uma pessoa, por isso o tratamento é necessário sem demora.
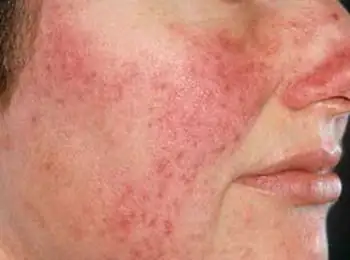
Sintomas de neurodermatite
Os principais sintomas da neurodermatite em adultos e crianças são caracterizados por erupção cutânea, coceira, distúrbios neuróticos, vermelhidão e descamação. Além disso, a área de distribuição da doença pode variar dependendo de sua variedade específica.
Na neurodermatite, a função das glândulas supra-renais é significativamente reduzida, de modo que a pele pode escurecer visivelmente. Uma pessoa perde peso, o que afeta negativamente o estado geral do corpo. A pressão arterial diminui, a fadiga, a apatia e a fraqueza aumentam, a secreção de suco gástrico e os níveis de glicose no sangue diminuem. A neurodermatite às vezes leva à linfadenite (inflamação dos gânglios linfáticos), o que prejudica o funcionamento de muitos órgãos.
Deve-se notar que os sintomas da neurodermatite são mais pronunciados no inverno e à noite, e no verão, pelo contrário, são sentidas melhorias perceptíveis. A neurodermatite nas mãos traz o maior desconforto, pois a umidade e o estresse mecânico frequente só pioram a doença.
Como é a neurodermatite, foto
A foto abaixo mostra como a doença se manifesta em adultos e crianças.
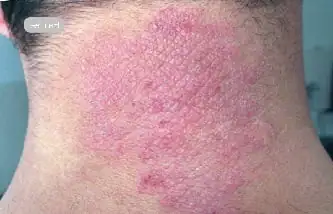
Como diagnosticar corretamente?
O diagnóstico da neurodermatite é feito pelo dermatologista na primeira consulta. Para isso, bastam as queixas do paciente e o exame de seu corpo. Para confirmar o diagnóstico, podem ser prescritos exames laboratoriais e bioquímicos ao paciente: seu sangue é verificado quanto ao número de leucócitos e eosinófilos.
A maioria dos pacientes apresenta eosinofilia e leucocitose, e estudos imunológicos mostram aumento na quantidade de imunoglobulinas IgE. Quando ocorrem doenças secundárias, o tratamento da neurodermatite e seus sintomas podem ser ajustados de acordo com o quadro clínico geral.
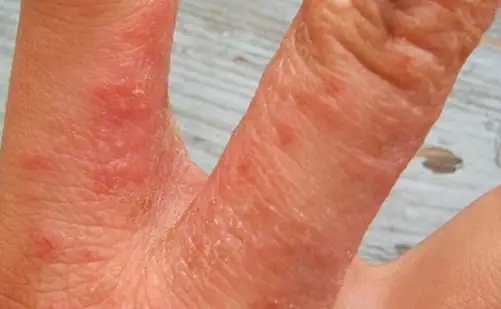
Como tratar a neurodermatite?
Muitas vezes a neurodermatite é tratada de forma muito truncada e a atenção é dada apenas às manifestações cutâneas. Para alívio do qual o tratamento local é direcionado. Porém, vale considerar o processo como um todo e ficar atento a todas as etapas do tratamento.
- Dieta. A terapia começa, principalmente no caso das crianças, com medidas dietéticas. É ideal quando é possível identificar os principais alérgenos que provocam o processo e eliminá-los dos alimentos. Em adultos, a terapia também começa com a introdução de uma dieta com restrição de álcool e temperos. Eles tentam amamentar as crianças ou trocá-las por hidrolisados de proteína de vaca.
- Modo geral. A normalização do regime geral deve incluir uma noite inteira de sono (e para as crianças, sono diurno), tempo suficiente ao ar livre e estresse mental e físico racional, excluindo excesso de trabalho e superexcitação do sistema nervoso. O tratamento da neurodermatite em adultos com lesões totais, localização nas palmas das mãos, complicações purulentas secundárias pode ser realizado em regime ambulatorial com emissão de atestado de incapacidade para o trabalho.
- Tratamento da disbiose. Durante os períodos de exacerbação, também é recomendado corrigir a disbiose e iniciar um curso de enterosorbentes (Enterosgel, Polyepana). Não é aconselhável o uso contínuo de sorventes, pois eles levam à remoção do intestino não só de alérgenos, mas também de vitaminas, que são bastante difíceis de repor devido a restrições alimentares e intolerância a análogos sintéticos.
- Sedativos. Se necessário, os pacientes recebem prescrição de sedativos ou terapia medicamentosa para problemas neurológicos ou mentais mais graves.
Recomendações gerais para neurodermatite que podem ser realizadas em casa:
1) O mais importante é parar de coçar constantemente a pele. Nenhum tratamento será eficaz se o paciente continuar coçando as lesões. Por esta:
- corte as unhas curtas
- À noite, durante uma exacerbação, use luvas de algodão nas mãos ou durma com pijama de algodão. Isso reduzirá arranhões involuntários durante o sono.
2) É muito importante evitar o contato com alérgenos que causam agravamento. Por esta:
- dieta hipoalergênica necessária
- As roupas novas devem ser pré-lavadas.
- Você deve usar detergentes para a roupa à base de sabão
- as roupas devem ser bem enxaguadas
- Limpe a casa com água diariamente
3) Reduza a pele seca. Por esta:
- Use sabonetes e detergentes cremosos com efeito hidratante.
- os procedimentos com água devem ser de curta duração (5-10 minutos), em água morna (não quente).
- Após se lavar ou nadar na piscina, aplique creme corporal ou leite no corpo.
- Devem ser usadas roupas largas de algodão puro.
- É aconselhável abandonar roupas e cobertores de lã, substituindo-os por roupas e cobertores de outros materiais.
As táticas de tratamento da neurodermatite visam eliminar os distúrbios que provocaram o desenvolvimento do processo patológico, bem como prevenir recaídas e prolongar as remissões.
Tratamento medicamentoso
O nicho antialérgico da terapia envolve o uso de anti-histamínicos, na maioria dos casos de 2ª e 3ª gerações de medicamentos, que têm menor efeito inibitório no sistema nervoso central e ao mesmo tempo estabilizam os mastócitos e ao mesmo tempo bloqueiam o efeito da histamina , mas os medicamentos de primeira geração ainda são usados ativamente. Eles têm um efeito relativamente rápido e causam sonolência, o que na verdade não é ruim na presença de dermatose com coceira.
- Primeira geração: Fenistil em comprimidos ou gotas (Demitenden), Tavegil (Clemastin), em comprimidos ou injeções Pipolfen (Prometazina), Fenkarol (Hifenadina), Suprastin (Clorpiramina).
- O medicamento de segunda geração, Cetotifeno (Zaditen), é preferível quando um processo cutâneo é combinado com obstrução brônquica.
- Medicamentos de terceira geração: Astelong, Astemizol, Akrivastine, Acelastine, Allergodil, Gistalong, Histim, Claritin, Clarisens, Loratadine, Levocabastine, Semprex, Telfast, Terfenadil, Teridine, Cytherizine, Ebastine.
Os glicocorticóides são utilizados em casos graves de um processo comum durante períodos de exacerbação ou presença de complicações alérgicas na forma de reações alérgicas agudas (urticária, edema de Quincke).
- Naturais: cortisona, hidrocortisona.
- Corticosteroides semissintéticos: dexametasona, triancinolona, prednisolona.
O tratamento com pomadas com glicocorticóides é realizado uma vez ao dia. Aplique uma camada fina, não esfregue. Quando tomados em regime de curso, não causam efeitos colaterais sistêmicos (síndrome de Cushing, insuficiência adrenal, atrofia cutânea e diabetes mellitus). Quando tomado durante anos, a liberação de hormônios adrenais pelo próprio corpo diminui gradualmente e ocorrem efeitos colaterais sistêmicos.
- Medicamentos de fraca dosagem: não fluorados: pomada de hidrocortisona, aceponato de metilprednisolona.
- Força moderada. Não fluorados: Laticort, Lokoid. Fluoretados: “Afloderm”, “Ftorokort”, “Triacort”, “Esperson”, “Lokakarten”, “Lorinden”.
- Forte. Fluorados: “Dermovate”, “Cutivate”, “Beloderm”, “Celestoderm”, “Sinalar”, “Flucinar”, “Sinaflar”. Não fotografado: “Elokom”, “Advantan”.
A principal tarefa dos medicamentos não hormonais é secar a pele (pomada ou pasta de zinco, Ski-derm) e ter efeito suavizante (Gistan). Porém, alguns medicamentos também têm efeito antiinflamatório (Apilak, medicamentos à base de alcatrão e ictiol), além de reduzir a coceira (Elidel, Glutamol). Eles também usam pomadas curativas (Bipanten, Pantenol).
Os autosoros são feitos a partir do sangue do próprio paciente, que é coletado no pico de uma exacerbação da neurodermatite. Assim, o paciente recebe anticorpos contra alérgenos.
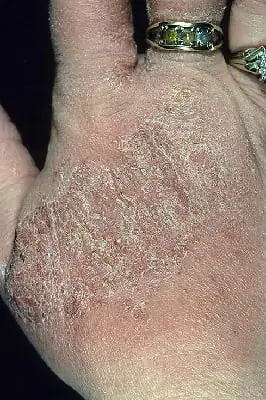
Tratamento fisioterapêutico
Um procedimento como a fototerapia (com lâmpada de quartzo, irradiação UV ou fototerapia seletiva) tem se mostrado muito bem no tratamento da neurodermatite. A fototerapia seletiva, que envolve o uso de raios UV com comprimento de onda de 315-320 nm, é indicada para pacientes que sofrem de neurodermatite apenas durante o período de remissão da doença. A duração do tratamento é de 15 a 20 procedimentos.
Além disso, como tratamento fisioterapêutico para neurodermatite, os dermatologistas recomendam a criomassagem (uso de nitrogênio líquido) e a irradiação das lesões com laser médico.
Ao mesmo tempo, o tratamento em sanatório (na costa do Mar Negro e do Mar Morto) tem um efeito muito benéfico no corpo do paciente.
Remédios populares
Com base em ingredientes naturais, você pode preparar vários remédios caseiros para combater com sucesso as doenças de pele. Esse:
- Loções, banhos, massagens. Para diversos tratamentos de áreas inflamadas da pele e para loções, as decocções de ervas com efeito antiinflamatório e calmante são ideais. Bem comprovados: camomila, barbante, orégano, urtiga, agulhas de pinheiro, tomilho, banana, hortelã. Você pode fazer infusões e decocções de um componente a partir de uma coleção de ervas.
- Cremes, pomadas. Na maioria das vezes, para o preparo de uma pomada, utiliza-se gordura/banha de porco como base gordurosa, devendo primeiro ser derretida e adicionado enxofre purificado até obter uma massa homogênea. Antes de usar, limpe bem as áreas afetadas com sabonete para bebês.
- Outra receita de pomada caseira que pode ser preparada com qualquer gordura de pássaro, cera de abelha e alcatrão de bétula. Misture todos os componentes, coloque em um recipiente de cerâmica e deixe por 4 horas em local aquecido ou sobre superfície aquecida.
- Compressas. A argila azul, que pode ser facilmente adquirida em farmácia ou loja de cosméticos, tem se mostrado muito positiva no tratamento de doenças. A argila deve ser misturada com sal marinho em proporções iguais, adicionar água e aplicar esta pasta em camada uniforme nas áreas afetadas. Em seguida, é necessário esperar até que a mistura seque e enxaguar bem com água morna.
Regras nutricionais
Uma dieta para neurodermatite em adultos envolve evitar sal, alimentos quentes e picantes e alimentos que contenham grandes quantidades de carboidratos. No período agudo, os alimentos com alto índice de atividade alérgica são excluídos da dieta:
Durante o período de exacerbação, deve-se evitar comer carnes e peixes gordurosos, fast food, alimentos enlatados e produtos que contenham corantes e sabores artificiais.
A ênfase na nutrição está em seguir uma dieta com laticínios e vegetais. É saudável comer frutas e vegetais frescos, saladas com óleo vegetal e laticínios. Recomenda-se beber mais líquidos (até 2 litros por dia). A dieta inclui carne cozida, cereais, purês de vegetais e caldos com baixo teor de gordura. É melhor substituir o açúcar por xilitol ou sorbitol. As bebidas preferidas são chá verde, decocção de rosa mosqueta, compotas e água mineral.

Prevenção
A prevenção da neurodermatite é igual à prevenção de qualquer doença. Alimentação adequada e balanceada, atividade física moderada, endurecimento e aumento da imunidade, evitando o estresse. Os dermatologistas orientam as pessoas com tendência a doenças dermatológicas a usarem roupas confeccionadas com materiais naturais que não irritem a pele, para não provocar o desenvolvimento da doença.
Além disso, durante os períodos de remissões e exacerbações, você não deve expor sua pele a quaisquer irritantes, por exemplo, fazendo peelings, esfoliantes ou usando cremes rotulados como “emagrecimento” que contenham substâncias que irritam a pele - pimenta, canela, mentol. E por último, é importante proteger a pele sensível das altas e baixas temperaturas.
Previsão
Como a neurodermatite não ameaça complicações perigosas, o prognóstico é o mais favorável para a vida, embora a recuperação completa não ocorra em todos os casos. Quando a causa da neurodermatite está em estruturas genéticas-alérgicas profundas, é impossível excluir recidivas, pois as medidas terapêuticas podem não cobrir todas as manifestações da doença.
A neurodermatite difusa com exacerbações graves pode levar à perda de desempenho a longo prazo. A neurodermatite limitada não tende a se tornar difusa, por isso seu prognóstico é muito mais favorável.
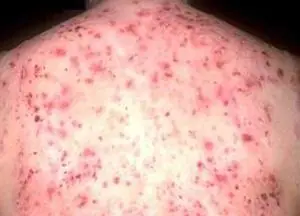
A neurodermatite é uma doença cutânea crônica cujo aparecimento é influenciado por diversos fatores neurogênicos e alérgicos. Esta patologia refere-se às patologias dermatológicas que podem se desenvolver desde a primeira infância e posteriormente recorrer ao longo da vida. Entre todas as doenças de pele, 40% dos casos são neurodermatites. A doença é caracterizada por coceira intensa, bem como erupções cutâneas características.
Os principais motivos do aparecimento
Os fatores mais comuns que influenciam a ocorrência de neurodermatite são:
- doenças inflamatórias do corpo;
- doença metabólica;
- diminuição da imunidade;
- doenças do trato gastrointestinal;
- intoxicação do corpo;
- exaustão física;
- desordem alimentar;
- maus hábitos;
- distúrbios psicológicos e nervosos (estresse, neuroses, depressão);
- predisposição hereditária.
A sobrecarga prolongada do sistema nervoso e a disfunção das glândulas endócrinas tornam-se o pano de fundo para manifestações alérgicas e neurodermatite. A maioria das reações alérgicas ocorre devido à hereditariedade.
Em adultos, a neurodermatite nas mãos ocorre frequentemente no contexto do eczema sofrido na infância. Durante um longo período de tempo, várias formas de eczema podem evoluir para neurodermatite. Devido a doenças crônicas do trato gastrointestinal, acompanhadas de distúrbios fecais, pode ocorrer neurodermatite limitada na região anal. Também pode aparecer na presença de vermes, hemorróidas e fissuras anais.
Sintomas da doença
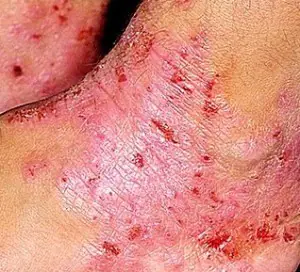
Esta doença apresenta sinais próprios, que se limitam principalmente às manifestações nas áreas superiores da pele. Na maioria das vezes, o processo inflamatório está localizado na face, pescoço, pulsos, curvas articulares e dobras naturais do corpo e genitais.
Na fase aguda da doença, aparece uma coceira intensa e característica na pele. É especialmente intenso à noite. Primeiro, aparecem manchas vermelhas, cujas bordas ficam desfocadas. Por algum tempo, as lesões não mudam visualmente, mas no processo de coçar regularmente, aparecem erupções nodulares pequenas e perceptíveis, que muitas vezes descamam e podem posteriormente se fundir.
Ao coçar, pode ocorrer uma infecção secundária, no contexto da qual ocorrem erosões, crostas exsudativas e pústulas (fragmentos de erupções cutâneas que são uma bolha de líquido). Os tecidos incham e a pele incha.
Na neurodermatite, a função das glândulas supra-renais fica prejudicada, o que pode levar à hiperpigmentação da pele. O paciente sente fraqueza, aumento da fadiga, apatia e queda da pressão arterial.
Os estágios de exacerbação e remissão desta doença são principalmente sazonais. No inverno, o processo da doença piora e, no verão, os principais sintomas diminuem e o estado do paciente melhora. Às vezes, durante a fase de remissão, aparecem áreas despigmentadas da pele nas áreas afetadas.
Neurodermatite em adultos
Cada adulto apresenta diferentes manifestações desta doença. Existem várias formas de neurodermatite, dependendo do grau de lesão da pele e dos processos de seu desenvolvimento.
Neurodermatite limitada caracterizado pelo aparecimento de erupções cutâneas localizadas em uma área separada. As localizações das lesões concentram-se principalmente no cotovelo e pregas poplíteas, parte interna das coxas, pernas, escroto, ânus, etc.
Hipertrófica (neurodermatite de Ehrmann) – não é uma forma comum, em que os processos inflamatórios estão localizados na região femoral interna e são de natureza tumoral. Freqüentemente, o processo da doença é acompanhado pelo aparecimento de formações semelhantes a verrugas.
Neurodermatite linear - um tipo de doença em que os locais de inflamação recaem principalmente nas superfícies extensoras das extremidades inferiores e superiores, em forma de listras. A superfície costuma ser verrucosa ou escamosa.
Forma folicular difere na localização das erupções cutâneas ao longo dos folículos capilares. As pápulas têm formato pontiagudo.
Neurodermatite despigmentada caracterizada pelo aparecimento de perda de pigmentação da pele em áreas de inflamação.
Neurodermatite psoriasiforme Distribui-se principalmente na cabeça e pescoço. As erupções cutâneas parecem vermelhidão compactada coberta por pequenas escamas.
Neurodermatite difusa, que também é chamada de atópica, é uma forma mais grave da doença. É caracterizada por múltiplas lesões. Ocorrem principalmente nos membros superiores e inferiores, tronco e outras áreas. Após coceira intensa, aparecem áreas altamente pigmentadas e espessadas. A pele fica seca e acastanhada.
Com cada tipo de doença, o corpo sente um desconforto perceptível. Mas todos eles requerem tratamento oportuno para evitar complicações posteriores.
Todos os detalhes sobre como curar o herpes nos lábios estão escritos em nosso site.
O que faz com que o wen apareça no corpo, você pode ler um artigo interessante à cette adresse.
Tratamento da neurodermatite em adultos
Não existe hoje um sistema de tratamento universal que possa livrar completamente uma pessoa desta doença. Os métodos terapêuticos prescritos pelo médico dependem das causas, do grau de manifestação da doença, das características individuais do paciente e da presença de complicações. Como tratar a neurodermatite?
As principais direções de tratamento são:
- regulação da rotina diária, atividade física;
- nutrição dietética;
- tomar medicamentos (inclusive externos);
- fisioterapia.
Terapia medicamentosa
O tratamento da neurodermatite é complexo e, na maioria dos casos, inclui o uso de medicamentos de diferentes grupos de efeitos:
- anti-histamínicos - aliviam a coceira, evitam a propagação da erupção cutânea para a pele saudável;
- preparações enzimáticas que normalizam o funcionamento do trato gastrointestinal;
- medicamentos que restauram a função do sistema nervoso central;
- vitaminas do grupo B, A, E, P;
- remédios locais (pomadas, cremes).
Os seguintes são usados como medicamentos antipruriginosos (o preço é médio para a Rússia):
- Tavegil (139 rublos);
- Suprastin (129 rublos);
- Difenidramina (5,5 rublos).
Para normalizar a atividade do sistema nervoso central, são prescritos tranquilizantes:
- Seduxen (24 rublos por 24 comprimidos);
- Elenium (25 comprimidos 395–515 rublos).
A neurodermatite limitada é tratada com pomadas com corticosteróides:
- Lorinden (251 rublos por 15 g);
- Flucinar (198 rublos por 15 g);
- Pomada de hidrocortisona (2,5 g 90 rublos).
Para corrigir a deficiência enzimática e restaurar a microflora, são prescritos os seguintes medicamentos:
- Pancreatina (30 rublos por pacote);
- Mezim (259 rublos por 20 comprimidos);
- Panzinorm (198 rublos por 30 peças);
- Festal (192 rublos por 40 comprimidos).
Para o tratamento da disbacteriose é utilizado o seguinte:
- Bifocal (222 rublos por 10 doses);
- Bifidumbacterina (205 rublos por 30 peças).
A lista de medicamentos é aproximada. O regime de tratamento e a dosagem dos medicamentos devem ser determinados exclusivamente pelo médico.
Por que aparecem novas manchas no corpo? Temos a resposta em um artigo separado.
Você pode descobrir tudo sobre espinhas nos lábios neste artigo de informações úteis.
Depois de acessar o endereço, você descobrirá como tratar o eczema nas mãos.
Tratamento com remédios populares
Após consulta com um especialista, você pode usar métodos tradicionais de tratamento como terapia adicional. Você pode preparar várias pomadas, cremes e decocções em casa.
- Você pode preparar uma pomada a partir de 50 g de banha derretida, aquecida e misturada com 50 g de suco de babosa e 5 g de óleo de abeto. Lubrifique as áreas afetadas várias vezes ao dia. Guarde a mistura na geladeira.
- Pegue 1 parte de vaselina, leve para ferver, acrescente 9 partes de própolis, misture e deixe esfriar. Assim obtemos uma pomada para neurodermatite. Aplicar nas áreas afetadas durante 7 a 14 dias.
- Você também pode usar uma pasta de folhas frescas de bananeira como remédio local. É aplicado nas áreas afetadas e envolto em um curativo.
Ao tratar em casa, você também pode tomar decocções por via oral:
- 1 colher de sopa de raiz de bardana por copo de água. Tomar 200 ml 3 vezes ao dia.
- Pegue cones de lúpulo e barbante de folhas (1:1). Despeje 2 colheres de chá da mistura em 200 ml de água fervente. Deixe e beba antes de dormir em uma dose.
- Despeje 2 colheres de sopa de joio com 1,5 xícaras de água fervente. Deixe por 1 hora, coe. Beba ao longo do dia em 3 doses.
Neurodermatite em crianças
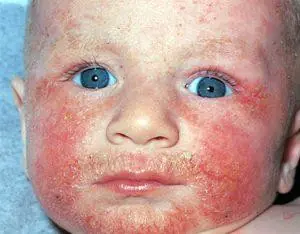
Na infância, a neurodermatite ocorre principalmente no contexto de choques psicoemocionais, disfunções gastrointestinais, vermes, perturbações da rotina diária e má alimentação.
Para diagnosticar corretamente a doença, o exame visual não é suficiente. O diagnóstico laboratorial clínico é frequentemente necessário. Se os seguintes distúrbios estiverem presentes, pode-se presumir a presença de neurodermatite:
- aumento do nível de imunoglobulinas E;
- aumento do número de eosinófilos e leucócitos;
- diminuição do nível de interferon tipo γ.
É necessário iniciar o tratamento da neurodermatite em crianças ajustando a dieta alimentar. Você deve limitar a ingestão de sal e temperos, gorduras e frituras. Os doces devem ser consumidos em quantidades mínimas. É melhor excluir chá, café, refrigerante, chocolate.
A segunda etapa da terapia deve ser a eliminação dos fatores que causam a reação alérgica. É necessário minimizar a quantidade de poeira na casa, limitar o contato com animais de estimação, etc.
Se uma criança tiver um distúrbio metabólico no corpo, ela deve tomar medicamentos e enzimas hepatoprotetores.
Se os métodos acima forem ineficazes, é necessária terapia especial:
- anti-histamínicos;
- tiossulfato de sódio por via intravenosa;
- agentes hormonais;
- Imunoterapia;
- terapia vitamínica.
Em casos individuais, é permitido o tratamento com raios ultravioleta em pequenas dosagens.
Como evitar doenças
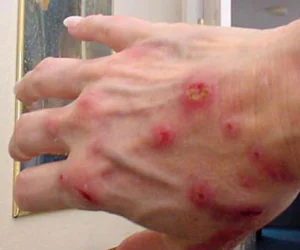
A melhor forma de prevenir doenças é a prevenção. Você deve começar estudando a história da doença e os fatores que a provocaram.
Se a causa da neurodermatite forem fatores hereditários, é difícil evitá-la, mas seguindo certas regras, você pode reduzir significativamente o risco de recaída:
- você precisa se levantar e ir para a cama ao mesmo tempo;
- observar a intensidade da atividade física no corpo;
- aprenda a manter o equilíbrio psicológico e evitar a tensão nervosa;
- perceber a vida de uma forma positiva.
A psicoterapeuta fala sobre as causas e sintomas da neurodermatite e também dá recomendações de tratamento:
Você gostou do artigo? Assine as atualizações do site via RSS ou siga as atualizações no VKontakte, Odnoklassniki, Facebook, Google Plus ou Twitter.
Assine atualizações por e-mail:
Conte aos seus amigos!
Neurodermatite: sintomas da doença e métodos de tratamento em crianças e adultos: um comentário
Uma doença muito desagradável... Minha irmã encontrou isso e sofre recaídas periodicamente. Nenhum medicamento a ajuda, ela tem um distúrbio nervoso. Assim que ele fica nervoso, algo assim surge imediatamente.