A causa del costante contatto con l'ambiente esterno, la pelle diventa spesso un habitat per microrganismi transitori. Esiste tuttavia una microflora permanente stabile e ben studiata, la cui composizione varia nelle diverse zone anatomiche a seconda del contenuto di ossigeno nell'ambiente che circonda i batteri (aerobi – anaerobi) e la vicinanza alle mucose (bocca, naso, zona perianale), caratteristiche della secrezione e persino indumenti umani.
Particolarmente popolate di microrganismi sono quelle aree della pelle protette dalla luce e dall'essiccazione:ascelle, spazi interdigitali, pieghe inguinali, perineo. Allo stesso tempo, i microrganismi della pelle sono influenzati dai fattori battericidi delle ghiandole sebacee e sudoripare.
I primi microbi entrano nella pelle umana durante il passaggio del canale del parto della madre, e poi dall'aria dell'ospedale di maternità, dalle mani del personale e dalla pelle della ghiandola mammaria della madre. Durante questo periodo, stafilococchi e funghi del genere Candida, che vengono successivamente sostituiti dalla normale microflora.
La microflora residente della pelle e delle mucose comprende:S. epidermidis; Micrococco spp.; Sarcina spp.; batteri corineformi; Propionibacterium spp.
Nell'ambito del transitorio:S. aureus, Streptococcus spp., Peptococcus spp., Bacillus subtilis, Escherichia coli, Enterobacter spp., Acinetobacter spp., Lactobacillus spp., Candida albicans e molti altri.
Nelle aree in cui sono presenti accumuli di ghiandole sebacee (genitali, orecchio esterno), si trovano micobatteri acido resistenti non patogeni. La più stabile e allo stesso tempo molto comoda per lo studio è la microflora della zona della fronte.
La stragrande maggioranza dei microrganismi, compresi quelli patogeni, non penetra nella pelle intatta e muore sotto l'influenza delle proprietà battericide della pelle.
I fattori che possono avere un impatto significativo sulla rimozione dei microrganismi non persistenti dalla superficie cutanea includono:reazione acida dell'ambiente, presenza di acidi grassi nelle secrezioni delle ghiandole sebacee e presenza di lisozima.
Né la sudorazione eccessiva, né il lavaggio o il bagno possono rimuovere la normale microflora permanente o alterarne significativamente la composizione, perché la microflora viene rapidamente ripristinata grazie al rilascio di microrganismi dalle ghiandole sebacee e sudoripare, anche nei casi in cui il contatto con altre zone della pelle o con l'ambiente esterno è completamente interrotto. Pertanto, un aumento della contaminazione di una particolare area della pelle a seguito di una diminuzione delle proprietà battericide della pelle può servire come indicatore di una diminuzione della reattività immunologica del macroorganismo.
Gli agenti causali dei processi infiammatori purulenti possono essere rappresentanti di vari generi, la stragrande maggioranza dei quali sono classificati come la cosiddetta microflora "opportunistica" (aerobica, microaerofila, anaerobica facoltativa e anaerobica). Tra questi, i tipi più comuni di parto sono: Stafilococco, Streptococco, Pseudomonas, Escherichia, Proteus, Citrobacter, Klebsiella, Enterobacter, Hafnia, Serratia, Aeromonas, Alcaligenes, Acinetobacter, Haemophilus, Peptococcus, Bacillus, Clostridium, Corynebacterium, Propionibacterium, Bacteroides, Nocardia, Listeria, Fusobacterium, Neisseria, Mycrococ cus , Micoplasma. Meno spesso -Yersinia, Ervinia, Salmonella, Acinetobacter, Moraxella, Brucella, Candida, Actinomyces.
I microrganismi possono causare e mantenere un processo purulento, sia in monocoltura che in associazione.
Non hai trovato quello che cercavi? Usa la ricerca:
Sulla pelle microrganismi sono sensibili all'azione dei fattori battericidi nelle secrezioni sebacee, che aumentano l'acidità (di conseguenza, il valore del pH diminuisce). In tali condizioni vivono principalmente Staphylococcus epidermidis, micrococchi, sardine, difteroidi aerobici e anaerobici. Altre specie - Staphylococcus aureus, streptococchi α-emolitici e non emolitici - sono più correttamente considerate transitorie. Le principali aree di colonizzazione sono l'epidermide (soprattutto lo strato corneo), le ghiandole cutanee (ghiandole sebacee e sudoripare) e le parti superiori dei follicoli piliferi. Microflora l'attaccatura dei capelli è identica microflora cutanea.
Colonizzazione primaria della pelle fetale si verifica durante il parto, ma questa microflora (in realtà la flora del canale del parto della madre) viene sostituita dai batteri di cui sopra entro una settimana. Tipicamente vengono rilevati 10 3 - 10 4 microrganismi per 1 cm2; nelle zone con elevata umidità il loro numero può raggiungere i 10 6 . Il rispetto delle norme igieniche di base può ridurre il numero di batteri del 90%.
Microflora normale dell'apparato respiratorio. Microflora dell'apparato respiratorio.
Tratto respiratorio superiore trasportano un elevato carico microbico: sono anatomicamente adattati per far precipitare i batteri dall'aria inalata. Oltre ai soliti streptococchi non emolitici e viridanti, nel rinofaringe si possono trovare Neisseria non patogena, stafilococchi ed enterobatteri, meningococchi, streptococchi piogeni, pneumococchi e l'agente eziologico della pertosse. Tratto respiratorio superiore i neonati sono generalmente sterili e colonizzano entro 2
3 giorni Man mano che si invecchia e si migliorano i meccanismi di difesa, la probabilità di trasportare batteri patogeni diminuisce; Si trovano relativamente raramente negli adolescenti e negli adulti.
Ogni persona (sì, anche tu) porta dentro di sé e su di sé interi mondi e universi. Non stiamo parlando di ricchezza spirituale, ma di miliardi di batteri, virus e funghi che vivono dentro e sulla superficie del nostro corpo. Parliamo di come mantenere la normale microflora cutanea.
- Cos'è la microflora
- Composizione della microflora cutanea
- Problemi con la microflora
- Come mantenere la normale microflora cutanea
- Recensione di cosmetici
Cos'è la microflora
La più grande illusione dell'uomo è quella di considerarsi la corona della creazione e pensare di decidere tutto da solo. Ma il suo corpo funge da rifugio per 5.000 specie (ceppi) di microrganismi che da tempo vivono legalmente nell'intestino e sulla pelle. Il numero di cellule di questi satelliti invisibili è leggermente più grande del nostro. Non è un caso che il microbioma umano sia chiamato il suo secondo genoma.
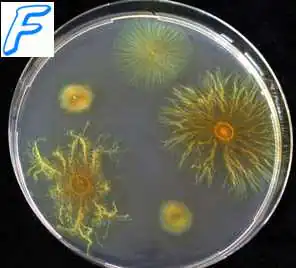
La superficie della pelle ospita più di 500 specie di microrganismi. © iStock
Tutti questi microrganismi (batteri, virus, funghi) non sono solo compagni di viaggio. Interagiscono attivamente con le nostre cellule e svolgono un ruolo importante nella nostra vita. Più spesso l'atteggiamento nei confronti dei microrganismi è diffidente. Ciò è spiegato dal fatto che ne sappiamo poco, ma qualsiasi specialista dirà che la chiave della salute è una microflora equilibrata.
Composizione della microflora cutanea
Il peso totale dei microrganismi che popolano il corpo umano è di circa 2 kg. Sulla superficie della pelle vivono più di 500 specie di microrganismi. La loro competenza comprende:
protezione immunitaria della pelle e resistenza alle influenze esterne;
mantenimento dei livelli di acidità della pelle;
in alcuni casi - attività antiossidante.
La microflora della pelle, come la microflora di tutto il corpo, non è stata ancora sufficientemente studiata. Ma la predominanza di alcuni batteri e di altri “creature viventi” in alcune zone del corpo è stata rivelata in modo affidabile.
La composizione della microflora cutanea può essere paragonata a un'impronta digitale: è unica. Sebbene possa cambiare con l'età, il cambiamento delle stagioni o dell'habitat. Diventa simile tra parenti e persone che vivono insieme. Ciò è dovuto sia alle preferenze genetiche microbiche che alle caratteristiche dello stile di vita.
È interessante notare che la composizione della microflora cutanea (e probabilmente del resto della microflora) varia notevolmente tra i rappresentanti di diversi gruppi etnici a causa delle differenze nello stile di vita e nell'alimentazione. © iStock
È noto che la civiltà ha notevolmente impoverito la composizione della microflora cutanea. Ad esempio, come hanno dimostrato gli studi, tra gli indiani dell’Amazzonia venezuelana sono molti ordini di grandezza più ricchi che tra i bianchi nordamericani. E gli abitanti indigeni della Papua Nuova Guinea e del Paraguay non hanno mai l'acne.
Problemi con la microflora
“L’importanza della propria microflora per la salute è riconosciuta da tempo, ma solo negli ultimi 2-3 anni la disgregazione del microbioma è stata considerata un fattore importante nello sviluppo di malattie croniche come l’eczema, la dermatite atopica e seborroica. Pertanto, i probiotici sono diventati ampiamente utilizzati non solo per l’intestino, ma anche per la pelle”.
I componenti della microflora cutanea possono essere semplificati in benefici, neutri e patogeni. Quelli neutri con una mancanza di utili possono diventare patogeni e portare a malattie.
Come mantenere la normale microflora cutanea
Il microbioma è in parte determinato geneticamente, ma è influenzato anche dallo stile di vita. Ciò spiega le enormi differenze tra le comunità microbiche di persone diverse.
Cosa danneggia i microbi che mantengono la pelle sana?
Uso di antibiotici - sia interni che esterni.
Sapone antibatterico e fanatismo igienico. Non lavarti le mani ogni mezz'ora.
Predominanza di carboidrati veloci nella dieta. Poche cose hanno un effetto così benefico sulla crescita della microflora patogena e opportunistica come lo zucchero.
Fatica. Il microbioma reagisce acutamente ai cambiamenti ormonali.
Cattiva ecologia. Ovviamente compromette le funzioni protettive della pelle, anche a causa del suo impatto negativo sulla microflora. I radicali liberi, quando raggiungono la superficie della pelle, distruggono principalmente i microrganismi, perché un batterio è solo una cellula protetta da una sottile membrana lipidica. Il risultato è uno squilibrio.
Età. Nel tempo diventa sempre più difficile mantenere un sano equilibrio della microflora.
Il nostro microbioma è in parte determinato geneticamente, ma è influenzato anche dal nostro stile di vita. © iStock
Cosa proteggerà la microflora cutanea? In breve: uno stile di vita sano.
Dieta bilanciata con molte fibre: cereali, verdura, frutta. Questi prodotti sono prebiotici; creano un terreno fertile per batteri benefici. Una dieta variata e il mantenimento dell’equilibrio della microflora intestinale sono la chiave per la diversità del microbioma, così importante per il mantenimento dell’immunità.
Aria fresca, attività fisica. I microbi turistici naturali (sì, esiste un termine simile) potrebbero arricchire il nostro microbioma, avendo così un effetto benefico su di esso. Ciò non significa che devi frugare nella terra e non lavarti le mani dopo, ma le passeggiate nel bosco o nel giardino saranno sicuramente benefiche.
Sonno sano e tranquillità. La microflora è molto sensibile agli ormoni dello stress. Pertanto, quanto meglio ci sentiamo, tanto più attive sono le sue funzioni protettive.
Cura della pelle di qualità. È noto che le donne hanno una microflora sulle mani più ricca rispetto agli uomini. Ciò è associato all'uso di cosmetici, perché spesso contengono sostanze che servono da cibo per la microflora cutanea.
Recensione di cosmetici
I prodotti che supportano la microflora cutanea sana includono cosmetici con probiotici (frammenti di batteri benefici) ed estratti vegetali, che diventano cibo per la microflora cutanea. Così come i prodotti che resistono alla predominanza di microrganismi che influiscono negativamente sulla salute della pelle.
Latte corpo idratante e fondente con bifidocomplex e aloe vera, Garnier
I bifidobatteri supportano efficacemente il sistema immunitario umano. Il bifidocomplesso contenuto nel prodotto lenisce la pelle sensibile, la idrata e rafforza la barriera protettiva.
Shampoo intensivo antiforfora per capelli normali e grassi Tecnica Dercos, Vichy
La causa della forfora è uno squilibrio del microbioma del cuoio capelluto e per normalizzarlo è stato incluso nella formula il selenio. Contiene inoltre acido salicilico per l'esfoliazione e vitamina E per combattere lo stress ossidativo.
Trattamento lenitivo per la pelle soggetta a dermatite seborroica, Kerium DS Crème, La Roche-Posay
I disturbi del microbioma cutaneo sono una conseguenza della dermatite seborroica. Il piroctone olamina ha un effetto antifungino, lo zinco ha un effetto antibatterico, l'esclusivo componente dermobiotico termale aiuta a normalizzare la microflora cutanea, potenziandone le funzioni protettive.



