Cos'è la spondilite, cosa causa l'infiammazione della colonna vertebrale? Tipi di malattia, sintomi e possibili conseguenze. Caratteristiche del trattamento della colonna vertebrale con infiammazione purulenta delle vertebre.
Il contenuto dell'articolo:- Ragioni per lo sviluppo
- Tipi di spondilite
- Principali sintomi
- Opzioni di trattamento
- Medicinali
- Fisioterapia
- Rimedi popolari
La spondilite è una rara malattia infiammatoria della colonna vertebrale che provoca la distruzione di singole vertebre con ulteriore compromissione della funzionalità della colonna vertebrale. Fare una diagnosi nelle fasi iniziali è difficile a causa della mancanza di sintomi specifici, quindi molto spesso la patologia ha conseguenze gravi. I sintomi caratteristici compaiono nella fase in cui due o più vertebre sono già gravemente deformate. Di seguito vengono descritte in dettaglio le possibili cause della malattia, la classificazione per tipo, nonché un elenco di sintomi, conseguenze e trattamento per la progressione a lungo termine della patologia.
Cause dello sviluppo della spondilite
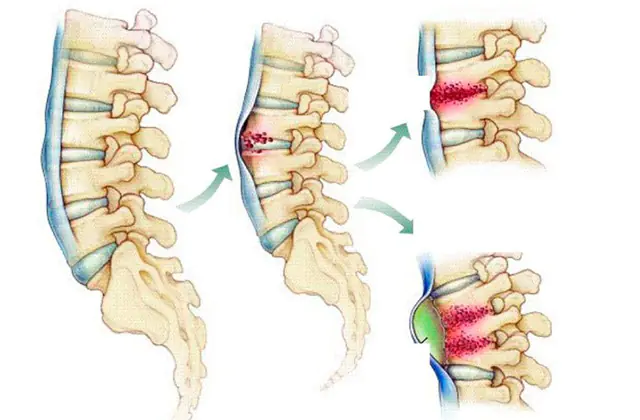
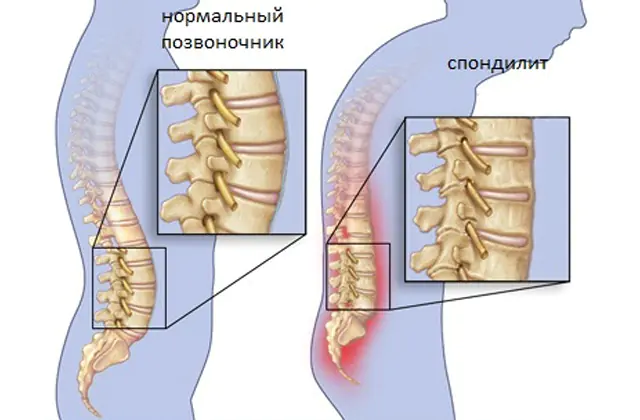
La spondilite non è una malattia indipendente, ma un sintomo e una conseguenza di alcune altre malattie che non sono effettivamente correlate alla colonna vertebrale. Il danno alle vertebre, che è di natura purulento-infiammatoria, è infatti una complicanza che può portare anche a conseguenze ancora più gravi, spesso irreversibili.
Il meccanismo di sviluppo della patologia è semplice: dopo la lesione primaria inizia il processo di diminuzione della densità del tessuto osseo, interruzione della microcircolazione sanguigna e infezione dei tessuti, seguito dall'interruzione della funzionalità della colonna vertebrale e dalla formazione di purulento-infiammatori fuochi.
Ragioni per lo sviluppo della spondilite spinale:
- Infezione da agenti patogeni. I processi infiammatori nella cresta possono essere innescati da Treponema pallidum, bacillo di Koch, Trichomonas, Brucella, gonococco gonorrea, streptococco, Staphylococcus aureus, nonché agenti patogeni di vaiolo, peste, tifo e persino varie infezioni fungine. Insieme al flusso sanguigno, i microrganismi patogeni penetrano nella colonna vertebrale e lì iniziano la loro attività parassitaria. Pertanto, la tubercolosi, la sifilide, la brucellosi, la gonorrea, il tifo, ecc. Possono portare allo sviluppo di processi infiammatori nella colonna vertebrale.
- Lesione alla colonna vertebrale. La spondilite può verificarsi anche a seguito di vari tipi di lesioni alla schiena che coinvolgono i tessuti molli. Come risultato della lesione, si sviluppa un processo infiammatorio e può svilupparsi un'infezione.
- Disfunzione immunologica. In alcuni casi, i segni della spondilite insorgono a causa di una maggiore autoaggressione delle cellule immunitarie che attaccano i propri tessuti e quindi causano infiammazione. Una reazione così negativa può svilupparsi dopo l'ipotermia o come risultato di qualche malattia infettiva che influenza il funzionamento del sistema immunitario.
Negli studi moderni dedicati allo studio dell'eziologia dei processi infiammatori nella cresta, vi sono prove che una predisposizione genetica può essere un fattore provocatorio nello sviluppo di questa malattia. Il suo marcatore è l'antigene di istocompatibilità HLA-B27.
Principali tipi di spondilite
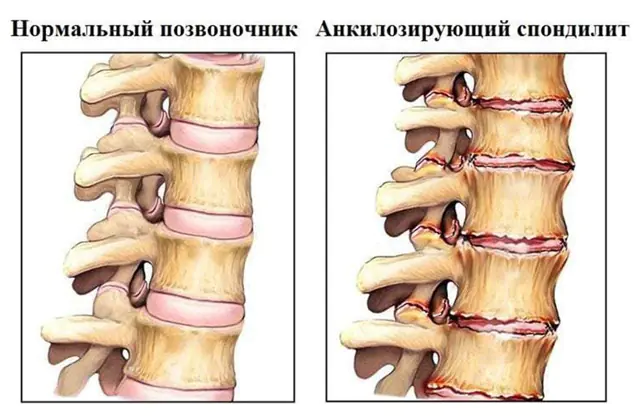
Nella foto è raffigurata la spondilite anchilosante
La spondilite, in larga misura, è un concetto generalizzato. La necessità di separazione è dettata dalla necessità di prescrivere un regime terapeutico specifico, determinato non solo sulla base delle caratteristiche individuali del paziente, ma anche sulle cause identificate dello sviluppo di questo processo infiammatorio nella colonna vertebrale.
È stata adottata una classificazione generale della spondilite in base all'eziologia della sua insorgenza: specifica e non specifica.
Tipi di spondilite specifica:
- Tubercolosi. Un altro nome è la malattia di Pott. Questo è il tipo più comune di malattia, quando i bacilli della tubercolosi entrano nella sostanza spugnosa delle vertebre attraverso il flusso sanguigno. I danni possono essere causati da lesioni alla schiena, deformità croniche e diminuzione dell’immunità. La spondilite tubercolare è considerata una forma grave, perché. caratterizzato da danni ad una vasta area. Provoca la formazione di ascessi purulenti di tipo freddo, ad es. senza segni evidenti di infiammazione, cioè senza arrossamenti e febbre. I processi infiammatori si verificano più spesso nella regione toracica, meno spesso nella regione cervicale e in altre regioni. Con il progredire della malattia, le vertebre vengono distrutte e gravemente deformate, assumendo una forma a cuneo. In assenza di una terapia adeguata, si verificano gravi conseguenze: danni al midollo spinale, frattura della cresta, paralisi irreversibile parziale o completa degli arti superiori e formazione di una gobba appuntita. E a causa della deformazione del torace, compaiono problemi nel funzionamento dei sistemi cardiovascolare e respiratorio.
- Brucellosi. Questa malattia è più comune negli uomini e si verifica più spesso tra i 25 e i 40 anni. L'infiammazione appare nella regione lombare, praticamente senza che si verifichino ascessi. Tale lesione provoca un ispessimento attorno alla colonna vertebrale; alla radiografia l'immagine è simile alla distruzione a piccolo fuoco del tessuto osseo. Secondo i sintomi nella fase iniziale, la spondilite può essere confusa con la radicolite.
- Gonorrea. È una conseguenza della gonorrea. I sintomi principali sono forti dolori e una significativa riduzione della mobilità della colonna vertebrale.
- Actinomicotico. Si verifica con la malattia infettiva cronica actinomicosi, che provoca la formazione di un ascesso con fistole. La regione toracica è più spesso colpita a causa della diffusione dell'infezione da organi interni precedentemente colpiti. La formazione di fistole nella spondilite lombare è osservata come complicazione dell'actinomicosi intestinale.
- Sifilitico. Uno dei tipi più rari di questa malattia. Si verifica sullo sfondo della sifilide in vari organi. È caratterizzato dalla rapida formazione di una forte mobilità della colonna vertebrale e dal dolore notturno. Provoca la formazione di gomme - noduli, distruzione irreversibile dei tessuti. Il decorso progressivo porta all'appiattimento dei corpi vertebrali con ulteriori danni al midollo spinale e alle radici nervose, che causano gravi disturbi neurologici.
- Tifo. Si verifica sullo sfondo di 2-3 mesi di sviluppo del tifo. La malattia è accompagnata da un aumento della temperatura e da un dolore pronunciato nei punti in cui è interessata la cresta e si formano ulcere multiple. La progressione è rapida. Sono colpite le vertebre adiacenti e il disco intervertebrale che le tiene insieme. Nella zona interessata si formano escrescenze ossee che bloccano rapidamente la mobilità della schiena. La localizzazione più comune è le articolazioni lombosacrale e toracolombare.
- Asettico. Si verifica sullo sfondo di un infortunio alla schiena. La diagnosi è difficile perché Durante il periodo di recupero dopo l'infortunio, il paziente nota un notevole miglioramento delle condizioni fisiche. Allo stesso tempo, i cambiamenti patologici continuano nelle vertebre e gradualmente la malattia diventa cronica. In questo caso, sullo sfondo della necrosi invisibile del tessuto osseo, si sviluppano vari disturbi posturali, ad esempio la curvatura, la cifosi di Scheuermann Mau.
La spondilite aspecifica è divisa in due tipi:
- Ematogeno. Altrimenti, questo tipo è chiamato osteomielite spinale. L'agente eziologico è un'infezione da streptococco o stafilococco. La malattia si manifesta come necrosi persistente del tessuto osseo con formazione di pus. Le fistole si formano nelle regioni cervicale e lombare. Sono colpiti il periostio, la sostanza spugnosa, il midollo osseo e i tessuti molli circostanti. In questo caso, il paziente avverte un forte dolore. La progressione è rapida. Conseguenze: cattiva postura, formazione di ernie intervertebrali.
- Anchilosante. Un altro nome è spondilite anchilosante. La causa esatta dello sviluppo di questa patologia è sconosciuta. È generalmente accettato che la spondilite anchilosante si verifichi a causa di un malfunzionamento del sistema immunitario che attacca le proprie cellule. La progressione è lenta, spesso asintomatica, ma costante. I sintomi possono includere dolore doloroso e lieve rigidità. Nel corso del tempo si verifica l'ossificazione del tessuto cartilagineo, che porta alla fusione delle vertebre in un unico osso immobile. Le possibili conseguenze sono una grave compromissione dell'attività motoria, del funzionamento degli organi interni, della ventilazione dei polmoni, nonché la compressione delle radici nervose, dei vasi sanguigni e dei tessuti molli.
Principali sintomi della spondilite
La sindrome del dolore doloroso è il principale sintomo clinico della spondilite. Il dolore può variare di intensità, da lieve a grave, ma è quasi sempre localizzato nella zona delle vertebre colpite. Un certo aumento del dolore si verifica dopo lo sforzo fisico o la permanenza prolungata in una posizione scomoda.
Altri segni di spondilite:
- Mobilità limitata. Questo sintomo si verifica nelle fasi successive della malattia. All'inizio compaiono difficoltà nel piegare e girare il corpo. Successivamente, il movimento delle spalle e dei fianchi è limitato.
- Deformità spinale. Le curve fisiologiche diminuiscono gradualmente; nel tempo, la schiena può cambiare notevolmente forma.
- Distruzione degli organi interni. Questo è più probabile che non sia un sintomo, ma una conseguenza della curvatura della cresta e della compressione degli organi. Possono verificarsi disturbi sensoriali, intorpidimento della pelle, paralisi e spasmi. A volte si sviluppa difficoltà a respirare
- Sintomi generali. Peggioramento delle condizioni generali, debolezza, sonnolenza, aumento dell'affaticamento, febbre, brividi, arrossamento locale e gonfiore dei tessuti molli.
Per prevenire la progressione dei processi infiammatori nella colonna vertebrale, è necessario recarsi in ospedale quando compaiono i sintomi caratteristici. L'elenco delle procedure diagnostiche necessarie dipende dal tipo sospetto di spondilite. Innanzitutto sono indicativi esami del sangue biochimici e clinici, esami delle urine e determinazione dei livelli di zucchero nel sangue. Successivamente possono essere eseguiti un proteinogramma, test reumatici e un'analisi citologica del materiale rilasciato dalle fistole.
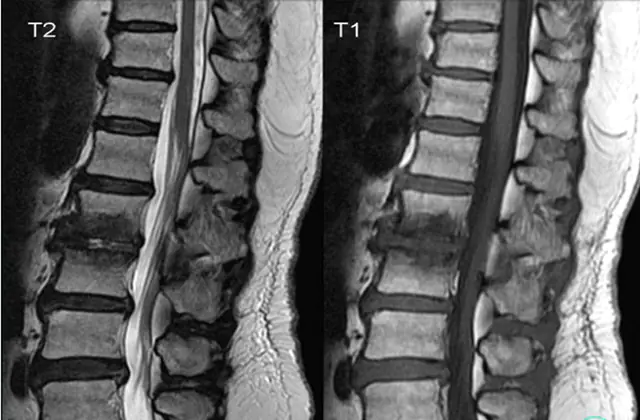
Anche una procedura integrale è l'esame della cresta utilizzando una macchina a raggi X, risonanza magnetica o macchina ad ultrasuoni. Successivamente, in base ai risultati ottenuti, viene determinata una diagnosi accurata e viene prescritto un trattamento appropriato, progettato per eliminare le cause della malattia e ripristinare, per quanto possibile, la struttura e la funzionalità della colonna vertebrale.
Metodi per il trattamento della spondilite
Le misure terapeutiche per la spondilite possono variare a seconda dello stadio della malattia. Pertanto, nella fase acuta, è spesso raccomandato il riposo a letto, durante il quale il paziente deve ricevere una dieta equilibrata e calma emotiva. Possono essere prescritte anche la corsettoterapia e alcune restrizioni dell’attività fisica. Durante questo periodo, è importante neutralizzare il processo infiammatorio ed eliminare la causa principale della malattia. A questo scopo vengono utilizzati trattamenti farmacologici e procedure fisiche. In rari casi, quando la patologia è gravemente avanzata, si pratica un intervento chirurgico per pulire le ulcere o rimuovere aree danneggiate in modo irreversibile, seguito dalla sostituzione con una protesi speciale. Consideriamo più in dettaglio i metodi più efficaci per trattare questa patologia.
Medicinali per la spondilite
La spondilite non è una malattia indipendente e si verifica come conseguenza di alcune altre malattie. Ecco perché la terapia prescritta deve essere completa per eliminare le cause, i sintomi e le conseguenze della progressione della malattia.
Il trattamento farmacologico può essere specifico o aspecifico. La terapia specifica è prescritta esclusivamente dal medico curante dopo aver diagnosticato la spondilite. La selezione dei farmaci viene effettuata sulla base di un gran numero di fattori: il tipo di agente patogeno, il grado di progressione della patologia, la natura della lesione spinale, la presenza di malattie concomitanti, le caratteristiche individuali del paziente, eccetera.
La terapia non specifica utilizza farmaci per migliorare le condizioni del paziente indipendentemente dall'eziologia della malattia. Questa opzione terapeutica è in gran parte concomitante e non risolve il problema principale.

Il trattamento farmacologico può includere i seguenti gruppi di farmaci:
- Terapia antibatterica. Prescritto per la spondilite causata da agenti infettivi. Talvolta possono essere necessari test di resistenza per determinare la sensibilità degli agenti patogeni a un principio attivo specifico. L'elenco dei farmaci comprende solitamente antibiotici ad ampio spettro: cefalosporine e fluorochinoloni. I nomi di alcuni farmaci sono Levofloxacina, Ceftriaxone, Ofloxacina, Cefixime, ecc.
- Analgesici. Utilizzato per ridurre l'intensità del dolore. Può essere utilizzato senza consultare il medico, ma rispettando la dose giornaliera consigliata dal produttore. Tali farmaci alleviano solo il dolore e non risolvono il problema di fondo.
- Antifiammatori non steroidei. Questa categoria di farmaci è prescritta per ridurre il processo infiammatorio. In questo caso, c'è un effetto antipiretico e analgesico. La categoria è rappresentata da un ampio elenco di farmaci: Diclofenac, Voltaren, Ibuprofene, Nimesulide, ecc., Ma i più efficaci nel trattamento della spondilite sono Ortofen e Indometacina. Il corso del trattamento dura solitamente almeno un mese e in alcuni casi complessi il trattamento dura anche diversi anni.
- Corticosteroidi. A volte prescritto in combinazione con farmaci antinfiammatori non steroidei, perché. aiutare ad accelerare il processo di ripristino della struttura dei tessuti danneggiati e di guarigione. Inoltre alleviano il gonfiore, eliminano il dolore e ripristinano il metabolismo a livello cellulare. Molto spesso, i medici prescrivono Metypred o Prednisolone. Questo gruppo di farmaci non dovrebbe essere usato senza prescrizione medica, perché hanno molte controindicazioni ed effetti collaterali.
- Immunomodulatori. Permettono di simulare il funzionamento del sistema immunitario per aiutare l'organismo a far fronte alle infezioni o a sopprimere le reazioni autoimmuni. I farmaci più efficaci e quindi popolari sono Thymogen, Interferon, Timalin, Echinacea.
- Rilassanti muscolari. Allevia lo spasmo muscolare e lo spasmo vascolare. Hanno un effetto rilassante e alleviano un po’ il dolore.
- Vitamine. Le vitamine del gruppo B svolgono un ruolo importante nel mantenimento del corpo durante la spondilite, quindi vengono spesso prescritte sotto forma di iniezioni per ottenere rapidamente un effetto. Sarà utile anche per ricostituire le riserve di vitamina C ed E, che stimolano la rigenerazione dei tessuti e rafforzano l'immunità.
Inoltre, in ambiente ospedaliero, al paziente vengono somministrati contagocce con una soluzione di cloruro di sodio, glucosio o soluzione di Ringer. Questa procedura aiuta a ripristinare la forza e rimuovere rapidamente tossine e batteri dal corpo.
Fisioterapia per il trattamento della spondilite

Il trattamento fisioterapico della spondilite è spesso integrale, perché dà buoni risultati e accelera notevolmente il recupero. Tuttavia, il suo utilizzo senza terapia farmacologica è del tutto ingiustificato. Il corso del trattamento dura solitamente dai 10 ai 15 giorni, ma esistono delle eccezioni a seconda del quadro clinico completo della malattia. Se ti viene diagnosticata la spondilite, che è spesso caratterizzata da un lungo decorso, potrebbero essere necessari ulteriori cicli di procedure fisiche, prescritti dopo una pausa di 2-4 settimane.
Le opzioni più efficaci per il trattamento fisioterapico sono:
- Fisioterapia. Viene effettuato dal momento in cui la spondilite patologica entra in remissione. Gli esercizi fisici leggeri mirano a mantenere la struttura muscolare della schiena, consentendo di mantenere la normale circolazione sanguigna e ripristinare i processi metabolici. La terapia fisica aiuta a correggere la postura e migliorare la mobilità. La selezione di una serie di esercizi viene effettuata individualmente per ciascun paziente.
- Massaggio alla schiena. Consente di accelerare la circolazione sanguigna, ridurre l'aumento del tono muscolare e anche ridurre il dolore.
- Termoterapia. Allevia il dolore, rilassa i muscoli e migliora in una certa misura la mobilità.
- Fonoforesi. Questa procedura viene eseguita con idrocortisone. Elimina il gonfiore, riduce leggermente l'infiammazione e allevia il dolore nelle zone colpite.
- Altre procedure. Sono utili il nuoto, vari tipi di procedure idriche, un moderato indurimento del corpo, l'agopuntura, la riflessologia, l'agopuntura, ecc.
Tutto ciò, in combinazione con il trattamento farmacologico, aiuta a superare lo stadio di esacerbazione della spondilite e trasferire la malattia in remissione. Inoltre, durante il periodo di recupero, è indicato il trattamento sanatorio-resort con acque minerali e fangoterapia.
Rimedi popolari per la spondilite
In alcuni casi, quando la malattia è nella fase iniziale, è possibile mantenere il corpo a casa utilizzando la medicina tradizionale. In generale, con una patologia così grave, soprattutto nelle fasi avanzate, l'automedicazione è estremamente controindicata. Pertanto, prima di iniziare a utilizzare le ricette tradizionali, consultare il proprio medico.
Vari infusi di erbe, tra cui mirtilli rossi, foglie di castagno, betulla, olmaria e fiori di tiglio, radice di prezzemolo e bacche di sambuco, che vengono preparati e consumati per via orale, sono efficaci per questa malattia infiammatoria della colonna vertebrale.
Tra gli oli per il trattamento del sistema muscolo-scheletrico in generale e specificamente per la diagnosi della spondilite, i più efficaci sono quelli di cocco, semi di lino e abete rosso. Se consumati con il cibo, aiutano a ripristinare il tessuto cartilagineo, migliorano il metabolismo, alleviano gli spasmi dolorosi e fermano o prevengono completamente i processi distruttivi. Talvolta viene praticato l'utilizzo di una scopa di ortica. Viene precotto a vapore e sbattuto sull'area problematica per 30-60 minuti.

Ricette popolari efficaci per la spondilite:
- Bagno detergente con oli. Prepara prima la base: aggiungi 3-4 gocce di oli essenziali di limone, sandalo, cipresso, timo, pompelmo e ginepro a 1 cucchiaio di sale marino. Dopo 5 minuti versare una piccola quantità di acqua tiepida, diluire il sale e versare la massa risultante in una vasca piena di acqua tiepida. Fai un bagno per 10-15 minuti.
- Lozione da massaggio con oli. Gli oli essenziali comunemente usati sono pepe nero, zenzero o maggiorana. L'olio selezionato in poche gocce viene combinato con l'olio base per il massaggio e utilizzato per trattare le aree problematiche. Puoi anche applicare un impacco. Tali rimedi aiutano ad alleviare la congestione e stimolano bene la circolazione sanguigna.
- Crema antidolorifica. È preparato sulla base di qualsiasi crema idratante, arricchita con oli essenziali, ad esempio camomilla, rosmarino, lavanda. Gli ingredienti vengono miscelati e applicati su aree con forte dolore.
- Infuso di aglio. Preparare 4 spicchi d'aglio con acqua calda, lasciare agire per 10-15 minuti e bere 100 ml 3 volte al giorno per 7 giorni. Anche semplicemente mangiare questo prodotto sarà efficace.
- Balsamo al miele. Questo prodotto aiuta a simulare il funzionamento del sistema immunitario e ad accelerare i processi di recupero nel corpo. Ingredienti - miele (100 ml) e foglia di aloe tritata (50 g) - far bollire a fuoco basso per 1 ora, raffreddare. Devi prendere 1 cucchiaio. l. 3 volte al giorno.
Per evitare che la malattia passi alla fase acuta, è necessario condurre uno stile di vita sano, mangiare bene, mantenere un'attività fisica moderata e monitorare la propria postura. Seguendo queste semplici regole è possibile evitare la necessità di un intervento chirurgico per la spondilite.
Video sulla distruzione spinale - spondilite e come trattare:



