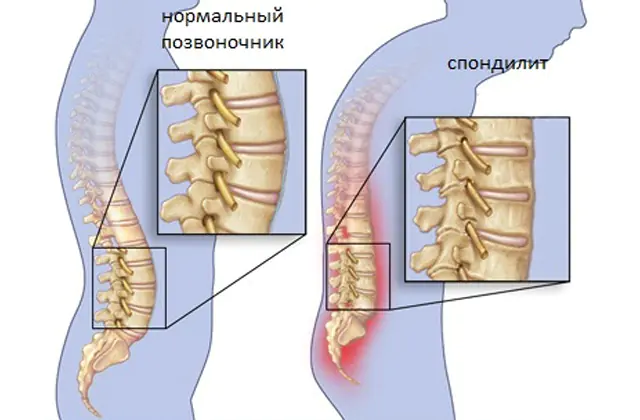
Co je to spondylitida, co způsobuje zánět páteře? Typy onemocnění, příznaky a možné následky. Vlastnosti léčby páteře s hnisavým zánětem obratlů.
Obsah článku:- Důvody rozvoje
- Typy spondylitidy
- Hlavní příznaky
- Možnosti léčby
- Léky
- Fyzioterapie
- Lidové léky
Spondylitida je vzácné zánětlivé onemocnění páteře, které způsobuje destrukci jednotlivých obratlů s dalším narušením funkčnosti páteře. Stanovení diagnózy v počátečních stádiích je obtížné kvůli nedostatku specifických příznaků, takže velmi často má patologie vážné důsledky. Charakteristické příznaky se objevují ve fázi, kdy jsou dva a více obratlů již silně deformovány. Dále jsou podrobně popsány možné příčiny onemocnění, klasifikace podle typu a také seznam příznaků, následků a léčby dlouhodobé progrese patologie.
Příčiny vývoje spondylitis
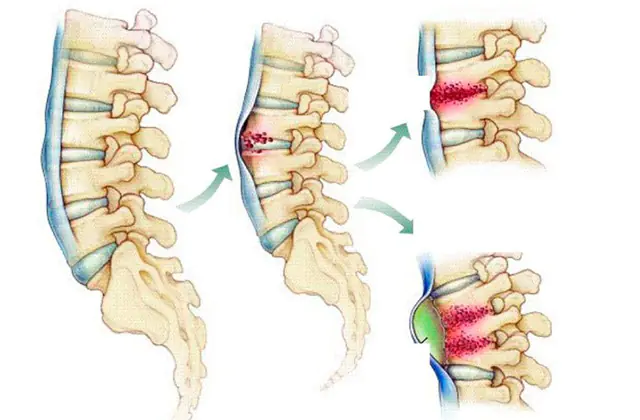
Spondylitida není nezávislé onemocnění, ale symptom a důsledek některých dalších onemocnění, které ve skutečnosti s páteří nesouvisí. Poškození obratlů, které má purulentně-zánětlivý charakter, je ve skutečnosti komplikací, která také může vést k ještě závažnějším následkům, často nevratným.
Mechanismus vývoje patologie je jednoduchý: po primární lézi začíná proces snižování hustoty kostní tkáně, narušení mikrocirkulace krve a infekce tkání, následuje narušení funkčnosti páteře a tvorba hnisavých zánětlivých ohniska.
Důvody pro rozvoj spondylitidy páteře:
- Infekce patogeny. Zánětlivé procesy v hřebeni mohou vyvolat Treponema pallidum, Kochův bacil, Trichomonas, Brucella, gonorrheal gonococus, streptokok, Staphylococcus aureus, ale i patogeny neštovic, moru, tyfu a dokonce i různých mykotických infekcí. Spolu s krevním řečištěm pronikají patogenní mikroorganismy do páteře a začínají zde svou parazitickou aktivitu. Tuberkulóza, syfilis, brucelóza, kapavka, tyfus atd. mohou tedy vést k rozvoji zánětlivých procesů v páteři.
- Poranění páteře. Spondylitida se také může objevit v důsledku různých typů poranění zad zahrnujících měkké tkáně. V důsledku poranění vzniká zánětlivý proces, může se vyvinout infekce.
- Imunologická dysfunkce. V některých případech se známky spondylitidy objevují v důsledku zvýšené autoagrese imunitních buněk, které napadají vlastní tkáně a tím způsobují zánět. Taková negativní reakce se může vyvinout po hypotermii nebo v důsledku nějakého infekčního onemocnění, které ovlivňuje fungování imunitního systému.
V moderních studiích věnovaných studiu etiologie zánětlivých procesů v hřebeni existují důkazy, že provokujícím faktorem rozvoje tohoto onemocnění může být genetická predispozice. Jeho markerem je histokompatibilní antigen HLA-B27.
Hlavní typy spondylitidy
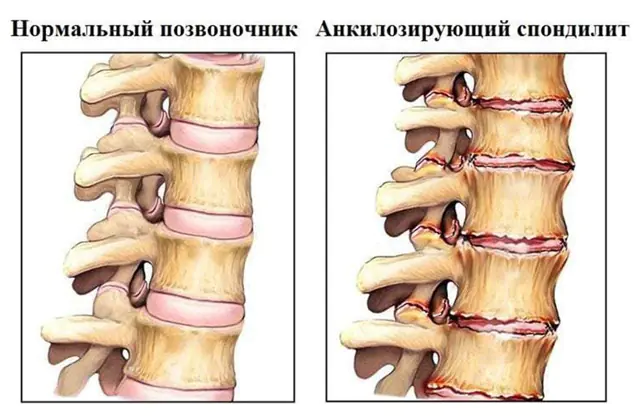
Na obrázku je ankylozující spondylitida
Spondylitida je do značné míry obecný pojem. Potřeba oddělení je diktována potřebou předepsat specifický léčebný režim, určený nejen na základě individuálních charakteristik pacienta, ale také na základě zjištěných příčin vývoje tohoto zánětlivého procesu v páteři.
Byla přijata obecná klasifikace spondylitidy podle etiologie jejího výskytu – specifická a nespecifická.
Typy specifické spondylitidy:
- Tuberkulózní. Dalším názvem je Pottova choroba. Jedná se o nejčastější typ onemocnění, kdy se tuberkulózní bacily krevním řečištěm dostávají do houbovité hmoty obratlů. Poškození může být způsobeno poraněním zad, chronickými deformitami a sníženou imunitou. Tuberkulózní spondylitida je považována za těžkou formu, protože. vyznačující se poškozením široké oblasti. Způsobuje tvorbu hnisavých abscesů studeného typu, tzn. bez zjevných známek zánětu, totiž bez zarudnutí a horečky. Zánětlivé procesy se vyskytují častěji v hrudní oblasti, méně často v krční a jiných oblastech. Jak onemocnění postupuje, obratle jsou zničeny a silně deformovány, přičemž získávají klínový tvar. Při absenci správné terapie dochází k vážným následkům – poškození míchy, zlomenině hřebene, částečné nebo úplné nevratné paralýze horních končetin a vytvoření hrotitého hrbolu. A kvůli deformaci hrudníku se objevují problémy ve fungování kardiovaskulárního a dýchacího systému.
- Brucelóza. Toto onemocnění je častější u mužů a nejčastěji se vyskytuje ve věku 25 až 40 let. Objevuje se zánět v bederní oblasti, prakticky žádné abscesy nevznikají. Taková léze způsobuje ztluštění kolem páteře, na rentgenovém snímku je obraz podobný malofokální destrukci kostní tkáně. Podle příznaků v počáteční fázi může být spondylitida zaměněna s radikulitidou.
- Kapavka. Je to důsledek kapavky. Hlavními příznaky jsou silná bolest a výrazné omezení pohyblivosti páteře.
- Aktinomykotický. Vyskytuje se u chronického infekčního onemocnění aktinomykóza, která vyvolává tvorbu abscesu s píštělemi. Hrudní oblast je nejčastěji postižena v důsledku šíření infekce z dříve postižených vnitřních orgánů. Tvorba píštělí u bederní spondylitidy je pozorována jako komplikace střevní aktinomykózy.
- Syfilitický. Jeden z nejvzácnějších typů tohoto onemocnění. Vyskytuje se na pozadí syfilis v různých orgánech. Je charakterizována rychlou tvorbou pevné pohyblivosti páteře a noční bolestí. Způsobuje tvorbu dásní - uzlů, nevratnou destrukci tkáně. Progresivní průběh vede ke zploštění obratlových těl s dalším poškozením míchy a nervových kořenů, což způsobuje závažné neurologické poruchy.
- Tyfus. Vyskytuje se na pozadí 2-3 měsíců vývoje tyfu. Onemocnění je doprovázeno zvýšením teploty a výraznou bolestí v místech postižení hřebene a vzniku mnohočetných vředů. Progrese je rychlá. Postiženy jsou přilehlé obratle a meziobratlová ploténka, která je drží pohromadě. V postižené oblasti se tvoří kostní výrůstky, které rychle blokují pohyblivost zad. Nejčastější lokalizací je lumbosakrální a torakolumbální kloub.
- Aseptický. Vyskytuje se na pozadí poranění zad. Diagnostika je obtížná, protože Během období zotavení po zranění pacient zaznamenává znatelné zlepšení fyzického stavu. Současně pokračují patologické změny na obratlích a postupně se onemocnění stává chronickým. V tomto případě se na pozadí neviditelné nekrózy kostní tkáně vyvinou různé posturální poruchy, například shrbení, kyfóza Scheuermann Mau.
Nespecifická spondylitida se dělí na dva typy:
- Hematogenní. Jinak se tento typ nazývá spinální osteomyelitida. Původcem je streptokoková nebo stafylokoková infekce. Onemocnění se projevuje jako přetrvávající nekróza kostní tkáně s tvorbou hnisu. Fistuly se tvoří v krční a bederní oblasti. Postižena je periosteum, houbovitá hmota, ale i kostní dřeň a okolní měkká tkáň. V tomto případě pacient pociťuje silnou bolest. Progrese je rychlá. Následky: špatné držení těla, tvorba meziobratlových kýl.
- Ankylozující. Dalším názvem je ankylozující spondylitida. Přesná příčina vývoje této patologie není známa. Všeobecně se uznává, že ankylozující spondylitida vzniká v důsledku špatně fungujícího imunitního systému, který napadá vlastní buňky. Progrese je pomalá, často asymptomatická, ale konstantní. Příznaky mohou zahrnovat bolestivou bolest a mírnou ztuhlost. Postupem času dochází k osifikaci chrupavčité tkáně, což vede ke splynutí obratlů do jediné nepohyblivé kosti. Možnými následky jsou vážné poruchy motorické aktivity, fungování vnitřních orgánů, ventilace plic, stejně jako stlačení nervových kořenů, krevních cév a měkkých tkání.
Hlavní příznaky spondylitidy
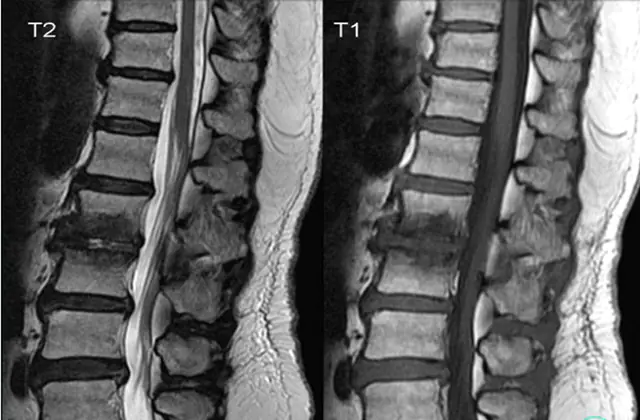
Bolestivý syndrom je hlavním klinickým příznakem spondylitidy. Bolest může mít různou intenzitu, od mírné po silnou, ale téměř vždy je lokalizována v oblasti postižených obratlů. K určitému zvýšení bolesti dochází po fyzické námaze nebo dlouhodobém pobytu v nepříjemné poloze.
Další příznaky spondylitidy:
- Omezená pohyblivost. Tento příznak se vyskytuje v pozdějších stádiích onemocnění. Nejprve se objevují potíže s ohýbáním a otáčením těla. Dále je omezen pohyb ramen a kyčlí.
- Deformace páteře. Fyziologické křivky se postupně zmenšují, záda mohou časem znatelně měnit tvar.
- Narušení vnitřních orgánů. Toto pravděpodobně není příznak, ale důsledek zakřivení hřebene a stlačení orgánů. Mohou se objevit smyslové poruchy, necitlivost kůže, paralýza a křeče. Někdy se vyvinou potíže s dýcháním
- Celkové příznaky. Zhoršení celkového stavu, slabost, ospalost, zvýšená únava, horečka, zimnice, lokální zarudnutí a otoky měkkých tkání.
Aby se zabránilo progresi zánětlivých procesů v páteři, je nutné jít do nemocnice, když se objeví charakteristické příznaky. Seznam nezbytných diagnostických postupů závisí na suspektním typu spondylitidy. Orientační jsou především biochemické a klinické krevní testy, testy moči a stanovení hladiny cukru v krvi. Dále lze provést proteinogram, revmatické testy a cytologický rozbor materiálu uvolněného z píštělí.
Nedílnou součástí je také vyšetření hřebene pomocí rentgenového přístroje, MRI nebo ultrazvukového přístroje. Dále je v souladu se získanými výsledky stanovena přesná diagnóza a předepsána vhodná léčba, která je navržena tak, aby v co největší míře odstranila příčiny onemocnění a obnovila strukturu a funkčnost páteře.
Způsoby léčby spondylitidy
Léčebná opatření pro spondylitidu se mohou lišit v závislosti na stadiu onemocnění. V akutní fázi je tedy často doporučován klid na lůžku, během kterého by měl být pacientovi zajištěna vyvážená strava a emoční klid. Může být také předepsána korzetová terapie a určité omezení fyzické aktivity. Během tohoto období je důležité neutralizovat zánětlivý proces a odstranit hlavní příčinu onemocnění. K tomuto účelu se používá léčba drogami a fyzikální postupy. V ojedinělých případech, kdy je stav značně pokročilý, se praktikuje operace k vyčištění vředů nebo odstranění nevratně poškozených oblastí s následnou výměnou za speciální protézu. Podívejme se podrobněji na nejúčinnější metody léčby této patologie.
Léky na spondylitidu
Spondylitida není nezávislé onemocnění a vyskytuje se jako důsledek některých jiných onemocnění. Proto musí být předepsaná terapie komplexní, aby odstranila příčiny, příznaky a následky progrese onemocnění.
Medikamentózní léčba může být specifická a nespecifická. Specifickou terapii předepisuje výhradně ošetřující lékař po stanovení diagnózy spondylitida. Výběr léků se provádí na základě velkého množství faktorů - typ patogenu, stupeň progrese patologie, povaha poranění páteře, přítomnost doprovodných onemocnění, individuální charakteristiky pacienta, atd.
Nespecifická terapie využívá léky ke zlepšení stavu pacienta bez ohledu na etiologii onemocnění. Tato možnost léčby je do značné míry doprovodná a neřeší hlavní problém.

Léčba drogami může zahrnovat následující skupiny léků:
- Antibakteriální terapie. Předepsáno pro spondylitidu způsobenou infekčními agens. Někdy může být vyžadováno testování rezistence k určení citlivosti patogenů na konkrétní účinnou látku. Seznam léků obvykle zahrnuje širokospektrá antibiotika - cefalosporiny a fluorochinolony. Názvy některých léků jsou Levofloxacin, Ceftriaxone, Ofloxacin, Cefixime atd.
- Analgetika. Používá se ke snížení intenzity bolesti. Lze užívat bez porady s lékařem, ale při dodržení denní dávky doporučené výrobcem. Takové léky pouze zmírňují bolest a neřeší základní problém.
- Nesteroidní protizánětlivé léky. Tato kategorie léků je předepsána ke snížení zánětlivého procesu. V tomto případě existuje antipyretický a analgetický účinek. Kategorie je zastoupena širokým seznamem léků - Diclofenac, Voltaren, Ibuprofen, Nimesulid atd., ale nejúčinnější v léčbě spondylitidy jsou Ortofen a Indometacin. Průběh léčby je obvykle minimálně měsíc, ve složitých případech trvá léčba i několik let.
- kortikosteroidy. Někdy se předepisuje v kombinaci s nesteroidními protizánětlivými léky, protože. pomáhají urychlit proces obnovy struktury poškozených tkání a hojení. Také zmírňují otoky, odstraňují bolest a obnovují metabolismus na buněčné úrovni. Nejčastěji lékaři předepisují Metypred nebo Prednisolon. Tato skupina léků by se neměla užívat bez lékařského předpisu, protože mají spoustu kontraindikací a vedlejších účinků.
- Imunomodulátory. Umožňují simulovat fungování imunitního systému a pomoci tělu vyrovnat se s infekcí nebo potlačit autoimunitní reakce. Nejúčinnější a proto oblíbené léky jsou Thymogen, Interferon, Timalin, Echinacea.
- Svalové relaxanty. Uvolňují svalové křeče a cévní křeče. Mají relaxační účinek a zmírňují některé bolesti.
- Vitamíny. Vitaminy B hrají hlavní roli při udržování těla během spondylitidy, takže jsou nejčastěji předepisovány ve formě injekcí, aby se rychle dosáhlo účinku. Užitečné bude i doplnění zásob vitamínu C a E, které stimulují regeneraci tkání a posilují imunitu.
V nemocničním prostředí se navíc pacientovi podávají kapátka s roztokem chloridu sodného, glukózy nebo Ringerova roztoku. Tento postup pomáhá obnovit sílu a rychle odstranit toxiny a bakterie z těla.
Fyzioterapie pro léčbu spondylitidy

Fyzioterapeutická léčba spondylitidy je často integrální, protože poskytuje dobré výsledky a výrazně urychluje zotavení. Jeho užívání bez medikamentózní terapie je však zcela neopodstatněné. Průběh léčby obvykle trvá od 10 do 15 dnů, existují však výjimky v závislosti na úplném klinickém obrazu onemocnění. Pokud je u vás diagnostikována spondylitida, která je často charakterizována dlouhým průběhem, mohou být nutné další cykly fyzikálních procedur předepsaných po 2-4týdenní přestávce.
Nejúčinnější možnosti fyzioterapeutické léčby jsou:
- Fyzioterapie. Provádí se od okamžiku, kdy se spondylitida onemocnění dostane do remise. Lehká fyzická cvičení jsou zaměřena na udržení svalové kostry zad, což vám umožní udržovat normální krevní oběh a obnovit metabolické procesy. Cvičební terapie napomáhá správnému držení těla a zlepšení pohyblivosti. Výběr souboru cvičení se provádí individuálně pro každého pacienta.
- Masáž zad. Umožňuje zrychlit krevní oběh, snížit zvýšený svalový tonus a také snížit bolest.
- Termoterapie. Zmírňuje bolest, uvolňuje svaly a do určité míry zlepšuje pohyblivost.
- Fonoforéza. Tento postup se provádí hydrokortisonem. Odstraňuje otoky, mírně snižuje zánět a zmírňuje bolest v postižených oblastech.
- Jiné postupy. Užitečné je plavání, různé druhy vodních procedur, mírné otužování těla, akupunktura, reflexologie, akupunktura atd.
To vše v kombinaci s medikamentózní léčbou pomáhá obejít stadium exacerbace spondylitidy a přenést onemocnění do remise. Dále je v období rekonvalescence indikována sanatoriová léčba minerálními vodami a bahenní terapie.
Lidové léky na spondylitidu
V některých případech, kdy je onemocnění v počáteční fázi, je možné udržovat tělo doma pomocí tradiční medicíny. Obecně platí, že s tak závažnou patologií, zejména v pokročilých stádiích, je samoléčba extrémně kontraindikována. Proto než začnete používat tradiční receptury, poraďte se se svým lékařem.
Na toto zánětlivé onemocnění páteře jsou účinné různé bylinné nálevy, včetně brusinek, listů kaštanu, květů břízy, tužebníku a lípy, kořenové petržele a také bezu, které se vaří a konzumují ústně.
Z olejů pro léčbu pohybového aparátu obecně a konkrétně pro diagnostiku spondylitidy jsou za nejúčinnější považovány kokosový, lněný, smrkový. Při konzumaci s jídlem pomáhají obnovovat tkáň chrupavky, zlepšují metabolismus, uvolňují bolestivé křeče a zastavují nebo zcela zabraňují destruktivním procesům. Někdy se praktikuje použití kopřivového koštěte. Předpaří se a na 30-60 minut se přitlačí na problémovou oblast.

Účinné lidové recepty na spondylitidu:
- Čistící koupel s oleji. Nejprve si připravte základ: do 1 polévkové lžíce mořské soli přidejte 3-4 kapky esenciálních olejů z citronu, santalového dřeva, cypřiše, tymiánu, grapefruitu a jalovce. Po 5 minutách zalijte malým množstvím teplé vody, nařeďte sůl a vzniklou hmotu nalijte do vany naplněné teplou vodou. Udělejte si koupel po dobu 10-15 minut.
- Masážní mléko s oleji. Běžně používané éterické oleje jsou černý pepř, zázvor nebo majoránka. Vybraný olej v pár kapkách se kombinuje se základním olejem k masáži a používá se k ošetření problémových partií. Můžete také použít obklad. Takové prostředky pomáhají zmírnit přetížení a dobře stimulují krevní oběh.
- Krém na úlevu od bolesti. Je připraven na základě jakéhokoli hydratačního krému, který je obohacen o esenciální oleje, například heřmánek, rozmarýn, levandule. Složky se smíchají a aplikují na oblasti se silnou bolestí.
- Česneková infuze. Spařte 4 stroužky česneku horkou vodou, nechte 10-15 minut a pijte 100 ml 3x denně po dobu 7 dnů. Pouhé jedení tohoto produktu bude také účinné.
- Medový balzám. Tento produkt pomáhá simulovat fungování imunitního systému a urychlit regenerační procesy v těle. Složení - med (100 ml) a drcený list aloe (50 g) - vařte na mírném ohni po dobu 1 hodiny, ochlaďte. Musíte vzít 1 polévkovou lžíci. l. 3x denně.
Aby se zabránilo přechodu onemocnění do akutní fáze, je nutné vést zdravý životní styl, jíst správně, udržovat mírnou fyzickou aktivitu a sledovat držení těla. Dodržováním těchto jednoduchých pravidel se můžete vyhnout nutnosti chirurgického zákroku pro spondylitidu.
Video o destrukci páteře - spondylitida a jak ji léčit:



