Il melanoma è un tipo di cancro che colpisce i melanociti, cellule pigmentate situate nella pelle umana.
Il melanoma presenta un alto rischio di metastasi rapida, che porta allo sviluppo di gravi complicanze e, nei casi più gravi, alla morte del paziente. Ogni anno negli Stati Uniti si registrano circa 50mila nuovi casi di melanoma.
Il primo anello nella diagnosi tempestiva della malattia sono i pazienti stessi, poiché i melanomi si verificano solitamente su aree aperte e visibili della pelle. Questo è importante perché il rilevamento e la diagnosi precoce del melanoma garantiscono una cura rapida con un intervento chirurgico minimo.
Statistiche sulle malattie
Il cancro della pelle è il cancro più comune negli Stati Uniti e in Australia. In altri paesi, questo gruppo di malattie è tra i primi tre. Il melanoma è il leader tra i tumori della pelle in termini di numero di decessi. Ogni ora nel mondo muore una persona a causa di questa malattia. Nel 2013 le diagnosi confermate di melanoma sono state 77mila e i decessi per esso sono stati 9.500. La quota del melanoma nella struttura del cancro è solo del 2,3%, mentre allo stesso tempo è la causa del 75% dei decessi per cancro della pelle.
Questa forma di cancro non è esclusivamente un cancro della pelle e può colpire gli occhi, il cuoio capelluto, le unghie, i piedi e la mucosa orale (indipendentemente dal sesso e dall’età). Il rischio di sviluppare melanoma tra i caucasici è del 2%, 0,5% tra gli europei e 0,1% tra gli africani.
Cause
- Esposizione prolungata al sole. L'esposizione alle radiazioni ultraviolette, compresi i solarium, può causare lo sviluppo del melanoma. L’eccessiva esposizione al sole durante l’infanzia aumenta significativamente il rischio di malattie. I residenti in regioni con maggiore attività solare (Florida, Hawaii e Australia) sono più suscettibili allo sviluppo del cancro della pelle.
Le ustioni causate da un'esposizione prolungata al sole aumentano più del doppio del rischio di sviluppare melanoma. Una visita al solarium aumenta questo indicatore del 75%. L'Agenzia OMS per la ricerca sul cancro classifica le apparecchiature abbronzanti come un "fattore di rischio aumentato per il cancro della pelle" e classifica le apparecchiature abbronzanti come cancerogene.
- Talpe. Esistono due tipi di nei: normali e atipici. La presenza di nei atipici (asimmetrici, sollevati sopra la pelle) aumenta il rischio di sviluppare il melanoma. Inoltre, indipendentemente dal tipo di nei, più sono, maggiore è il rischio di degenerazione in tumore canceroso;
- Tipo di pelle. Le persone con la pelle più delicata (caratterizzata da capelli e colore degli occhi chiari) corrono un rischio maggiore.
- Anamnesi. Se in precedenza hai avuto un melanoma o un altro tipo di cancro della pelle e sei guarito, il rischio di sviluppare nuovamente la malattia aumenta notevolmente.
- Immunità indebolita. L’impatto negativo di vari fattori sul sistema immunitario, tra cui la chemioterapia, il trapianto di organi, l’HIV/AIDS e altre condizioni di immunodeficienza, aumenta la probabilità di sviluppare il melanoma.
L’ereditarietà gioca un ruolo importante nello sviluppo del cancro, compreso il melanoma. Circa un paziente su dieci affetto da melanoma ha un parente stretto che ha o ha avuto la malattia. Una forte storia familiare include il melanoma nei genitori, nei fratelli e nei figli. In questo caso il rischio di melanoma aumenta del 50%.
Tipi di melanomi
In base al tipo di melanoma si dividono in 4 categorie. Tre di essi sono caratterizzati da un'esordio graduale con lo sviluppo di cambiamenti solo nello strato superficiale della pelle. Tali forme molto raramente diventano invasive. Il quarto tipo è caratterizzato dalla tendenza a crescere rapidamente in profondità nella pelle e a diffondersi in altre parti del corpo e negli organi interni del paziente.
Melanoma superficiale (superficiale).è la variante più comune della malattia (70% dei casi). Si tratta di un melanoma della pelle, i cui sintomi sono caratterizzati dalla persistenza a lungo termine di una crescita relativamente benigna nello strato superiore (esterno) della pelle. Solo dopo un lungo periodo di tempo il melanoma superficiale si sviluppa in strati più profondi.
Il primo segno di questo tipo di melanoma è la comparsa di una macchia piatta, asimmetrica, con bordi irregolari. Il colore dell'area interessata cambia in marrone (come l'abbronzatura), nero, rosso, blu o bianco. Tali melanomi possono verificarsi nella sede dei nei. Sebbene la malattia possa manifestarsi ovunque sulla pelle, è più probabile che i sintomi si sviluppino sul busto (uomini) e sulle gambe (donne), nonché sulla parte superiore della schiena (indipendentemente dal sesso).
Lentigo malignail suo decorso è simile al melanoma superficiale, poiché si sviluppa per lungo tempo negli strati superiori della pelle. Visivamente, la lentigo appare come un'area della pelle piatta o leggermente sollevata e di colore non uniforme. Il colore della macchia è variegato con elementi marroni e marrone scuro. Questo tipo di melanoma in situ è più comune nei pazienti anziani a causa della costante esposizione cronica alla luce solare e di solito si sviluppa su viso, orecchie, braccia e parte superiore del busto. Questa è la forma più comune di melanoma alle Hawaii. Quando entra nella fase invasiva, la malattia viene chiamata melanoma lentigo.
Melanoma lentigginoso acralesi sviluppa anche superficialmente prima di continuare a crescere più in profondità nella pelle. Questa forma differisce dalle altre in quanto appare come macchie nere o marroni sotto le unghie, sui palmi delle mani o sulla pianta dei piedi. La malattia progredisce più rapidamente rispetto alle forme precedenti ed è più probabile che colpisca le persone dalla pelle scura. È la forma più comune tra gli africani e gli asiatici, mentre i caucasici e gli europei sono meno suscettibili.
Melanoma nodulareè una variante invasiva del decorso. Di solito, quando viene rilevato, è già cresciuto abbastanza in profondità nella pelle. Esternamente, questo melanoma ricorda un nodulo. Di solito è di colore nero, ma esistono altre varianti (blu, grigio, bianco, marrone, rosso o anche il colore della pelle inalterato). È più spesso localizzato sul busto, sulle gambe e sulle braccia. Colpisce soprattutto le persone anziane. Questa è la variante più aggressiva del melanoma. Viene diagnosticato nel 10-15% dei casi.
Sintomi del melanoma
Il melanoma può svilupparsi da un neo esistente o come risultato di un'altra malattia della pelle, ma spesso si verifica sulla pelle normale. Le sedi più comuni del melanoma sono le gambe e la parte superiore della schiena. A causa della continua produzione di melanina da parte delle cellule alterate, il tumore è nero o marrone, ma si riscontrano anche melanomi incolori.
Meno comunemente, i melanomi si verificano sui palmi delle mani, sulle unghie e sulle mucose. Nelle persone anziane, i melanomi hanno maggiori probabilità di comparire sul viso, così come sul collo, sul cuoio capelluto e sulle orecchie.
Primi sintomi del melanoma
I principali segni del melanoma sono i cambiamenti nella dimensione, nella forma, nel colore dei nei esistenti o delle “voglie” o la comparsa di disagio in quest'area. Lo sviluppo di questi sintomi può richiedere molto tempo (diverse settimane o mesi). Inoltre, il melanoma può inizialmente essere percepito come un nuovo neo, ma allo stesso tempo avere un aspetto sgradevole. La comparsa di un sintomo così soggettivo dovrebbe servire come segnale allarmante e motivo per visitare un medico.
I primi segni di melanoma includono:
- Sanguinamento
- Sensazione di bruciore
- Formazione di crosta
- Modifica dell'altezza delle macchie (ispessimento o sollevamento di un neo precedentemente piatto sopra la pelle)
- Ulcerazioni, prurito alla pelle
- Cambiamento di consistenza (il neo diventa morbido)
- La comparsa di eventuali secrezioni nell'area del tumore
- Aumento delle dimensioni della lesione alterata
- Rossore o gonfiore dei tessuti circostanti
- La comparsa di nuove piccole aree di pigmentazione attorno alla lesione principale
Sintomi tardivi del melanoma
L'ulteriore sviluppo è caratterizzato dai seguenti sintomi del melanoma:
- Violazione dell'integrità della pelle
- Sanguinamento da un neo
- Sanguinamento da altre aree pigmentate della pelle
- Dolore nella zona interessata
Sintomi del melanoma metastatico
Questi sintomi si sviluppano quando le cellule tumorali del melanoma entrano nel flusso sanguigno e si diffondono ad altri organi:
- Tosse cronica
- Nodulo sotto la pelle
- Tonalità della pelle grigia
- Mal di testa costante
- Convulsioni
- Linfonodi ingrossati
- Perdita di peso inspiegabile, esaurimento
Dovresti consultare immediatamente un medico se riscontri:
- Sanguinamento da nei o aree di pigmentazione
- Scolorimento delle unghie delle mani e dei piedi non causato da lesioni
- Asimmetria nella crescita dei nei o di singole aree della pelle
- Oscuramento della pelle non associato all'abbronzatura
- La comparsa di aree di pigmentazione con bordi irregolari
- La comparsa di nei con aree di colore diverso (la diffusione della pigmentazione da un neo al tessuto circostante è un segno precoce di melanoma)
- Aumento del diametro superiore a 6 mm
Fasi del melanoma
Secondo la nuova classificazione internazionale approvata, nel determinare lo stadio del melanoma, i criteri diagnostici sono lo spessore del tumore (spessore di Breslow), la presenza di ulcerazioni microscopiche e il tasso di divisione delle cellule tumorali. Grazie al nuovo sistema è diventato possibile effettuare una diagnosi più accurata e pianificare il trattamento più efficace.
Lo spessore di Breslow è misurato in millimetri e caratterizza la distanza dallo strato superiore dell'epidermide al punto più profondo di invasione del tumore. Più sottile è il melanoma, maggiore è la possibilità di cura. Questo indicatore è l'aspetto più importante nel prevedere il decorso e l'efficacia delle misure terapeutiche.
- Fasi 1 e 2
i melanomi sono caratterizzati da un gonfiore limitato. Ciò significa che le cellule tumorali non hanno ancora metastatizzato ai linfonodi o ad altri organi. In questa fase, il rischio di recidiva del melanoma o di ulteriore diffusione del tumore è piuttosto basso.
A seconda dello spessore ci sono:
- Melanoma “in situ” (“sul posto”). Questa è la fase iniziale, quando il tumore non è ancora cresciuto in profondità nell'epidermide. Questa forma viene ancora definita fase zero;
- Tumori sottili (meno di 1 mm). Lo sviluppo di un tumore indica lo stadio iniziale (primo) del melanoma;
- Spessore medio (1 – 4 mm). Da questo momento in poi il decorso del melanoma entra nella seconda fase;
- Melanomi spessi (più di 4 mm di spessore).
La presenza di ulcerazioni microscopiche aggrava la gravità della malattia e significa il passaggio agli stadi successivi. Anche il tasso di divisione cellulare è un criterio importante nel determinare la prognosi del decorso. Anche un singolo processo confermato di divisione di una coltura di cellule tumorali per un millimetro quadrato caratterizza la transizione verso stadi più gravi del melanoma e aumenta il rischio di metastasi. In questo caso, il metodo di scelta è una tattica terapeutica più aggressiva per ottenere l’effetto desiderato. Al primo e al secondo stadio, il melanoma è caratterizzato da un aumento asintomatico delle dimensioni delle aree di pigmentazione, dalla loro elevazione al di sopra del livello della pelle senza sanguinamento o dolore.
In questa fase si osservano importanti cambiamenti nel decorso della malattia. In questa fase lo spessore di Breslow non viene più preso in considerazione, ma l'identificazione delle ulcerazioni diventa indicativa.
Il terzo stadio è caratterizzato dalla diffusione delle cellule tumorali ai linfonodi e alle aree circostanti della pelle. È caratterizzata qualsiasi diffusione del tumore oltre i confini del focus primario. Come una transizione alla terza fase. Ciò è confermato da una biopsia del linfonodo più vicino al tumore. Ora questo metodo diagnostico è indicato quando la dimensione del tumore aumenta di oltre 1 mm o se ci sono segni di ulcerazione. Il terzo stadio è caratterizzato dai sintomi tardivi del melanoma sopra descritti (dolore, sanguinamento, ecc.).
significa che le cellule tumorali metastatizzano in organi distanti. Le metastasi nel melanoma si diffondono (in base al momento del coinvolgimento nel processo patologico):
In questa fase compaiono i sintomi del melanoma metastatico, che dipendono dal danno a un particolare organo. Allo stadio 4 il melanoma ha una prognosi molto sfavorevole, l'efficacia del trattamento è solo del 10%.
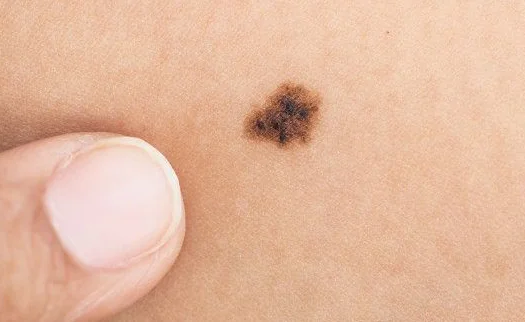
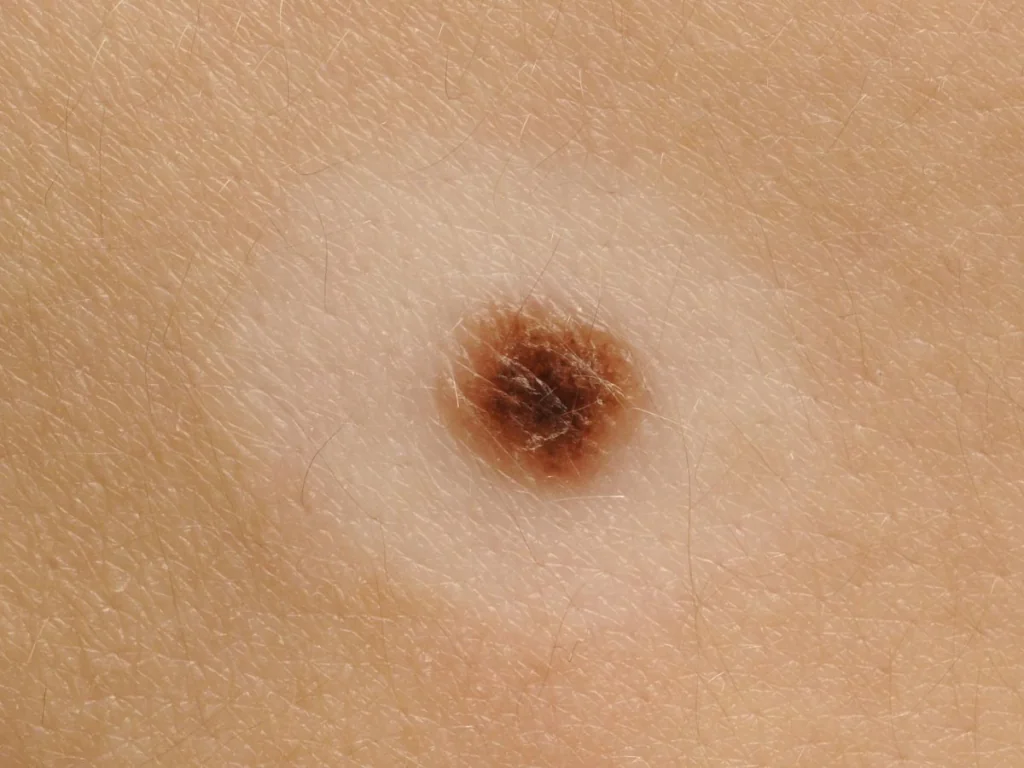
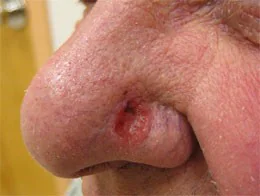
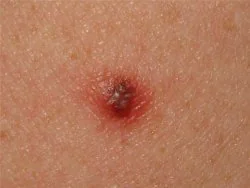
Che aspetto ha il melanoma - foto
| Il melanoma maligno non è sempre caratterizzato da pigmentazione scura. Per questo motivo spesso è difficile fare una diagnosi corretta. | Le fotografie scattate ad un certo intervallo di tempo aiutano a valutare il grado di crescita del tumore e i cambiamenti nella dimensione della lesione. |
 |
 |
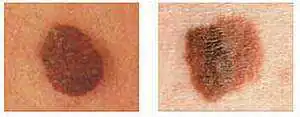
| Sinistra - Semplice Destra: il colore cambia all'interno di un elemento |
Sinistra: bordi smussati Destra: nessun confine chiaro |
 |
 |
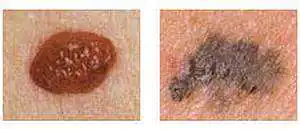
| A sinistra: talpa comune Destra: modifica forma, dimensione e colore |
Sinistra - Neo normale (simmetrico) Destra - Melanoma (asimmetrico) |
 |
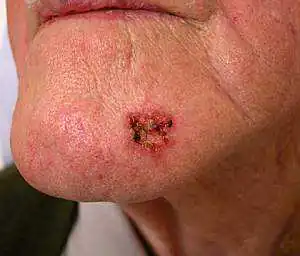 |
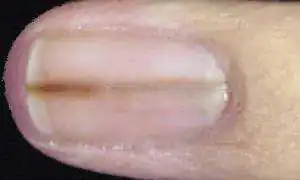
| Una linea marrone o scura lungo l'unghia dovrebbe essere considerata un melanoma maligno, soprattutto se i bordi diventano irregolari e si ispessiscono gradualmente. | Melanoma sul viso |
Diagnostica
La diagnosi del melanoma è un compito piuttosto difficile anche per un dermatologo esperto. Poiché non sempre i sintomi caratteristici vengono prima, è necessario prestare molta attenzione all'autodiagnosi e avvisare il medico subito dopo aver scoperto un neo o una macchia sospetta. Ciò è particolarmente importante se i tuoi parenti stretti hanno avuto una malattia simile. Dopo l'esame, per confermare la diagnosi, il medico può ordinare una biopsia cutanea e una biopsia dei linfonodi. La diagnosi definitiva di melanoma viene confermata solo dopo l'esame istologico del campione bioptico. Ottenuto da un focus patologico.
La diagnosi precoce del melanoma può salvare la vita del paziente. Per fare ciò, si consiglia di eseguire un autoesame mensile per rilevare tempestivamente i cambiamenti della pelle. Non hai bisogno di alcuna attrezzatura speciale per questo. Tutto ciò di cui hai bisogno è una lampada luminosa, un grande specchio, uno specchietto, due sedie e un asciugacapelli.
- Esaminare la testa e il viso utilizzando uno o entrambi gli specchi. Usa un asciugacapelli per controllare il cuoio capelluto;
- Controlla la pelle delle mani, comprese le unghie. Usando gli specchi, esamina i gomiti, le spalle e le ascelle;
- Valutare attentamente le condizioni della pelle del collo, del torace e del busto. Per le donne è obbligatorio controllare la pelle sotto le ghiandole mammarie;
- Usando uno specchio, esamina la schiena, i glutei e la parte posteriore del collo, delle spalle e delle gambe;
- Valuta attentamente le condizioni della pelle delle gambe e dei piedi, comprese le unghie. Assicurati di esaminare le tue ginocchia;
- Usando uno specchio, ispeziona la pelle dei genitali.
Se trovi elementi di pigmentazione sospetti, confrontali con le foto dei melanomi qui sotto.
Previsione
La prognosi della malattia dipende dal momento del rilevamento e dal grado di progressione del tumore. Se rilevati precocemente, la maggior parte dei melanomi risponde bene al trattamento.
Il melanoma che è cresciuto in profondità o si è diffuso ai linfonodi aumenta il rischio di recidiva dopo il trattamento. Se la profondità della lesione supera i 4 mm o è presente una lesione nel linfonodo, esiste un'alta probabilità di metastasi ad altri organi e tessuti. Quando compaiono lesioni secondarie (stadi 3 e 4), il trattamento del melanoma diventa inefficace.
Se hai avuto un melanoma e sei guarito, è molto importante effettuare regolarmente l'autoesame, poiché per questa categoria di pazienti il rischio di recidiva della malattia è molto alto. Il melanoma può ripresentarsi anche dopo diversi anni.
I tassi di sopravvivenza per il melanoma variano ampiamente a seconda dello stadio della malattia e del trattamento fornito. Nella prima fase, la guarigione è molto probabile. Inoltre, la guarigione può verificarsi in quasi tutti i casi di melanoma allo stadio 2. I pazienti trattati nella prima fase hanno un tasso di sopravvivenza a cinque anni del 95% e un tasso di sopravvivenza a dieci anni dell’88%. Per la seconda fase, queste cifre sono rispettivamente del 79% e del 64%.
Negli stadi 3 e 4, il cancro si è diffuso ad organi distanti, con conseguente riduzione significativa del tasso di sopravvivenza. Il tasso di sopravvivenza a cinque anni dei pazienti con melanoma allo stadio 3 varia (secondo varie fonti) dal 29% al 69%. La sopravvivenza a dieci anni viene raggiunta solo nel 15% dei pazienti.
Se la malattia è progredita allo stadio 4, la possibilità di sopravvivenza a cinque anni si riduce al 7-19%. Non ci sono statistiche di sopravvivenza a 10 anni per i pazienti con stadio 4.
Il rischio di recidiva del melanoma aumenta nei pazienti con tumore di grande spessore, nonché in presenza di ulcerazioni del melanoma e lesioni cutanee metastatiche vicine. Il melanoma ricorrente può verificarsi sia in prossimità della sede precedente che a notevole distanza da essa.
Nonostante questa forma di cancro sembri spaventosa, la prognosi per il suo trattamento non è sempre sfavorevole. Anche se si ripresenta, il trattamento precoce porta alla guarigione e garantisce la sopravvivenza a lungo termine dei pazienti.
Il melanoma o melanoblastoma è una neoplasia maligna (cancro della pelle) che si sviluppa dai melanociti. Cos'è e quali funzioni svolge?
I melanociti sono cellule specializzate che producono melanina, che determina il colore della pelle umana e la sua capacità di abbronzarsi. I melanociti svolgono anche una funzione protettiva, prevenendo gli effetti dannosi delle radiazioni ultraviolette.
Il melanoma della pelle è considerato il tipo di cancro più aggressivo. Il processo tumorale si sviluppa molto rapidamente. È un errore credere che il melanoma provenga solo dai nei.
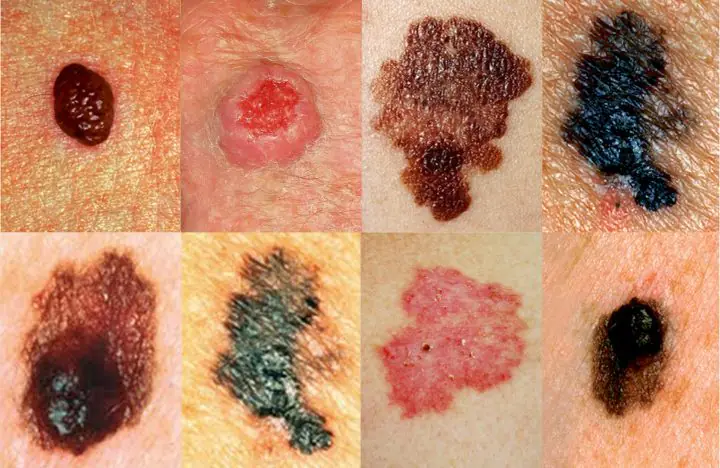
La percentuale di sviluppo di questo tipo di cancro nei nei è solo del 30%, il resto si verifica in aree pulite della pelle. Il melanoma può formarsi anche sotto le unghie.
Nonostante il fatto che il melanoma si sviluppi principalmente sulla pelle, può verificarsi nel retto, nella vagina, in varie strutture dell'occhio e nella cavità orale.
Cause del melanoma
Ci sono molte teorie sull’origine del cancro. La scienza non ha ancora determinato le ragioni dello sviluppo del processo tumorale, tuttavia per ogni tipo di tumore esistono prerequisiti e fattori di rischio. Per il melanoma è:
- esposizione sistematica a lungo termine della pelle alle radiazioni ultraviolette (luce solare, luce artificiale nei solarium);
- ustioni croniche;
- traumi meccanici ripetitivi regolari a nei, macchie senili, nevi;
- Radiazione ionizzante;
- radiazione elettromagnetica cronica;
- predisposizione della pelle - bassa pigmentazione (pelle bianca, abbondanti lentiggini);
- ereditarietà (il rischio di contrarre la malattia aumenta se qualcuno in famiglia ha sofferto di questo tipo di cancro della pelle);
- stati di immunodeficienza;
- disturbi ormonali (aumento dei livelli di ormoni sessuali e stimolanti i melanociti);
- gravidanza tardiva (dopo i 30 anni);
- uso di contraccettivi orali.
Sintomi del melanoma
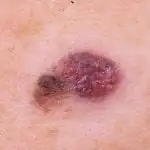
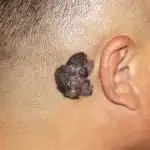
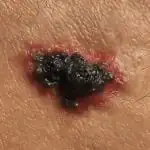
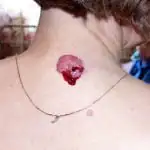
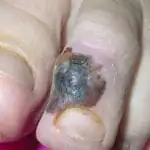
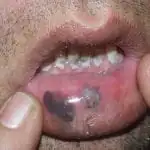
Il cancro della pelle si verifica più spesso sugli arti inferiori o sulla schiena, ma la localizzazione può variare notevolmente. Come è stato detto, può verificarsi nella sede di un neo, in punti di lesioni della pelle o su pelle normale, illesa e pulita (vedi foto sopra).
Una neoplasia maligna modifica il melanocita, ma continua a produrre il pigmento melanina, quindi la neoplasia diventa nera o marrone.
Esistono anche melanomi incolori.
Uno dei sintomi del melanoma è un bordo nero attorno al bordo del tumore sulla pelle.
Un segno caratteristico del melanoma è l'asimmetria della formazione e le sue grandi dimensioni. Inizialmente, le persone spesso non riconoscono i cambiamenti della pelle come cancro.
All'inizio il melanoma sembra un neo, ma dall'aspetto insolito.
I sintomi del melanoblastoma si dividono in precoci e tardivi:
- Primi (primi) segni della malattia:
- elevazione dei nei precedentemente piatti;
- prurito, bruciore, sanguinamento, ulcerazione;
- cambiamento di densità (un neo precedentemente duro diventa morbido);
- iperemia e gonfiore dei tessuti adiacenti;
- crescita del focus del tumore primario;
- nuove aree di pigmentazione attorno al focus primario del tumore;
- formazione di croste;
- cambiamento di colore della lamina ungueale delle mani e dei piedi;
- oscuramento della pelle non associato ad una prolungata esposizione al sole;
Fasi dello sviluppo del melanoma
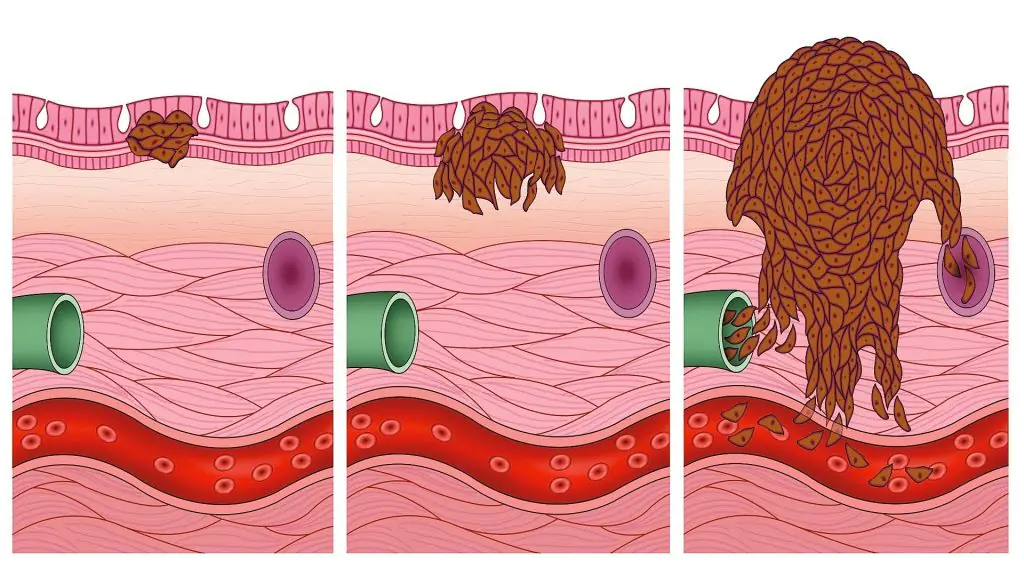
Il medico determina lo stadio di sviluppo del melanoma in base allo spessore del tumore:
- Stadio zero – “cancro in situ” – in questa fase il melanoma non è ancora cresciuto nello spessore dell’epidermide;
- stato iniziale – la dimensione del tumore è inferiore a un millimetro con danni alla pelle o fino a due millimetri senza danni (vedi come appare nella foto sotto);
- Seconda fase – spessore della formazione fino a due millimetri con superficie cutanea danneggiata o superiore a due millimetri senza danni;
- Terza fase – la presenza di metastasi in uno dei linfonodi regionali (vasi linfatici);
- Quarta fase – crescita del tumore e invasione dei tessuti sottostanti, presenza di metastasi in tutto il corpo.
Le metastasi del melanoma si verificano più spesso sulla pelle, sui tessuti sottocutanei, sul fegato, sul cervello e sulle ossa (colonna vertebrale, costole, ossa craniche e pelviche).
Classificazione
- Melanoma a diffusione superficiale. Tipicamente, questo tipo di melanoma si sviluppa su un neo o su un'area intatta della pelle.
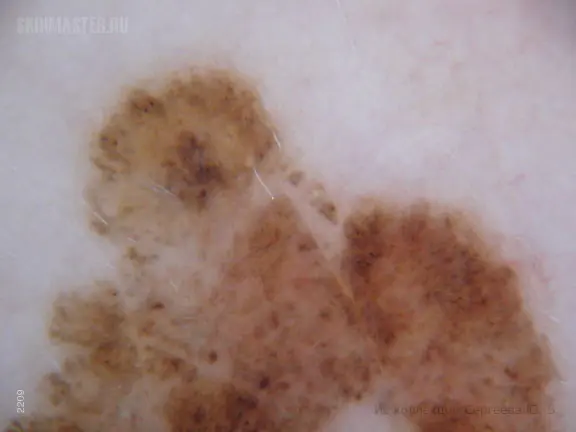
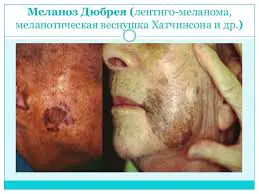
Lentigo maligna (melanoma a diffusione superficiale)
- Melanoma nodulare è un tipo più maligno della malattia.
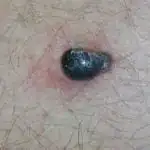
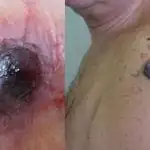
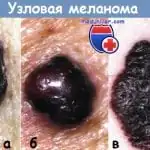
- Melanoma lentigginoso (Lentiggine di Hutchinson) si sviluppa più spesso sul viso, sulle orecchie, sul collo e sulle mani. È considerata la forma più favorevole di questa patologia (crescita lenta abbinata a un basso rischio di metastasi);
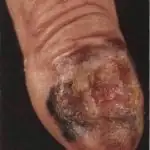
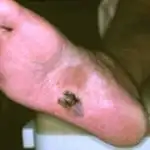
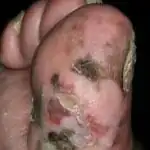
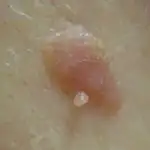
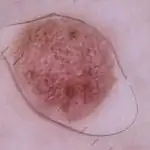
Come viene effettuata la diagnostica?
Prima di tutto, un medico specialista esamina l'area interessata della pelle.
Un esame visivo approfondito viene effettuato utilizzando un dispositivo speciale: un dermatoscopio.
Questo è un dispositivo di ricerca strumentale che consente di esaminare i tumori della pelle senza intervento chirurgico.
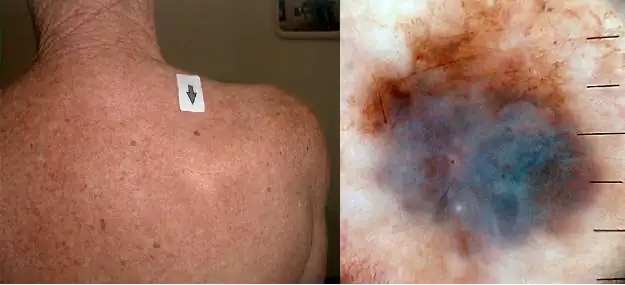
Immagine del dermatoscopio
Un dermatoscopio consente di vedere i segni di un tumore maligno che non sono visibili ad occhio nudo. Il progresso scientifico ha contribuito alla realizzazione di un dermatoscopio digitale, grazie al quale è possibile vedere sullo schermo un'immagine tridimensionale della patologia.
È obbligatorio per un paziente con sospetto cancro della pelle donare il sangue per rilevare i marcatori tumorali. I marcatori tumorali sono sostanze specifiche rilasciate da un tumore maligno.
La biopsia è un metodo diagnostico obbligatorio se si sospetta che una patologia sia cancerosa.
Il materiale viene sottoposto ad esame istologico e morfologico, che consente di determinare il grado di malignità del tumore, lo stadio e la forma clinica del melanoma.
Ulteriori metodi di ricerca sono:
- TAC;
- scintigrafia;
- Ecografia del linfonodo regionale e degli organi interni.
Questi metodi vengono utilizzati per rilevare le metastasi tumorali.
Trattamento del melanoma
Nelle prime fasi della malattia viene effettuato il trattamento chirurgico, che è il più efficace. Può essere utilizzata la terapia farmacologica. Nelle fasi successive dello sviluppo del melanoblastoma vengono utilizzati metodi di radioterapia.
Terapia farmacologica per il melanoma
Per il melanoma cutaneo vengono utilizzati tre regimi di trattamento farmacologico:
- prima dell'escissione chirurgica del tumore per ridurre le dimensioni del melanoma e del difetto che rimane dopo (terapia non adiuvante);
- terapia primaria quando l'intervento chirurgico non è possibile;
- dopo la rimozione chirurgica del tumore per prevenire le recidive (terapia adiuvante).
I trattamenti farmacologici per il melanoma comprendono l’immunoterapia, la radioterapia e la chemioterapia.
L'immunoterapia per il melanoma viene effettuata utilizzando farmaci biologici creati in laboratorio, ma simili alle proteine immunitarie del corpo umano.
Medicinali utilizzati:
- Interferone alfa utilizzato nella terapia adiuvante, prevenendo la recidiva del tumore asportato;
- Interleuchina-2 usato per prevenire le metastasi;
- Peginterferone-alfa-2b fornisce un'efficace prevenzione anti-ricadute;
- Ipilimumab – un farmaco creato sulla base di anticorpi monoclonali; colpisce specificamente il corpo, aumentando la risposta immunitaria ai processi maligni;
Chemioterapia e radioterapia
Durante la chemioterapia per il melanoma, i farmaci vengono trasportati attraverso i vasi sanguigni, penetrano in tutti gli organi e tessuti e hanno un effetto sistemico.
Questo tipo di terapia per il melanoma non è sufficientemente efficace; inoltre, le cellule sane del corpo vengono distrutte, il che rende indesiderabile l’uso dei farmaci chemioterapici.
La chemioterapia viene effettuata in combinazione con l'immunoterapia per ridurre la possibilità di effetti collaterali.
Farmaci utilizzati in questo tipo di terapia: Dacarbazina, Paclitaxel, Carboplatino.
La chemioterapia provoca una serie di effetti collaterali:
- calvizie;
- anemia;
- debolezza, perdita di appetito;
- aumento del sanguinamento;
- nausea, vomito, diarrea.
La radioterapia è un metodo di trattamento che utilizza forti radiazioni per uccidere le cellule danneggiate dal tumore. Il metodo non viene utilizzato per il melanoma primario.
La radioterapia è prescritta dopo la dissezione linfonodale come un modo per prevenire le ricadute.
Questo tipo di terapia è accompagnato da effetti collaterali (perdita di capelli, nausea, vomito, manifestazioni cutanee), tuttavia tutti gli effetti indesiderati della radioterapia scompaiono al termine del trattamento.
Chirurgia
La chirurgia seguita dalla rimozione del tumore è il metodo principale di trattamento del melanoma, soprattutto nella fase iniziale della malattia.
Esistono i seguenti metodi chirurgici per la rimozione del tumore:
- Escissione semplice – questo metodo è adatto per i melanomi piatti e prevede un intervento minimamente invasivo. Insieme alle aree danneggiate, viene rimosso anche il tessuto sano circostante per prevenire le ricadute;
- Ampia escissione del tessuto – eseguita dopo una biopsia, i cui risultati hanno mostrato la presenza di un processo tumorale;
- Amputazione – utilizzato se il melanoma è localizzato al dito;
- Dissezione della linfa – rimozione dei linfonodi situati in prossimità del tumore.
- Chirurgia del melanoma metastatico – non cura il paziente dal tumore, ma migliora la sua qualità di vita eliminando i sintomi causati dalle metastasi in qualsiasi organo.
Trattamenti di supporto
Decisamente indicato per il melanoma dieta, che prevede una corretta alimentazione per ridurre gli effetti della chemioterapia.
Per il melanoma, devi seguire queste regole:
- Riduci l’assunzione di grassi e concentrati su proteine e carboidrati;
- La cottura degli alimenti va effettuata esclusivamente al vapore o al forno;
- È severamente vietato a un paziente affetto da melanoma seguire varie diete per dimagrire;
- È necessario mangiare piccole porzioni ogni due o tre ore;
- Evitare di bere bevande alcoliche;
- Aumenta la quantità di alimenti nella tua dieta che contengono vitamine E e A e acido folico;
- Aumentare il consumo di alimenti con antiossidanti (broccoli, carote, zucca).
È vietato mangiare:
- Carne di maiale e manzo;
- Burro;
- Fast food;
- Cottura al forno;
- Gelato;
- Cioccolato;
- Semi;
- Pinoli.
I seguenti prodotti avranno un effetto benefico sulla condizione di un paziente con melanoma:
- Tè verde;
- Pescare;
- Verdure, sia crude che bollite (soprattutto zucca, ravanello, pomodori);
- Frutta o succhi appena spremuti;
- Carne di pollame;
- Frutti di mare.
Prevenzione
Le persone predisposte allo sviluppo del melanoma devono seguire alcune regole che ridurranno il rischio della malattia:
- Ridurre l’esposizione solare è la principale prevenzione contro il melanoma;
- È necessario proteggere la pelle esposta dai raggi diretti del sole (indossare maglie con maniche, cappelli o berretti e pantaloni);
- Si consiglia l'uso della protezione solare;
- La conoscenza dei primi segni e sintomi del melanoma è necessaria affinché, se ne viene rilevato uno, consultare immediatamente un medico e iniziare il trattamento;
- È necessario esaminare la pelle per la presenza di nuove formazioni o cambiamenti in quelle vecchie, per non perdere la trasformazione di un neo in melanoma;
Quanto tempo vivrà il paziente dopo la diagnosi?
La prognosi per questo cancro dipende da diversi fattori, uno dei quali è la metastasi del tumore.
Se il melanoma ha metastatizzato, la durata della vita del paziente dipende dal numero di organi colpiti:
- uno – sette mesi;
- due – fino a quattro mesi;
- più di due organi – meno di due mesi.
Uno dei fattori che influenzano l'aspettativa di vita del paziente è la posizione del processo tumorale. La prognosi è più favorevole quando il melanoma è localizzato sull'avambraccio e sulla parte inferiore della gamba, meno sul cuoio capelluto, sulle mani, sui piedi e sulle mucose.
Il melanoma si ripresenta molto spesso. Gli scienziati hanno scoperto che il processo maligno può ricominciare anche dieci anni dopo la completa guarigione.
Tuttavia, quando viene rilevato un melanoma di stadio I e questa formazione viene rimossa tempestivamente, la prognosi è più che favorevole (il 97% dei pazienti sopravvive).
Quali sono le raccomandazioni dopo il trattamento del melanoma?
Per i pazienti sopravvissuti al cancro della pelle esiste un elenco di regole obbligatorie che devono essere seguite per evitare o individuare tempestivamente la recidiva della malattia.
Prima di tutto, ogni mese il paziente deve esaminare autonomamente o con l'aiuto di parenti la propria pelle per la presenza di formazioni sospette e i primi sintomi allarmanti di recidiva.
Il paziente deve rispettare un programma di visita da uno specialista per consultazioni ed esami (come indicato).
Si consiglia ai pazienti con malattia al primo stadio guarita di visitare il medico una volta ogni tre mesi per i prossimi anni. Con la seconda, terza e quarta fase - una volta al mese per quattro anni.
È anche molto importante evitare la luce solare e smettere di frequentare i solarium se il paziente ha utilizzato questi servizi prima della malattia.
Tali pazienti devono cambiare qualitativamente il loro stile di vita. Sono incoraggiati l’esercizio fisico, un sonno adeguato e un’alimentazione corretta ed equilibrata. Abbandonare le cattive abitudini (bere alcol, nicotina) è una misura importante per prevenire le ricadute.
Fare sport non implica un’attività fisica intensa. Potrebbe trattarsi di camminare, aerobica, fitness.
Questa malattia è estremamente stressante per la psiche. E anche se la malattia fosse stata superata, ricordi spiacevoli potrebbero ancora tormentare la mente di una persona del genere. Pertanto, è importante utilizzare metodi di prevenzione dello stress (meditazione, rilassamento). Si consiglia di visitare uno psicoterapeuta se il paziente non riesce a far fronte autonomamente al background emotivo negativo della malattia.
Importante è anche la partecipazione della famiglia e dei propri cari alla riabilitazione dopo il trattamento del melanoma. La comunicazione regolare, il supporto e il trascorrere del tempo insieme avranno solo un effetto benefico sullo stato psicologico del paziente.
Video sull'argomento
Il melanoma cutaneo è uno dei tumori umani più maligni, spesso con un decorso imprevedibile. Oggi su Internet è possibile trovare un gran numero di “articoli” sul tema del melanoma. La stragrande maggioranza di essi non ha un autore, un numero enorme è scritto da persone senza educazione medica. La lettura di tali materiali può portare una persona impreparata alla nevrosi.

Molto spesso su Internet rispondo a domande relative all'uno o all'altro segno del melanoma. Molto spesso le persone trovano uno dei sintomi e darsi una diagnosi fatale. La cosa principale che voglio dire in questo articolo è che un singolo segno di melanoma, di per sé, non è motivo di panico e sospetto riguardo a questa malattia.
16 segni di melanoma
Ora è necessario fornire tutti i segnali attraverso i quali una persona inesperta potrebbe sospettare un melanoma.
L'elenco riportato nel libro di uno dei massimi esperti in questo campo, Valentin Vadimovich Anisimov, "Skin Melanoma (Part 2)", mi sembra il più completo:
- crescita orizzontale del nevo
- crescita verticale del nevo sopra i tessuti circostanti
- la comparsa di asimmetria o irregolarità dei contorni (smerlatura) dei bordi del nevo, cioè un cambiamento nella sua forma.
- cambiamento completo o parziale (irregolare) del colore del nevo, comparsa di aree della cosiddetta depigmentazione associata.
- la comparsa di una sensazione di prurito e bruciore nella zona del nevo.
- ulcerazione dell'epidermide sopra il nevo.
- bagnatura della superficie del nevo pigmentato.
- sanguinamento dalla sua superficie.
- perdita di capelli sulla superficie del nevo.
- infiammazione nell'area del nevo e nei tessuti che lo circondano.
- desquamazione della superficie del nevo con formazione di “croste” secche.
- la comparsa di piccoli noduli puntiformi sulla superficie del nevo.
- la comparsa di formazioni pigmentate o rosate (satelliti) nella pelle attorno al nevo. 14) cambiamento nella consistenza del nevo, determinato dalla palpazione, cioè il suo ammorbidimento o allentamento.
- l'aspetto di una superficie lucida e lucida del nevo.
- scomparsa del disegno cutaneo sulla superficie del nevo.
Ora che abbiamo elencato i 16 segni del melanoma, proverò a mostrare come funziona questo elenco.
Penso che se non è la prima volta che leggi di melanoma su Internet, hai già trovato in te stesso uno dei sintomi.
Fortunatamente, nella maggior parte dei casi, devono essercene diversi, altrimenti il tasso di cambiamento deve essere elevato. Adesso li analizzeremo tutti nel dettaglio:
Segno 1 "crescita orizzontale del nevo"
In quasi ogni persona, quasi tutti i nei aumentano almeno leggermente nel corso della vita. Tutti hanno il melanoma? Penso che nessuno.
Allo stesso tempo, se la talpa è cresciuta di diversi millimetri in pochi mesi, è necessario mostrarla urgentemente a un oncologo.
Segni 2 e 12 - "crescita verticale del nevo sopra i tessuti circostanti", "comparsa di piccoli noduli puntiformi sulla superficie del nevo"
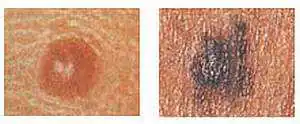
Molto spesso le persone in preda al panico mi chiedono: "Il mio neo sta crescendo in altezza e compaiono dei rigonfiamenti! Sto morendo". Se tutto assomiglia all'immagine qui sotto, devi consultare urgentemente un oncologo: molto probabilmente si tratta di melanoma.
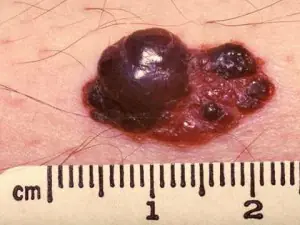
Allo stesso tempo, esiste un tipo separato di formazioni cutanee: nevi papillomatosi. A volte sono anche chiamati verrucosi. Spesso sulla loro superficie compaiono piccoli noduli papillomatosi, che una persona senza esperienza può facilmente attribuire al sintomo n. 2 o n. 12. La foto sotto è un tipico esempio di nevo completamente benigno con noduli comparsi in superficie:
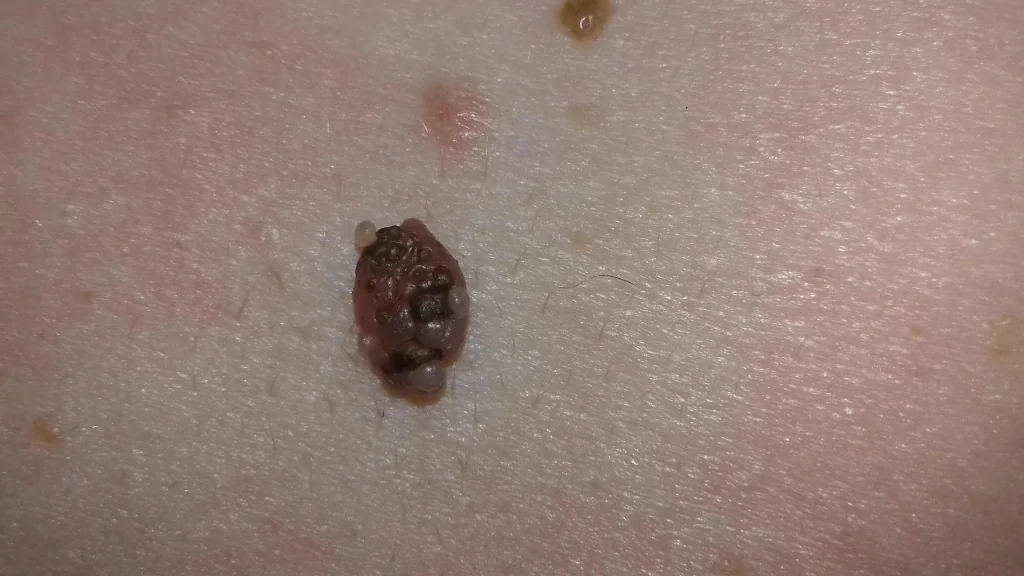
Parlo più in dettaglio della crescita e dell'ingrandimento dei nei in questo articolo.
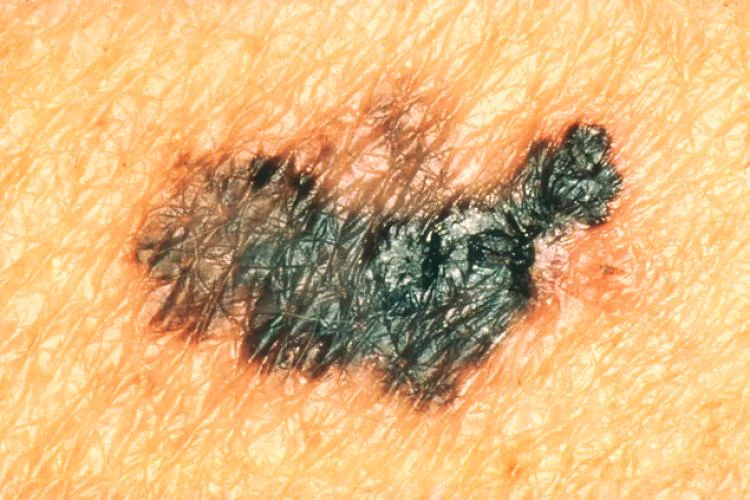
Segno 3 - "la comparsa di asimmetria o irregolarità nel contorno del nevo".
Se il nevo è diventato asimmetrico lungo due assi, il suo intero bordo lo è diventato smerlato o cominciò a ricordare costa sulla mappa geografica: è ora di andare dall'oncologo.
Tuttavia, se osservi attentamente un qualsiasi neo sul corpo con una lente d'ingrandimento, anche a basso ingrandimento, non troverai cerchi o linee rette perfette. In nessun nevo il pigmento è distribuito uniformemente al 100%.
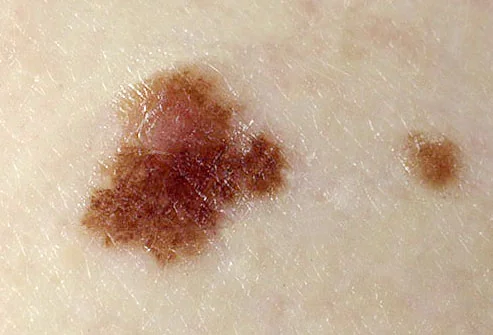
Puoi leggere di più sui nei con bordi irregolari qui
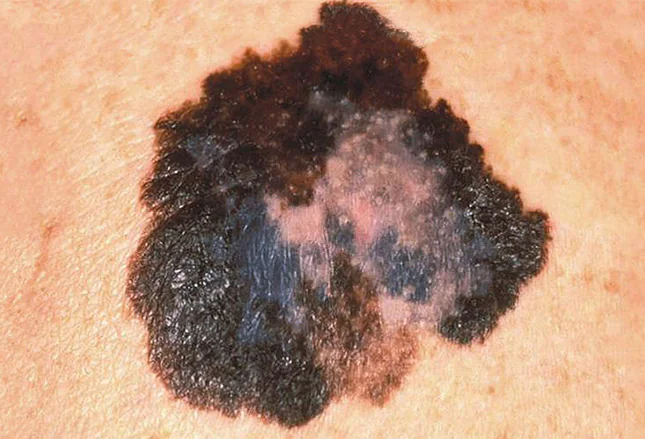
Segno 4 “cambiamento disomogeneo del colore del nevo (nevo), comparsa di aree di cosiddetta depigmentazione associata”
Il melanoma è caratterizzato da una distribuzione non uniforme del pigmento. Se si tratta di melanoma, la depigmentazione (area più chiara) avrà una forma irregolare come il neo stesso:
Un nevo benigno (nevo) può normalmente avere una distribuzione non uniforme del pigmento, ma non sarà così pronunciata:
La depigmentazione può circondare il neo. Ciò si verifica più spesso negli halo-nevi:
Discuterò dei nei con colorazione irregolare in modo più dettagliato in un articolo separato.
Segno 5 - “comparsa di prurito e bruciore nella zona del nevo”
Sì, prurito e bruciore possono effettivamente essere segni di melanoma. Tuttavia, qualsiasi parte del corpo può prudere, compreso un neo completamente benigno. In assenza di altri segni, tutte le paure sono infondate.

Puoi leggere di più su questo segno in questo articolo.
Segni 6 e 7 - "ulcerazione dell'epidermide sul nevo", "bagnatura sulla superficie del nevo"
Secondo la mia esperienza, l'ulcerazione compare soprattutto nei melanomi in fase avanzata, quando non vi sono più dubbi sulla diagnosi. Questo sintomo è più rilevante, a mio avviso, per il cancro della pelle basocellulare (carcinoma basocellulare). Questa malattia è molto meno terribile, le persone muoiono a causa di essa estremamente raramente.
Per un nevo benigno sono possibili anche una superficie ulcerata e pianto - immediatamente dopo il trauma:
Segno 8 - "sanguinamento dalla superficie del nevo".
Sì, infatti una delle caratteristiche comuni del melanoma è il sanguinamento spontaneo senza precedenti traumi al neo. Anche questo segno farà dubitare seriamente a qualsiasi oncologo della benignità del nevo.
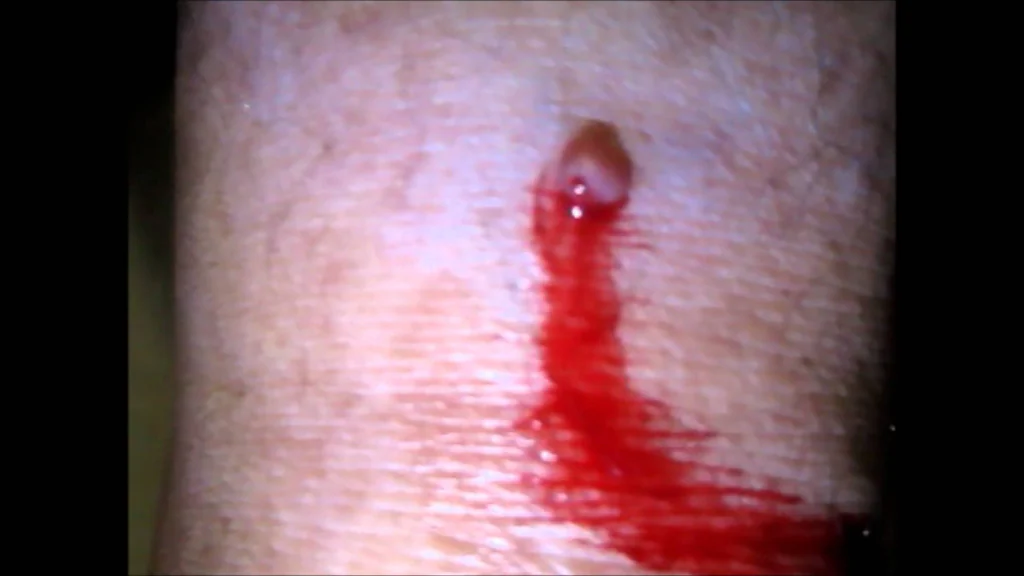
Tuttavia, nella mia pratica più volte mi sono imbattuto in un tipo piuttosto raro di tumore della pelle: il granuloma piogenico. Queste formazioni compaiono molto rapidamente, sanguinano, tuttavia sono benigne al 100%:
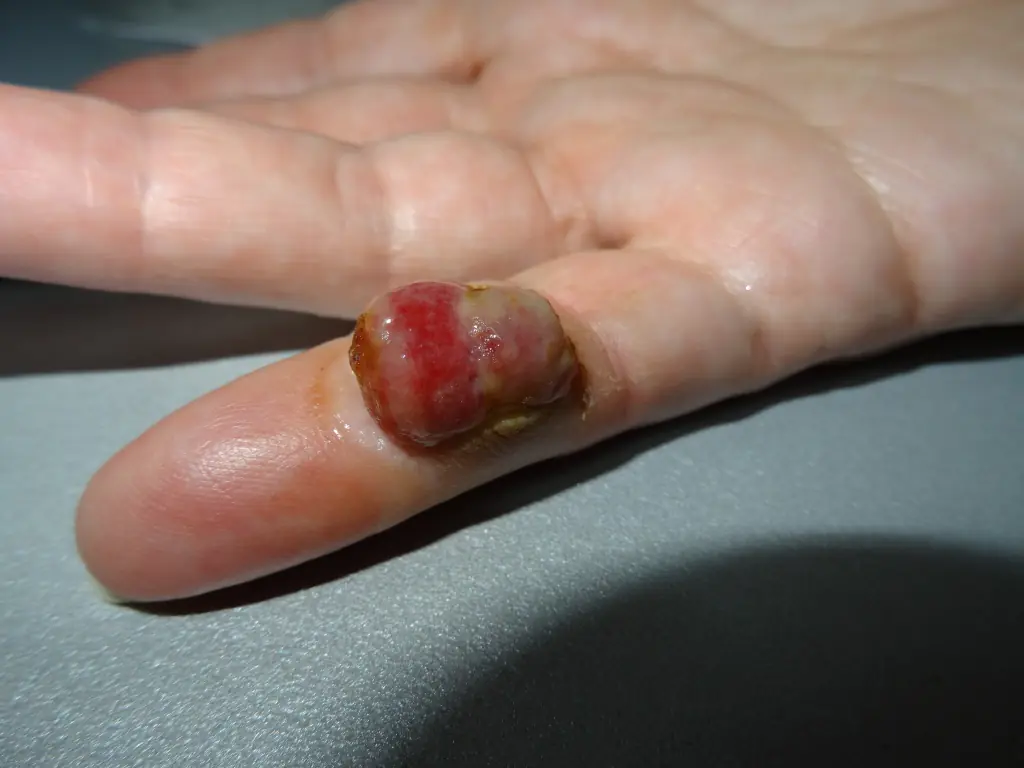
Segno 9 - "perdita di capelli sulla superficie del nevo".
Questo segno può indicare che il neo è diventato maligno. Se il neo è di 5 mm o più e diversi peli sono scomparsi contemporaneamente dalla sua superficie e non compaiono. Inoltre, se lo stesso neo inizia a crescere e raddoppia di dimensioni in 2 mesi, questi sono già 2 segnali allarmanti contemporaneamente e un tale neo dovrebbe essere mostrato immediatamente a un oncologo.
Inoltre, dovrei notarlo nella mia pratica una volta Ho riscontrato un melanoma, la cui superficie era ricoperta di peli.
Allo stesso tempo, ci sono un numero enorme di nei, la cui superficie non è ricoperta di peli e allo stesso tempo sono completamente benigni. Le persone spesso si lasciano prendere dal panico anche se un capello cresce da un neo e cade improvvisamente. Per favore, non disperare: dovrebbe apparire entro e non oltre 2-3 settimane.
Ho scritto questo articolo sui peli sui nei.
Segno 10 - “infiammazione nell'area del nevo e dei tessuti circostanti”
Il rossore e il gonfiore del tessuto attorno al neo possono essere una conseguenza della crescita delle cellule di melanoma nella pelle circostante.
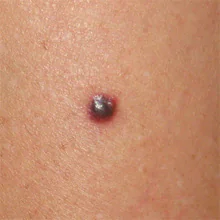
Bisogna però ricordare che in caso di infiammazione della ghiandola sebacea, che si trova sotto o accanto al neo, si possono formare dei “brufoli”. Se un tale focolaio di infiammazione si trova vicino a un neo, vedrai i sintomi dell'infiammazione: arrossamento e dolore. Come distinguere un “brufolo” da un segno di melanoma? È molto semplice: aspetta 1-2 settimane e dovrebbe scomparire da solo.
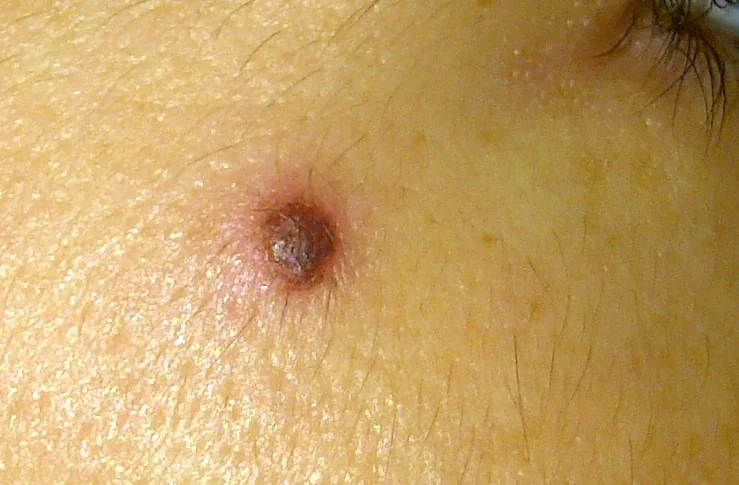
L'infiammazione di un neo è un evento comune. Lo analizzo in questo articolo
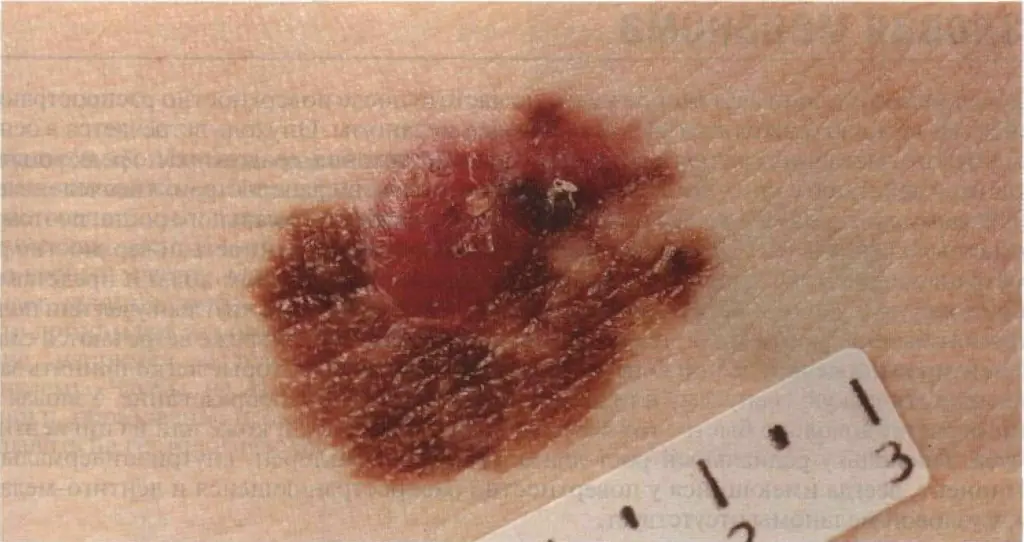
Segno 11 - “peeling sulla superficie del nevo con formazione di croste secche”
Sì, la superficie del melanoma (o carcinoma basocellulare) può essere ricoperta da croste che si formano a causa del pianto o del sanguinamento. E questo è un segnale davvero allarmante.
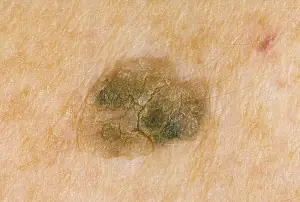
Allo stesso tempo, esiste un altro tipo di neoplasia: cheratopapillomi (cheratomi). Sulla superficie di tali formazioni compaiono regolarmente delle croste, che poi cadono.
Segno 13 “la comparsa di formazioni pigmentate o rosate (satelliti) nella pelle attorno al nevo”
Negli stadi successivi, il melanoma può dare metastasi intradermiche, che appaiono come formazioni nere attorno al focus del tumore primario.
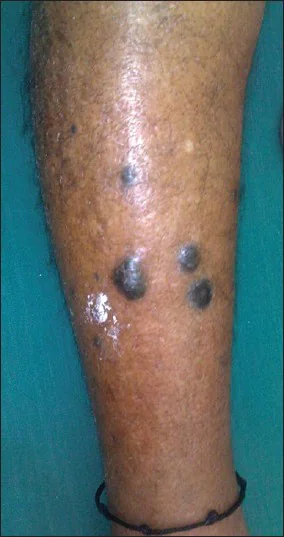
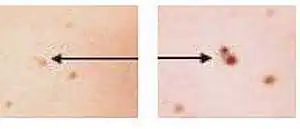
Allo stesso tempo, molto spesso le persone scambiano per questo sintomo la solita comparsa di un nuovo neo accanto a quello già esistente. Nella stragrande maggioranza dei casi non c'è niente di sbagliato in questo:
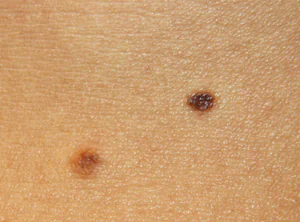
Segno 14 - “cambiamento nella consistenza del nevo, determinato dalla palpazione, cioè il suo ammorbidimento o allentamento”
Purtroppo non posso commentare questo segno. Tutti i melanomi riscontrati nel mio studio erano piuttosto densi e nessuno dei pazienti ha notato un ammorbidimento.
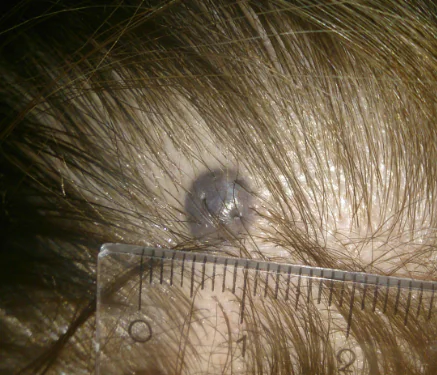
Segno 15 - "l'aspetto di una superficie lucida e lucida del nevo"
Le cellule del melanoma rifrangono e riflettono i raggi luminosi in un modo speciale. La conseguenza di ciò potrebbe essere la comparsa di una superficie lucida sul neo.

Allo stesso tempo, esiste un tipo separato di tumori della pelle: nevi blu. Questi nei hanno molto spesso una superficie lucida e sono completamente benigni:
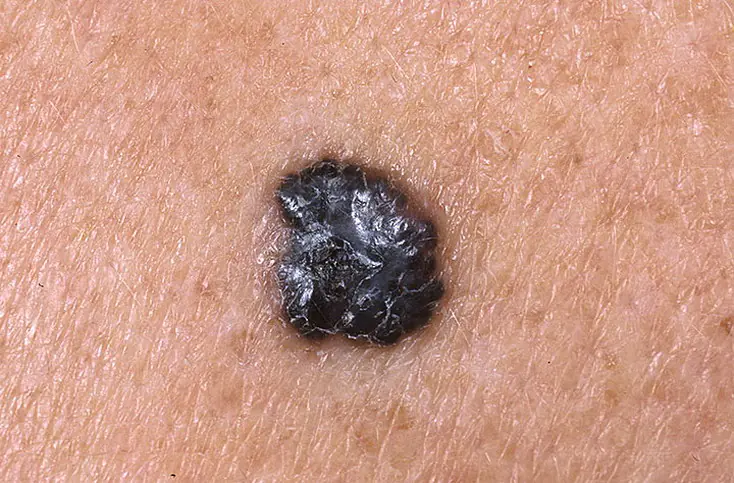
Segno 16 - “scomparsa del disegno cutaneo sulla superficie del nevo”
Molto spesso, sulla superficie del melanoma non è presente alcun motivo cutaneo. Ciò è dovuto al fatto che le cellule tumorali perdono le loro normali funzioni e si impegnano in una sola cosa: la divisione costante. Di conseguenza, dopo che il neo è degenerato, il disegno della pelle scompare.
Allo stesso tempo, c'è un numero enorme di nei benigni sulla superficie dei quali non è presente alcun motivo cutaneo:
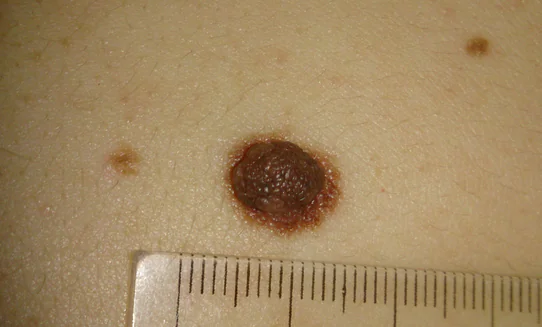
Non vedo alcun motivo per un’analisi più dettagliata di tutti i segnali. Tutti possono essere interpretati in due modi: sia a favore del melanoma che a favore dei cambiamenti benigni. Solo la presenza di due segni contemporaneamente o la rapida insorgenza dei cambiamenti possono indicare un neo maligno.
Penso di essere stato in grado di mostrarti chiaramente che ciascuno di questi segni separatamente non può indicare chiaramente il melanoma.
Brevemente sulla cosa principale:
Niente panico se, dopo aver letto storie dell'orrore su Internet, ti ritrovi con un segno di melanoma! Molto probabilmente, va tutto bene.
La presenza di uno solo dei 16 sintomi è molto improbabile che indichi un nevo maligno. Ciascuno di essi individualmente può verificarsi in neoplasie benigne.
Se un sintomo si sviluppa nell'arco di diversi mesi, dovresti assolutamente consultare un oncologo.
La probabilità di melanoma è molto alta se c'è più di un segno: in questo caso assicurati di consultare un oncologo. Dovresti rivolgerti a questo medico anche se hai anche il minimo dubbio che il tuo neo sia benigno.
Se hai ancora domande, quanto segue ti aiuterà:



