さまざまな不利な要因の影響下で、心臓細胞の死のプロセスが始まる可能性があります。その結果、それらはタンパク質とコラーゲンを多く含むことを特徴とする瘢痕組織に置き換えられます。医学では、この病状は通常、心硬化症と呼ばれます。心臓の傷跡は、健康だけでなく患者の生命にも危険をもたらす疾患であることを理解することが重要です。この点で、最初の憂慮すべき兆候が現れたら、心臓専門医に連絡する必要があります。専門医は包括的な診断のための紹介状を発行し、その結果に基づいて最も効果的な治療計画を作成します。治療には保存的手法と外科的手法の両方が含まれる場合があります。
病因
心臓の傷跡は、壊死病巣が形成されたときに起こる体の防御反応であることを理解することが重要です。ほとんどの場合、心筋細胞の死は心臓発作後に起こります。
細胞死のプロセスが始まるとすぐに、この領域で結合組織が形成され始めます。このようにして、体は壊死領域の増加を防ごうとします。しかし、心臓発作後の心臓の傷跡は、臓器の機能を果たすことができません。そのため、結合組織の形成は問題の一時的な解決策にすぎず、しばしば生命を脅かす病状の発症につながります。
心臓の傷跡は、急性心筋不全の発症と死を防ぐ病気であることを理解することが重要です。しかし、それはあらゆる種類の合併症の発症を遅らせることにもなります。これは、心不全が慢性的な形態をとり、寛解期と再発期が絶えず繰り返されるという特徴があるためです。
病因
傷跡は常に筋繊維の断裂領域または壊死領域に形成されます。体はフィブリンタンパク質の合成を開始し、損傷をすぐに埋めます。
心臓に傷ができる原因:
- 血管の血栓症と塞栓症。統計によると、40歳以上の世界人口の半数が病理学的変化に苦しんでいます。たとえば、血液凝固の増加とアテローム性動脈硬化の初期段階が組み合わさると血栓症が発生します。結果として生じる液体結合組織の凝固により、血管の内腔が部分的に狭くなります。その結果、心臓細胞は必要な量の栄養素と酸素を受け取れず、死滅し始めます。この状況は生命を脅かすため、線維性変化は非常に急速に発生します。
- 心筋炎。心臓の傷跡の最も一般的な原因の 1 つ。好ましくない要因(アレルギー、感染症など)の影響下で、心筋組織は炎症を起こします。その結果、拡張が起こり、心臓が疲弊して損傷を受けます。微小外傷はその後結合組織に置き換えられます。
- 心臓虚血。この用語は、心筋の慢性的な酸素欠乏を特徴とする病理学的状態を指します。その結果、変性ジストロフィー変化のプロセスが開始されます。
- 心臓発作。心臓の傷跡は、ほとんどの場合その後に現れます。危険なのは、心臓発作が無症状であり、心電図でのみ変化が検出される場合があることです。
医師は心筋ジストロフィーを瘢痕形成の別の原因として特定しています。これは、心臓の萎縮変化が顕著になる病理学的状態、つまり組織が本来よりも弱くて薄いことです。
- 体内のビタミン欠乏。
- マグネシウム、カルシウム、カリウムが不足しています。
- 過剰な体重。
- 頻繁かつ高強度の身体活動。
医師らは、少なくとも1人の近親者に心臓発作後の心臓の傷跡がある場合、予防のために毎年心臓専門医の診察を受ける必要があるとしている。
傷跡の種類
さまざまな病状を背景に、次の 3 つのタイプのいずれかの線維症が形成される可能性があります。
- フォーカル。明確な境界と特定の場所があります。たとえば、傷跡は心筋の後壁にある可能性があります。
- 拡散する。すべての組織に影響を与えるという点で異なります。
- 拡散焦点。この形が混在しています。それは、心臓の表面全体に均一に分布する小さな病理学的病巣の存在によって特徴付けられます。傷跡が一緒に大きくなることもあります。
心臓専門医は、心臓の傷跡は病理であり、その治療は複雑なだけでなく、長期にわたるものであると述べています。ほとんどの場合、医師は臓器の機能を維持することを目的とした治療計画を作成します。
臨床症状
症状とその重症度は、筋肉組織の損傷を引き起こした病気に直接依存します。心臓専門医によると、心臓発作後の心臓の傷跡(影響を受けた臓器の写真を下に模式的に示しています)は数年にわたって形成される可能性があります。この場合、プロセスは無症状であることがよくあります。
臨床症状が見られないのは、臓器が収縮性を維持し、正常な組織の体積を補うことができるためです。十分に機能できなくなると、次のような症状が現れます。
- 胸に痛みを感じる。
- 重度の息切れ。
- 顔や手足のむくみ。
- 軽い運動をした後でもひどい疲労感がある。
- 疲労度の増加。
時間の経過とともに、上肢と下肢の両方の指先が青みがかった色になります。これは重度の心不全の特有の兆候です。この段階で、医師は心臓へのさらなる損傷を防ぐための措置を講じます。多くの場合、患者の命を救う唯一の方法は手術です。
診断
最初の憂慮すべき兆候が現れた場合は、できるだけ早く心臓専門医に連絡する必要があります。専門家は既往歴を収集し、身体検査を実施し、以下の研究を含む包括的な診断のための紹介状を発行します。
- 心電図。
- ドップラーグラフィー。
- エコーCG。
- X線。
- 冠動脈造影。
診断結果に基づいて、医師は最も効果的な治療計画を立てます。重症の場合には、外科的介入の可能性を評価します。
薬物治療
保存的療法では、有効成分が心臓の機能を維持するのに役立つ薬を服用します。さらに、患者は健康的なライフスタイルの原則に従う必要があります。
薬の選択は診断結果に基づいて主治医が行います。心臓専門医は、代謝プロセスを促進し、流体結合組織の循環を回復することによって心臓の機能を改善する薬を処方します。
効果的な方法は幹細胞治療です。それらの使用を背景に、影響を受けた組織を修復する自然なプロセスが体内で開始されます。それらは、心筋芽細胞(特定の細胞要素)の導入直後に顕著になります。治療中、臓器の収縮性が回復し、血液循環が改善されます。さらに、アテローム性動脈硬化症のプラークが溶解し、血管壁が強化され、壊死が防止されます。
虚血性疾患の結果として心臓発作が発生した場合は、次の薬剤の服用または静脈内投与による緊急治療が必要です。
- ベータブロッカー。
- 利尿薬。
- 代謝物。
- 硝酸塩。
- アセチルサリチル酸。
心電図検査中に心臓の傷跡が発見された場合は、さらに数か月にわたって傷跡が大きくなるという事実に備える必要があります。この情報は、すでに治療を受けている患者にも当てはまります。突然健康状態が悪化した場合は、救急車を呼ばなければなりません。緊急手術が必要になる可能性もあります。
自己投薬は固く禁じられています。薬剤の選択を誤ると致命的になる可能性があります。
ペースメーカーの設置
これは、外科医が正常な心臓の伝導とリズムを維持することを目的としたデバイスを患者に埋め込む、一種の外科的治療です。ペースメーカーの装着には禁忌はありません。つまり、子供でも手術が可能です。
まれに、デバイスが身体に拒否される場合があります。通常、これは高齢患者の 2 ~ 8% に発生します。
ドナー臓器移植
これは根治手術であり、他の方法では患者の命を救うことが不可能な場合にのみ行われます。ドナー臓器移植は65歳未満の人にのみ行われます。
禁忌は内臓の重篤な病状ですが、たとえばアテローム性動脈硬化と虚血の両方が制限のリストに含まれているため、実際には非常にまれです。
バイパス手術
手術の本質は、影響を受けた血管の内腔を拡張することです。原則として、このタイプの外科的介入は重度のアテローム性動脈硬化症に対して処方されます。これは、「悪玉」コレステロールからなるプラークが血管壁に定着する病気です。それらは内腔を狭くし、その結果、心臓は必要な量の酸素と栄養成分を受け取れなくなります。当然の結果として組織が壊死します。
内腔がプラークによって完全に閉塞された場合、外科医は影響を受けた血管を迂回する新しい血管を作成します。これにより、組織の栄養状態が大幅に改善され、それに応じて心臓機能も改善されます。
動脈瘤の除去
これは、左心室または後壁の領域に最もよく形成される特定の膨らみです。動脈瘤が除去されると、血液の停滞が止まり、心筋は再び必要な量の栄養素と酸素を受け取ります。
なぜ傷跡は危険なのでしょうか?
多くの患者は、心臓に傷を負ったままどれくらい生きられるかに興味を持っています。予後は基礎疾患だけでなく、医師の診察の適時性にも依存することを理解することが重要です。それは何ですか、心臓の傷跡の原因、病理の治療方法-心臓専門医は、予約中に病気に関するすべての情報を提供します。
左心室の領域に瘢痕が形成されている場合、最も不利な予後が考慮されます。この領域は最も大きな負荷がかかり、その損傷が常に心不全の発症につながることを意味します。さらに、他の臓器(脳を含む)も低酸素症に陥り、必要な量の酸素が供給されなくなります。
左心室と僧帽弁の両方が影響を受ける状態も、生命を脅かす状態です。この場合、生命を脅かす病状、つまり大動脈弁狭窄症が発症します。
タイムリーに医師に相談し、すべての推奨事項に従えば、患者は非常に長生きする可能性があります。
防止
心硬化症は心血管系の病気です。この点に関して、一次予防と二次予防の両方は、次の規則を遵守することで構成されます。
- バランスの取れた食事。
- 定期的かつ適度な身体活動。
- 喫煙とアルコール飲料の摂取をやめる。
- ストレスの多い状況に陥ることを避ける。
- 頻繁な散歩。
- スパトリートメント。
さらに、心血管系の病状を防ぐために、毎年心臓専門医の検査を受ける必要があります。
ついに
研究結果に基づいて、医師が「心臓の傷」と診断することがあります。この概念は何を意味するのでしょうか?心臓の傷跡は、心筋損傷に対する身体の一種の防御反応である病理学的状態です。緻密な結合組織の形成は、筋肉の完全性が損傷したとき、または筋肉に壊死領域が現れたときに引き起こされます。それにもかかわらず、病状には治療が必要です。瘢痕組織は心臓の機能を果たすことができず、遅かれ早かれ他の病気の発症を引き起こすことを意味することを理解することが重要です。医師は機器診断の結果に基づいて治療計画を立てます。治療計画には保存的方法と外科的方法の両方が含まれる場合があります。
心臓発作後の傷跡は、常に死んだ組織の代わりに現れます。結合組織は心筋の特定の領域を満たします。心臓組織ほど弾力性がなく、収縮できないため、その機能が著しく損なわれます。この問題を解決するには、外科的治療法と代替治療法が使用されます。
なぜ形成されるのか
瘢痕は、心筋の一部の損傷部位に形成された空間を埋める結合組織です。このプロセスは、炎症性疾患の結果として、または心臓発作後に発生します。心筋に対するこのような損傷は、多くの場合、血管のアテローム性動脈硬化性変化に関連しています。
酸素が心臓の組織に到達せず、細胞が死滅し始めると、この部位に瘢痕が形成されます。この問題は、次の場合にも発生する可能性があります。
- リウマチの心臓型。この病状は、心筋および心臓膜の炎症を特徴とします。この病気は、連鎖球菌の感染によって引き起こされる感染症の結果として発症します。この場合、心外膜が影響を受け、その後、瘢痕化して肥厚します。これにより、正常な心臓機能を維持できます。
- 冠状動脈性心臓病。 90%のケースで死につながります。瘢痕化の結果として発症するか、瘢痕化の原因として心臓発作を引き起こす可能性があります。
- 心筋梗塞。人が攻撃から生き残り、一連の治療を受けると、壊死瘢痕によって徐々に傷が形成されます。この病気は、ほとんどの場合、心臓内の結合組織の量の増加を引き起こします。

傷跡は心臓や血管の病状だけが原因で現れるわけではありません。
適切に食事をとらず、常にストレスにさらされ、内分泌系の障害に苦しんでいる人は、心硬化症を発症する可能性が高くなります。
筋線維の置換と弁の変形は、以下の影響下で発生します。
- 糖尿病;
- 貧血;
- アミロイドーシス;
- 太りすぎ。
- 代謝障害;
- 過度の身体活動は心臓の消耗を早めます。
- ヘモジデリン症。
まれに、先天性心臓欠陥に関連する病理が新生児で検出されることがあります。

気づかないうちに心臓発作を起こしてしまうことがあります。症状が軽い場合、発作は頻脈や狭心症と混同されます。
息苦しい咳に悩まされている人の中には、総合的な検査を処方されるセラピストの所に行く人もいます。超音波検査または心電図検査の形式での研究により、心硬化症が明らかになります。
この病気には治療が必要であり、その根本的な原因を特定した後に治療が行われます。
なぜ病理学は危険なのでしょうか?
心臓発作後の心臓の傷跡は、重篤な合併症を引き起こす危険があります。結果は心筋内の結合組織の量によって異なります。これに基づいて、心硬化症は次の形態に分類されます。
- 拡散する。この場合、心筋の壁は均一に厚くなり、結合組織のピンポイントの病巣がその上に現れます。この場合、大きな傷跡は現れません。
- 大きな焦点。これは心臓硬化症の最も危険な形態です。これにより、広範囲の患部が線維組織に置き換えられ、収縮能力が失われます。これには、患者の死につながる障害が伴います。
- 小さな焦点。このような診断があれば、治療が時間通りに正しく実行されれば、良好な予後が期待できます。この病気は微小梗塞の後に発症します。発作後、臓器の機能に影響を及ぼさない小さな傷が1つ形成されます。
傷跡が小さければ、人はその外観にさえ気づかないかもしれません。問題は定期検査中に発見されます。傷跡がまだ硬化して除去できる前の、早い段階で診断することをお勧めします。
傷跡が見つかったらどうするか
心硬化症の存在を示す特定の症状があります。病理学では、患者は次のことを訴えます。
- 息切れ;
- 速い心拍;
- 疲労感の増加。
- 四肢の冷たさとしびれ。
- 顔の腫れ。
- パフォーマンスの低下。身体活動は非常に耐え難いものです。
- 指先の青い肌。
心臓に傷がある場合、人は胸の発作性の痛み、心臓の機能低下による組織への血液供給不足による皮膚の青白さに気づきます。

傷跡が見つかった場合は、心臓専門医の診察を受け、追加の検査を受ける必要があります。これにより、併発疾患を特定または除外できるようになります。心硬化症が単独で発症することはほとんどありません。これは通常、他の病状の結果です。
検査中に血管の状態が評価され、損傷部位の数が特定されます。血栓やコレステロールプラークが検出された場合は、血液を薄くし、代謝を促進し、血圧を下げるための薬が処方されます。
心臓組織の壊死を止めることは可能ですが、起こった変化を元に戻すことは不可能です。したがって、時間の経過による悪化に気づくために、患者は6か月ごとに検査を受ける必要があります。
治療は、病理学的プロセスの進行を止めることを目的としています。
治療
心筋梗塞による傷跡を総合的に治療します。まず、心臓の機能を回復し、血液循環を改善し、代謝を促進するための薬が処方されます。薬は個別に選択されます。
心臓発作の後、いつ瘢痕化が始まるかを正確に言うことは困難です。これは長いプロセスですが、タイムリーな診断によって停止できます。
重症の場合は手術を避けることができません。この場合、正常な心臓伝導とリズムを維持するために、ペースメーカーまたは除細動器が取り付けられます。心硬化症の場合は、次のこともできます。
- 生体心臓移植。手術は高額で、内臓に重篤な疾患がない場合は65歳まで行われます。心臓移植にはドナーの心臓が生き残れないという高いリスクが伴います。
- シャント。狭くなった冠動脈の内腔はシャントを使用して広げられます。この手順はアテローム性動脈硬化症に対して行われます。
- 動脈瘤の除去。ほとんどの場合、左心室の後壁の領域に形成されます。治療中に、心筋の膨らんだ部分が切除されます。
外科的治療後に傷跡は残りますが、線維症に比べて健康被害はありません。

医学は病理学の治療において大きな進歩を遂げました。したがって、今日、幹細胞は梗塞後の傷跡を除去するために使用されています。心臓発作から 1 週間後にこのテクニックを適用すると、問題は正常に解決されます。
幹細胞は損傷した細胞を置換し、心臓硬化性の変化をうまく除去するのに役立ちます。
幹細胞の導入により、傷跡を心筋芽細胞と呼ばれる初代心筋細胞で置き換えることが可能になります。これにより、心臓の収縮性が部分的または完全に回復します。
タイムリーな幹細胞療法により、次のことが可能になります。
- 血管組織を自然に回復します。
- 血管の沈着物を浄化し、その内腔を拡張します。
- 血管の弾力性を高めます。
- すべての臓器や組織への血流を改善します。
この手法を使用すると、側副血管のネットワークを開発できます。それらは心臓の血液の充満を高め、心臓発作の兆候を排除します。新しい強くて健康な血管は、正常な機能に必要な成分で心臓を満たします。
心筋機能を回復するには、患者は主に植物性食品を中心に適切に食事をし、悪い習慣をやめ、医師が処方したすべての薬を服用し、定期的な検査を受けなければなりません。これにより、状況の悪化や合併症の発症を回避できます。
人が心筋梗塞を発症すると、1 つまたは複数の冠状血管内の血流が中断されます。これにより、心筋細胞の酸素の必要性とその供給との間で不均衡が生じます。栄養素の不足による代謝の変化は、影響を受けた組織の状態を悪化させます。その結果、心筋細胞が壊死し始め、死滅します。死んだ組織の代わりに瘢痕が形成されます。この記事では、そのような「置き換え」のメカニズムと考えられる結果について話したいと思います。
開発の仕組み
急性梗塞の発症時には、次の理由により、心筋への血液供給の急激な中断が発生します。
- 圧力の急激な上昇、心拍数と加速度の増加、冠状血管を通る血流の加速の影響下でのアテローム性動脈硬化性プラークの破裂。
- 血液の肥厚による血管の閉塞(血小板凝集の促進、凝固系の活性化、血栓溶解速度の低下)。
- 冠状動脈のけいれん(血管収縮)。
私は、心筋損傷を伴う病気の原因としていくつかの要因が特定された患者をよく観察しました。若い患者では、血管けいれんが病理学的障害の基礎となることがよくありますが、治療開始後にはそれを判断することはできません。
専門家の助言
急性発作の直後に病院で治療を開始することを強くお勧めします。この場合にのみ、壊死のさらなる拡大を制限し、心筋の不可逆的な変化を最小限に抑えることができるからです。
組織学的サンプルの研究により、虚血の発症から 20 分後に心筋細胞が破壊されたことが確認されます。 2~3 時間酸素が欠乏すると、グリコーゲンの貯蔵量が枯渇し、取り返しのつかない死を迎えます。心筋炎は 1 ~ 2 か月以内に肉芽組織に置き換わります。
私の診療や同僚の観察が示すように、心臓の傷跡は、急性梗塞の最初の症状が現れた瞬間から6か月後に最終的に硬化し、粗いコラーゲン線維の一部になります。
分類
心臓の傷跡は、その位置と分布の範囲に応じて分類できます。
それらは冠状血管に沿って位置することができます。
- 前心室動脈の血流障害は虚血を引き起こし、その後、乳頭と側壁、および左心室の前面と心尖部を含む心室中隔の領域に瘢痕が現れます。心室。
- 左冠状動脈回旋枝が閉塞すると、下後部および外側部分が影響を受けます。
- 右動脈の心筋への血液供給に問題があると、右心室に不可逆的な変化が生じ、左心室の後下部と中隔に影響を与える可能性があります。しかし、そのような違反は非常にまれです。
分布の種類に応じて、瘢痕は身体の瘢痕と比較できる局所的 (局所的) なものと、びまん性 (複数的) なものがあります。専門家は、2番目のオプションを心筋のジストロフィー性変化と呼んでいます。
傷跡はどのようにして現れますか?
心臓発作の急性期は、さまざまな臨床症状が特徴です。主な症状は痛みであり、この痛みは麻薬性鎮痛薬のみで軽減でき、1時間から2~3日間続くことがあります。その後、痛み症候群が消え、壊死領域の形成が始まりますが、これにはさらに2〜3日かかります。その後、患部を緩い結合組織線維に置き換える期間が始まります。
正しい治療戦略が使用されると、次の症状が見られます。
- 代償性肥大の発症。
- リズム障害(急性期に伴うことが多い)が解消されます。
- ストレスに対する耐性が徐々に高まっていきます。
心臓にできた傷跡が、インパルスが伝わる伝導路を横切ると、完全または部分的な遮断などの伝導障害が記録されます。
原発性小限局性梗塞後の回復に成功した場合、私は患者の心臓の機能に関連する重大な障害に気づきませんでした。
患者に大きな傷跡、または小さな傷跡が多数形成されている場合、次のような逸脱が観察されます。
- 呼吸困難;
- 心拍数の増加。
- 浮腫の出現;
- 心臓の左室の拡大。
- 圧力変動。
これはどのくらい危険ですか?
最も危険なのは、広範囲の局所的梗塞または貫壁性梗塞の結果としての瘢痕の発生、およびびまん性の複数の病変を伴う冠状血管の異なる領域での数回の繰り返しの侵害である。
広範囲の損傷または広範囲の心硬化症の場合、残っている健康な細胞は損傷した心筋細胞の働きを完全に補うことができません。臓器や組織に酸素や必要な物質を供給するために、収縮の頻度と強度が増加します。
その結果、頻脈が発生し、心臓への負荷がさらに大きくなり、左心室と心房が拡張します。進行すると右側に血液のうっ滞が現れ、心不全を発症します。
また、別のタイプの合併症も観察しました。心臓発作後の心臓の傷跡で、臓器の全層に広範かつ深い損傷が生じ、その壁が薄くなって動脈瘤が形成されました。
このような欠陥が現れる理由は次のとおりです。
- 貫壁性病変;
- 血圧の上昇。
- 心室内の血圧の上昇。
- 患者の過度の身体活動、処方計画に従うことの拒否。
動脈瘤は、心不全の急速な発症、壁側血栓の形成、および体循環の顕著な停滞を引き起こします。多くの場合、死に至る重度のリズム障害(発作性頻脈および心室細動)を合併します。
診断
診断を確立するために、病歴(主に心臓発作の既往のある虚血性心疾患が含まれます)を調査および研究します。通常、外部検査により、呼吸数の増加、聴診中の心音の弱まり、浮腫の存在、およびさまざまなリズム障害が明らかになります。必ず血圧測定をさせていただきます。
それでは、次の調査にあなたを送ります。
- 一般的および生化学的血液検査、凝固図(付随する疾患、コレステロールレベル、凝固時間を確立するのに役立ちます)。
- EchoCG または心臓の超音波は、結合組織の局所的領域または拡散領域の存在を確認するのに役立ち、分布の位置と範囲を明確にすることができます。
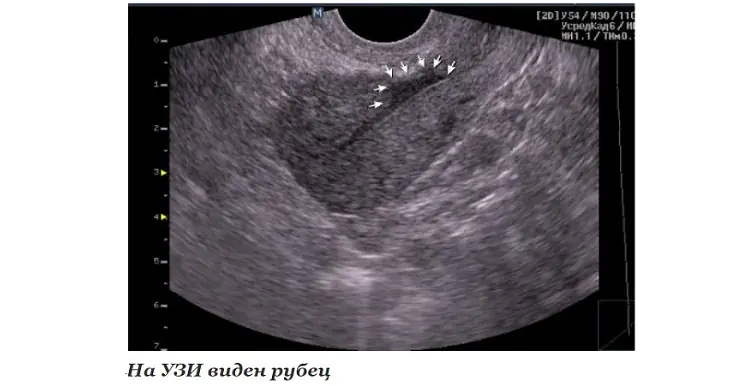
- MRI は患部を視覚化し、確実に評価するのに役立ちます。
- 心筋の機能不全領域を特定するにはシンチグラフィーが必要です。
貫壁性および広範囲の梗塞後の心電図の助けを借りて、病気の心臓のどこに傷跡があるかを明らかにすることができます。
表に見られるように、それはさまざまな誘導における Q 波の存在によって決定されます。
左心室における梗塞後の瘢痕の局在化



