Wanneer een persoon een hartinfarct krijgt, wordt de bloedstroom in een of meer kransslagaders verstoord. Dit leidt tot een onbalans tussen de behoefte van myocardiocyten aan zuurstof en de toevoer ervan. Veranderingen in het metabolisme als gevolg van een gebrek aan voedingsstoffen verergeren de toestand van het aangetaste weefsel. Als gevolg hiervan beginnen de hartspiercellen te necrotiseren en sterven ze af. In plaats van het dode weefsel vormt zich een litteken. In dit artikel wil ik het hebben over het mechanisme en de mogelijke gevolgen van een dergelijke “vervanging”.
Ontwikkelingsmechanisme
Op het moment van de ontwikkeling van een acuut infarct treedt er om de volgende redenen een scherpe verstoring van de bloedtoevoer naar het myocardium op:
- Breuk van een atherosclerotische plaque onder invloed van een scherpe druksprong, verhoogde hartslag en versnelling en versnelde bloedstroom door de coronaire vaten.
- Verstopping van bloedvaten als gevolg van bloedverdikking (versnelling van de aggregatie van bloedplaatjes, activering van het stollingssysteem, verminderde snelheid van bloedstolsellyse).
- Spasme van de kransslagader (vasoconstrictie).
Ik observeerde vaak patiënten bij wie verschillende factoren werden geïdentificeerd als de oorzaak van de ziekte met myocardschade. Bij jonge patiënten is vasospasme vaak de basis van pathologische stoornissen, die na het begin van de behandeling niet kunnen worden vastgesteld.
Deskundig advies
Ik raad ten zeerste aan om de behandeling in een ziekenhuis onmiddellijk na een acute aanval te starten, omdat alleen in dit geval het mogelijk is om de verdere verspreiding van necrose te beperken en onomkeerbare veranderingen in het myocardium te minimaliseren.
De studie van histologische monsters bevestigt de vernietiging van de cardiale myocyt 20 minuten na de ontwikkeling van ischemie. Na 2-3 uur zuurstofgebrek zijn hun glycogeenreserves uitgeput, wat hun onomkeerbare dood markeert. Vervanging van myocarditis door granulatieweefsel vindt plaats binnen 1-2 maanden.
Zoals mijn praktijk en de observaties van collega's laten zien, wordt het litteken op het hart uiteindelijk zes maanden na het verschijnen van de eerste symptomen van een acuut infarct geconsolideerd en bestaat het uit een stuk grove collageenvezels.
Classificatie
Hartlittekens kunnen worden geclassificeerd op basis van hun locatie en mate van verspreiding.
Ze kunnen zich langs de coronaire vaten bevinden:
- Een verstoring van de bloedstroom in de voorste interventriculaire slagader leidt tot ischemie met het daaropvolgende verschijnen van een litteken in het gebied van het septum tussen de ventrikels, waarbij de papillen en de zijwand betrokken zijn, evenals op het voorste oppervlak en de top van de linkerkant. ventrikel.
- Het infero-posterieure en laterale deel worden aangetast wanneer de linker circumflex kransslagader geblokkeerd is.
- Problemen met de bloedtoevoer naar het myocardium in de rechter slagader resulteren in onomkeerbare veranderingen in de rechter hartkamer en kunnen het achterste onderste deel van de linker hartkamer en het septum aantasten. Maar een dergelijke overtreding is uiterst zeldzaam.
Afhankelijk van het type verspreiding kunnen littekens lokaal (focaal) zijn, wat kan worden vergeleken met een litteken op het lichaam, of diffuus (meervoudig). Experts noemen de tweede optie dystrofische veranderingen in het myocardium.
Hoe manifesteert een litteken zich?
De acute periode van een hartaanval wordt gekenmerkt door een verscheidenheid aan klinische manifestaties. Het belangrijkste symptoom is pijn, die uitsluitend kan worden verlicht met narcotische analgetica en die binnen een uur tot 2-3 dagen kan worden waargenomen. Dan verdwijnt het pijnsyndroom en begint de vorming van een necrosegebied, wat nog eens 2-3 dagen duurt. Dan komt er een periode waarin het getroffen gebied wordt vervangen door losse bindweefselvezels.
Als de juiste behandelingstactieken worden gebruikt, worden de volgende symptomen opgemerkt:
- ontwikkeling van compenserende hypertrofie;
- ritmestoornis (die vaak gepaard gaat met de acute periode) wordt geëlimineerd;
- De tolerantie voor stress neemt geleidelijk toe.
Als een litteken dat op het hart verschijnt de geleidingsbanen kruist waarlangs de impuls zich voortbeweegt, wordt een geleidingsstoornis geregistreerd, zoals een volledige of gedeeltelijke blokkade.
In het geval van succesvol herstel na een primair kleinfocaal infarct heb ik bij mijn patiënten geen significante stoornissen opgemerkt die verband houden met de werking van het hart.
Als patiënten een groot litteken of veel kleine littekens hebben gevormd, worden de volgende afwijkingen waargenomen:
- kortademigheid;
- verhoogde hartslag;
- het verschijnen van oedeem;
- vergroting van de linkerkamers van het hart;
- drukschommelingen.
Hoe gevaarlijk is dit?
Het gevaarlijkst is de ontwikkeling van een litteken als gevolg van grote focale of transmurale infarcten, evenals verschillende herhaalde overtredingen in verschillende bekkens van de coronaire vaten met diffuse meerdere laesies.
In het geval van een groot schadegebied of wijdverbreide cardiosclerose kunnen de resterende gezonde cellen het werk van beschadigde hartspiercellen niet volledig compenseren. De frequentie en kracht van de weeën nemen toe om organen en weefsels van zuurstof en noodzakelijke stoffen te voorzien.
Als gevolg hiervan ontwikkelt zich tachycardie, met zijn uiterlijk wordt de belasting van het hart nog groter, wat leidt tot dilatatie van de linker hartkamer en het atrium. Naarmate het vordert, verschijnt er bloedstagnatie aan de rechterkant met de ontwikkeling van hartfalen.
Ik heb ook een ander soort complicatie waargenomen: een litteken op het hart na een hartaanval met uitgebreide en diepe schade aan alle lagen van het orgaan veroorzaakte de vorming van een aneurysma als gevolg van het dunner worden van de wand.
De redenen voor het optreden van een dergelijk defect zijn:
- transmurale laesie;
- verhoogde bloeddruk;
- verhoogde bloeddruk in het ventrikel;
- overmatige fysieke activiteit van de patiënt, weigering om aan het regime te voldoen.
Een aneurysma leidt tot de snelle ontwikkeling van hartfalen, de vorming van een pariëtale trombus en ernstige stagnatie in de systemische circulatie. Vaak gecompliceerd door ernstige ritmestoornissen die tot de dood leiden (paroxysmale tachycardie en ventriculaire fibrillatie).
Diagnostiek
Om een diagnose te stellen, voer ik een onderzoek uit en bestudeer ik de medische geschiedenis (het omvat voornamelijk ischemische hartziekten met een voorgeschiedenis van een hartaanval). Uitwendig onderzoek brengt meestal een verhoogde ademhalingsfrequentie, verzwakking van de hartgeluiden tijdens auscultatie, de aanwezigheid van oedeem en verschillende ritmestoornissen aan het licht. Ik ga zeker een bloeddrukmeting doen.
Dan stuur ik je naar het volgende onderzoek:
- algemene en biochemische bloedtest, coagulogram (helpt bij het vaststellen van bijkomende ziekten, cholesterolwaarden en stollingstijd);
- EchoCG of echografie van het hart helpt bij het vaststellen van de aanwezigheid van gelokaliseerde of diffuse gebieden van bindweefsel, stelt u in staat de locatie en omvang van de distributie te verduidelijken;
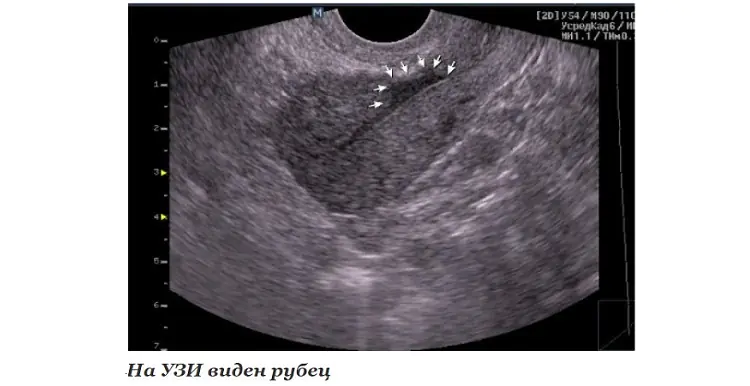
- MRI helpt het getroffen gebied te visualiseren en betrouwbaar te beoordelen;
- scintigrafie is nodig om disfunctionele delen van het myocardium te bepalen.
Met behulp van een ECG na een transmuraal en grootfocaal infarct is het mogelijk om duidelijk te maken waar het litteken zich op het zieke hart bevindt.
Het wordt bepaald door de aanwezigheid van een Q-golf in verschillende afleidingen, zoals te zien is in de tabel.
Lokalisatie van post-infarctlitteken in de linker hartkamer
Onder invloed van verschillende ongunstige factoren kan het proces van afsterven van hartcellen beginnen. Als gevolg hiervan worden ze vervangen door littekenweefsel, gekenmerkt door een hoog gehalte aan eiwitten en collageen. In de geneeskunde wordt de pathologie gewoonlijk cardiosclerose genoemd. Het is belangrijk om te begrijpen dat een litteken op het hart een aandoening is die niet alleen een gevaar vormt voor de gezondheid, maar ook voor het leven van de patiënt. In dit verband moet u, wanneer de eerste alarmerende tekenen optreden, contact opnemen met een cardioloog. De specialist zal een verwijzing afgeven voor uitgebreide diagnostiek, op basis van de resultaten waarvan hij het meest effectieve behandelregime zal opstellen. De therapie kan zowel conservatieve als chirurgische technieken omvatten.
Pathogenese
Het is belangrijk om te begrijpen dat een litteken op het hart een beschermende reactie van het lichaam is die optreedt wanneer zich necrotische foci vormen. In de meeste gevallen treedt de dood van hartspiercellen op na een hartaanval.
Zodra het proces van celdood begint, begint zich in dit gebied bindweefsel te vormen. Op deze manier probeert het lichaam een toename van het necrosegebied te voorkomen. Het litteken op het hart na een hartaanval kan echter niet de functies van het orgaan vervullen. Dat is de reden waarom de vorming van bindweefsel slechts een tijdelijke oplossing voor het probleem is, wat vaak leidt tot de ontwikkeling van levensbedreigende pathologieën.
Het is belangrijk om te begrijpen dat een litteken op het hart een aandoening is die de ontwikkeling van acuut hartfalen en de dood voorkomt. Maar het vertraagt ook de ontwikkeling van allerlei complicaties. Dit komt door het feit dat hartfalen een chronische vorm aanneemt, gekenmerkt door een constante afwisseling tussen perioden van remissie en terugval.
Etiologie
Er vormt zich altijd een litteken op het gebied van spiervezelbreuk of in gebieden met necrose. Het lichaam begint met de synthese van fibrine-eiwit, waardoor de schade in korte tijd wordt opgevuld.
Oorzaken van littekens op het hart:
- Trombose en embolie van bloedvaten. Volgens statistieken lijdt de helft van de wereldbevolking van 40 jaar en ouder aan pathologische veranderingen. Een combinatie van verhoogde bloedstolling en zelfs het beginstadium van atherosclerose leidt bijvoorbeeld tot trombose. Het resulterende stolsel van vloeibaar bindweefsel vernauwt gedeeltelijk het lumen van het vat. Als gevolg hiervan ontvangen hartcellen niet de vereiste hoeveelheid voedingsstoffen en zuurstof en beginnen ze af te sterven. Deze situatie is levensbedreigend, dus fibrotische veranderingen treden zeer snel op.
- Myocarditis. Een van de meest voorkomende oorzaken van hartlittekens. Onder invloed van ongunstige factoren (allergie, infectie, etc.) raakt het hartspierweefsel ontstoken. Als gevolg hiervan ontstaat er dilatatie, waardoor het hart verslijt en beschadigd raakt. Microtrauma's worden vervolgens vervangen door bindweefsel.
- Cardiale ischemie. Deze term verwijst naar een pathologische aandoening die wordt gekenmerkt door chronische zuurstofgebrek van het myocardium. Als gevolg hiervan wordt het proces van degeneratieve-dystrofische veranderingen op gang gebracht.
- Hartaanval. Meestal verschijnt er daarna een litteken op het hart. Het gevaar is dat een hartaanval soms asymptomatisch is en dat veranderingen alleen op een ECG worden gedetecteerd.
Artsen identificeren myocardiale dystrofie als een afzonderlijke oorzaak van littekenvorming. Dit is een pathologische aandoening waarbij atrofische veranderingen merkbaar zijn in het hart, dat wil zeggen dat het weefsel zwakker en dunner is dan zou moeten.
- Vitaminetekort in het lichaam.
- Gebrek aan magnesium, calcium en kalium.
- Overmatig lichaamsgewicht.
- Frequente en intensieve fysieke activiteit.
Artsen zeggen dat als ten minste één naast familielid een hartlitteken heeft na een hartaanval, het noodzakelijk is om ter preventie jaarlijks een cardioloog te bezoeken.
Soorten littekens
Tegen de achtergrond van verschillende pathologieën kan fibrose van een van de drie typen zich vormen:
- Focaal. Het heeft duidelijke grenzen en een specifieke locatie. Het litteken kan zich bijvoorbeeld op de achterwand van de hartspier bevinden.
- Diffuus. Het verschil is dat het alle weefsels beïnvloedt.
- Diffuus-focaal. Deze vorm is gemengd. Het wordt gekenmerkt door de aanwezigheid van kleine pathologische foci die gelijkmatig verdeeld zijn over het gehele oppervlak van het hart. Soms groeien littekens samen.
Cardiologen zeggen dat littekens op het hart een pathologie zijn, waarvan de behandeling niet alleen complex, maar ook langdurig is. In de meeste gevallen stellen artsen een behandelplan op, gericht op het behouden van de werking van het orgaan.
Klinische verschijnselen
De symptomen en de ernst ervan zijn rechtstreeks afhankelijk van de ziekte die de schade aan het spierweefsel heeft veroorzaakt. Cardiologen zeggen dat littekens op het hart na een hartaanval (een foto van het aangetaste orgaan wordt hieronder schematisch weergegeven) zich in de loop van meerdere jaren kunnen vormen. In dit geval is het proces vaak asymptomatisch.
De afwezigheid van klinische manifestaties is te wijten aan het feit dat het orgaan erin slaagt de contractiliteit te behouden en het volume van normaal weefsel te compenseren. Wanneer het niet langer volledig kan functioneren, verschijnen de volgende symptomen:
- Pijnlijke gevoelens in de borst.
- Ernstige kortademigheid.
- Zwelling van het gezicht en de ledematen.
- Ernstige vermoeidheid, zelfs na lichte lichamelijke inspanning.
- Verhoogde mate van vermoeidheid.
Na verloop van tijd krijgen de vingertoppen van zowel de bovenste als de onderste ledematen een blauwachtige tint. Dit is een specifiek teken van ernstig hartfalen. In dit stadium nemen artsen maatregelen om verdere schade aan het hart te voorkomen. Vaak is een operatie de enige manier om het leven van de patiënt te redden.
Diagnostiek
Als de eerste alarmerende tekenen zich voordoen, moet u zo snel mogelijk contact opnemen met een cardioloog. De specialist verzamelt anamnese, voert een lichamelijk onderzoek uit en geeft een verwijzing voor een uitgebreide diagnose, inclusief de volgende onderzoeken:
- ECG.
- Dopplerografie.
- EchoCG.
- Röntgenfoto.
- Coronaire angiografie.
Op basis van de diagnostische resultaten stelt de arts het meest effectieve behandelregime op. In ernstige gevallen evalueert hij de haalbaarheid van chirurgische interventie.
Behandeling met geneesmiddelen
Conservatieve therapie omvat het nemen van medicijnen waarvan de actieve componenten de hartfunctie helpen behouden. Bovendien moeten patiënten de principes van een gezonde levensstijl volgen.
De keuze van medicijnen wordt gemaakt door de behandelend arts op basis van de diagnostische resultaten. De cardioloog schrijft medicijnen voor die de hartfunctie verbeteren door stofwisselingsprocessen te versnellen en de circulatie van vloeibaar bindweefsel te herstellen.
Een effectieve methode is stamcelbehandeling. Tegen de achtergrond van hun gebruik worden natuurlijke processen van herstel van aangetaste weefsels in het lichaam gelanceerd. Ze zijn snel merkbaar na de introductie van een cardiomyoblast (een specifiek cellulair element). Tijdens de behandeling wordt de contractiliteit van het orgaan hersteld en verbetert de bloedcirculatie. Bovendien lossen atherosclerotische plaques op, worden vaatwanden versterkt en wordt necrose voorkomen.
Als zich een hartaanval ontwikkelt als gevolg van een ischemische ziekte, is een dringende medische behandeling geïndiceerd, waarbij de volgende geneesmiddelen worden ingenomen of intraveneus worden toegediend:
- Bètablokkers.
- Diuretica.
- Metabolieten.
- Nitraten.
- Acetylsalicylzuur.
Als tijdens een ECG een litteken op het hart wordt ontdekt, moet u erop voorbereid zijn dat het nog enkele maanden in omvang zal toenemen. Deze informatie is ook relevant voor patiënten die al een behandeling hebben ondergaan. Als uw gezondheid plotseling verslechtert, moet u een ambulance bellen. Het is mogelijk dat een spoedoperatie nodig is.
Zelfmedicatie is ten strengste verboden. De verkeerde medicijnkeuze kan fataal zijn.
Installatie van een pacemaker
Dit is een soort chirurgische behandeling waarbij de chirurg een apparaat in de patiënt implanteert dat tot taak heeft de normale hartgeleiding en het normale hartritme te handhaven. Het plaatsen van een pacemaker kent geen contra-indicaties. Met andere woorden, de operatie kan zelfs bij kinderen worden uitgevoerd.
In zeldzame gevallen wordt het apparaat door het lichaam afgewezen. Meestal komt dit voor bij 2-8% van de oudere patiënten.
Donororgaantransplantatie
Dit is een radicale operatie, die alleen wordt uitgevoerd als het onmogelijk is om het leven van de patiënt met andere methoden te redden. Donororgaantransplantatie wordt alleen uitgevoerd bij personen jonger dan 65 jaar.
Contra-indicaties zijn ernstige pathologieën van inwendige organen, wat in de praktijk zeer zeldzaam is, omdat bijvoorbeeld zowel atherosclerose als ischemie op de lijst met beperkingen staan.
Bypass operatie
De essentie van de operatie is het vergroten van het lumen van de aangetaste bloedvaten. In de regel wordt dit type chirurgische ingreep voorgeschreven voor ernstige atherosclerose. Dit is een ziekte waarbij plaques bestaande uit ‘slechte’ cholesterol zich op de wanden van bloedvaten nestelen. Ze vernauwen het lumen, waardoor het hart niet de benodigde hoeveelheid zuurstof en voedingscomponenten ontvangt. Het natuurlijke gevolg is weefselnecrose.
Als het lumen volledig geblokkeerd is door plaques, creëert de chirurg een nieuw vat om het aangetaste vat te omzeilen. Dit kan de weefselvoeding en daarmee de hartfunctie aanzienlijk verbeteren.
Aneurysma verwijderen
Dit is een specifieke uitstulping die zich meestal vormt in het gebied van de linker hartkamer of de achterwand. Nadat het aneurysma is verwijderd, stopt het bloed met stagneren en krijgt de hartspier weer de benodigde hoeveelheid voedingsstoffen en zuurstof.
Waarom zijn littekens gevaarlijk?
Veel patiënten zijn geïnteresseerd in hoe lang ze leven met een litteken op het hart. Het is belangrijk om te begrijpen dat de prognose niet alleen afhangt van de onderliggende ziekte, maar ook van de tijdigheid van het raadplegen van een arts. Wat is het, de oorzaken van littekens op het hart, hoe de pathologie te behandelen - de cardioloog geeft tijdens de afspraak alle informatie over de ziekte.
De meest ongunstige prognose wordt overwogen als het litteken zich heeft gevormd in het gebied van de linker hartkamer. Dit gebied wordt het zwaarst belast, waardoor de schade ervan steevast zal leiden tot de ontwikkeling van hartfalen. Bovendien zullen andere organen (waaronder de hersenen) aan hypoxie gaan lijden en niet de vereiste hoeveelheid zuurstof ontvangen.
Een aandoening waarbij zowel het linkerventrikel als de mitralisklep worden aangetast, is ook een levensbedreigende aandoening. In dit geval ontwikkelt zich een levensbedreigende pathologie: aortastenose.
Als u tijdig een arts raadpleegt en alle aanbevelingen opvolgt, heeft de patiënt alle kans om heel lang te leven.
Preventie
Cardiosclerose is een ziekte van het cardiovasculaire systeem. In dit opzicht bestaat zowel de primaire als de secundaire preventie uit het naleven van de volgende regels:
- Gebalanceerd dieet.
- Regelmatige maar matige fysieke activiteit.
- Stoppen met roken en het drinken van alcoholische dranken.
- Voorkomen dat u in stressvolle situaties terechtkomt.
- Frequente wandelingen.
- Spa behandeling.
Bovendien is het noodzakelijk om jaarlijks door een cardioloog te worden onderzocht om pathologieën van het cardiovasculaire systeem te voorkomen.
Eindelijk
Soms stelt de arts op basis van onderzoeksresultaten een ‘litteken op het hart’ vast. Wat betekent dit concept? Een hartlitteken is een pathologische aandoening die een soort beschermende reactie van het lichaam is op hartschade. De vorming van dicht bindweefsel wordt geactiveerd wanneer de integriteit van de spier wordt beschadigd of wanneer er gebieden met necrose op verschijnen. Desondanks heeft de pathologie behandeling nodig. Het is belangrijk om te begrijpen dat littekenweefsel de functies van het hart niet kan vervullen, wat betekent dat het vroeg of laat de ontwikkeling van andere ziekten zal veroorzaken. Op basis van de resultaten van instrumentele diagnostiek stelt de arts een behandelregime op. Het behandelplan kan zowel conservatieve als chirurgische methoden omvatten.
Wat is een macrofocaal myocardinfarct?
Kampt u al jaren zonder succes met HYPERTENSIE?
Hoofd van het Instituut: “Je zult versteld staan hoe gemakkelijk het is om hoge bloeddruk te genezen door het elke dag te gebruiken.
Een van de gevaarlijkste hartpathologieën, die vaak tot de dood leidt, is een groot focaal myocardinfarct. Patiënten met deze ziekte hebben dringend medische hulp en een langdurige restauratieve behandeling nodig.
Gedetailleerde beschrijving
Myocardium is de hartspier. Het vormt het grootste deel van het volume van het menselijk hart. Via het myocardium worden ritmische automatische samentrekkingen van het hart en de periodieke ontspanningen van natuurlijke aard gevormd. In feite is het een gezond myocardium dat de belangrijkste voorwaarde is voor de normale werking van het hart en het hele lichaam.
Onze lezers gebruiken ReCardio met succes om hypertensie te behandelen. Omdat we zagen hoe populair dit product is, hebben we besloten het onder uw aandacht te brengen.
Lees hier meer...
Een hartinfarct is een van de klinische manifestaties van coronaire hartziekten. Het is een gevolg van een verminderde bloedtoevoer naar het hart. Bijvoorbeeld in geval van obstructie van de kransslagader, spasmen of volledige blokkering.
Tijdens een hartinfarct wordt necrose (dood) van het spierweefsel van het hart waargenomen. Op basis van het weefselvolume dat door necrose wordt bedekt, wordt een klein-focaal en een groot-focaal myocardinfarct gediagnosticeerd. Dit laatste wordt ook wel Q-infarct genoemd. Een myocardinfarct verschilt in de aard van de anatomische laesies, in de lokalisatie van de necrotische focus en in de aard van het beloop van de ziekte.
Mogelijke risicofactoren
Het risico op een groot focaal myocardinfarct neemt toe als er factoren aanwezig zijn zoals:
- arteriële hypertensie;
- reumatische hartziekte;
- strepto- of stafylokokkeninfectie;
- atherosclerose;
- hart-en vaatziekten;
- een scherpe verandering in het cholesterolgehalte in het bloed;
- actief roken;
- alcohol- en drugsmisbruik;
- inactieve levensstijl, hypotensie;
- ouderen en gevorderde leeftijd;
- slechte omgevingsomstandigheden;
- suikerziekte;
- overgewicht, zwaarlijvigheid;
- laag niveau van immuniteit.
Onlangs is het risico op grote hartinfarcten bij jonge en middelbare leeftijd sterk toegenomen. Dit komt meestal door een ongezonde levensstijl en een slechte omgeving.
Kortom, grote hartinfarcten treden op na 50 jaar bij vrouwen en na 40 jaar bij mannen. Tegelijkertijd lijden mannen in de regel veel vaker aan hartaanvallen dan vrouwen. De belangrijkste reden hiervoor is atherosclerose. De prevalentie onder mannen is veel hoger dan onder vrouwen.
Oorzaken
Naast de hierboven beschreven risicofactoren is de oorzaak van een groot focaal myocardinfarct:
- cardiale ischemie;
- vasculaire trombose;
- verhoogde bloedviscositeit;
- angina pectoris;
- ernstige arteriële spasmen;
- ziekten van het centrale zenuwstelsel;
- frequente stress en emotionele overspanning.
Belangrijkste periodes
In het proces van vorming en progressie van een groot focaal myocardinfarct worden afzonderlijke stadia van de ziekte onderscheiden. De beginfase is acuut en duurt niet langer dan 120 minuten. Op dit moment wordt weefselnecrose nog niet waargenomen.
De volgende fase van de ziekte is de acute periode. Het kan 2 tot 10 dagen duren, in sommige gevallen zelfs 2 weken. Het begin van deze fase wordt beschouwd als het moment waarop een necrotische focus wordt gevormd. Vervolgens komt verzachting van het spierweefsel van het hart - myomalacie.
Tijdens de acute fase ervaart de patiënt gewoonlijk:
- hyperthermie;
- tekenen van AHF;
- hypotensie;
- afwezigheid van ernstige pijn.
Na een groot focaal myocardinfarct begint littekenvorming in weefsels die zijn aangetast door necrotische veranderingen. Op dit punt gaat de ziekte fase 3 in: de subacute periode. De duur van deze fase bedraagt doorgaans 4 weken. De pijn verdwijnt geleidelijk, de temperatuur keert terug naar normaal. De patiënt voelt een merkbare verbetering in zijn algemene toestand.
Dan begint de laatste fase van een groot hartinfarct: de periode na het infarct. De duur ervan bedraagt gewoonlijk 3 tot 5 maanden. In dit stadium vindt weefselverdichting en geleidelijke vorming van een litteken plaats. Het myocardium heeft de tijd om zich aan te passen aan het functioneren onder nieuwe omstandigheden. Eerder waargenomen symptomen verdwijnen geleidelijk. Mijn gezondheid keert terug naar normaal.
Symptomen
De ontwikkeling van een hartinfarct vindt zeer snel plaats. De belangrijkste symptomen van een groot focaal infarct zijn:
- ernstige pijn op de borst die uitstraalt naar het linkeroorgebied;
- pathologische spierzwakte;
- pijn in het gebied van de schouderbladen en sleutelbeen;
- overmatig zweten;
- hoge bloeddruk;
- moeite met ademhalen, kortademigheid;
- pathologische bleekheid van de huid;
- paniek angst.
De patiënt heeft dringend medische zorg nodig in een klinische setting. Voordat de ambulance arriveert, moet eerste hulp worden verleend. De patiënt moet in een stoel met een hoge rugleuning zitten of naar bed worden gebracht. Zorg voor toegang tot frisse lucht door een raam te openen. Maak strakke kleding los of verwijder deze voorzichtig.
Het belangrijkste op dit moment is de kalmte van de patiënt. Daarom moet iemand die dicht bij hem staat naast hem staan. U kunt de patiënt nitroglycerine, acetylsalicylzuur en kalmerende middelen geven.
In geval van een plotselinge hartstilstand, bewustzijnsverlies en een ritmische ademhalingsstoornis moet u, zonder te wachten tot de pols is verdwenen, onmiddellijk borstcompressies en mond-op-mondbeademing uitvoeren. Deze procedures moeten worden voortgezet totdat de ambulancespecialisten arriveren.
Diagnostiek
Als er een groot focaal myocardinfarct wordt vermoed, ondergaat de patiënt onmiddellijk een elektrocardiogram. Om enkele kenmerken van het ziektebeeld van de ziekte te verduidelijken, worden een echografie, echogram en laboratoriumbloedonderzoek uitgevoerd. Een bloedtest kan indicatoren vaststellen zoals:
- leukocytenniveau;
- snelheid van erytrocytdaling - ESR;
- enzymatische activiteit;
- niveau van inhoud en activiteit van individuele enzymen.
Met een ECG voor een groot hartinfarct kan de exacte locatie, de duur van het pathologische proces en het volume van het aangetaste weefsel worden bepaald. Bovendien ontvangen artsen via een ECG een aantal speciale gegevens waarmee ze het begin en de aard van een specifiek stadium van de ziekte kunnen bepalen.
In het acute stadium van de ontwikkeling van een groot infarct vertoont het ECG de vorming van afwijkingen als:
- pathologische Q-golf of QS-complex;
- locatie van het RS-T-segment ten opzichte van de isolijn;
- samenvoeging van het RS-T-segment met de T-golf, eerst met een positieve, daarna met een negatieve;
- iso-elektrisch karakter van het RS - T-segment:
- verdieping van de coronaire T-golf en verscherping van het uiteinde ervan.
In de subacute periode vertoont het ECG niet alleen tekenen van necrose en ischemie van het hart, maar ook de volgende gegevens:
- geleidelijke afname van de amplitude van de coronaire T-golf;
- combinatie van het RS-T-segment met de isoline.
Een ECG uitgevoerd in de periode na het infarct laat het volgende zien:
- behoud van het pathologische Q-golf- en QS-complex;
- het karakter van de T-golf is positief, afgevlakt, enigszins negatief.
Behandeling
Medische behandeling moet onmiddellijk beginnen nadat een hartaanval is ontdekt. De deadline is 12 uur na het begin van de ziekte.
Het is het beste als er binnen de eerste 4 uur hulp wordt geboden, dit voorkomt ernstige pathologieën na het infarct.
De belangrijkste behandelingsrichtingen zijn pijnverlichting en herstel van de doorgankelijkheid van de kransslagader. Als er sprake is van een bloedstolsel, gebeurt dit op 2 manieren:
- het stolsel kan met medicijnen worden opgelost;
- De doorgankelijkheid van de slagader wordt operatief hersteld door de trombus te verwijderen.
Naast trombolytische therapie ondergaat de patiënt chirurgische verwijding van bloedvaten met behulp van ballonangioplastiek of coronaire bypass-transplantatie. De patiënt blijft enige tijd in de kliniek. Vervolgens wordt hij naar huis ontslagen. Totdat de post-infarctfase is voltooid, staat de patiënt onder voortdurend toezicht van de behandelende arts.
Speciaal dieet
Dieetvoeding is een belangrijke voorwaarde voor de behandeling na een hartinfarct. De belangrijkste doelen van het dieet in dit geval:
- het verminderen van het totale caloriegehalte van geconsumeerd voedsel;
- vermijd winderigheid in de darmen;
- stimulatie van het cardiovasculaire systeem en het centrale zenuwstelsel voorkomen;
- voorkomen dat de bloedsuikerspiegel stijgt.
Daarom mag het dieet niet het volgende omvatten:
- vers brood en gebak;
- melk;
- peulvruchten;
- koolzuurhoudende dranken;
- cacao, koffie, chocolade;
- Kruiden kruiden.
De maaltijden van de patiënt zijn in fracties verdeeld; het voedsel wordt in kleine, warme porties gegeven. De eerste keer na een hartaanval is het beter om gepureerd voedsel te geven. Warme gerechten worden bereid door op de gebruikelijke wijze te koken of door te stomen. Zout, suiker en de totale hoeveelheid vloeistof in het dieet moeten beperkt zijn.
Mogelijke complicaties
De gevolgen van een grootfocaal myocardinfarct worden gewoonlijk onderverdeeld in vroege en late complicaties. Vroege complicaties zijn onder meer:
- OSN;
- cardiogene shock;
- hartritmestoornis;
- verslechtering van de hartgeleiding;
- myocardruptuur.
Latere complicaties kunnen optreden, zoals:
- uitsteeksel van de hartwand;
- disfunctie van de hartspier;
- trombo-embolie;
- CHF;
- linkerventrikelaneurysma;
- cardiosclerose.
De belangrijkste reden tot bezorgdheid na een groot focaal myocardinfarct is hartpijn. Wanneer ze verschijnen, moet u zeker een specialist raadplegen. Dit zal de mogelijkheid van een nieuw hartinfarct helpen voorkomen. De arts zal de aard van de pijn en de oorzaak van het optreden ervan bepalen. Indien nodig zal hij de noodzakelijke behandeling voorschrijven en aanbevelingen doen voor het corrigeren van het regime.
Kortademigheid die optreedt na zware inspanning of intensieve inspanning kan te wijten zijn aan AHF. Na een hartinfarct treedt het op als gevolg van een verstoring van het ritme van de hartcontracties. De reden hiervoor is het gevormde litteken.
In dit geval wordt ook waargenomen:
- tachycardie;
- algemene zwakte;
- hoesten 's nachts;
- milde hartpijn;
- vaker plassen;
- plotselinge stemmingswisselingen.
Alle hierboven beschreven aandoeningen in de periode na het infarct gaan gepaard met een geleidelijke toename van de fysieke activiteit naarmate de patiënt terugkeert naar zijn gebruikelijke levensstijl. Daarom is het noodzakelijk om uw gezondheid zorgvuldig te controleren. Als er aanvullende symptomen en tekenen optreden, is overleg met een specialist noodzakelijk. Zelfmedicatie kan in deze situatie gevaarlijk zijn.
Om gevaarlijke gevolgen te voorkomen, moet de patiënt een regime volgen, goed eten, alle doktersvoorschriften strikt opvolgen, regelmatig medische onderzoeken ondergaan en indien nodig een extra ECG maken.
Preventie
Preventie van een hartinfarct wordt in de eerste plaats geholpen door een correcte levensstijl. Daarom is het uiterst belangrijk om slechte gewoonten op te geven, een uitgebalanceerd dieet te organiseren zonder te veel eten en overmatige consumptie van irriterend voedsel, en meer tijd in de frisse lucht door te brengen. Gebrek aan overgewicht vermindert het risico op het ontwikkelen van vele ziekten aanzienlijk, bijvoorbeeld atherosclerose, die vaak cardiale ischemie veroorzaakt.
Goed georganiseerde lichamelijke activiteit is van bijzonder belang. Ze helpen niet alleen het hart te versterken, maar verbeteren ook de conditie van het lichaam aanzienlijk. Tijdens fysieke activiteit is het belangrijkste om jezelf niet te veel in te spannen. De belastingen moeten geleidelijk worden verhoogd.
Als je geen ervaring hebt, kun je beter beginnen met lessen onder begeleiding van een inspecteur fysiotherapie. Een specialist helpt u bij het kiezen van een individuele reeks oefeningen en het bepalen van het toegestane belastingsniveau.
Als u een chronische ziekte heeft, kunt u pas met lichaamsbeweging beginnen nadat u het noodzakelijke medische onderzoek heeft doorstaan. Op basis van de ontvangen gegevens stelt de arts de benodigde voorschriften op, op basis waarvan de oefentherapie-instructeur de lessen gaat organiseren.



