Sintomi di un attacco di cuore. Trattamento dopo un infarto
È possibile salvare una persona che ha avuto un infarto miocardico se i medici iniziano a ripristinare l'arteria bloccata da un trombo entro un'ora e mezza. A quali sintomi di un infarto dovresti prestare attenzione? Quali farmaci possono aiutare e quali sono inutili? Il cardiologo Anton Rodionov risponde alle domande su questa complicazione dell'angina.

Che relazione c’è tra placca aterosclerotica e infarto miocardico?
Il problema della placca nell'arteria coronaria non è solo un problema di angina. Più grande è la placca, più grave è l'angina. E se la placca blocca il vaso al 90%, si avrà un infarto? Non sarà. Durante questo periodo cresceranno ulteriori arterie (collaterali) che forniranno sangue al cuore.
Ma perché allora abbiamo paura della placca aterosclerotica? La cosa spaventosa non è che stia crescendo, ma che possa essere instabile. Lo stress psicologico, il fumo, l'eccesso di cibo, l'alcol, anche uscire al freddo nel momento sbagliato possono causare la rottura di questa placca.
Il corpo percepisce la rottura della placca come una lesione. Quindi entra in gioco il meccanismo universale di controllo dei danni. Le piastrine formano un trombo primario, che blocca improvvisamente il flusso sanguigno. E la parte del miocardio che si trova dietro il trombo perde improvvisamente l'afflusso di sangue e muore. Questo si chiama attacco di cuore.
Al momento dell'infarto miocardico, una persona, di regola, avverte un forte dolore al petto che si irradia alle spalle e al collo. Molto spesso il dolore è tale che il paziente riesce a malapena a tollerarlo. Il paziente ha paura e teme la morte. La nitroglicerina non aiuta affatto.
È un profondo malinteso ritenere che solo i malati di cuore soffrano di attacchi di cuore. Niente del genere, molto spesso l'infarto miocardico si sviluppa in persone completamente “sane” proprio ieri, come un fulmine a ciel sereno. Inoltre, la loro prognosi è peggiore, poiché, a differenza dei pazienti affetti da angina, i loro cuori non hanno avuto il tempo di adattarsi alla costante mancanza di ossigeno e di far crescere i vasi collaterali necessari.
Come comportarsi in caso di infarto?
Se avete anche il minimo pensiero che una persona possa avere un infarto, dovreste farlo immediatamente Chiami un'ambulanza. Il fattore più importante qui è il tempo. Quanto più velocemente riusciamo a liberarci del coagulo di sangue e ad aprire l'arteria interessata, tanto più piccola sarà l'area di necrosi e meno probabile sarà lo sviluppo di un'insufficienza cardiaca in futuro.
Mentre aspetti i medici, dovresti dare il paziente masticare l'aspirina: o regolare alla dose di 500 mg oppure, se ha solo una dose cardiaca bassa, allora 4 compresse. Non ingoiare, ma masticarlo, in modo che agisca più velocemente. Per quello? Abbiamo già detto che l'aspirina previene l'aggregazione piastrinica, il che significa che è necessario garantire che almeno nuovi gruppi piastrinici non si avvicinino alla zona dell'infarto.
Mentre aspetti l'ambulanza, prepara tutto ciò che è disponibile documenti medici, sarà più semplice per i colleghi capire che tipo di paziente hanno di fronte.
Non essere pigro incontra la brigata. Pensi che sia facile destreggiarsi tra cortili, barriere, ingressi, porte in ferro, codici e citofoni? Il tempo scorre.
È possibile somministrare nitroglicerina? Questa è un'opzione possibile, ma, diciamo, per utenti esperti. Se diamo nitroglicerina a una persona con pressione bassa, possiamo peggiorare la situazione: la pressione scenderà ancora di più e il flusso sanguigno al cuore peggiorerà ancora di più. Se il paziente ha utilizzato in precedenza nitroglicerina, se la tollera normalmente, se la sua pressione arteriosa non è inferiore a 120/80 mmHg. Art., quindi puoi somministrare nitroglicerina. Tuttavia, non aspettatevi grandi effetti dalla nitroglicerina durante un infarto.
Se sospetti un infarto miocardico, resta dove sei e aspetta un'ambulanza. Non c'è bisogno di guidare, né di cercare di raggiungere la clinica o l'ospedale da soli. Ogni carico aggiuntivo può aumentare l'area di necrosi.
Non c'è bisogno di pensare: adesso mi sdraierò un po' e tutto passerà, non c'è bisogno di prendere alcol “per dilatare i vasi sanguigni”. Il tempo sta lavorando contro di te.
Come aprire un'arteria durante l'infarto miocardico
Quindi il destino del paziente è nelle mani dei medici del pronto soccorso e di quelle persone che continueranno a prendersi cura di lui. Il compito più importante è aprire l'arteria interessata il più rapidamente possibile. Quanto più velocemente viene aperta l'arteria, migliore è la prognosi.
Ci sono due opzioni per aprire l'arteria. Il primo (il migliore) è l'angioplastica con palloncino e lo stent. Un conduttore con un palloncino è installato nel lume della nave. Il palloncino viene gonfiato, la placca viene frantumata e il vaso viene espanso. Quindi in questo punto viene posizionato uno stent, una speciale struttura metallica che manterrà aperta la nave. Il tempo ottimale che deve trascorrere dalla comparsa del dolore all'installazione dello stent non è superiore a 90 minuti. Nelle grandi città questo è possibile; le risorse mediche permettono di ricoverare immediatamente il paziente in un ospedale dove è attivo un servizio coronarico 24 ore su 24.
Il secondo modo per aprire l'arteria è sciogliere il coagulo di sangue (trombolisi). Tuttavia, non è adatto a tutti gli attacchi di cuore. Se l'ospedale è molto lontano, alcune squadre di ambulanze possono somministrare un trombolitico anche in macchina nel tragitto verso l'ospedale. Ma ancora una volta, la trombolisi funzionerà solo nelle prime 12 ore, o meglio ancora, nelle prime 6 ore.
Quale trattamento è necessario dopo l'infarto miocardico?
Un paziente che ha subito un infarto miocardico dovrebbe essere trattato allo stesso modo di un paziente con angina pectoris, ma in modo molto più responsabile, poiché il cuore non è infinito: ogni nuovo infarto ci avvicina alla fine della vita.
Cominciamo dai farmaci.
- Aspirina - costantemente.
- Clopidogrel O ticagrelor - 1 anno dopo ogni attacco di cuore
- Dose elevata statine - costantemente. I farmaci vengono prescritti indipendentemente dai livelli di colesterolo. L’obiettivo qui non è ridurre il colesterolo, ma stabilizzare le placche.
- Betabloccanti - costantemente. In questo caso vengono prescritti non tanto per prevenire attacchi di angina, ma per prevenire lo sviluppo di insufficienza cardiaca.
- ACE inibitori - costantemente, soprattutto se è presente ipertensione arteriosa.
La posizione numero 2 in questo elenco è una delle poche situazioni in cardiologia (puoi contarle su una mano) in cui alcuni medicinali vengono prescritti per un ciclo di 1 anno. In tutti i restanti casi, tutti i nostri farmaci vengono assunti a tempo indeterminato (leggi: per tutta la vita), finché uno dei medici non li cancella ragionevolmente, li sostituisce con un altro, ecc.

Può esserci un infarto senza sintomi?
Accade. Ci sono infarti con pochi sintomi, ci sono infarti con sintomi atipici e ci sono infarti completamente indolori.
A proposito, sui sintomi atipici. Se ricordi l'anatomia in termini generali, non sarà una scoperta per te che il cuore nel petto “giace” sul diaframma. Quindi, molto spesso, quando la parete inferiore del ventricolo sinistro, quella adiacente al diaframma, è danneggiata, compaiono sintomi che ricordano una malattia del tratto gastrointestinale. A volte anche questi pazienti vengono portati in ambulanza per un intervento chirurgico o un'infezione.
Gli infarti miocardici silenti si verificano spesso nei pazienti con diabete mellito. Il fatto è che con il diabete mellito grave, il sistema nervoso è naturalmente colpito e la trasmissione degli impulsi del dolore viene interrotta. Il paziente non sente dolore. Ma questo non rende le cose più facili.
Ma capita spesso che l’ECG del paziente mostri alcuni cambiamenti che possono essere considerati come un infarto. E se il paziente afferma di non aver avuto un evidente infarto (cioè attacco di dolore, ricovero in ospedale, rianimazione), allora in una situazione del genere è necessario fare studi chiarificatori, principalmente l'ecocardiografia.
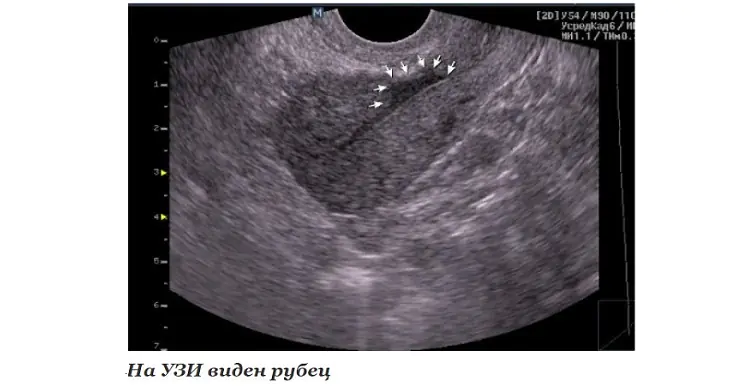
Una cicatrice è una sezione di tessuto connettivo che di solito è chiaramente visibile agli ultrasuoni come una sezione del cuore che non si contrae affatto o si contrae molto più debole rispetto al resto del miocardio.
Una cicatrice dopo un infarto può risolversi?
I lettori della vecchia generazione ricordano come alla fine degli anni '80 il principale ciarlatano dell'intera Unione Sovietica, l'indimenticabile Anatoly Kashpirovsky, tenesse in televisione "sessioni di gioco simultanee" e il pubblico entusiasta riportasse decine di migliaia di lettere sulle cure per tutte le malattie immaginabili e inconcepibili. .
Allo stesso tempo, gli spettatori riconoscenti hanno anche riferito del “riassorbimento delle cicatrici dopo un infarto”. In quegli anni, a quanto pare, non avevo intenzione di frequentare la facoltà di medicina, ma la frase mi rimase impressa nella memoria.
Mandiamo saluti ai telespettatori degli anni '80 dagli anni 2010: la cicatrice non può risolversi, anche i tentativi di curare un infarto con cellule staminali nel 21° secolo non hanno portato a un successo significativo. Ma il tracciato elettrocardiografico di un infarto, se non era molto ampio, a volte può effettivamente essere “cancellato”. Tuttavia, ciò non significa che il paziente sia tornato in salute. No, la cicatrice nel cuore rimane ancora (si può vedere con gli ultrasuoni) e la necessità di cure esiste ancora.
Cos'è un microinfarto?
Non lo so. Nella medicina mondiale questo termine non esiste. A volte il “microinfarto” è inteso come angina instabile. Questa è una condizione intermedia tra l'infarto miocardico e un attacco acuto di angina. Con l'angina instabile, si verifica una piccola zona di trombosi, ma la nave non è completamente bloccata, il flusso sanguigno viene mantenuto, il che significa che il miocardio non muore. Tuttavia, l'angina instabile può essere giustamente definita uno "stato pre-infarto" e, pertanto, il trattamento di tali pazienti comprende quasi l'intero complesso di cui abbiamo discusso per i pazienti con infarto, compresa l'angiografia coronarica obbligatoria e spesso l'installazione di uno stent .
Autore 
Anton Rodionov, cardiologo, candidato in scienze mediche, professore associato del dipartimento di terapia della facoltà n. 1 della Prima Università medica statale di Mosca Sechenov
Quando una persona sviluppa un infarto miocardico, il flusso sanguigno in uno o più vasi coronarici viene interrotto. Ciò porta ad uno squilibrio tra il bisogno di ossigeno dei miocardiociti e il suo apporto. I cambiamenti nel metabolismo dovuti alla mancanza di nutrienti aggravano le condizioni del tessuto interessato. Di conseguenza, le cellule del muscolo cardiaco iniziano a necrotizzare e morire. Al posto del tessuto morto si forma una cicatrice. In questo articolo voglio parlare del meccanismo e delle possibili conseguenze di tale “sostituzione”.
Meccanismo di sviluppo
Al momento dello sviluppo di un infarto acuto, si verifica una brusca interruzione dell'afflusso di sangue al miocardio per i seguenti motivi:
- Rottura di una placca aterosclerotica sotto l'influenza di un brusco salto di pressione, aumento della frequenza cardiaca e accelerazione e accelerazione del flusso sanguigno attraverso i vasi coronarici.
- Blocco dei vasi sanguigni dovuto ad un ispessimento del sangue (accelerazione dell'aggregazione piastrinica, attivazione del sistema di coagulazione, diminuzione del tasso di lisi dei coaguli di sangue).
- Spasmo dell'arteria coronaria (vasocostrizione).
Ho spesso osservato pazienti in cui diversi fattori venivano identificati come causa della malattia con danno miocardico. Nei pazienti giovani, il vasospasmo è spesso la base di disturbi patologici, che non è possibile determinare dopo l'inizio del trattamento.
Consigli degli esperti
Consiglio vivamente di iniziare il trattamento in ospedale subito dopo un attacco acuto, poiché solo in questo caso è possibile limitare l'ulteriore diffusione della necrosi e ridurre al minimo i cambiamenti irreversibili nel miocardio.
Lo studio dei campioni istologici conferma la distruzione del miocita cardiaco 20 minuti dopo lo sviluppo dell'ischemia. Dopo 2-3 ore di mancanza di ossigeno, le loro riserve di glicogeno si esauriscono, cosa che segna la loro morte irreversibile. La sostituzione della miocardite con tessuto di granulazione avviene entro 1-2 mesi.
Come dimostrano la mia pratica e le osservazioni dei colleghi, la cicatrice sul cuore è finalmente consolidata dopo sei mesi dal momento in cui compaiono i primi sintomi di infarto acuto ed è un tratto di fibre di collagene grossolane.
Classificazione
Le cicatrici cardiache possono essere classificate in base alla loro posizione e all'entità della distribuzione.
Possono essere localizzati lungo i vasi coronarici:
- La compromissione del flusso sanguigno nell'arteria interventricolare anteriore porta all'ischemia con la successiva comparsa di una cicatrice nell'area del setto tra i ventricoli, che coinvolge le papille e la parete laterale, nonché sulla superficie anteriore e sull'apice del sinistro ventricolo.
- Quando viene bloccata l'arteria coronaria circonflessa sinistra viene interessata la parte infero-posteriore e laterale.
- Problemi con l'afflusso di sangue al miocardio nell'arteria destra provocano cambiamenti irreversibili nel ventricolo destro e possono colpire la parte postero-inferiore del ventricolo sinistro e il setto. Ma una tale violazione è estremamente rara.
A seconda del tipo di distribuzione, le cicatrici possono essere locali (focali), paragonabili ad una cicatrice sul corpo, o diffuse (multiple). Gli esperti chiamano la seconda opzione cambiamenti distrofici nel miocardio.
Come si manifesta una cicatrice?
Il periodo acuto di un infarto è caratterizzato da una varietà di manifestazioni cliniche. Il sintomo principale è il dolore, che può essere alleviato esclusivamente con analgesici narcotici e può essere osservato da un'ora a 2-3 giorni. Quindi la sindrome del dolore scompare e inizia la formazione di un'area di necrosi, che richiede altri 2-3 giorni. Poi arriva un periodo di sostituzione dell'area interessata con fibre di tessuto connettivo sciolte.
Se vengono utilizzate le tattiche terapeutiche corrette, si notano i seguenti sintomi:
- sviluppo dell'ipertrofia compensatoria;
- il disturbo del ritmo (che spesso accompagna il periodo acuto) viene eliminato;
- la tolleranza allo stress aumenta gradualmente.
Se una cicatrice che appare sul cuore attraversa le vie di conduzione lungo le quali viaggia l'impulso, si registra un disturbo della conduzione, come un blocco completo o parziale.
In caso di recupero riuscito dopo un infarto primario di piccola focale, nei miei pazienti non ho notato alcun disturbo significativo associato al funzionamento del cuore.
Se i pazienti hanno formato una cicatrice grande o molte piccole, si osservano le seguenti deviazioni:
- dispnea;
- aumento della frequenza cardiaca;
- la comparsa di edema;
- ingrandimento delle camere sinistre del cuore;
- fluttuazioni di pressione.
Quanto è pericoloso?
Il più pericoloso è lo sviluppo di una cicatrice a seguito di infarti focali o transmurali, nonché di numerose violazioni ripetute in diversi bacini dei vasi coronarici con lesioni multiple diffuse.
Nel caso di una vasta area di danno o di cardiosclerosi diffusa, le restanti cellule sane non possono compensare completamente il lavoro dei cardiomiociti danneggiati. La frequenza e la forza delle contrazioni aumentano per fornire agli organi e ai tessuti ossigeno e sostanze necessarie.
Di conseguenza, si sviluppa la tachicardia, con la sua comparsa il carico sul cuore diventa ancora maggiore, il che porta alla dilatazione del ventricolo sinistro e dell'atrio. Man mano che progredisce, appare un ristagno di sangue nella parte destra con lo sviluppo di insufficienza cardiaca.
Ho osservato anche un'altra versione della complicanza: una cicatrice sul cuore dopo un infarto con lesioni estese e profonde di tutti gli strati dell'organo ha causato la formazione di un aneurisma a causa dell'assottigliamento della sua parete.
Le ragioni per la comparsa di tale difetto sono:
- lesione transmurale;
- aumento della pressione sanguigna;
- aumento della pressione sanguigna all'interno del ventricolo;
- eccessiva attività fisica del paziente, rifiuto di rispettare il regime.
Un aneurisma porta al rapido sviluppo di insufficienza cardiaca, alla formazione di un trombo parietale e a un grave ristagno nella circolazione sistemica. Spesso complicato da gravi disturbi del ritmo che portano alla morte (tachicardia parossistica e fibrillazione ventricolare).
Diagnostica
Per stabilire una diagnosi, conduco un sondaggio e studio la storia medica (principalmente include la cardiopatia ischemica con una storia di infarto). L'esame esterno di solito rivela un aumento della frequenza respiratoria, un indebolimento dei suoni cardiaci durante l'auscultazione, la presenza di edema e vari disturbi del ritmo. Farò sicuramente la misurazione della pressione sanguigna.
Allora ti rimando alla seguente ricerca:
- esame del sangue generale e biochimico, coagulogramma (aiuterà a determinare malattie concomitanti, livelli di colesterolo e tempo di coagulazione);
- L'ecoCG o ecografia del cuore aiuta a stabilire la presenza di aree localizzate o diffuse di tessuto connettivo, consente di chiarire la posizione e l'entità della distribuzione;
- La risonanza magnetica aiuta a visualizzare e valutare in modo affidabile l'area interessata;
- la scintigrafia è necessaria per determinare le aree disfunzionali del miocardio.
Con l'aiuto di un ECG dopo un infarto transmurale e di grande focale, è possibile chiarire dove si trova la cicatrice sul cuore malato.
È determinata dalla presenza di un'onda Q in diverse derivazioni, come si può vedere nella tabella.
Localizzazione della cicatrice post-infarto nel ventricolo sinistro
Contenuto
Il meccanismo di formazione della cicatrice sul cuore dopo infarto miocardico
Cause di cicatrici
Trattamento della cardiosclerosi. Cellule staminali nel trattamento delle cicatrici
Pericolo di cicatrici. La vita dopo l'infarto miocardico
La malattia coronarica è una patologia del sistema cardiovascolare, la cui essenza è un apporto insufficiente di ossigeno al muscolo cardiaco. Ciò si verifica a causa di problemi circolatori. La conseguenza più pericolosa dell'IHD è l'infarto del miocardio. Si tratta di una condizione patologica grave in cui le cellule muscolari muoiono e vengono successivamente sostituite dal tessuto connettivo. L'area del tessuto connettivo è chiamata cicatrice.
Il meccanismo di formazione della cicatrice sul cuore dopo infarto miocardico
Cosa scatena l’infarto miocardico? Esistono diverse ragioni per lo sviluppo di complicanze della malattia coronarica:
- Aterosclerosi delle arterie coronarie. Il restringimento meccanico del lume dei vasi sanguigni si verifica a causa della presenza di placche aterosclerotiche in essi. Non è possibile accelerare il flusso sanguigno a causa di stress fisico o emotivo. Ciò porta allo sviluppo dell'infarto miocardico proprio durante il sovraccarico psicoemotivo o fisico.
- Spasmo delle arterie coronarie. L'assunzione di farmaci, l'ipotermia, le prime ore dopo il risveglio, lo stress emotivo sono fattori che provocano il vasospasmo.
- Blocco delle arterie coronarie da parte di un coagulo di sangue. La formazione di un coagulo di sangue in qualsiasi parte del sistema cardiovascolare è pericolosa a causa del distacco di tale coagulo con conseguente blocco del lume vascolare.
Un'improvvisa e completa cessazione dell'afflusso di sangue a un'area del muscolo cardiaco provoca la morte del tessuto muscolare. Nel tempo, il sito di necrosi viene sostituito dal tessuto connettivo. Una cicatrice sul cuore si chiama cardiosclerosi.
Cause di cicatrici
La causa principale della cardiosclerosi è l’infarto del miocardio. La morte di una sezione del muscolo cardiaco è essenzialmente una ferita; dopo qualche tempo si cicatrizza e viene sostituita dal tessuto connettivo. Oltre all'infarto del miocardio, come causa principale della formazione di cicatrici sul cuore, le seguenti condizioni possono portare alla cardiosclerosi:
- Reumatismi. Una malattia che erroneamente viene considerata una patologia post-articolare. Ma le malattie muscolo-scheletriche sono solo una forma di reumatismi. La fonte dei reumatismi sono le membrane del cuore. La forma più grave è quella cardiaca. Si tratta di una patologia caratterizzata dalla diffusione del processo infiammatorio a tutte le membrane del cuore.
- Miocardite. Una condizione derivante da malattie infettive. Batteri, funghi, virus, elminti sono gli agenti causali della miocardite. L'intossicazione generale del corpo durante questa malattia provoca il verificarsi di un processo infiammatorio nello strato muscolare. La presenza di sensazioni spiacevoli allo sterno dopo aver sofferto di morbillo, varicella, parotite può indicare la presenza di una cicatrice sul cuore.
- Ischemia cardiaca. Il deterioramento dell'afflusso di sangue insieme ai disturbi metabolici sono fattori scatenanti di molte malattie.
Oltre alle principali cause di cicatrici sul cuore, la cardiosclerosi può essere provocata anche da:
- diabete;
- anemia;
- obesità;
- eccessivo stress fisico;
- violazione dei processi metabolici.
Trattamento della cardiosclerosi. Cellule staminali nel trattamento delle cicatrici
Una cicatrice sul cuore è una condizione che è il risultato di una patologia cardiovascolare, quindi il trattamento della cardiosclerosi comporta anche il trattamento della malattia di base.
Oltre ai dati dell'elettrocardiogramma, la presenza di una cicatrice può essere indicata dai seguenti sintomi:
- dispnea;
- rigonfiamento;
- aumento della fatica;
- dolore al petto;
- tinta bluastra sulla punta delle dita.
La terapia per la fibrosi (crescita eccessiva del tessuto connettivo) dopo un infarto dovrebbe includere i seguenti farmaci:
- acido acetilsalicilico;
- nitrati;
- diuretici;
- beta-bloccanti;
- metaboliti.
La selezione dei farmaci deve essere effettuata esclusivamente dal medico curante. L'automedicazione è severamente vietata. La crescita della cicatrice continua per un mese dopo un attacco di cuore. Pertanto, il monitoraggio dinamico del paziente è molto importante. Il trattamento chirurgico è prescritto in caso di rapido deterioramento della condizione. Il trattamento chirurgico prevede il trapianto di un cuore vivente, l'intervento di bypass, la rimozione della parte sporgente della cicatrice e l'installazione di un pacemaker.
La medicina moderna offre anche un metodo di trattamento come l'introduzione delle cellule staminali. Le cellule introdotte si accumulano nell'area danneggiata dell'organo, sostituendo le cellule del tessuto connettivo con cardiomioblasti primari. Ciò consente di ripristinare completamente o parzialmente (a seconda della gravità del processo) la funzione contrattile del muscolo cardiaco.
Le raccomandazioni generali per le cicatrici includono il seguire una dieta speciale per il cuore e l'evitare lo stress e l'attività fisica.
Pericolo di cicatrici. La vita dopo l'infarto miocardico
Quali tipi di cicatrici esistono e perché sono pericolose? Il pericolo di cicatrici risiede nell'interruzione della contrattilità del muscolo cardiaco, che provoca lo sviluppo di insufficienza cardiaca. Disattivando il funzionamento di una sezione del cuore si costringe il resto del miocardio a contrarsi in modo potenziato. La mancanza di assistenza all'organo può portare a disabilità e ripetuti attacchi cardiaci.
Si distinguono i seguenti tipi di fibrosi:
- Diffondere. La prevalenza delle lesioni colpisce tutto il tessuto muscolare.
- Focale. Si distingue per una chiara localizzazione in un'area specifica dell'organo. La dimensione non supera i due o tre millimetri cubi.
- Focale diffusa. Distribuzione uniforme dei focolai di fibrosi in tutto l'organo. La dimensione iniziale delle lesioni non è superiore a pochi millimetri cubi. Tuttavia, esiste la possibilità di un aumento dovuto alla fusione delle lesioni.
Tutti i pazienti che hanno subito un infarto miocardico sono interessati a sapere se è possibile una vita piena dopo una malattia così grave e cosa si può fare per migliorare la qualità della vita. Il corso della vita dopo un infarto miocardico dipende dalla rapidità delle cure mediche, dalle dimensioni della cicatrice e dallo stile di vita prima della malattia. Indipendentemente da questi fattori, ci sono cinque componenti di un cuore sano a cui è importante attenersi:
- mancanza di stress;
- controllo del peso;
- nutrizione appropriata;
- attività fisica adeguata;
- eliminando le cattive abitudini.
È molto più facile prevenire la comparsa di aree di tessuto connettivo che eliminarle. Mantenere uno stile di vita sano, prestare molta attenzione al proprio benessere, alla salute e richiedere assistenza medica tempestiva garantisce la prevenzione delle cicatrici sul cuore.



