Симптоми на инфаркт. Лечение след инфаркт
Възможно е да се спаси човек, претърпял инфаркт на миокарда, ако лекарите започнат да възстановяват артерията, блокирана от тромб, в рамките на час и половина. На какви симптоми на инфаркт трябва да обърнете внимание? Кои лекарства ще помогнат и кои са безполезни? Кардиологът Антон Родионов отговаря на въпроси за това усложнение на стенокардията.

Как са свързани атеросклеротичната плака и миокардният инфаркт?
Проблемът с плаката в коронарната артерия не е само проблем на стенокардия. Колкото по-голяма е плаката, толкова по-тежка е ангината. И ако плаката блокира съда на 90%, ще има ли инфаркт? Няма да бъде. През това време ще растат допълнителни артерии (колатерали), които ще доставят кръв към сърцето.
Но защо тогава се страхуваме от атеросклеротична плака? Страшното не е, че расте, а че може да е нестабилно. Психологическият стрес, тютюнопушенето, преяждането, алкохолът, дори излизането на студено в неподходящ момент могат да доведат до разкъсване на тази плака.
Тялото възприема разкъсването на плаката като нараняване. След това се включва универсалният механизъм за контрол на щетите. Тромбоцитите образуват първичен тромб, който внезапно блокира кръвния поток. И частта от миокарда, която е зад тромба, внезапно губи кръвоснабдяването си и умира. Това се нарича инфаркт.
По време на инфаркт на миокарда човек, като правило, изпитва остра болка в гърдите, която излъчва към раменете и шията. Доста често болката е такава, че пациентът едва я понася. Пациентът се страхува и се страхува от смъртта. Нитроглицеринът изобщо не помага.
Дълбоко погрешно схващане е, че само сърдечно болни страдат от инфаркт. Нищо подобно, доста често инфарктът на миокарда се развива при напълно „здрави“ хора едва вчера, като гръм от ясно небе. Освен това тяхната прогноза е по-лоша, тъй като, за разлика от пациентите с ангина, сърцата им не са имали време да се адаптират към постоянната липса на кислород и да развият необходимите странични съдове.
Как да действаме при инфаркт?
Ако имате дори и най-малка мисъл, че човек може да получи инфаркт, трябва незабавно извикай линейка. Най-важният фактор тук е времето. Колкото по-бързо можем да се отървем от кръвния съсирек и да отворим засегнатата артерия, толкова по-малка е зоната на некроза и толкова по-малка е вероятността да развием сърдечна недостатъчност в бъдеще.
Докато чакате лекарите, пациентът трябва да бъде даден дъвчете аспирин: или редовна доза от 500 mg, или, ако имате само сърдечна ниска доза, тогава 4 таблетки. Не гълтайте, а дъвчете, за да подейства по-бързо. За какво? Вече казахме, че аспиринът предотвратява агрегацията на тромбоцитите, което означава, че е необходимо да се гарантира, че поне нови групи тромбоцити не се приближават до зоната на инфаркт.
Докато чакате линейката, подгответе всички налични медицински документи, за колегите ще е по-лесно да разберат какъв пациент стои пред тях.
Не бъдете мързеливи запознайте се с бригадата. Мислите ли, че е лесно да навигирате във вашите дворове, бариери, входове, железни врати, кодове и домофони? Времето тиктака.
Възможно ли е да се даде нитроглицерин? Това е възможна опция, но, да кажем, за опитни потребители. Ако дадем нитроглицерин на човек с ниско кръвно налягане, можем да влошим ситуацията: налягането ще спадне още повече и притока на кръв към сърцето ще се влоши още повече. Ако пациентът е използвал преди това нитроглицерин, ако го понася нормално, ако кръвното му налягане е не по-ниско от 120/80 mmHg. чл., тогава можете да дадете нитроглицерин. Въпреки това, не очаквайте голям ефект от нитроглицерина по време на инфаркт.
Ако подозирате миокарден инфаркт, останете на мястото си и изчакайте линейка. Няма нужда да шофирате, няма нужда да се опитвате да стигнете сами до клиниката или болницата. Всяко допълнително натоварване може да увеличи зоната на некроза.
Няма нужда да мислите: сега ще легна малко и всичко ще мине, няма нужда да приемате алкохол „за разширяване на кръвоносните съдове“. Времето работи срещу вас.
Как да отворите артерия по време на миокарден инфаркт
Тогава съдбата на пациента е в ръцете на спешните лекари и тези хора, които ще продължат да се грижат за него. Най-важната задача е да отворите засегнатата артерия възможно най-бързо. Колкото по-бързо се отвори артерията, толкова по-добра е прогнозата.
Има два варианта за отваряне на артерията. Първият (най-добрият) е балонна ангиопластика и стентиране. В лумена на съда се монтира проводник с балон. Балонът се надува, плаката се смачква и съдът се разширява. След това на това място се поставя стент - специална метална конструкция, която ще държи съда отворен. Оптималното време, което трябва да премине от началото на болката до инсталирането на стент, е не повече от 90 минути. В големите градове това е възможно; медицинските ресурси позволяват незабавно хоспитализиране на пациента в болница, където има 24-часова коронарна служба.
Вторият начин за отваряне на артерията е разтваряне на кръвния съсирек (тромболиза). Въпреки това, той не е подходящ за всички инфаркти. Ако болницата е много далеч, някои екипи на бърза помощ могат да приложат тромболитик дори в колата на път за болницата. Но отново, тромболизата ще работи само през първите 12 часа или още по-добре през първите 6 часа.
Какво лечение е необходимо след инфаркт на миокарда?
Пациентът, претърпял инфаркт на миокарда, трябва да се третира по същия начин като пациент с ангина пекторис, но много по-отговорно, тъй като сърцето не е безкрайно: всеки нов инфаркт ни приближава към края на живота.
Да започнем с лекарствата.
- Аспирин - постоянно.
- Клопидогрел или тикагрелор - 1 година след инфаркт
- Висока доза статини - постоянно. Лекарствата се предписват независимо от нивото на холестерола. Целта тук не е да се намали холестерола, а да се стабилизират плаките.
- Бета блокери - постоянно. В този случай те се предписват не толкова за предотвратяване на пристъпи на стенокардия, колкото за предотвратяване на развитието на сърдечна недостатъчност.
- АСЕ инхибитори - постоянно, особено ако има артериална хипертония.
Позиция номер 2 в този списък е една от малкото ситуации в кардиологията (можете да ги преброите на пръстите на едната си ръка), когато се предписва лекарство за курс от 1 година. Във всички останали случаи всичките ни лекарства се пият безсрочно (да се чете цял живот), докато някой от лекарите разумно не ги отмени, замени с друг и т.н.

Може ли да има инфаркт без симптоми?
Случва се. Има инфаркти с малко симптоми, има инфаркти с нетипични симптоми и има инфаркти, които са напълно безболезнени.
Между другото, за нетипичните симптоми. Ако си спомняте анатомията в общи линии, тогава няма да бъде откритие за вас, че сърцето в гърдите „лежи“ върху диафрагмата. Така че доста често, когато долната стена на лявата камера, съседната на диафрагмата, е повредена, се появяват симптоми, които наподобяват заболяване на стомашно-чревния тракт. Понякога дори такива пациенти се откарват с линейка до операция или инфекция.
Тихите миокардни инфаркти често се срещат при пациенти със захарен диабет. Факт е, че при тежък захарен диабет нервната система е естествено засегната и предаването на болковите импулси е нарушено. Пациентът не изпитва болка. Но това не го прави по-лесно.
Но често се случва ЕКГ на пациента да показва промени, които могат да се считат за инфаркт. И ако пациентът твърди, че не е имал очевиден инфаркт (т.е. пристъп на болка, хоспитализация, реанимация), тогава в такава ситуация е необходимо да се направят изясняващи изследвания, предимно ехокардиография.
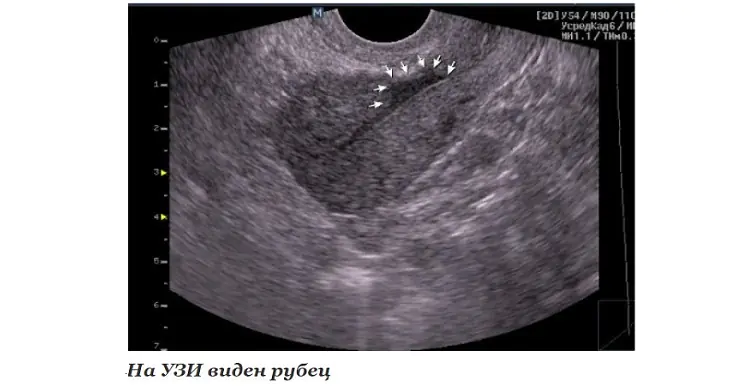
Белегът е част от съединителната тъкан, която обикновено се вижда ясно с ултразвук като част от сърцето, която изобщо не се свива или се свива много по-слабо от останалата част от миокарда.
Може ли белег след инфаркт да изчезне?
Читателите от по-старото поколение си спомнят как в края на 80-те години главният шарлатанин на целия СССР, незабравимият Анатолий Кашпировски, дава телевизионни „сеанси за едновременна игра“, а ентусиазираната публика съобщава за десетки хиляди писма за лекарства за всички възможни и немислими болести .
В същото време благодарни зрители също съобщават за „резорбция на белези след инфаркт“. В онези години, изглежда, нямах намерение да следвам медицина, но фразата се запечата в паметта ми.
Нека изпратим поздрави на телевизионните зрители от 80-те години на миналия век от 2010-те: белегът не може да се разреши, дори опитите за лечение на инфаркт със стволови клетки в 21 век не са довели до значителен успех. Но електрокардиографската следа от инфаркт, ако не е била много голяма, наистина понякога може да бъде „изтрита“. Това обаче не означава, че пациентът отново е здрав. Не, белегът в сърцето остава (вижда се на ултразвук) и все още има нужда от лечение.
Какво е микроинфаркт?
не знам В световната медицина такъв термин не съществува. Понякога под микроинфаркт се разбира нестабилна стенокардия. Това е междинно състояние между инфаркт на миокарда и остър пристъп на стенокардия. При нестабилна стенокардия се появява малка зона на тромбоза, но съдът не е напълно блокиран, кръвният поток се поддържа, което означава, че миокардът не умира. Въпреки това, нестабилната стенокардия може с право да се нарече „прединфарктно състояние“ и следователно лечението на такива пациенти включва почти целия комплекс, който обсъдихме за пациенти с инфаркт, включително задължителна коронарна ангиография и често инсталиране на стент .
Автор 
Антон Родионов, кардиолог, кандидат на медицинските науки, доцент в катедрата по факултетна терапия № 1 на Първия Московски държавен медицински университет "Сеченов"
Когато човек развие инфаркт на миокарда, кръвотокът в един или повече коронарни съдове се нарушава. Това води до дисбаланс между нуждата на миокардиоцитите от кислород и неговото снабдяване. Промените в метаболизма поради липса на хранителни вещества влошават състоянието на засегнатата тъкан. В резултат клетките на сърдечния мускул започват да некротизират и умират. На мястото на мъртвата тъкан се образува белег. В тази статия искам да говоря за механизма и възможните последици от такава „замяна“.
Механизъм на развитие
По време на развитието на остър инфаркт настъпва рязко нарушение на кръвоснабдяването на миокарда поради следните причини:
- Разкъсване на атеросклеротична плака под въздействието на рязък скок на налягането, повишена сърдечна честота и ускорение и ускорен кръвен поток през коронарните съдове.
- Запушване на кръвоносните съдове поради сгъстяване на кръвта (ускоряване на агрегацията на тромбоцитите, активиране на коагулационната система, намалена скорост на лизис на кръвния съсирек).
- Спазъм на коронарната артерия (вазоконстрикция).
Често наблюдавах пациенти, при които няколко фактора бяха идентифицирани като причина за заболяването с увреждане на миокарда. При млади пациенти вазоспазмът често е в основата на патологични нарушения, които не могат да бъдат определени след началото на лечението.
Експертен съвет
Силно препоръчвам да започнете лечение в болница веднага след остра атака, тъй като само в този случай е възможно да се ограничи по-нататъшното разпространение на некрозата и да се сведат до минимум необратимите промени в миокарда.
Изследването на хистологични проби потвърждава разрушаването на сърдечния миоцит 20 минути след развитието на исхемия. След 2-3 часа липса на кислород запасите от гликоген се изчерпват, което бележи необратимата им смърт. Заместването на миокардита с гранулационна тъкан става в рамките на 1-2 месеца.
Както показва моята практика и наблюденията на колеги, белегът на сърцето окончателно се консолидира след шест месеца от момента на появата на първите симптоми на остър инфаркт и представлява участък от груби колагенови влакна.
Класификация
Сърдечните белези могат да бъдат класифицирани според тяхното местоположение и степен на разпространение.
Те могат да бъдат разположени по протежение на коронарните съдове:
- Нарушаването на кръвотока в предната интервентрикуларна артерия води до исхемия с последваща поява на белег в областта на преградата между вентрикулите, включваща папилите и страничната стена, както и по предната повърхност и върха на лявата вентрикул.
- Инферо-задната и страничната част се засягат, когато лявата циркумфлексна коронарна артерия е блокирана.
- Проблемите с кръвоснабдяването на миокарда в дясната артерия водят до необратими промени в дясната камера и могат да засегнат задната долна част на лявата камера и септума. Но такова нарушение е изключително рядко.
Според вида на разпространение белезите могат да бъдат локални (фокални), които могат да бъдат сравнени с белег по тялото, или дифузни (множествени). Специалистите наричат втория вариант дистрофични промени в миокарда.
Как се проявява белегът?
Острият период на инфаркт се характеризира с различни клинични прояви. Основният симптом е болката, която може да бъде облекчена изключително с наркотични аналгетици и може да се наблюдава от час до 2-3 дни. Тогава синдромът на болката изчезва и започва образуването на зона на некроза, което отнема още 2-3 дни. След това идва период на заместване на засегнатата област с рехави влакна на съединителната тъкан.
Ако се използва правилната тактика на лечение, се отбелязват следните симптоми:
- развитие на компенсаторна хипертрофия;
- елиминира се нарушение на ритъма (което често придружава острия период);
- толерантността към стрес постепенно се увеличава.
Ако белег, който се появява на сърцето, пресича проводните пътища, по които се движи импулсът, се записва нарушение на проводимостта, като пълна или частична блокада.
В случай на успешно възстановяване след първичен дребноогнищен инфаркт, не забелязах значителни нарушения, свързани с функционирането на сърцето при моите пациенти.
Ако пациентите са образували голям белег или много малки, се наблюдават следните отклонения:
- диспнея;
- повишен сърдечен ритъм;
- появата на оток;
- разширяване на левите камери на сърцето;
- колебания на налягането.
Колко опасно е това?
Най-опасното е развитието на белег в резултат на широкофокални или трансмурални инфаркти, както и няколко повтарящи се нарушения в различни басейни на коронарните съдове с дифузни множествени лезии.
В случай на голяма област на увреждане или широко разпространена кардиосклероза, останалите здрави клетки не могат напълно да компенсират работата на увредените кардиомиоцити. Честотата и силата на контракциите се увеличават, за да осигурят органите и тъканите с кислород и необходими вещества.
В резултат на това се развива тахикардия, с появата й натоварването на сърцето става още по-голямо, което води до разширяване на лявата камера и предсърдието. С напредването на стагнацията на кръвта се появява в дясната страна с развитието на сърдечна недостатъчност.
Наблюдавах и друга версия на усложнението: белег на сърцето след сърдечен удар с обширни и дълбоки лезии на всички слоеве на органа предизвика образуването на аневризма поради изтъняване на стената му.
Причините за появата на такъв дефект са:
- трансмурална лезия;
- повишено кръвно налягане;
- повишено кръвно налягане вътре в вентрикула;
- прекомерна физическа активност на пациента, отказ за спазване на режима.
Аневризмата води до бързо развитие на сърдечна недостатъчност, образуване на париетален тромб и тежка стагнация в системното кръвообращение. Често се усложнява от тежки ритъмни нарушения, водещи до смърт (пароксизмална тахикардия и вентрикуларна фибрилация).
Диагностика
За да установя диагноза, провеждам проучване и изучавам медицинската история (главно включва исхемична болест на сърцето с анамнеза за инфаркт). Външният преглед обикновено разкрива увеличаване на дихателната честота, отслабване на сърдечните звуци по време на аускултация, наличие на оток и различни нарушения на ритъма. Определено ще си направя измерване на кръвното.
След това ви изпращам на следното изследване:
- общ и биохимичен кръвен тест, коагулограма (ще помогне да се определят съпътстващи заболявания, нива на холестерол и време на съсирване);
- EchoCG или ултразвук на сърцето помага да се установи наличието на локализирани или дифузни области на съединителната тъкан, ви позволява да изясните местоположението и степента на разпространение;
- ЯМР помага за визуализиране и надеждна оценка на засегнатата област;
- необходима е сцинтиграфия за определяне на дисфункционални зони на миокарда.
С помощта на ЕКГ след трансмурален и широкоогнищен инфаркт е възможно да се изясни къде се намира белегът върху болното сърце.
Определя се от наличието на Q зъбец в различни отвеждания, както може да се види в таблицата.
Локализация на слединфарктен белег в лявата камера
Съдържание
Механизмът на образуване на белег върху сърцето след инфаркт на миокарда
Причини за белези
Лечение на кардиосклероза. Стволови клетки при лечение на белези
Опасност от белези. Живот след миокарден инфаркт
Коронарната болест на сърцето е патология на сърдечно-съдовата система, чиято същност е недостатъчното снабдяване на сърдечния мускул с кислород. Това се случва поради проблеми с кръвообращението. Най-опасната последица от ИБС е миокардният инфаркт. Това е сериозно патологично състояние, при което мускулните клетки умират и впоследствие се заместват от съединителна тъкан. Областта на съединителната тъкан се нарича белег.
Механизмът на образуване на белег върху сърцето след инфаркт на миокарда
Какво провокира инфаркт на миокарда? Има няколко причини за развитието на усложнения на коронарната болест на сърцето:
- Атеросклероза на коронарните артерии. Механичното стесняване на лумена на кръвоносните съдове възниква поради наличието на атеросклеротични плаки в тях. Няма възможност за ускоряване на кръвния поток поради физически или емоционален стрес. Това води до развитие на миокарден инфаркт именно при психоемоционално или физическо пренапрежение.
- Спазъм на коронарните артерии. Прием на лекарства, хипотермия, първите часове след събуждане, емоционален стрес са фактори, които провокират вазоспазъм.
- Запушване на коронарните артерии от кръвен съсирек. Образуването на кръвен съсирек във всяка част на сърдечно-съдовата система е опасно поради отделянето на такъв съсирек с последващо запушване на съдовия лумен.
Внезапното и пълно спиране на кръвоснабдяването на област от сърдечния мускул провокира смъртта на мускулната тъкан. С течение на времето мястото на некроза се замества от съединителна тъкан. Белегът върху сърцето се нарича кардиосклероза.
Причини за белези
Основната причина за кардиосклерозата е инфаркт на миокарда. Смъртта на участък от сърдечния мускул е по същество рана, след известно време остават белези, заменени от съединителна тъкан. В допълнение към инфаркта на миокарда, като основна причина за образуване на белег върху сърцето, следните състояния могат да доведат до кардиосклероза:
- ревматизъм. Заболяване, което погрешно се счита за пост-ставна патология. Но мускулно-скелетните заболявания са само една форма на ревматизъм. Източникът на ревматизъм са мембраните на сърцето. Най-тежката форма е сърдечната. Това е патология, характеризираща се с разпространението на възпалителния процес до всички мембрани на сърцето.
- Миокардит. Състояние в резултат на инфекциозни заболявания. Бактерии, гъбички, вируси, хелминти са причинители на миокардит. Общата интоксикация на тялото по време на това заболяване провокира появата на възпалителен процес в мускулния слой. Наличието на неприятни усещания в гръдната кост след боледуване от морбили, варицела, заушка може да показва наличието на белег върху сърцето.
- Сърдечна исхемия. Влошаването на кръвоснабдяването заедно с метаболитните нарушения са провокиращи фактори за много заболявания.
В допълнение към основните причини за белези по сърцето, кардиосклерозата може да бъде провокирана и от:
- диабет;
- анемия;
- затлъстяване;
- прекомерен физически стрес;
- нарушение на метаболитните процеси.
Лечение на кардиосклероза. Стволови клетки при лечение на белези
Белегът на сърцето е състояние, което е резултат от сърдечно-съдова патология, така че лечението на кардиосклерозата включва и лечение на основното заболяване.
В допълнение към данните от електрокардиограмата, наличието на белег може да бъде показано от следните симптоми:
- диспнея;
- подуване;
- повишена умора;
- болка в гърдите;
- синкав оттенък до върха на пръстите.
Терапията за фиброза (свръхрастеж на съединителната тъкан) след инфаркт трябва да включва следните лекарства:
- ацетилсалицилова киселина;
- нитрати;
- диуретици;
- бета блокери;
- метаболити.
Изборът на лекарства трябва да се извършва изключително от лекуващия лекар. Самолечението е строго забранено. Растежът на белега продължава един месец след инфаркт. Ето защо динамичното наблюдение на пациента е много важно. При бързо влошаване на състоянието се предписва хирургично лечение. Хирургичното лечение включва трансплантация на живо сърце, байпас, отстраняване на изпъкналата част от белега и поставяне на пейсмейкър.
Съвременната медицина предлага и метод на лечение като въвеждането на стволови клетки. Въведените клетки се натрупват в увредената област на органа, замествайки клетките на съединителната тъкан с първични кардиомиобласти. Това ви позволява напълно или частично (в зависимост от тежестта на процеса) да възстановите контрактилната функция на сърдечния мускул.
Общите препоръки за белези включват спазване на специална сърдечна диета и избягване на стрес и физическа активност.
Опасност от белези. Живот след миокарден инфаркт
Какви видове белези има и защо са опасни? Опасността от белези се крие в нарушаването на контрактилитета на сърдечния мускул, което провокира развитието на сърдечна недостатъчност. Изключването на част от сърцето от работа принуждава останалата част от миокарда да се свива в усилен режим. Липсата на помощ на органа може да доведе до увреждане и повтарящи се инфаркти.
Разграничават се следните видове фиброза:
- дифузно. Разпространението на лезиите засяга цялата мускулна тъкан.
- Фокална. Отличава се с ясно местоположение в определена област на органа. Размерът е не повече от два до три кубически милиметра.
- Дифузно-фокална. Равномерно разпределение на огнищата на фиброза в целия орган. Първоначалният размер на лезиите е не повече от няколко кубични милиметра. Съществува обаче възможност за увеличаване поради сливане на лезии.
Всички пациенти, претърпели инфаркт на миокарда, се интересуват дали е възможен пълноценен живот след такова сериозно заболяване и какво може да се направи, за да се подобри качеството на живот. Продължителността на живота след инфаркт на миокарда зависи от скоростта на медицинската помощ, размера на белега и начина на живот преди заболяването. Независимо от тези фактори, има пет компонента на здраво сърце, които е важно да се спазват:
- липса на стрес;
- контрол на теглото;
- правилното хранене;
- адекватна физическа активност;
- премахване на лошите навици.
Много по-лесно е да се предотврати появата на участъци от съединителната тъкан, отколкото да се отървете от тях. Поддържането на здравословен начин на живот, внимателното внимание към вашето благополучие, здраве и навременното търсене на медицинска помощ гарантират предотвратяването на белези по сърцето.



