DANS 1928 Adolf Windaus (Adolf Windaus) a reçu le prix Nobel de chimie pour ses études sur la composition des stérols et leur relation avec les vitamines. La substance liposoluble qu’il a étudiée était la vitamine D ; cependant, l'histoire de la vitamine D et du rachitisme, tout comme sa carence, remonte en réalité à l'Antiquité, si l'on étudie attentivement les sources écrites et les œuvres d'art.
DANS 1919 Mélanby (Mellanby), menant des expériences sur des chiens utilisant du foie de morue, a été le premier à conclure que la cause du rachitisme était le manque de « facteur alimentaire auxiliaire ». Trois ans plus tard, McCollum et ses collègues ont découvert que l'huile de foie de morue, chauffée et oxydée, guérissait le rachitisme chez le rat. Le nouveau facteur a été nommé vitamine D, car il s’agissait de la quatrième vitamine découverte à cette époque.
Dans le même temps, un remède complètement différent contre le rachitisme est apparu sous forme de lumière UV. À la fin du XIXe et au début du XXe siècle, l’étiologie du rachitisme était le manque d’air frais et de soleil, ainsi que le manque d’exercice. En 1921, Hess et Unger ont observé une saisonnalité du rachitisme parallèle aux variations saisonnières du rayonnement solaire. Quoi qu’il en soit, Chick a conclu que la lumière du soleil était aussi efficace pour guérir le rachitisme que l’huile de morue.
DANS 1919 Guldchinski (Huldschinsky) est arrivé à la conclusion que la lumière artificielle du soleil peut agir sur le rachitisme avec le même succès que la lumière naturelle. En contrôlant l’alimentation et l’exposition externe aux UV, il a exposé des enfants atteints de rachitisme sévère à une lampe au mercure-quartz émettant des rayons UV et a observé une amélioration clinique et radiographique significative, notamment de nouveaux dépôts de calcium.
DANS 1925 Hesse et ses collaborateurs ont isolé le sitostérol de l'huile de graines de coton, qui n'a eu aucun effet sur le rachitisme chez le rat jusqu'à ce qu'il soit irradié par une lumière UV. Depuis la découverte que l’irradiation des aliments, en particulier du lait entier, peut conférer des propriétés anti-rachitisme, elle a conduit à d’énormes progrès en matière de santé publique et a provoqué une baisse rapide de la prévalence du rachitisme chez les enfants.
Avec une prévoyance étonnante, Hess a émis l’hypothèse que le cholestérol présent dans la peau était activé par les rayons UV et devenait antirachitique. Les étapes complètes des réactions photochimiques et thermiques dans le mécanisme de la vitamine D ont finalement été élucidées en 1955 par Velluz. La séquence exacte des étapes menant à la photoproduction de cholécalciférol cutané est décrite dans une revue de Holik en 1980.
UN) Fonctions de la vitamine D. La vitamine D régule le métabolisme du calcium et du phosphore. Son rôle principal est d'augmenter l'afflux de calcium dans la circulation sanguine en absorbant le calcium et le phosphore des intestins et en réabsorbant le calcium au niveau des reins, permettant ainsi une minéralisation osseuse et une fonction musculaire normales. Cette vitamine affecte les taux sériques de phosphatase alcaline et inhibe également la prolifération des lymphocytes T et la maturation des cellules dendritiques ainsi que ses effets sur la fonction des kératinocytes.
Une carence en vitamine D entraîne une altération de la minéralisation osseuse, qui provoque des pathologies de ramollissement osseux, notamment le rachitisme chez l'enfant et l'ostéomalacie chez l'adulte, et contribue éventuellement au développement de l'ostéoporose. Une carence peut résulter d'un apport alimentaire en vitamine combiné à une exposition solaire insuffisante, ainsi que de maladies qui limitent son absorption ou de conditions qui altèrent la conversion de la vitamine D en métabolites actifs, comme une maladie du foie ou des reins.
Les personnes les plus sujettes à de faibles niveaux de vitamine sont les personnes âgées, les résidents des hautes latitudes avec de longues périodes hivernales, les personnes obèses et toutes les personnes à peau foncée vivant sous les hautes latitudes.
La toxicité due à un excès de vitamine D peut se manifester sous forme d'hypercalciurie ou d'hypercalcémie, cette dernière provoquant une faiblesse musculaire, une léthargie, des maux de tête, de la confusion, de l'anorexie, de l'irritabilité, des nausées, des vomissements et des douleurs osseuses et peut potentiellement entraîner des complications telles que des calculs rénaux et rénaux. maladie.échec. Les effets de la toxicité chronique comprennent les symptômes ci-dessus associés à la constipation, à l'anorexie, aux crampes abdominales, à la polydipsie, à la polyurie, aux maux de dos et à l'hyperlipidémie.
Les symptômes peuvent également inclure une calcification suivie d'une hypertension et d'une arythmie cardiaque (due à une période réfractaire raccourcie). Bien que les informations sur les effets de doses élevées de vitamine D soient limitées, 10 000 UI par jour est considérée comme une limite de dose supérieure sûre pour les adultes. La dose toxique chronique pour les adultes est supérieure à 50 000 UI/jour.
Il existe deux sources principales de vitamine D : l’alimentation et la peau. Lorsqu’une vitamine est apportée de l’extérieur, via des aliments ou des additifs alimentaires, elle est absorbée dans l’intestin grêle. Les sources alimentaires naturelles riches en vitamine D comprennent certains types de poissons gras comme le saumon, le maquereau, le thon, le hareng, le poisson-chat, la morue, les sardines et les anguilles, ainsi que le beurre, la margarine, le yaourt, le foie, l'huile de foie et le jaune d'œuf, mais à Aux États-Unis du moins, la majeure partie de la vitamine D alimentaire provient d'aliments enrichis, en particulier de céréales, de lait et de jus d'orange.
Un verre de 8 onces de lait enrichi, par exemple, contient généralement 100 UI de vitamine, soit seulement une fraction de l'apport quotidien adéquat pour les adultes. Pour obtenir leur dose quotidienne de vitamine, la plupart des Américains prennent des suppléments de vitamine D, soit seuls, avec du calcium, soit dans une multivitamine.
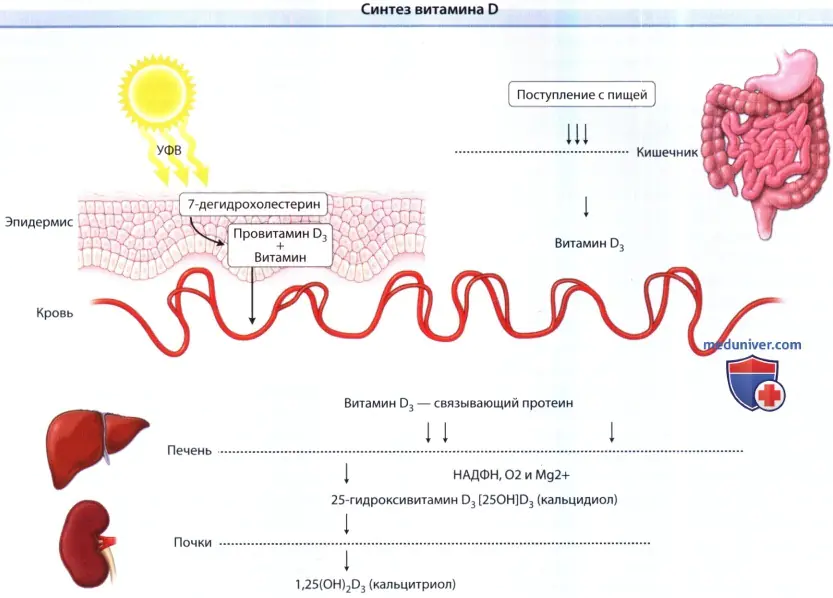
b) Biochimie de la vitamine D. Suite à l'exposition aux UVB sur la peau, le précurseur de la vitamine D3 (7-déhydrocholestérol, précurseur du cholestérol) est rapidement transformé en provitamine D3 qui, par le processus d'isomérisation, se transforme spontanément en vitamine D3 et entre dans le sang sur une protéine de liaison, combinée au D2 (érogocalciférol) et au D3 (cholécalciférol) alimentaires absorbés par les intestins. Arrivés au foie, ils subissent une hydroxylation passive dans le réticulum endoplasmique des hépatocytes, et ce processus nécessite du NADPH, O2 et Mg2+.
Le produit résultant, la 25-hydroxyvitamine D3 [25(OH)D3 (calcidiol)], s'accumule dans les hépatocytes et, si nécessaire, pénètre dans le plasma par les tubules rénaux proximaux, où il est sollicité par le 25(OH)D-1-. a-hydroxylase, une enzyme dont l'activité est augmentée par l'hormone parathyroïdienne et de faibles niveaux de PO4 2- . Chez les personnes atteintes d’une maladie rénale, la conversion de la vitamine D en sa forme active peut ne pas se produire. Après cette conversion, la 1,25-hydroxyvitamine D3 [1,25(OH)2D3 (calcitriol)] pénètre dans le sang, qui se lie à la protéine porteuse du plasma (protéine VDBP) et est transportée vers divers organes cibles.
V) Spectre d'action pour la formation de vitamine D dans la peau. Les études du spectre d'action montrent que les longueurs d'onde lumineuses les plus efficaces pour la photosynthèse de la vitamine D dans la peau se situent entre 295 et 300 nm, qui, ironiquement, sont aussi le plus souvent responsables de la photocarcinogenèse. La synthèse optimale se produit dans une bande très étroite du spectre UVB entre 295 et 300 nm, le pic d'isomérisation se produisant à 297 nm. Avec un indice UVB d'au moins 3, observé quotidiennement sous les tropiques et presque jamais sous les hautes latitudes, des quantités adéquates de vitamine D3 sont synthétisées dans la peau après 10 à 15 minutes d'exposition solaire du visage, des bras, des mains ou du dos. sans appliquer de crème solaire au moins deux fois par semaine.
À Boston, le niveau d’exposition au soleil de novembre à février n’est pas suffisant pour produire des quantités significatives de vitamine D dans la peau. L'apport d'UVB pour la synthèse de la vitamine D dépend de tous les facteurs qui déterminent l'indice UV, notamment l'heure de la journée, la couverture nuageuse, le smog, l'ombre, la réflexion des surfaces d'eau à proximité, le sable ou la neige, la latitude, l'altitude et l'heure. année. Bien entendu, des facteurs individuels jouent également un rôle, comme l'âge (la production de vitamine D diminue chez les personnes de plus de 70 ans), l'indice de masse corporelle, les vêtements et la quantité de peau exposée au soleil. Les personnes ayant des niveaux élevés de mélanine dans la peau ont besoin d’une exposition au soleil plus longue que celles ayant des niveaux plus faibles de mélanine pour synthétiser la même quantité de vitamine D.
Selon Holick, lorsque le corps entier d'une personne est exposé au soleil à raison d'une dose érythémateuse minimale, au moins 10 000 à 25 000 unités de vitamine D sont synthétisées. La production de vitamine D dans la peau se produit en quelques minutes et atteint un maximum avant même la la peau devient rose. L'exposition au soleil pendant de longues périodes n'entraîne généralement pas de toxicité par la vitamine D. Dans les 20 minutes suivant l'exposition au soleil pour les personnes à la peau claire (dans les 1 à 3 heures pour les peaux pigmentées), la concentration de précurseurs de la vitamine D produite par la peau atteint l’équilibre et l’excès de vitamine D se décompose simplement aussi rapidement qu’il est synthétisé.
Synthèse de la vitamine D : La vitamine D est synthétisée dans l'épiderme sous l'influence des UVB et est également adsorbée dans l'intestin.
Il est ensuite délivré par une protéine porteuse au foie, où il subit une 25-hydroxylation.
Le métabolite qui en résulte, le calcidiol, est la principale forme circulante de la vitamine D.
La dernière étape de synthèse se produit principalement dans les tubules proximaux des reins sous l'action de la 25(OH) D-1-α-hydroxylase, une enzyme dont l'activité est augmentée par l'hormone parathyroïdienne et de faibles niveaux de PO.4 2- .
On pense également que le processus de 1-α-hydroxylation se produit en périphérie, comme dans la peau, où la vitamine D est un promoteur de différenciation.
Les vitamines sont des substances essentielles qui pénètrent dans le corps humain avec la nourriture. Et une seule fait exception : elle est produite par les cellules de l'épiderme sous l'influence du rayonnement ultraviolet lorsqu'une personne est exposée au soleil. Quelle vitamine la peau humaine peut-elle synthétiser ? Quelles sont ses fonctions ?
Description
La peau humaine peut produire de la vitamine D. Elle régule les niveaux de calcium et de phosphore. Une quantité suffisante dans le sang favorise le bon développement des os du squelette, prévient l'apparition du rachitisme et de l'ostéoporose et réduit l'incidence du diabète, des infections respiratoires aiguës et de l'obésité.
La synthèse de la vitamine D est étudiée depuis au moins 100 ans : depuis la découverte d'un certain composant liposoluble présent dans l'huile de poisson en 1913. Son influence sur le traitement du rachitisme était colossale, ce qui a identifié l'huile de poisson comme une panacée et stimulé étude plus approfondie du composé chimique inconnu.
La classification définit la vitamine D comme liposoluble, mais il s’agit en réalité d’un stéroïde prohormonal. Il est synthétisé dans les couches de l'épiderme à partir de provitamines dont l'essentiel est constitué du cholestérol présent dans l'organisme (7-déhydrocholestérol), précurseur du cholécalciférol, et est partiellement extrait de l'alimentation (ergotérol, stigmatérol et sitostérol). L'hormone agit comme un dérivé actif de la vitamine D - 1,25 dioxycholécalciférol, ou calcitriol, qui est synthétisée par les reins à partir de provitamines produites dans la peau ou ingérées avec des aliments.
La vitamine D contient 6 formes de stéarines. Le rôle physiologique principal est joué par 2 d'entre eux :
- D2 (ergocalciférol). Synthétisé dans les plantes. Une personne le reçoit en mangeant des champignons, du lait, du poisson, et ce composé est absorbé dans les intestins avec la participation des enzymes biliaires. Si la production de bile est altérée, l'absorption de la vitamine se détériore également.
- D3 (cholécalciférol). Produit par l'épiderme humain à partir du déhydrocholestérol avec la participation de la lumière ultraviolette.
Ce sont des substances identiques, extérieurement ce sont des cristaux blancs, hautement solubles dans les solvants organiques et les graisses, stables lorsqu'ils sont exposés à des températures élevées. La forme D3 est plus importante pour l'organisme que la D2, mais souvent les notions sont généralisées et la vitamine D est évoquée de manière générale. Les deux sont considérés comme équivalents et interchangeables.
Il a été scientifiquement prouvé que la vitamine D n’exerce son effet qu’après s’être liée aux récepteurs cibles. Des récepteurs VDR similaires sont présents dans de nombreux tissus du corps humain (poumons, cellules du système immunitaire, gonades).
Les fonctions
L'effet spécifique d'un composé chimique tel que la vitamine D est de maintenir le niveau de calcium dans le sérum sanguin, en régulant l'absorption du calcium et du phosphore provenant des intestins ou du tissu osseux. Il favorise l'accumulation du premier macronutriment dans les os, empêchant ainsi leur ramollissement.
La vitamine D est une sorte de « bouton de signal » qui déclenche une réponse physiologique aux changements des niveaux de calcium dans le sang. Dans les intestins, il stimule la production de la protéine porteuse du macronutriment, et dans le tissu rénal et les muscles, il stimule la réabsorption des ions Ca++.
De plus en plus de preuves s'accumulent selon lesquelles, en plus de la fonction squelettique classique, le 1,25 dioxycholécalciférol remplit de nombreuses autres fonctions :
- Il stimule la production d'une substance active par les macrophages - la cathélicidine, qui possède des propriétés antivirales, antibactériennes et antifongiques.
- Régule la division et la différenciation des cellules immunitaires.
- Contrôle le processus de création d’une barrière antibactérienne cutanée, une réponse immunitaire innée de la peau aux attaques de micro-organismes extérieurs.
Un grand nombre de récepteurs VDR ont été retrouvés dans le cerveau, notamment dans les zones responsables des propriétés cognitives (thalamus, cortex). Une dépendance proportionnelle de la probabilité de développer des troubles cognitifs au niveau de la forme active de vitamine D dans le sang a été révélée. Cela est particulièrement vrai pour les personnes âgées, qui courent pour cette raison un risque accru de développer la maladie d'Alzheimer, la démence sénile et la dépression. De plus, avec l’âge, la capacité de la peau à synthétiser le cholécalciférol diminue considérablement, ce qui peut conduire à une hypovitaminose D.
Les préparations de cholécalciférol font partie du traitement thérapeutique de la sclérose en plaques, car ce composé chimique participe à la régénération des gaines protectrices des fibres nerveuses.
La contribution du calcitriol à la fonction reproductrice est importante. Il intervient dans la liaison entre l'embryon et l'endomètre. De plus, des récepteurs de vitamines sont présents dans les ovaires, les trompes de Fallope et le placenta. Au stade de la planification de la grossesse et de l'infertilité, il est important d'identifier et de corriger une éventuelle carence en vitamine D.
La relation de cause à effet entre le niveau de vitamine D dans l'organisme et une altération de la sécrétion d'insuline, la probabilité de développer un diabète de type 2, l'obésité, l'hypertension artérielle et un infarctus du myocarde a été scientifiquement confirmée.
Les effets « non calciques » de la vitamine D incluent également l’inhibition de la division cellulaire et la stimulation de la différenciation cellulaire. La vitamine D de la peau participe activement au processus de renouvellement de ses éléments cellulaires, à la formation de la couche cornée, tout en supprimant simultanément l'hyperprolifération. Il joue également un certain rôle dans le développement de certains types de carcinomes et de pathologies auto-immunes.
La quantité de vitamine est normale
La quantité de vitamine D est mesurée en microgrammes (mcg) ou en unités internationales (UI) :
Les femmes enceintes et allaitantes ont des valeurs quotidiennes plus élevées.
Compte tenu des multiples fonctions non calcémiques de ce composé, les posologies moyennes sont susceptibles d'être révisées dans le futur. De plus, une hypovitaminose D répandue est détectée dans le monde, associée à la situation environnementale et à une diminution de la qualité de vie.
Sources
Il existe 3 sources connues de vitamine D : les aliments, les compléments alimentaires spéciaux et les rayons UV. Examinons-les plus en détail.
Ultra-violet
Au milieu du XVIIe siècle, le scientifique Glisson a remarqué que l'incidence du rachitisme chez les enfants (nourrissons) des agriculteurs était beaucoup plus élevée dans les régions de haute montagne. La plupart du temps, ils ne voient pas le soleil et restent à l’intérieur, se cachant de la pluie et du froid. Dans le même temps, leur alimentation contenait une quantité suffisante de beurre, de lait et de viande.
Presque toutes les personnes reconstituent leurs réserves de vitamine D (plus de 90 %) grâce à l’exposition aux rayons ultraviolets. Sous l'influence du rayonnement UV, les réactions suivantes se produisent :
- Dans l'épiderme, la prévitamine D3 est transformée en provitamine D3.
- De plus, par thermoisomérisation, il est converti en cholécalciférol (forme D3) et pénètre dans les vaisseaux cutanés et dans la circulation sanguine générale.
La longueur d'onde effective sous laquelle ce processus se produit dans l'épiderme humain couvre la plage spectrale de 255 à 330 nm avec une valeur moyenne de 295 nm.
Il est intéressant de noter que ces rayons atteignent la surface de la Terre précisément pendant la période où les experts ne recommandent pas de bronzer (de 11h00 à 15h00). Cependant, une exposition au soleil pendant seulement 15 à 20 minutes suffit pour que 250 mcg de vitamine cholécalciférol (quantité sous-érythémateuse) soient synthétisés dans la peau. À condition qu’il y ait une quantité suffisante de rayonnement ultraviolet, les besoins de l’organisme en ce composé chimique sont entièrement couverts.
Le développement d’une carence en vitamine D est rare. Elle est principalement touchée par les habitants du Grand Nord, où la nuit polaire dure plusieurs mois, ou par les nourrissons. La carence en vitamines se développe principalement pendant la période automne-hiver.
La production de cholécalciférol dépend de certains facteurs :
Plus une personne est âgée, plus la capacité de sa peau à synthétiser le cholécalciférol est faible.
Nutrition
L’alimentation n’est qu’une source mineure de vitamine D, puisque notre alimentation, quelle qu’elle soit, est presque toujours pauvre en teneur.
Ce composé chimique est présent dans le lait, l’huile de poisson, les œufs, les orties et le persil. Cependant, comme le montre la pratique, même les produits ci-dessus peuvent contenir seulement de petites quantités de ce composé et de telles doses ne sont pas en mesure d'éliminer le besoin humain :
Compléments alimentaires
Dans de nombreux pays, l’alimentation comprend des aliments artificiellement enrichis en vitamine D : jus, céréales, pain, lait et dérivés. De plus, il existe un certain nombre de médicaments contenant de la vitamine D (complexes multivitaminés et suppléments nutritionnels). Vous ne devez prendre ce remède que sur recommandation d'un spécialiste.
Les compléments nutritionnels sont disponibles sous forme de suspensions, gélules, comprimés (par exemple Calcefediol, Ergocalciférol, Cholécalciférol). Il n'est pas conseillé de combiner l'utilisation de tels médicaments avec une exposition active au soleil - des symptômes d'hypervitaminose peuvent se développer (toxicose, soif, constipation, perte de poids).
L’important est que la carence en vitamine D ne peut pas être corrigée instantanément ; c’est un processus long et difficile. Par conséquent, n'allez pas à l'extrême, ne négligez pas les bains de soleil et les promenades au grand air. N'oubliez pas que les vitres et les murs constituent une barrière insurmontable contre les rayons ultraviolets.
La peau est le plus grand organe du corps humain et constitue un test décisif pour l’état général de l’organisme tout entier. Il peut être utilisé pour juger de la présence de dysfonctionnements et de maladies, d'un manque de minéraux et de vitamines. En particulier, une peau terne avec de nombreux foyers inflammatoires peut indiquer une hypovitaminose, assez courante dans notre pays froid. Même en été, pendant la saison de jardinage, avec la nourriture, nous ne recevons que 20 à 30 % des vitamines nécessaires, et beaucoup moins entre l'automne et le printemps, nous ne pouvons donc pas nous passer d'une « alimentation » supplémentaire. Voyons comment le manque de vitamines affecte l'apparence et la santé de la peau, en quoi les vitamines naturelles diffèrent des analogues synthétiques, quels sont les complexes de levures naturelles et quels sont leurs bienfaits pour la peau.
Il est important de savoir que vous ne pouvez pas stocker de vitamines pour une utilisation future - elles ne sont pas stockées dans les tissus en tant que réserves. Le corps lui-même ne synthétise que deux vitamines D et K, et même en petites quantités. Or, pour fonctionner normalement, nous avons besoin d'au moins 13 vitamines, et nous ne pouvons les obtenir que de l'extérieur, par le biais de nourriture ou de médicaments. Lorsque les vitamines pénètrent dans l'organisme, elles sont consommées extrêmement rapidement et les vitamines hydrosolubles (C, P, PP, groupe B) sont excrétées avec le liquide en quelques jours. Il est donc nécessaire de constamment reconstituer vos « bacs à vitamines ».
Comment reconnaître l'hypovitaminose : symptômes cutanés
Acné (acné). L'acné résulte d'une production accrue de sébum, d'un blocage et d'une inflammation ultérieure des glandes sébacées. Les principales raisons sont des troubles métaboliques dus à des déséquilibres hormonaux, une prédisposition génétique, des maladies infectieuses et chroniques, une carence en vitamines et micro-éléments. En cas de lésions cutanées graves sur le visage et/ou le corps, il n'est pas utile de traiter uniquement avec des vitamines. En raison du grand « bouquet » de raisons, un médecin doit diagnostiquer une hypovitaminose. De plus, le spécialiste déterminera la carence d'un élément ou d'un groupe de vitamines spécifique.
Peau sèche. La desquamation et même les gerçures de la peau sont causées par la déshydratation et le manque de sébum (également dus à un mauvais fonctionnement des glandes sébacées). La violation de l'équilibre eau-sel est due à des dysfonctionnements des reins et à des maladies du système nerveux central. La vitamine D est responsable de la régulation de la fonction rénale ; les vitamines B6 et B12 sont nécessaires au fonctionnement normal du système nerveux central.
Rosacée (rosacée). Une rougeur vive de la peau avec des tubercules enflammés est due au fait que les vaisseaux sanguins de la zone du visage deviennent très sensibles aux irritants externes. La cause principale de la maladie est considérée comme la photodégradation des vitamines A et C - les éléments bénéfiques se décomposent sous l'influence du rayonnement ultraviolet, en cas de manque de nutrition, le tissu collagène est détruit et les vaisseaux voisins deviennent enflammés. Le mécanisme n'est pas entièrement compris, mais les médecins notent que c'est un apport à long terme en vitamines A et C qui améliore l'état de la peau rougie et rétablit le fonctionnement des vaisseaux sanguins.
Pigmentation. Le principal pigment du corps humain est la protéine mélanine ; la couleur de la peau dépend de sa quantité et de sa répartition. En cas d'accumulation excessive de pigment, des taches sombres apparaissent ; en cas de carence, une hypopigmentation se développe sous forme de zones claires. Les coupables sont les radicaux libres, qui perturbent le fonctionnement des mélanocytes (les cellules qui produisent la mélanine). Les vitamines antioxydantes A, C, E, ainsi que les oligo-éléments sélénium, zinc, cuivre, manganèse lient les radicaux libres et restaurent le fonctionnement des mélanocytes. En prenant des complexes vitamino-minéraux à effet antioxydant, il est possible d'atténuer le contraste entre les zones saines et abîmées de la peau et même de se débarrasser complètement des taches de vieillesse.
Comment soigner la peau : vitamines synthétiques ou naturelles ?
Une alimentation équilibrée avec des légumes frais, des fruits et des herbes est une bonne chose, mais au cours des dernières décennies, la quantité de vitamines et de minéraux dans les aliments a considérablement diminué. Par exemple, depuis le milieu des années 1960, la teneur en vitamine A des oranges et des pommes a triplé (données de l'Institut de nutrition de l'Académie russe des sciences médicales), c'est-à-dire qu'aujourd'hui, vous devez manger trois fruits au lieu d'un. afin de délivrer la dose quotidienne de rétinol à l'organisme. De plus, la quantité d'éléments actifs diminue pendant le stockage - au début du printemps, les légumes, les fruits et les légumes-racines perdent au moins 30 % de leurs vitamines et les légumes verts en perdent 60 % en une seule journée.
Pour combler la carence, on se rend en pharmacie pour des multivitamines synthétiques, dont les substances actives conservent leurs propriétés jusqu'à la date de péremption. Cependant, certains chercheurs qualifient les médicaments artificiels de « factices ». L'argument principal est la composition chimique différente des substances synthétiques et naturelles. En effet, les laboratoires pharmaceutiques ne reproduisent que partiellement les formules de vitamines, alors que pour une absorption complète, l'ensemble des composants est nécessaire. Par exemple, la vitamine C orange contient sept isomères de l’acide ascorbique, tandis que la version synthétique n’en contient qu’un seul. La situation est la même avec la vitamine E : sur huit tocophérols naturels, un seul est reproduit en laboratoire. En conséquence, même les vitamines synthétiques les plus « connues » sont absorbées à hauteur de 15 % maximum. Les sociétés pharmaceutiques ne sont pas du tout préoccupées par cet état de fait : il existe des technologies pour la synthèse de formules complètes, mais le processus coûteux n'est tout simplement pas rentable.
La théorie de l'inutilité des vitamines synthétiques est discutée en détail dans le livre « Vitaminologie ». De plus, l'auteur Katherine Price considère les drogues artificielles comme dangereuses : selon ses recherches, la vitamine A est synthétisée à l'aide d'acétone et de formaldéhyde, la B1 est libérée par le goudron de houille et le PP par les fibres de nylon. Les partisans des produits synthétiques soutiennent que de nombreuses vitamines sont obtenues à partir de produits naturels - par exemple, le PP de la peau d'orange et le B12 de bactéries similaires à la microflore de l'intestin humain. Mais, en règle générale, les composants isolés des produits naturels sont l'apanage de complexes coûteux de marques connues.
Et pourtant, il est possible de traiter la peau contre l'hypovitaminose sans payer trop cher et sans compter sur l'honnêteté des fabricants. La nature elle-même contient un complexe 100 % naturel de vitamines et de minéraux : la levure de bière. La levure présente également un avantage par rapport aux fruits et légumes frais : comme les produits synthétiques, ses composants restent actifs longtemps.
Complexes de levures – la beauté de l’intérieur
La levure est une masse de champignons microscopiques unicellulaires. Ces champignons vivent presque partout : dans la nourriture, les boissons, l'air - on peut dire qu'ils sont toujours à proximité. Plus de la moitié de la levure est constituée de protéines complètes, c'est-à-dire qu'elle constitue une source d'acides aminés facilement digestibles. Il contient également des graisses, des glucides et de l'ARN (acide ribonucléique), qui préviennent la destruction des cellules vivantes et le vieillissement prématuré de l'organisme. Quant aux vitamines, la levure est l’accumulateur naturel le plus précieux de vitamines B et de vitamine PP. Ils contiennent également des vitamines D, K, H, E et des minéraux - calcium, magnésium, chrome, potassium, zinc, phosphore, fer et bien d'autres. Il existe des éléments utiles pour tous les organes et tissus humains, y compris les « composants de la beauté » : la peau, les cheveux, les ongles.
À des fins médicinales et à des fins de prévention sanitaire, la levure de bière sèche est généralement utilisée (cette forme est pratique pour la fabrication de comprimés). Les opposants aux traitements à base de levures affirment que les pilules sont inutiles car elles sont fabriquées à partir de cultures de levures « mortes ». En effet, il n'y a pas de champignon vivant dans la levure sèche, mais c'est précisément son principal intérêt. Au cours du processus de fabrication, les champignons vivants sont inactivés, après quoi la levure perd sa capacité de fermentation et ne provoque pas de troubles du tube digestif. De plus, lorsque la coquille est partiellement détruite, le biocomplexe fongique devient accessible au maximum et est absorbé à 100 % par l'organisme. Un autre mythe veut que la levure augmente le poids. En fait, le dicton « grandit à pas de géant » concerne le pain, pas une personne. Le champignon ne provoque pas de perturbations hormonales, mais normalise plutôt le métabolisme. Lorsque le corps revient à la normale, la fonction intestinale s'améliore et, par conséquent, l'appétit augmente - manger sans mesure peut vous donner des kilos en trop, mais la levure n'en est pas directement responsable.
Levure enrichie en soufre : un maximum de bienfaits pour la peau
Étant donné que la levure est facilement digestible, d'autres microéléments bénéfiques, tels que le soufre, peuvent être apportés au corps en même temps. Minéral de beauté reconnu, il combat efficacement le vieillissement cutané : il simule la synthèse de kératine et de collagène naturels, rendant la peau ferme et élastique. De plus, le soufre normalise le fonctionnement des glandes sébacées, éliminant ainsi les causes mêmes de la peau sèche et de l'acné.
Naturellement, la levure de bière, même associée au soufre, n’est pas une pilule miracle. Pour obtenir un résultat visible, quelques comprimés ne suffisent pas. Tous les médicaments améliorant la santé doivent être pris en cures prolongées conformément aux instructions du fabricant. Pour plus d'effet, la prise de comprimés peut être associée à des traitements externes spécialisés, qui font souvent partie de la même gamme de produits avec la levure : mousses, crèmes, lotions.
Évitez les contrefaçons
Hélas, les multivitamines et les complexes de levure sont contrefaits au même titre que les médicaments populaires. Au mieux, vous obtiendrez de la craie ordinaire, au pire des produits chimiques toxiques. Pour éviter de vous procurer un produit « factice » ou dangereux, achetez des vitamines et de la levure en pharmacie, sur les sites Internet des marques et dans les grandes boutiques en ligne spécialisées.