EM 1928 Adolf Windaus (Adolf Windaus) recebeu o Prêmio Nobel de Química por seus estudos sobre a composição dos esteróis e sua relação com as vitaminas. A substância lipossolúvel que ele estudou foi a vitamina D; entretanto, a história da vitamina D e do raquitismo, como sua deficiência, na verdade remonta à antiguidade, se você estudar cuidadosamente fontes escritas e obras de arte.
EM Melanby de 1919 (Mellanby), conduzindo experimentos em cães utilizando fígado de bacalhau, foi o primeiro a concluir que a causa do raquitismo era a falta de “fator dietético auxiliar”. Três anos depois, McCollum et al., descobriram que o óleo de fígado de bacalhau, quando aquecido e oxidado, curava o raquitismo em ratos. O novo fator foi batizado de vitamina D, por ser a quarta vitamina descoberta até então.
Ao mesmo tempo, uma cura completamente diferente para o raquitismo apareceu na forma de luz ultravioleta. No final do século XIX e início do século XX, a etiologia do raquitismo era a falta de ar fresco e luz solar, bem como a falta de exercício. Em 1921, Hess e Unger observaram uma sazonalidade no raquitismo paralela às variações sazonais na radiação solar. Independentemente disso, Chick concluiu que a luz solar era tão eficaz na cura do raquitismo quanto o óleo de bacalhau.
EM 1919 Guldshinsky (Huldschinsky) chegou à conclusão de que a luz solar artificial pode agir sobre o raquitismo com o mesmo sucesso que a luz natural. Ao controlar a dieta e a exposição externa aos raios UV, ele expôs crianças com raquitismo grave a uma lâmpada de mercúrio-quartzo que emitia raios UV e observou melhora clínica e radiográfica significativa, incluindo depósitos recentes de cálcio.
EM 1925 Hess e seus colaboradores isolaram o sitosterol do óleo de semente de algodão, que não teve efeito sobre o raquitismo em ratos até ser irradiado com luz ultravioleta. Desde a descoberta de que a irradiação de alimentos, especialmente do leite integral, pode conferir propriedades anti-raquitismo, levou a enormes avanços na saúde pública e causou um rápido declínio na prevalência de raquitismo em crianças.
Com incrível previsão, Hess levantou a hipótese de que o colesterol na pele foi ativado pela radiação UV e se tornou anti-raquítico. As etapas completas da reação fotoquímica e térmica no mecanismo da vitamina D foram finalmente elucidadas em 1955 por Velluz. A sequência exata de etapas que levam à fotoprodução do colecalciferol cutâneo é descrita em uma revisão de Holik em 1980.
A) Funções da vitamina D. A vitamina D regula o metabolismo do cálcio e do fósforo. A sua principal função é aumentar o influxo de cálcio na corrente sanguínea, absorvendo o cálcio e o fósforo dos intestinos e reabsorvendo o cálcio nos rins, permitindo a mineralização óssea normal e a função muscular. Esta vitamina afeta os níveis séricos de fosfatase alcalina e também inibe a proliferação de células T e a maturação de células dendríticas, juntamente com efeitos na função dos queratinócitos.
A deficiência de vitamina D leva à mineralização óssea prejudicada, o que causa patologias de amolecimento ósseo, em particular raquitismo em crianças e osteomalácia em adultos, e possivelmente contribui para o desenvolvimento da osteoporose. A deficiência pode resultar da ingestão alimentar da vitamina combinada com exposição solar inadequada, bem como de doenças que limitam sua absorção ou condições que prejudicam a conversão da vitamina D em metabólitos ativos, como doenças hepáticas ou renais.
Os mais propensos a baixos níveis da vitamina são os idosos, residentes em latitudes elevadas com longos períodos de inverno, indivíduos obesos e todas as pessoas com pigmentação da pele escura que vivem em latitudes elevadas.
A toxicidade devido ao excesso de vitamina D pode manifestar-se sob a forma de hipercalciúria ou hipercalcemia, esta última causando fraqueza muscular, letargia, dor de cabeça, confusão, anorexia, irritabilidade, náuseas, vómitos e dores ósseas e pode potencialmente levar a complicações como pedras nos rins e problemas renais. doença.falha. Os efeitos da toxicidade crónica incluem os sintomas acima em combinação com obstipação, anorexia, cólicas abdominais, polidipsia, poliúria, dor nas costas e hiperlipidemia.
Os sintomas também podem incluir calcificação seguida de hipertensão e arritmia cardíaca (devido a um período refratário reduzido). Embora as informações sobre os efeitos de altas doses de vitamina D sejam limitadas, 10.000 UI por dia é considerado um limite superior de dose seguro para adultos. A dose tóxica crônica para adultos é superior a 50.000 UI/dia.
Existem duas fontes principais de vitamina D: alimentos e pele. Quando uma vitamina é fornecida externamente, por meio de alimentos ou aditivos alimentares, ela é absorvida no intestino delgado. As fontes naturais de alimentos ricos em vitamina D incluem certos tipos de peixes gordurosos, como salmão, cavala, atum, arenque, bagre, bacalhau, sardinha e enguia, bem como manteiga, margarina, iogurte, fígado, óleo de fígado e gema de ovo, mas em Pelo menos nos Estados Unidos, a maior parte da vitamina D na dieta vem de alimentos fortificados, especialmente cereais, leite e suco de laranja.
Um copo de 240 ml de leite fortificado, por exemplo, normalmente contém 100 UI da vitamina, apenas uma fração da ingestão diária adequada para adultos. Para obter a dose diária da vitamina, a maioria dos americanos toma suplementos de vitamina D, isoladamente, com cálcio ou em um multivitamínico.
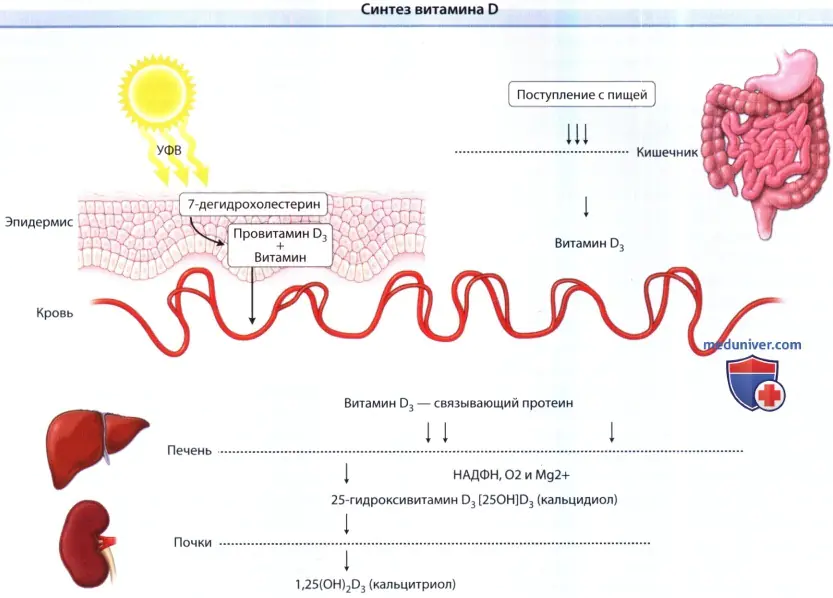
b) Bioquímica da vitamina D. Como resultado da exposição aos UVB na pele, o precursor da vitamina D3 (7-dehidrocolesterol, precursor do colesterol) é rapidamente convertido em pró-vitamina D3, que, através do processo de isomerização, é espontaneamente transformada em vitamina D3 e entra no sangue em uma proteína de ligação, combinando-se com D2 (erogocalciferol) e D3 (colecalciferol) da dieta absorvidos pelos intestinos. Chegando ao fígado, sofrem hidroxilação passiva no retículo endoplasmático dos hepatócitos, e esse processo requer NADPH, O2 e Mg2+.
O produto resultante, 25-hidroxivitamina D3 [25(OH)D3 (calcidiol)], acumula-se nos hepatócitos e, conforme necessário, entra no plasma através dos túbulos renais proximais, onde é influenciado pela 25(OH)D-1- a-hidroxilase, uma enzima cuja atividade é aumentada pelo hormônio da paratireóide e baixos níveis de PO4 2-. Em pessoas com doença renal, a conversão da vitamina D na sua forma ativa pode não ocorrer. Após esta conversão, a 1,25-hidroxivitamina D3 [1,25(OH)2D3 (calcitriol)] entra no sangue, que se liga à proteína transportadora no plasma (proteína VDBP) e é transportada para vários órgãos-alvo.
V) Espectro de ação para formação de vitamina D na pele. Estudos do espectro de acção mostram que os comprimentos de onda da luz mais eficazes para a fotossíntese da vitamina D na pele estão entre 295 e 300 nm, que, ironicamente, são também mais frequentemente responsáveis pela fotocarcinogénese. A síntese ideal ocorre numa banda muito estreita do espectro UVB entre 295 e 300 nm, com o pico de isomerização ocorrendo em 297 nm. Com um índice UVB de pelo menos 3, observado diariamente nos trópicos e quase nunca em altas latitudes, quantidades adequadas de vitamina D3 são sintetizadas na pele após 10-15 minutos de exposição solar do rosto, braços, mãos ou costas. sem aplicar protetor solar pelo menos duas vezes por semana.
Em Boston, o nível de exposição solar de novembro a fevereiro não é suficiente para produzir quantidades significativas de vitamina D na pele. O fornecimento de UVB para a síntese de vitamina D depende de todos os fatores que determinam o índice UV, incluindo hora do dia, cobertura de nuvens, poluição atmosférica, sombra, reflexo de superfícies de água próximas, areia ou neve, latitude, altitude e hora. ano. É claro que fatores individuais também desempenham um papel, como a idade (a produção de vitamina D diminui em pessoas com mais de 70 anos), o índice de massa corporal, o vestuário e a quantidade de pele exposta ao sol. Indivíduos com altos níveis de melanina na pele precisam de maior exposição ao sol do que aqueles com níveis mais baixos de melanina para sintetizar a mesma quantidade de vitamina D.
De acordo com Holick, quando todo o corpo de uma pessoa é exposto à luz solar na quantidade de uma dose eritemal mínima, são sintetizadas pelo menos 10.000-25.000 unidades de vitamina D. A produção de vitamina D na pele ocorre em minutos e atinge o máximo antes mesmo do a pele fica rosada. A exposição ao sol por longos períodos de tempo geralmente não resulta em toxicidade da vitamina D. Dentro de 20 minutos após a exposição ao sol em indivíduos de pele clara (dentro de 1-3 horas no caso de pele pigmentada), a concentração de precursores de vitamina D produzidos pela pele atinge o equilíbrio e o excesso de vitamina D simplesmente se decompõe tão rapidamente quanto é sintetizado.
Síntese de vitamina D: A vitamina D é sintetizada na epiderme sob a influência dos UVB e também é adsorvida no intestino.
Em seguida, é entregue por uma proteína transportadora ao fígado, onde sofre 25-hidroxilação.
O metabólito resultante, calcidiol, é a principal forma circulante de vitamina D.
A última etapa da síntese ocorre principalmente nos túbulos proximais dos rins sob a ação da 25(OH) D-1-α-hidroxilase, enzima cuja atividade é aumentada pelo hormônio da paratireóide e baixos níveis de PO4 2- .
Acredita-se que o processo de 1-α-hidroxilação também ocorra na periferia, como na pele, onde a vitamina D é um promotor de diferenciação.
As vitaminas são substâncias essenciais que entram no corpo humano com os alimentos. E apenas uma exceção é produzida pelas células epidérmicas sob a influência da radiação ultravioleta quando uma pessoa está exposta ao sol. Que vitamina a pele humana pode sintetizar? Quais são suas funções?
Descrição
A pele humana pode produzir vitamina D. Ela regula os níveis de cálcio e fósforo. Uma quantidade suficiente no sangue promove o desenvolvimento adequado dos ossos esqueléticos, previne a ocorrência de raquitismo e osteoporose e reduz a incidência de diabetes, infecções respiratórias agudas e obesidade.
A síntese da vitamina D é estudada há pelo menos 100 anos: desde a descoberta de um determinado componente lipossolúvel encontrado no óleo de peixe em 1913. Sua influência no tratamento do raquitismo foi colossal, o que identificou o óleo de peixe como uma panacéia e estimulou estudo mais aprofundado do composto químico desconhecido.
A classificação define a vitamina D como solúvel em gordura, mas na verdade é um esteróide pró-hormonal. É sintetizado nas camadas da epiderme a partir de pró-vitaminas, cuja maior parte é formada a partir do colesterol presente no organismo (7-deidrocolesterol), precursor do colecalciferol, e é parcialmente extraído dos alimentos (ergoterol, estigmaterol e sitosterol). O derivado ativo da vitamina D, 1,25 dioxicolecalciferol, ou calcitriol, atua como um hormônio sintetizado pelos rins a partir de pró-vitaminas produzidas na pele ou fornecidas com os alimentos.
A vitamina D contém 6 formas de estearinas. O principal papel fisiológico é desempenhado por 2 deles:
- D2 (ergocalciferol). Sintetizado em plantas. Uma pessoa recebe comendo cogumelos, leite, peixe, e esse composto é absorvido no intestino com a participação de enzimas biliares. Se a produção de bile for prejudicada, a absorção da vitamina também se deteriora.
- D3 (colecalciferol). Produzido pela epiderme humana a partir do desidrocolesterol com participação da luz ultravioleta.
São substâncias idênticas, externamente são cristais brancos, altamente solúveis em solventes orgânicos e gorduras, estáveis quando expostos a altas temperaturas. A forma D3 é mais importante para o corpo do que a D2, mas muitas vezes os conceitos são generalizados e a vitamina D é mencionada em geral. Ambos são considerados equivalentes e intercambiáveis.
Está cientificamente comprovado que a vitamina D exerce seu efeito somente após se ligar aos receptores alvo. Receptores VDR semelhantes estão presentes em muitos tecidos do corpo humano (pulmões, células do sistema imunológico, gônadas).
Funções
O efeito específico de um composto químico como a vitamina D é manter o nível de cálcio no soro sanguíneo, regulando a absorção de cálcio e fósforo do intestino ou do tecido ósseo. Promove o acúmulo do primeiro macronutriente nos ossos, evitando assim o seu amolecimento.
A vitamina D é uma espécie de “botão de sinalização” que desencadeia uma resposta fisiológica às alterações nos níveis de cálcio na corrente sanguínea. No intestino estimula a produção da proteína transportadora do macronutriente, e no tecido renal e muscular estimula a reabsorção de íons Ca++.
Cada vez mais evidências estão se acumulando de que, além da função esquelética clássica, o 1,25 dioxicolecalciferol desempenha muitas outras funções:
- Estimula a produção de uma substância ativa pelos macrófagos - a catelicidina, que possui propriedades antivirais, antibacterianas e antifúngicas.
- Regula a divisão e diferenciação das células imunológicas.
- Controla o processo de criação de uma barreira antibacteriana na pele, uma resposta imunológica inata da pele ao ataque de microorganismos externos.
Um grande número de receptores VDR foi encontrado no cérebro, especialmente em áreas responsáveis pelas propriedades cognitivas (tálamo, córtex). Foi revelada uma dependência proporcional da probabilidade de desenvolver comprometimento cognitivo do nível da forma ativa da vitamina D no sangue. Isto é especialmente verdadeiro para os idosos, que por esta razão têm um risco aumentado de desenvolver a doença de Alzheimer, demência senil e depressão. Além disso, com a idade, a capacidade da pele de sintetizar o colecalciferol diminui significativamente, o que pode levar à hipovitaminose D.
As preparações de colecalciferol estão incluídas no curso terapêutico do tratamento da esclerose múltipla, uma vez que este composto químico está envolvido na regeneração das bainhas protetoras das fibras nervosas.
A contribuição do calcitriol para a função reprodutiva é importante. Está envolvido na conexão entre o embrião e o endométrio. Além disso, os receptores de vitaminas estão presentes nos ovários, nas trompas de falópio e na placenta. Na fase de planejamento da gravidez e infertilidade, é importante identificar e corrigir uma possível deficiência de vitamina D.
A relação de causa e efeito entre o nível de vitamina D no organismo e a secreção prejudicada de insulina, a probabilidade de desenvolver diabetes tipo 2, obesidade, hipertensão arterial e infarto do miocárdio foi confirmada cientificamente.
Os efeitos “não-cálcio” da vitamina D também incluem a inibição da divisão celular e a estimulação da diferenciação celular. A vitamina D na pele está ativamente envolvida no processo de renovação dos seus elementos celulares, na formação do estrato córneo, ao mesmo tempo que suprime a hiperproliferação. Também desempenha um certo papel no desenvolvimento de certos tipos de carcinomas e patologias autoimunes.
A quantidade de vitamina é normal
A quantidade de vitamina D é medida em microgramas (mcg) ou unidades internacionais (UI):
Mulheres grávidas e lactantes apresentam valores diários mais elevados.
Dadas as múltiplas funções não calcêmicas deste composto, é provável que as dosagens médias sejam revisadas no futuro. Além disso, é detectada hipovitaminose D generalizada no mundo, associada à situação ambiental e à diminuição da qualidade de vida.
Fontes
Existem 3 fontes conhecidas de vitamina D: alimentos, suplementos dietéticos especiais e radiação UV. Vamos examiná-los com mais detalhes.
Ultravioleta
Em meados do século XVII, o cientista Glisson observou que a incidência de raquitismo entre crianças (bebés) de agricultores era muito maior nas zonas de alta montanha. Eles não veem o sol na maior parte do tempo e ficam dentro de casa, escondendo-se do tempo chuvoso e frio. Ao mesmo tempo, recebiam quantidade suficiente de manteiga, leite e carne em sua dieta.
Quase todas as pessoas reabastecem as suas reservas de vitamina D (mais de 90%) através da exposição à luz ultravioleta. Sob a influência da radiação UV ocorrem as seguintes reações:
- Na epiderme, a pré-vitamina D3 é convertida em provitamina D3.
- Além disso, por meio da termoisomerização, é convertido em colecalciferol (forma D3) e entra nos vasos da pele e na corrente sanguínea geral.
O comprimento de onda efetivo sob o qual esse processo ocorre na epiderme humana cobre a faixa espectral de 255–330 nm com um valor médio de 295 nm.
Curiosamente, esses raios atingem a superfície da Terra precisamente durante o período em que os especialistas não recomendam banhos de sol (das 11h00 às 15h00). No entanto, a exposição ao sol por apenas 15 a 20 minutos é suficiente para que 250 mcg da vitamina colecalciferol (quantidade suberitemal) sejam sintetizados na pele. Desde que haja uma quantidade suficiente de radiação ultravioleta, as necessidades do corpo por este composto químico são completamente atendidas.
O desenvolvimento de deficiência de vitamina D é incomum. É afetado principalmente por moradores do Extremo Norte, onde a noite polar dura muitos meses, ou por bebês. A deficiência de vitaminas se desenvolve principalmente no período outono-inverno.
A produção de colecalciferol depende de alguns fatores:
Quanto mais velha a pessoa, menor a capacidade da sua pele de sintetizar o colecalciferol.
Nutrição
A alimentação é apenas uma pequena fonte de vitamina D, uma vez que a nossa alimentação, seja ela qual for, é quase sempre pobre no seu conteúdo.
Este composto químico está presente no leite, óleo de peixe, ovos, urtiga e salsa. No entanto, como mostra a prática, mesmo os produtos acima podem conter apenas pequenas quantidades deste composto e tais doses não são capazes de eliminar a necessidade humana:
Suplementos nutricionais
Em muitos países, a dieta inclui alimentos enriquecidos artificialmente com vitamina D: sucos, cereais, pão, leite e seus derivados. Além disso, existem vários medicamentos que contêm vitamina D (complexos multivitamínicos e suplementos nutricionais). Você deve tomar este remédio somente por recomendação de um especialista.
Os suplementos alimentares estão disponíveis na forma de suspensões, cápsulas, comprimidos (por exemplo, Calcefediol, Ergocalciferol, Colecalciferol). Não é aconselhável combinar o uso de tais medicamentos com exposição solar ativa - podem ocorrer sintomas de hipervitaminose (intoxicação, sede, prisão de ventre, perda de peso).
O importante é que a deficiência de vitamina D não pode ser corrigida instantaneamente; é um processo longo e difícil. Portanto, não leve ao extremo, não negligencie os banhos de sol e as caminhadas ao ar livre. Lembre-se de que os vidros das janelas e as paredes são uma barreira intransponível à radiação ultravioleta.
A pele é o maior órgão do corpo humano e é um teste decisivo para o estado geral de todo o organismo. Pode ser usado para avaliar a presença de disfunções e doenças, falta de minerais e vitaminas. Em particular, a pele opaca com numerosos focos inflamatórios pode indicar hipovitaminose, bastante comum em nosso país frio. Mesmo no verão, durante a época de jardinagem, juntamente com os alimentos, recebemos apenas 20-30% das vitaminas necessárias, e no período do outono à primavera muito menos, por isso não podemos prescindir de “alimentação” adicional. Vamos descobrir como a falta de vitaminas afeta a aparência e a saúde da pele, como as vitaminas naturais diferem dos análogos sintéticos, o que são os complexos naturais de levedura e quais são seus benefícios para a pele.
É importante saber que você não pode estocar vitaminas para uso futuro - elas não são armazenadas nos tecidos como reservas. O próprio corpo sintetiza apenas duas vitaminas D e K, e mesmo assim em pequenas quantidades. Enquanto isso, para o funcionamento normal da vida, precisamos de pelo menos 13 vitaminas, e só podemos obtê-las de fora - com alimentos ou medicamentos. Quando as vitaminas entram no corpo, elas são consumidas com extrema rapidez, e as solúveis em água (C, P, PP, grupo B) são excretadas junto com o líquido em alguns dias. Portanto, é necessário reabastecer constantemente suas “caixas de vitaminas”.
Como reconhecer a hipovitaminose: sintomas na pele
Acne (acne). A acne ocorre como resultado do aumento da produção de sebo, bloqueio e subsequente inflamação das glândulas sebáceas. Os principais motivos são distúrbios metabólicos por desequilíbrios hormonais, predisposição genética, doenças infecciosas e crônicas, deficiência de vitaminas e microelementos. Em caso de lesões graves de pele no rosto e/ou corpo, não vale a pena tratar apenas com vitaminas. Devido ao grande “buquê” de motivos, o médico deve diagnosticar a hipovitaminose. Além disso, o especialista determinará a deficiência de um determinado elemento ou grupo vitamínico.
Pele seca. A descamação e até mesmo fissuras na pele são causadas pela desidratação e falta de sebo (também devido ao mau funcionamento das glândulas sebáceas). A violação do equilíbrio água-sal ocorre devido a disfunções funcionais nos rins e doenças do sistema nervoso central. A vitamina D é responsável pela regulação da função renal; as vitaminas B6 e B12 são necessárias para o funcionamento normal do sistema nervoso central.
Rosácea (rosácea). A vermelhidão brilhante da pele com tubérculos inflamados ocorre devido ao fato de os vasos sanguíneos na área facial se tornarem altamente sensíveis a irritantes externos. A principal causa da doença é considerada a fotodegradação das vitaminas A e C - os elementos benéficos se decompõem sob a influência da radiação ultravioleta, na falta de nutrição, o tecido de colágeno é destruído e os vasos próximos ficam inflamados. O mecanismo não é totalmente compreendido, mas os médicos observam que é a ingestão prolongada de vitaminas A e C que melhora a condição da pele avermelhada e restaura o funcionamento dos vasos sanguíneos.
Pigmentação. O principal pigmento do corpo humano é a proteína melanina, a cor da pele depende de sua quantidade e distribuição. Se houver acúmulo excessivo de pigmento, aparecem manchas escuras; se houver deficiência, desenvolve-se hipopigmentação na forma de áreas claras. Os culpados são os radicais livres, que perturbam o funcionamento dos melanócitos (as células que produzem melanina). As vitaminas antioxidantes A, C, E, bem como os oligoelementos selênio, zinco, cobre, manganês ligam os radicais livres e restauram o funcionamento dos melanócitos. Ao tomar complexos vitamínico-minerais com efeito antioxidante, é possível suavizar o contraste entre áreas saudáveis e danificadas da pele e até mesmo eliminar completamente as manchas da idade.
Como tratar a pele: vitaminas sintéticas ou naturais?
Uma dieta equilibrada com vegetais frescos, frutas e ervas é boa, mas nas últimas décadas a quantidade de vitaminas e minerais nos alimentos diminuiu significativamente. Por exemplo, desde meados da década de 1960, o teor de vitamina A em laranjas e maçãs triplicou (dados do Instituto de Nutrição da Academia Russa de Ciências Médicas), ou seja, hoje você precisa comer três frutas em vez de uma em para fornecer a dose diária de retinol ao corpo. Além disso, a quantidade de elementos ativos diminui durante o armazenamento - no início da primavera, vegetais, frutas e raízes perdem pelo menos 30% de suas vitaminas e as verduras perdem 60% em apenas um dia.
Para suprir a deficiência, vamos à farmácia comprar multivitamínicos sintéticos, nos quais as substâncias ativas mantêm suas propriedades até o final do prazo de validade. No entanto, alguns pesquisadores chamam as drogas artificiais de “manequins”. O principal argumento é a diferente composição química das substâncias sintéticas e naturais. Na verdade, os laboratórios farmacêuticos reproduzem as fórmulas vitamínicas apenas parcialmente, enquanto para a absorção completa é necessário todo o conjunto de componentes. Por exemplo, a vitamina C da laranja contém sete isômeros de ácido ascórbico, enquanto a versão sintética contém apenas um isômero. A situação é a mesma com a vitamina E - dos oito tocoferóis naturais, apenas um é reproduzido em laboratórios. Como resultado, mesmo as vitaminas sintéticas mais “famosas” são absorvidas no máximo 15%. As empresas farmacêuticas não estão nem um pouco preocupadas com este estado de coisas - estão disponíveis tecnologias para a síntese de fórmulas completas, mas o processo caro é simplesmente não lucrativo.
A teoria da inutilidade das vitaminas sintéticas é discutida detalhadamente no livro “Vitamina”. Além disso, a autora Katherine Price considera as drogas artificiais perigosas: segundo sua pesquisa, a vitamina A é sintetizada com acetona e formaldeído, a B1 é liberada do alcatrão de carvão e o PP das fibras de náilon. Os defensores dos produtos sintéticos argumentam que muitas vitaminas são obtidas de produtos naturais - por exemplo, PP da casca de laranja e B12 de bactérias semelhantes à microflora do intestino humano. Mas, via de regra, componentes isolados de produtos naturais são prerrogativa de complexos caros de marcas conhecidas.
E ainda assim, é possível tratar a hipovitaminose da pele sem pagar a mais e sem confiar na honestidade dos fabricantes. A própria natureza contém um complexo 100% natural de vitaminas e minerais - levedura de cerveja. O fermento também tem uma vantagem sobre frutas e vegetais frescos - assim como os sintéticos, seus componentes permanecem ativos por muito tempo.
Complexos de levedura – beleza que vem de dentro
A levedura é uma massa de fungos unicelulares microscópicos. Estes cogumelos vivem em quase todo o lado: nos alimentos, nas bebidas, no ar - podemos dizer que estão sempre por perto. Mais da metade da levedura é composta por proteínas completas, ou seja, é fonte de aminoácidos de fácil digestão. Também contém gorduras, carboidratos e RNA (ácido ribonucléico), que evita a destruição das células vivas e o envelhecimento prematuro do corpo. Quanto às vitaminas, o fermento é o acumulador natural mais valioso de vitaminas B e vitamina PP. Eles também contêm vitaminas D, K, H, E e minerais – cálcio, magnésio, cromo, potássio, zinco, fósforo, ferro e muitos outros. Existem elementos úteis para todos os órgãos e tecidos humanos, incluindo os “componentes da beleza” - pele, cabelo, unhas.
Para fins medicinais e para prevenção da saúde, costuma-se utilizar levedura de cerveja seca (esta forma é conveniente para a produção de comprimidos). Os oponentes dos tratamentos com leveduras dizem que as pílulas são inúteis porque são feitas de culturas de leveduras “mortas”. Na verdade, não existe fungo vivo na levedura seca, mas este é precisamente o valor principal. Durante o processo de fabricação, os fungos vivos são inativados, após o que a levedura perde a capacidade de fermentar e não causa distúrbios no trato digestivo. Além disso, quando a casca é parcialmente destruída, o biocomplexo fúngico torna-se ao máximo acessível e é 100% absorvido pelo organismo. Outro mito é que o fermento aumenta o peso. Na verdade, o ditado “cresce aos trancos e barrancos” é sobre pão, não sobre uma pessoa. O fungo não causa perturbações hormonais, mas normaliza o metabolismo. Quando o corpo volta ao normal, a função intestinal melhora e, conseqüentemente, o apetite aumenta - comer sem medida pode causar quilos extras, mas o fermento não é o culpado direto por isso.
Levedura enriquecida com enxofre: máximos benefícios para a pele
Como o fermento é facilmente digerível, outros microelementos benéficos, como o enxofre, podem ser entregues ao corpo junto com ele. Sendo um mineral de beleza reconhecido, combate eficazmente o envelhecimento da pele - simula a síntese de queratina e colagénio naturais, tornando a pele firme e elástica. Além disso, o enxofre normaliza o funcionamento das glândulas sebáceas, eliminando as próprias causas do ressecamento da pele e da acne.
Naturalmente, a levedura de cerveja, mesmo em conjunto com o enxofre, não é uma pílula milagrosa. Para obter um resultado visível, alguns comprimidos não são suficientes. Todos os medicamentos que melhoram a saúde devem ser tomados em ciclos longos, de acordo com as instruções do fabricante. Para maior efeito, a ingestão de comprimidos pode ser combinada com tratamentos externos especializados, que muitas vezes estão incluídos na mesma linha de produtos junto com o fermento: espumas, cremes, loções.
Evite falsificações
Infelizmente, multivitaminas e complexos de levedura são falsificados da mesma forma que os medicamentos populares. Na melhor das hipóteses, você obterá giz comum; na pior, produtos químicos tóxicos. Para evitar adquirir um produto “fictício” ou perigoso, compre vitaminas e fermento em farmácias, em sites de marcas e em grandes lojas online especializadas.