Pusat Medis untuk Koreksi Imuno dinamai demikian. R.N. Khodanova telah mengumpulkan banyak pengalaman dalam pengobatan furunculosis. Teknologi modern, tanggung jawab dan kualitas profesional para spesialis telah membantu lebih dari seratus pasien mengatasi penyakit ini. Bahan referensi ini menyajikan perjalanan penyakit dan metode pencegahan dan pengobatan furunculosis yang telah teruji waktu.
Furunkel adalah peradangan purulen-nekrotik akut pada folikel rambut dan jaringan ikat di sekitarnya. Perkembangan bisul disebabkan oleh Staphylococcus aureus, lebih jarang Staphylococcus putih. Faktor predisposisi eksogen dan endogen memegang peranan penting dalam terjadinya furunkulosis. Faktor eksogen adalah kerusakan kulit (garukan, lecet, dermatitis, dll), kontaminasi partikel debu, batu bara, dll, pioderma; endogen - gangguan endokrin (diabetes mellitus, obesitas), gangguan metabolisme (hipovitaminosis, anemia), alkoholisme, hipotermia, dll. Furunculosis dibicarakan ketika ada kemunculan dan perkembangan bisul yang berulang dan berulang. Furunculosis sering terjadi dengan latar belakang diabetes melitus yang menyertai.
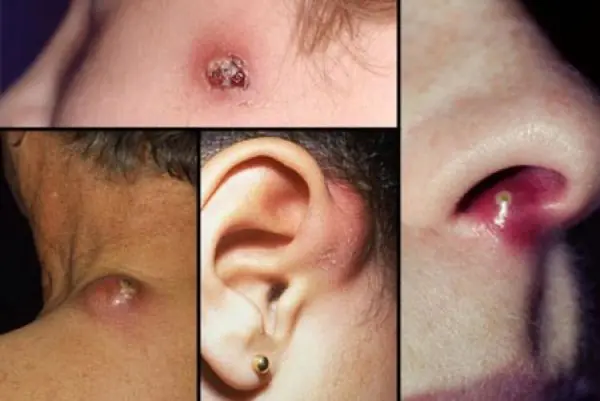
Bisul dapat berkembang di area kulit mana pun yang terdapat folikel rambut. Lokalisasi yang paling umum adalah wajah, kulit leher, punggung tangan, dan punggung bawah. Awalnya, infiltrat inflamasi padat berwarna merah cerah muncul, naik di atas permukaan kulit dalam bentuk kerucut kecil. Pasien melaporkan rasa gatal ringan dan nyeri sedang. Saat bisul berkembang, infiltrasi meningkat, hiperemia meningkat, dan terjadi edema perifer. Pada hari ke 3 - 4, nekrosis dan pelunakan jaringan muncul di tengah infiltrat, yang memperoleh warna kehijauan, dan inti nekrotik dari bisul terbentuk. Selama periode ini, rasa sakit meningkat tajam, terutama bila terlokalisasi di area yang aktif secara fisiologis (misalnya, di area persendian), peningkatan suhu tubuh, sakit kepala, dan malaise mungkin terjadi. Jika perjalanannya menguntungkan, setelah 2 - 3 hari batang nekrotik purulen ditolak dengan sendirinya dengan pembentukan luka yang dalam dan berdarah sedang. Setelah 2 - 3 hari, lukanya sembuh. Ketika prosesnya terhapus, infiltrat yang menyakitkan terbentuk tanpa nanah dan nekrosis. Dengan furunculosis abses, proses purulen-nekrotik menyebar ke luar folikel rambut dengan perkembangan rongga purulen atau phlegmon. Bisul tunggal biasanya tidak menimbulkan reaksi umum dan tidak menimbulkan komplikasi, namun pada penderita diabetes melitus, proses yang parah mungkin terjadi. Furunkulosis dapat dipersulit oleh limfangitis, limfadenitis regional, dan tromboflebitis.
Histologi
Di dermis dan dasar subkutan, infiltrasi inflamasi elemen sel bulat terdeteksi, di tengah - nekrosis dan penghancuran leukosit. Leukosit, fibroblas, dan makrofagosit menetap ditemukan pada infiltrat perifolikuler. Kehadiran inti nekrotik membantu membedakan bisul dari pseudofurunkel dan folikulitis.
Pengobatan furunculosis terdiri dari pengobatan lokal dan umum.
Ini terdiri dari pembersihan menyeluruh kulit di sekitar sumber peradangan - menyeka dengan larutan etil alkohol 70%, larutan alkohol asam salisilat 2%, atau melumasinya dengan larutan alkohol 1 - 3% metilen biru atau hijau cemerlang. Rambut di sekitar infiltrasi pada kulit kepala dan leher dipotong dengan hati-hati. Pada awal proses, terkadang dapat dihentikan dengan pelumasan dengan larutan alkohol 5% yodium. Mereka menggunakan suntikan infiltrasi dengan larutan antibiotik dengan novokain atau elektroforesis antibiotik, yang terkadang membantu mencegah pembentukan abses. Secara lokal, kristal natrium salisilat atau asam salisilat dioleskan ke area batang nekrotik purulen yang muncul di tengah bisul dan difiksasi dengan perban kering, yang mempercepat penolakan batang (efek keratolitik). Dalam kasus furunculosis abses, dengan anestesi lokal, abses dibuka dan massa purulen-nekrotik dikeluarkan dengan hati-hati. Setelah penolakan batang atau pengangkatan massa nekrotik, luka diobati dengan larutan antiseptik (hidrogen peroksida, furatsilin 1:5000) dan perban dengan enzim atau salep proteolitik (tetrasiklin, eritromisin, gentamisin, sintomisin) diterapkan.
Setelah membersihkan luka dari massa purulen-nekrotik, pembalut salep (vinyline, emulsi syntomycin 5%) digunakan; dressing diganti setiap hari. Prosedur fisioterapi ditentukan: iradiasi UV, terapi UHF, solux, dll. Jika bisul terlokalisasi pada anggota tubuh (kaki, lengan), disarankan untuk memastikan istirahatnya. Berbahaya sehingga dilarang keras memeras isi bisul dan memijat area peradangan.
Di hadapan bisul besar, dengan bisul di wajah, kepala, leher, serta dengan furunculosis yang berkembang, bersama dengan pengobatan lokal, terapi umum spesifik dan nonspesifik dilakukan: suntikan antibiotik, toksoid stafilokokus, autohemoterapi, terapi protein, terapi vitamin, dll.
Penisilin 800.000–1.000.000 unit per hari, 100.000 unit setiap 3 jam.
Obat sulfonamida diresepkan dengan dosis 3–4 g per hari selama 5–6 hari.
Terapi kombinasi dengan antibiotik dan obat imunologi adalah yang paling efektif.
Antifagin stafilokokus dalam peningkatan dosis 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 ml.
Vitamin yang diresepkan: retinol, asam askorbat, tiamin atau ragi bir (kelompok vitamin B).
Penderita bisul dan furunkulosis harus mengikuti pola makan tertentu: membatasi jumlah karbohidrat dalam makanan, tidak termasuk minuman beralkohol, bumbu pedas, dan makanan manis.
Untuk furunculosis, tes darah berikut biasanya dilakukan:
· Tes darah klinis
· Analisis urin umum
· Tes darah biokimia (protein total, bilirubin total, ALT, AST, glukosa darah, alkaline fosfatase)
Jika terjadi kemungkinan defisiensi imun, hal ini mungkin diperlukan
· Penilaian komprehensif status kekebalan
Dengan furunkulosis berulang, terapi restoratif umum dan imunoterapi spesifik (gamma globulin antistaphylococcal dan toksoid stafilokokus) diindikasikan. Terapi UHF, iradiasi UV, autohemoterapi, pengobatan restoratif, gamma globulin, dan toksoid stafilokokus juga digunakan. Antibiotik dan obat sulfonamida digunakan untuk infiltrasi inflamasi parah dan suhu tinggi.
Metode pengobatan furunculosis dengan obat cukup efektif dalam mengobati bisul tunggal. Dalam kasus banyak bisul, sering kambuh, ketika penyakit berkembang dengan latar belakang keadaan imunodefisiensi atau dalam kasus gangguan pada sistem kekebalan bawaan, penggunaan obat-obatan, pada umumnya, tidak efektif, karena dalam kasus ini adalah perlu menggunakan imunomodulator yang menghilangkan ketidakseimbangan sistem kekebalan tubuh.
Imunomodulator yang paling efektif dari spektrum aksi ini adalah sediaan darah autologus yang diperoleh dari darah pasien sendiri menurut metode R.N. Khodanova. Obat ini disuntikkan secara subkutan ke zona refleksogenik.
Saat ini telah terbukti bahwa sel darah sendiri dalam keadaan hipoosmosis memiliki efek imunomodulator yang nyata - sel darah merangsang perlawanan terhadap infeksi dan menekan reaksi autoimun. Aktivasi sel darah dalam keadaan hipoosmosis terjadi karena modifikasi membran sel. Sebagai hasil pengobatan, laju hematopoiesis (pematangan limfosit dari sel induk sumsum tulang) meningkat 3-5 kali lipat, aktivitas fagositik makrofag, monosit dan neutrofil meningkat, rasio protein komplemen (protein sistem kekebalan bawaan) meningkat. dinormalisasi, yang meningkatkan daya tahan tubuh terhadap infeksi bakteri. Selain itu, rasio sel pembantu/penekan sistem kekebalan tubuh menjadi normal.
Selama perawatan, setelah 4-5 prosedur, bahkan jika bisul baru muncul, area infiltrasi dan nekrosis jaringan akan kecil, dan pematangan serta penolakan inti purulen-nekrotik akan terjadi dalam 1-2 hari. Jika bisul sudah ada, tidak berubah menjadi bentuk abses.
Untuk furunkulosis dengan tingkat keparahan ringan hingga sedang, kursus standar yang terdiri dari 9 prosedur sudah cukup untuk penyembuhan total. Dalam bentuk furunculosis yang sangat parah (ketika bisul baru muncul hampir setiap hari), prosedur yang lebih lama dilakukan atau pengobatan individual digunakan. Namun, dalam kasus ini, hasil yang dicapai hampir 100%.
Metode hemopunktur tidak memiliki efek samping.
Selama lebih dari 20 tahun keberadaan pusat ini, para dokter kami menerima banyak praktik dalam pengobatan furunculosis. Aspek medis dari perjalanan penyakit pada berbagai tahap penyakit telah diketahui oleh para spesialis kami. Semua perkembangan dan pengalaman yang diperoleh ini hanya memiliki satu tujuan - meringankan penderitaan pasien dan mengembalikan mereka ke kehidupan yang sehat dan memuaskan.
Aplikasi untuk masuk
Silakan isi semua bidang yang wajib diisi
Furunkulosis berulang adalah proses patologis inflamasi-purulen. Hal ini ditandai dengan kerusakan pada lapisan dalam epidermis. Hal ini ditandai dengan eksaserbasi yang sering, berkepanjangan dan lamban, yang manifestasinya dapat dihentikan dengan bantuan obat antibakteri.
Penyebab
Furunkulosis kronis, yang rentan kambuh, berkembang jika terjadi kerusakan pada folikel rambut, yang bersifat purulen-nekrotik. Bisul dalam hal ini bisa tunggal atau ganda.
Paling sering, bentuk patologi ini didiagnosis pada anak-anak dan remaja.
Perkembangan bentuk furunculosis yang berulang disebabkan oleh sejumlah alasan yang memprovokasi. Ini termasuk yang berikut:
- Infeksi Staphylococcus aureus. Patogen patogen ini adalah penyebab penyakit yang dijelaskan pada 60-97% kasus. Lebih jarang, furunculosis kronis berkembang karena Staphylococcus epidermidis.
- Dipengaruhi oleh streptokokus grup A dan B.
- Infeksi pada kulit ketika muncul luka dan lecet.
- Penurunan umum tingkat pertahanan kekebalan tubuh, yang mungkin disebabkan oleh adanya proses infeksi, defisiensi imun bawaan atau didapat.
- Terapi jangka panjang dengan obat yang mengandung hormon, terutama jika obat yang dipilih salah.
- Diabetes.
- Kerusakan kronis pada kulit (misalnya akibat gesekan dengan pakaian, kontak rutin dengan bahan kimia).
- Adanya fokus infeksi kronis, yang lokalisasinya dapat bervariasi. Dalam kebanyakan kasus, ini termasuk penyakit menular pada organ THT: sinusitis kronis dan radang amandel, serta faringitis.
- Penyakit pada sistem saluran kemih.
- Penyakit pada saluran pencernaan.
- Patologi kelenjar tiroid.
Ini bukan daftar lengkap kemungkinan patologi yang dapat memicu perkembangan furunculosis, yang terjadi dalam bentuk kronis. Hal ini disebabkan penyakit ini bersifat kompleks dan belum sepenuhnya dipahami.
Bisul dalam kasus ini terjadi akibat peradangan purulen-nekrotik pada folikel rambut dan jaringan di sekitarnya. Paling sering, tumor ini terletak di kulit paha, bokong, leher, dan bahu.
Tanda-tanda eksaserbasi patologi
Eksaserbasi furunculosis kronis dapat ditentukan dengan ciri-ciri berikut:
- Munculnya bisul yang terlihat seperti simpul. Ini adalah area di atas kulit, semacam tonjolan. Selama beberapa hari, bisul menjadi matang dan kemudian terbuka. Jika ini terjadi, nanah akan keluar. Setelah ini, bisul terbentuk di area kulit, yang cepat menimbulkan bekas luka. Keseluruhan proses, dari awal pembentukan hingga tahap jaringan parut, memakan waktu rata-rata 14 hari.
- Pembesaran kelenjar getah bening regional.
- Gejala keracunan umum: suhu tubuh meningkat, sakit kepala, kelemahan umum, keringat berlebih. Manifestasi ini merupakan karakteristik furunculosis berulang tingkat parah dan sedang.
Periode eksaserbasi proses inflamasi ini berlangsung sekitar 14-21 hari.
Pada orang dengan gangguan status kekebalan, dalam kasus penyebaran infeksi limfogen, osteomielitis, phlegmon, dan pioderma ulseratif dapat terjadi.
Salah satu komplikasi paling berbahaya dari tindakan mekanis pada bisul yang terbentuk di area segitiga nasolabial adalah meningitis purulen. Itu sebabnya Anda tidak boleh mencoba menghilangkan pertumbuhan kulit ini sendiri.
Selain meningitis purulen, akibat berbahaya dari penyakit ini antara lain sepsis, di mana borok terbentuk di berbagai organ dalam, radang kelenjar getah bening yang terletak di sebelah daerah yang terkena, dan pembentukan bekas luka koloid yang kasar.
Diagnostik laboratorium
Untuk mendiagnosis proses inflamasi, Anda perlu menghubungi fasilitas medis.
Hal pertama yang perlu Anda lakukan adalah menjalani tes. Kotoran, darah dan urin dikumpulkan untuk penelitian lebih lanjut dari bahan-bahan tersebut.
Metode diagnostik laboratorium meliputi:
- tes darah klinis;
- tes darah untuk mengetahui adanya hepatitis;
- analisis urin umum;
- tes darah untuk HIV dan RW;
- penilaian tingkat hormon yang disintesis oleh kelenjar tiroid;
- menabur isi yang diperoleh dari bisul untuk kepekaan terhadap antibiotik;
- pemeriksaan bakteriologis tinja.
Jika perlu, pemeriksaan ulang dapat dijadwalkan.
Metode diagnostik instrumental
Metode lain yang memungkinkan identifikasi penyakit dan bersifat instrumental adalah sebagai berikut:
- Pemeriksaan rontgen pada sinus paranasal dan organ dada;
- USG organ perut;
- EKG;
- USG kelenjar tiroid.
Selain itu, jika ada manifestasi klinis yang sifatnya tidak jelas, tindakan tambahan mungkin dilakukan untuk memeriksa pasien.
Metode pengobatan untuk furunculosis berulang
Sifat terapi furunculosis kronis tergantung pada tingkat keparahan proses patologis yang terdeteksi.
Untuk pasien yang menderita patologi ini, obat-obatan berikut ini direkomendasikan:
- Imunomodulator. Karena risiko kekambuhan penyakit meningkat beberapa kali lipat dengan latar belakang melemahnya kekebalan, pasien memerlukan imunoterapi. Biasanya, dengan diagnosis seperti itu, pemberian vaksin stafilokokus dianjurkan. Selama masa remisi, obat imunomodulator seperti Likopid, Polyoxidonium dapat diresepkan.
- Obat antibakteri dalam bentuk sediaan tablet. Jenis obat ditentukan dalam setiap kasus secara individual, sesuai dengan karakteristik patogen dan sensitivitasnya terhadap jenis antibiotik tertentu. Dengan furunkulosis berulang, Azitromisin, Augmentin, Ceftriaxone diresepkan. Tablet harus diminum selama 7-10 hari. Antibiotik jarang digunakan dalam bentuk larutan untuk pemberian intramuskular atau intravena.
- Obat untuk penggunaan topikal. Jika proses patologis selama eksaserbasi disertai dengan reaksi inflamasi sedang, disarankan untuk mengobati bisul pada kulit dengan zat antiseptik - hijau cemerlang, yodium atau etil alkohol pada konsentrasi 70%.
Pengobatan furunculosis berulang harus dimulai hanya setelah berkonsultasi dengan dokter spesialis.
Pencegahan eksaserbasi
Untuk mengurangi risiko kekambuhan furunculosis secara kronis, Anda harus:
- memperkuat kekebalan; Hal ini dapat dilakukan melalui pengerasan sistematis, olahraga, berjalan di udara segar;
- gunakan produk perawatan kulit lokal;
- patuhi aturan kebersihan pribadi;
- hindari hipotermia;
- Pastikan untuk merawat kulit dengan antiseptik ketika kerusakan muncul;
- dalam kasus diabetes mellitus, pantau perjalanannya;
- Hindari kontak dengan bahan kimia dan bahan iritan lainnya.
Pada manifestasi pertama penyakit, perlu berkonsultasi ke dokter agar tidak memulai proses dan tidak menimbulkan komplikasi yang berbahaya bagi kesehatan dan kehidupan.
Rekomendasi umum untuk meningkatkan kesehatan
Kekebalan yang kuat adalah kunci daya tahan tubuh terhadap patogen berbagai patologi. Untuk meningkatkan kesehatan Anda, Anda harus:
- untuk menolak kebiasaan buruk;
- makan dengan benar, menjaga keseimbangan lemak, protein dan karbohidrat;
- mengontrol berat badan, serta tekanan darah, kadar gula darah dan kolesterol;
- menghabiskan lebih banyak waktu di udara segar;
- mengeraskan tubuh;
- lindungi diri Anda dari stres dan faktor negatif lainnya;
- terlibat dalam aktivitas fisik yang layak;
- mengonsumsi vitamin kompleks, terutama pada periode musim gugur-musim semi;
- melakukan prosedur pembersihan tubuh. Hari-hari puasa akan mengatasi tugas ini dengan sangat baik.
Furunkulosis berulang merupakan proses inflamasi yang ditandai dengan kerusakan lapisan dalam kulit. Secara eksternal, penyakit ini diekspresikan dalam pembentukan bisul. Selama periode eksaserbasi, perlu menggunakan obat-obatan tertentu. Tindakan pencegahan akan membantu memperpanjang masa remisi.
Saat ini, terdapat kecenderungan peningkatan penyakit bakteri dan virus kronis, yang ditandai dengan perjalanan penyakit yang terus kambuh dan rendahnya efektivitas terapi antibakteri dan simtomatik. Salah satu penyakit tersebut adalah furunculosis kronis berulang. Furunkel berkembang sebagai akibat peradangan purulen-nekrotik akut pada folikel rambut dan jaringan di sekitarnya. Biasanya, bisul merupakan komplikasi osteofolliculitis yang disebabkan oleh stafilokokus. Bisul dapat terjadi secara tunggal atau berulang kali (disebut furunkulosis).
Dalam kasus furunkulosis berulang, furunkulosis berulang kronis didiagnosis. Biasanya, penyakit ini ditandai dengan kekambuhan yang sering, jangka panjang, eksaserbasi lamban yang toleran terhadap terapi antibiotik. Tergantung pada jumlah bisul, prevalensi dan tingkat keparahan proses inflamasi pada furunculosis, itu diklasifikasikan berdasarkan tingkat keparahannya.
Furunkulosis tingkat parah: fokus kecil yang menyebar, multipel, berulang terus menerus dengan reaksi inflamasi lokal yang lemah, kelenjar getah bening regional yang tidak teraba atau sedikit terlihat. Furunkulosis parah disertai gejala keracunan umum: lemas, sakit kepala, penurunan kinerja, peningkatan suhu tubuh, berkeringat.
Furunkulosis dengan tingkat keparahan sedang - bisul besar tunggal atau ganda, terjadi dengan reaksi inflamasi yang hebat, dengan kekambuhan 1 hingga 3 kali setahun. Kadang-kadang disertai pembesaran kelenjar getah bening regional, limfangitis, peningkatan suhu tubuh jangka pendek dan tanda-tanda keracunan ringan.
Furunkulosis tingkat keparahan ringan—bisul tunggal, disertai reaksi inflamasi sedang, kambuh 1 hingga 2 kali setahun, kelenjar getah bening regional teraba dengan baik, tanpa gejala keracunan.
Paling sering, pasien yang menderita furunculosis menerima perawatan dari ahli bedah, paling-paling, secara rawat jalan, mereka menjalani tes darah untuk gula, autohemoterapi, beberapa diberi resep obat imunomodulator tanpa pemeriksaan pendahuluan, dan dalam banyak kasus mereka tidak menerima hasil positif. hasil dari terapi tersebut. Tujuan artikel kami adalah untuk berbagi pengalaman menangani pasien furunkulosis kronis.
Penyebab furunkulosis
Faktor etiologi utama furunculosis kronis adalah Staphylococcus aureus, yang menurut berbagai sumber, terjadi pada 60-97% kasus. Lebih jarang, furunkulosis disebabkan oleh mikroorganisme lain - Staphylococcus epidermidis (sebelumnya dianggap apatogenik), streptokokus kelompok A dan B, dan jenis bakteri lainnya. Wabah furunculosis pada ekstremitas bawah dijelaskan pada 110 pasien yang merupakan pasien di salon pedikur yang sama. Agen penyebab wabah ini adalah Mycobacterium fortuitium, dan organisme ini diidentifikasi dalam rendaman kaki yang digunakan di salon. Dalam kebanyakan kasus CRF, strain Staphylococcus aureus yang resisten antibiotik dibiakkan dari lesi bernanah. Menurut N.M. Kalinina, St. aureus resisten terhadap penisilin dan ampisilin pada 89,5% kasus, resisten terhadap eritromisin pada 18,7% kasus, dan sensitif terhadap kloksasilin, sefaleksin, dan kotrimoksazol pada 93% kasus. Dalam beberapa tahun terakhir, terdapat distribusi yang cukup luas dari strain mikroorganisme yang resisten terhadap methisilin (hingga 25% pasien). Menurut literatur asing, adanya strain patogen St. pada kulit atau mukosa hidung. aureus dianggap sebagai faktor penting dalam perkembangan penyakit.
Furunkulosis kronis memiliki patogenesis yang kompleks dan masih kurang dipahami. Telah ditetapkan bahwa timbulnya dan kekambuhan penyakit lebih lanjut disebabkan oleh sejumlah faktor endo dan eksogen, di antaranya yang paling signifikan dianggap sebagai pelanggaran fungsi penghalang kulit, patologi saluran pencernaan, sistem endokrin dan saluran kemih, dan adanya fokus infeksi kronis di berbagai lokasi. Menurut penelitian kami, fokus infeksi kronis di berbagai lokasi terdeteksi pada 75-99,7% pasien yang menderita furunculosis kronis. Fokus paling umum dari infeksi kronis pada organ THT (tonsilitis kronis, sinusitis kronis, faringitis kronis), disbiosis usus dengan peningkatan kandungan bentuk kokus.
Pada pasien dengan furunculosis kronis, patologi gastrointestinal (gastroduodenitis kronis, bulbitis erosif, kolesistitis kronis) ditentukan pada 48-91,7% kasus. Pada 39,7% pasien, patologi sistem endokrin didiagnosis, diwakili oleh gangguan metabolisme karbohidrat, fungsi penghasil hormon tiroid dan gonad. 39,2% pasien dengan furunkulosis persisten mengalami sensitisasi laten, 4,2% memiliki manifestasi klinis sensitisasi terhadap alergen debu rumah, serbuk sari pohon dan rumput sereal, dan 11,1% mengalami peningkatan konsentrasi IgE serum.
Dengan demikian, sebagian besar pasien dengan furunculosis ditandai dengan perjalanan penyakit yang terus kambuh (41,3%) dengan tingkat keparahan furunculosis yang parah dan sedang (88%) dan eksaserbasi jangka panjang (dari 14 hingga 21 hari - 39,3%). Fokus infeksi kronis di berbagai lokasi terdeteksi pada 99,7% pasien. Dalam 39,2% kasus, sensitisasi laten terhadap berbagai alergen ditentukan. Patogen utama adalah St. aureus.
Dalam terjadinya dan perkembangan furunculosis kronis, bersama dengan karakteristik patogen, sifat patogen, virulen dan invasifnya, adanya patologi yang menyertai, peran besar dimainkan oleh gangguan pada fungsi normal dan interaksi berbagai bagian sistem kekebalan tubuh. sistem. Sistem kekebalan, yang dirancang untuk memastikan individualitas biologis tubuh dan, sebagai akibatnya, melakukan fungsi perlindungan ketika bersentuhan dengan agen menular yang secara genetik asing, karena berbagai alasan dapat gagal, yang menyebabkan terganggunya pertahanan tubuh terhadap mikroba. dan memanifestasikan dirinya dalam peningkatan morbiditas menular.
Perlindungan kekebalan terhadap bakteri patogen mencakup dua komponen yang saling terkait - kekebalan bawaan (terutama nonspesifik) dan adaptif (ditandai dengan spesifisitas tinggi terhadap antigen asing). Ketika agen penyebab furunculosis memasuki kulit, hal itu menyebabkan “riam” reaksi perlindungan.
Dengan furunculosis kronis, gangguan pada hampir seluruh bagian sistem kekebalan terdeteksi. Menurut N. Kh. Setdikova, 71,1% pasien dengan furunculosis mengalami gangguan kekebalan fagositik, yang dinyatakan dalam penurunan aktivitas bakterisida intraseluler neutrofil dan cacat dalam pembentukan spesies oksigen reaktif. Cacat yang mengganggu migrasi granulosit dapat menyebabkan infeksi bakteri kronis, seperti yang ditunjukkan oleh Kalkman dkk pada tahun 2002. Cacat dalam pemanfaatan patogen dalam fagosit dapat disebabkan oleh berbagai macam dan mempunyai konsekuensi yang parah (misalnya, cacat pada NADPH oksidase menyebabkan fagositosis tidak lengkap. dan perkembangan gambaran klinis yang parah).
Rendahnya kadar zat besi serum mungkin menyebabkan penurunan efisiensi pembunuhan oksidatif mikroorganisme patogen oleh neutrofil. Sejumlah penulis telah mengidentifikasi penurunan jumlah limfosit T dalam darah tepi. Sebagai aturan, pada pasien dengan CRF, jumlah limfosit CD4 berkurang (pada 20-50% pasien) dan jumlah limfosit CD8 meningkat (pada 14-60,4% pasien).
Pada 26-35% pasien yang menderita furunculosis kronis, jumlah limfosit B menurun. Saat menilai komponen imunitas humoral pada pasien dengan furunculosis, berbagai disimmunoglobulinemia terungkap. Yang paling umum adalah penurunan kadar IgG dan IgM. Penurunan afinitas imunoglobulin tercatat pada pasien dengan CRF, dan ditemukan korelasi antara frekuensi terjadinya cacat ini, stadium dan tingkat keparahan penyakit. Tingkat keparahan kelainan laboratorium berkorelasi dengan tingkat keparahan manifestasi klinis furunculosis.
Dari uraian di atas dapat disimpulkan bahwa perubahan indikator status imun pada penderita CRF bersifat beragam: pada 42,9% terjadi perubahan komposisi subpopulasi limfosit, pada 71,1% - pada fagositik dan pada 59,5% - pada bagian humoral dari sistem kekebalan tubuh. Tergantung pada tingkat keparahan perubahan status kekebalan, pasien dengan CRF dapat dibagi menjadi tiga kelompok: ringan, sedang dan berat, yang berkorelasi dengan perjalanan klinis penyakit. Dengan furunkulosis ringan, sebagian besar pasien (70%) memiliki indikator status kekebalan dalam batas normal. Dalam kasus sedang dan berat, sebagian besar perubahan terdeteksi pada komponen fagositik dan humoral dari sistem kekebalan tubuh.
Diagnosis furunculosis berulang kronis
Berdasarkan ciri-ciri patogenetik furunculosis di atas, algoritma diagnostik harus mencakup identifikasi fokus infeksi kronis, diagnosis penyakit penyerta, dan penilaian parameter laboratorium dari keadaan sistem kekebalan.
Pemeriksaan laboratorium wajib untuk gejala furunculosis:
tes darah klinis;
analisis urin umum;
tes darah biokimia (protein total, fraksi protein, bilirubin total, urea, kreatinin, transaminase - AST, ALT);
RW, HIV;
tes darah untuk mengetahui adanya hepatitis B dan C;
penyemaian isi bisul untuk mengetahui flora dan kepekaan terhadap antibiotik;
profil glikemik;
pemeriksaan imunologi (indeks fagositik, chemiluminescence spontan dan terinduksi (CL), indeks stimulasi (SI) chemiluminescence tergantung luminol LZHL), neutrofil bakterisida, imunoglobulin A, M, G, afinitas imunoglobulin);
pemeriksaan bakteriologis tinja;
analisis tinja untuk telur cacing;
menabur dari tenggorokan untuk flora dan jamur.
Pemeriksaan laboratorium tambahan untuk gejala furunculosis:
penentuan kadar hormon tiroid (T3, T4, TSH, AT hingga TG);
penentuan tingkat hormon seks (estradiol, prolaktin, progesteron);
kultur darah untuk sterilitas sebanyak tiga kali;
kultur urin (jika diindikasikan);
kultur empedu (sesuai indikasi);
penentuan sekresi basal;
pemeriksaan imunologi (subpopulasi limfosit T, limfosit B);
jumlah IgE.
Metode pemeriksaan instrumental untuk gejala furunculosis:
gastroskopi dengan penentuan sekresi basal;
USG organ perut;
USG kelenjar tiroid (sesuai indikasi);
USG alat kelamin wanita (sesuai indikasi);
intubasi duodenum;
fungsi pernapasan eksternal;
EKG;
rontgen dada;
X-ray sinus paranasal.
Konsultasi dengan dokter spesialis untuk gejala furunculosis: otolaryngologist, ginekolog, endokrinologi, ahli bedah, urologi.
Pengobatan furunculosis kronis berulang
Taktik pengobatan untuk pasien dengan furunculosis berulang kronis ditentukan oleh stadium penyakit, patologi yang menyertai, dan kelainan imunologis. Pada tahap eksaserbasi furunculosis, diperlukan terapi lokal berupa pengobatan bisul dengan larutan antiseptik, salep antibakteri, dan larutan hipertonik; dalam kasus lokalisasi bisul di daerah kepala dan leher atau adanya beberapa bisul - terapi antibiotik dengan mempertimbangkan sensitivitas patogen. Pada setiap tahap penyakit, koreksi patologi yang teridentifikasi diperlukan (sanitasi fokus infeksi kronis, pengobatan patologi gastrointestinal, patologi endokrin, dll.).
Jika sensitisasi laten terdeteksi pada pasien dengan furunculosis atau dengan adanya manifestasi klinis alergi, perlu menambahkan antihistamin pada pengobatan selama penyerbukan, meresepkan diet hipoalergenik, dan melakukan pembedahan dengan premedikasi dengan hormonal dan antihistamin.
Baru-baru ini, dalam terapi kompleks pasien dengan furunculosis kronis, obat-obatan yang memiliki efek korektif pada sistem kekebalan tubuh semakin banyak digunakan. Indikasi penggunaan imunomodulator telah dikembangkan tergantung pada jenis kelainan imun yang dominan dan derajat penyakitnya. Jadi, pada tahap akut furunculosis kronis, penggunaan imunomodulator berikut dianjurkan.
Dengan adanya perubahan komponen fagositik imunitas, disarankan untuk meresepkan polioksidonium 6-12 mg secara intramuskular selama 6-12 hari.
Jika afinitas imunoglobulin menurun, Galavit 100 mg No. 15 secara intramuskular.
Jika kadar limfosit B menurun dan rasio CD4/CD8 menurun, penggunaan myelopid 3 mg intramuskular selama 5 hari diindikasikan.
Ketika tingkat IgG menurun dengan latar belakang eksaserbasi furunculosis yang parah dan ketidakefektifan klinis penggunaan Galavit, sediaan imunoglobulin untuk pemberian intravena (oktagam, gabriglobin, intraglobin) digunakan.
Selama masa remisi, imunomodulator berikut dapat diresepkan.
Polyoxidonium 6-12 mg intramuskular selama 6-12 hari - dengan adanya perubahan komponen fagositik imunitas.
Likopid 10 mg secara oral selama 10 hari - dengan adanya cacat dalam pembentukan spesies oksigen reaktif.
Galavit 100 mg No. 15 secara intramuskular - dengan penurunan afinitas imunoglobulin.
Penggunaan licopid juga dianjurkan untuk furunculosis yang lamban dan berulang terus menerus. Dalam kasus kekambuhan CRF yang terus-menerus dengan latar belakang perubahan imunitas humoral, pemberian sediaan imunoglobulin untuk pemberian intravena (oktagam, gabriglobin, intraglobin) diindikasikan. Dalam beberapa kasus, penggunaan kombinasi obat imunomodulator disarankan (misalnya, selama eksaserbasi furunculosis, polioksidonium dapat diresepkan; di masa depan, jika cacat pada afinitas imunoglobulin terdeteksi, galavit ditambahkan, dll.).
Meskipun kemajuan signifikan telah dicapai dalam bidang imunologi klinis, pengobatan furunculosis kronis yang efektif masih merupakan suatu tantangan. Dalam hal ini, diperlukan studi lebih lanjut tentang ciri-ciri patogenetik penyakit ini, serta pengembangan pendekatan baru terhadap pengobatan furunculosis kronis.
Saat ini, pencarian obat imunomodulator baru yang dapat memberikan efek positif terhadap jalannya proses inflamasi pada furunculosis terus berlanjut. Uji klinis imunomodulator baru dalam negeri, seperti Seramil dan Neogen, sedang dilakukan. Seramil adalah analog sintetik dari peptida imunoregulasi endogen - myelopeptida-3 (MP-3). Seramil digunakan sebagai bagian dari pengobatan kompleks pasien dengan furunculosis baik pada tahap akut maupun tahap remisi, 5 mg No. 5 secara intramuskular. Setelah pengobatan dengan obat tersebut, normalisasi tingkat limfosit B dicatat, serta penurunan tingkat limfosit CD8. Perpanjangan periode remisi penyakit yang signifikan terungkap (hingga 12 bulan pada 30% pasien).
Neogen adalah tripeptida sintetik yang terdiri dari residu asam L-amino isolecithin, glutamin dan triptofan. Neogen digunakan sebagai bagian dari terapi kompleks untuk pasien dengan furunculosis kronis. Suntikan obat Neogen secara intramuskular dilakukan dalam jumlah 1 ml larutan 0,01% sekali sehari setiap hari, kursusnya 10 suntikan.
Penggunaan Neogen dalam terapi kompleks pasien dengan furunculosis kronis pada tahap remisi penyakit menyebabkan normalisasi signifikan dari perubahan parameter imunologi awal (jumlah limfosit relatif dan absolut, jumlah relatif limfosit CD3+, CD8+, CD19+, CD16+, kapasitas penyerapan monosit dalam kaitannya dengan St. aureus) dan peningkatan indikator HL spontan dan afinitas antibodi anti-OAD, jumlah limfosit HLA-DR+, dan oleh karena itu memungkinkan untuk memperpanjang masa remisi penyakit dibandingkan dengan kelompok kontrol.
Jadi, dari penjelasan di atas dapat disimpulkan bahwa furunkulosis kronis terjadi di bawah pengaruh serangkaian faktor etiologi dan patogenetik yang kompleks dan tidak dapat dianggap hanya sebagai peradangan lokal. Pasien dengan furunculosis kronis perlu menjalani pemeriksaan menyeluruh untuk mengidentifikasi kemungkinan fokus infeksi kronis, yang merupakan sumber septikemia dan, jika eliminasi mikroba dalam darah terganggu, sebagai akibat dari penurunan reaktivitas imunologis. tubuh, menyebabkan munculnya bisul.
Karena penunjukan obat imunokorektif dapat memperburuk penyakit yang mendasarinya, kami percaya bahwa pengobatan pasien harus dimulai dengan sanitasi fokus infeksi yang teridentifikasi. Masalah peresepan obat imunokorektif harus diputuskan secara individual, dengan mempertimbangkan stadium penyakit, adanya patologi yang menyertai dan jenis cacat imunologis. Jika sensitisasi terhadap berbagai alergen terdeteksi pada pasien, pengobatan furunculosis harus dilakukan dengan latar belakang terapi anti-alergi.