Медичним центром імунокорекції ім. Р.М. Ходанової накопичено чималий досвід у лікуванні фурункульозу. Сучасні технології, відповідальність та професійні якості фахівців допомогли впоратися з цією хворобою не одній сотні пацієнтів. Даний довідковий матеріал представляє перебіг хвороби та перевірені часом методи профілактики та лікування фурункульозу.
Фурункул - це гостре гнійно-некротичне запалення волосяного фолікула і оточуючої його сполучної тканини. Викликає розвиток фурункула золотистий, рідше білий стафілокок. Важливу роль у виникненні фурункульозу відіграють екзогенні та ендогенні фактори, що схиляють. Екзогенними факторами є пошкодження шкіри (розчісування, садна, дерматит та ін), забруднення її частинками пилу, вугілля тощо, піодермія; ендогенними — ендокринні порушення (цукровий діабет, ожиріння), порушення обміну (гіповітаміноз, анемія), алкоголізм, переохолодження та ін. Часто фурункульоз виникає на тлі супутнього цукрового діабету.
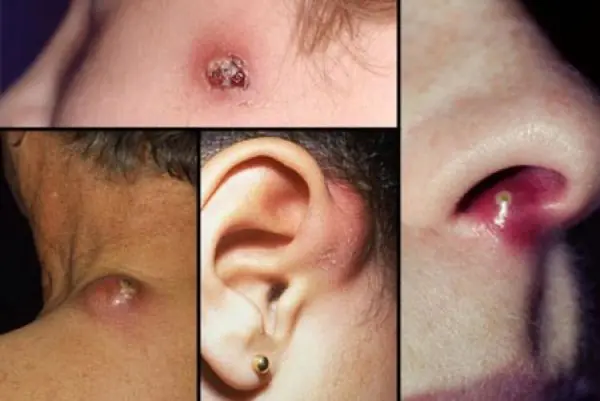
Фурункул може розвинутись на будь-якій ділянці шкіри, де є волосяні фолікули. Найчастіша локалізація - обличчя, шкіра шиї, тилу кистей, попереку. Спочатку з'являється щільний яскраво-червоного кольору запальний інфільтрат, що височить над рівнем шкіри невеликим конусом. Хворі відзначають легкий свербіж, помірні болі. З розвитком фурункула інфільтрат збільшується, наростає гіперемія, приєднується периферичний набряк. На 3 - 4-й день в центрі інфільтрату виникають некроз і розм'якшення тканин, які набувають зеленого кольору, і формується некротичний стрижень фурункула. У цей період болі різко посилюються, особливо при локалізації у фізіологічно активній ділянці (наприклад, у ділянці суглоба), можливі підвищення температури тіла, головний біль, нездужання. При сприятливому перебігу через 2 - 3 дні гнійно-некротичний стрижень самостійно відторгається з утворенням глибокої помірно кровоточивої рани. Ще через 2 - 3 дні рана гоїться. При стертому перебігу процесу утворюється хворобливий інфільтрат без нагноєння та некрозу. При абсцедуючому фурункульозі гнійно-некротичний процес поширюється за межі волосяного фолікула з розвитком гнійної порожнини або флегмони. Поодинокі фурункули зазвичай не викликають загальної реакції і не дають ускладнень, проте у хворих на цукровий діабет можливий тяжкий перебіг процесу. Фурункульоз може ускладнитися лімфангіїтом, регіонарним лімфаденітом, тромбофлебітом.
Гістологія
У дермі та підшкірній основі виявляють запальний інфільтрат із круглоклітинних елементів, у центрі — некроз та зруйновані лейкоцити. У перифолікулярному інфільтраті знаходять лейкоцити, фібробласти та осілі макрофагоцити. Наявність некротичного стрижня допомагає відрізнити фурункул від псевдофурункула та фолікуліту.
Лікування фурункульозу складається з місцевого та загального лікування.
Складається у ретельному туалеті шкіри навколо вогнища запалення - протиранні 70% розчином етилового спирту, 2% спиртовим розчином саліцилової кислоти або змащуванні 1 - 3% спиртовим розчином метиленового синього або діамантового зеленого. Волосся навколо інфільтрату на волосистій частині голови та шиї ретельно вистригають. На самому початку процесу його можна обірвати змащуванням 5% спиртовим розчином йоду. Застосовують обколювання інфільтрату розчинами антибіотиків з новокаїном або електрофорезом антибіотиків, що іноді дозволяє попередити абсцедування. Місцево на зону гнійно-некротичного стрижня, що намічається, в центрі фурункула накладають кристалічний саліциловий натрій або саліцилову кислоту і фіксують сухою пов'язкою, що сприяє прискореному відторгненню стрижня (кератолітична дія). При абсцедуючому фурункульозі під місцевою анестезією проводять розтин абсцесу та ретельне видалення гнійно-некротичних мас. Після відторгнення стрижня або видалення некротичних мас рану обробляють розчинами антисептиків (перекис водню, фурацилін 1:5000) і накладають пов'язку з протеолітичними ферментами або маззю (тетрациклінової, еритроміцинової, гентаміцинової, синтоміцинової).
Після очищення рани від гнійно-некротичних мас застосовують мазеві пов'язки (вінілін, 5% синтоміцинова емульсія); перев'язки змінюють за день. Призначають фізіотерапевтичні процедури: УФ-опромінення, УВЧ-терапію, солюкс та ін. При локалізації фурункулів на кінцівках (ногах, руках) рекомендується забезпечити її спокій. Небезпечно і тому категорично забороняється видавлювання вмісту фурункулу та масаж в області осередку запалення.
За наявності великих фурункулів, при фурункулах на обличчі, голові, шиї, а також при фурункульозі, що розвинувся, поряд з місцевим лікуванням проводиться загальна специфічна і неспецифічна терапія: ін'єкції антибіотиків, стафілококового анатоксину, аутогемотерапія, протеїноя.
Пеніцилін 800 000-1 000 000 ОД на добу, по 100 000 ОД через 3 години.
Сульфаніламідні препарати призначаються по 3-4 г на добу протягом 5-6 днів.
Найбільш ефективна комбінована терапія антибіотиками та імунологічними препаратами.
Стафілококовий антифагін у зростаючих дозах по 0,2-0,4-0,6-0,8-1,0-1,2-1,4-1,6-1,8-2,0 мл.
Призначаються вітаміни: ретинол, аскорбінова кислота, тіамін чи пивні дріжджі (група вітаміну В).
Хворим фурункулами та фурункулезом необхідно дотримуватися певної дієти: обмежити кількість вуглеводів у їжі, виключити спиртні напої, гострі приправи, солодощі.
При фурункульозі зазвичай проводять такі аналізи крові:
· Клінічний аналіз крові
· Загальний аналіз сечі
· Біохімічний аналіз крові (загальний білок, білірубін загальний, АЛТ, ACT, глюкоза крові, лужна фосфатаза)
У разі можливого імунодефіцитного стану може знадобитися
· Комплексна оцінка імунного статусу
При рецидивному фурункульозі показані загальнозміцнювальна терапія, специфічна імунотерапія (антистафілококовий гамма-глобулін і стафілококовий анатоксин). Застосовують також УВЧ-терапію, УФ-опромінення, аутогемотерапію, загальнозміцнююче лікування, гамма-глобулін, стафілококовий анатоксин. Антибіотики та сульфаніламідні препарати застосовують при вираженому запальному інфільтраті та підвищеній температурі.
Медикаментозні методи лікування фурункульозу є досить ефективними при лікуванні одиничних фурункулів. У разі численних фурункулів, частих рецидивах, при розвитку захворювання на фоні імунодефіцитного стану або при порушеннях системи вродженого імунітету застосування лікарських засобів, як правило, мало ефективним, оскільки в цьому випадку необхідне використання імуномодуляторів, що усувають дисбаланс імунної системи.
Найефективнішим імуномодулятором такого спектра дії є препарат аутологічної крові, що отримується із власної крові пацієнта за методом Р.Н.Ходанова. Цей препарат вводиться підшкірно у рефлексогенні зони.
На сьогоднішній день доведено, що клітини власної крові у стані гіпоосмосу мають справжній імуномодулюючий ефект – стимулюють боротьбу з інфекцією та пригнічують аутоімунну реакцію. Активація клітин крові може гіпоосмосу відбувається з допомогою модифікації клітинної мембрани. В результаті лікування в 3 – 5 разів збільшується швидкість гемопоезу (дозрівання лімфоцитів зі стовбурових клітин кісткового мозку), підвищується фагоцитарна активність макрофагів, моноцитів та нейтрофілів, нормалізується співвідношення білків комплементу (білків системи вродженого імунітету), що підвищує інфекцію. Крім того, нормалізується співвідношення клітин імунної системи хелпери/супресори.
У ході лікування після 4 – 5 процедур, навіть якщо відбувається поява нових фурункулів, область інфільтрату та некрозу тканин буде невеликою, а їхнє дозрівання та відторгнення гнійно-некротичного стрижня відбудеться протягом 1 – 2 днів. У разі наявних фурункулів вони не переходять в абсцедуючу форму.
Для фурункульозу легкого та середнього ступеня тяжкості для повного лікування досить стандартного курсу з 9 процедур. При дуже тяжкій формі фурункульозу (коли нові фурункули з'являються практично щодня) проводиться більш тривалий курс процедур або застосовується індивідуальний курс лікування. Однак і в цьому випадку досягається майже 100% результат.
Метод гемопунктури немає побічних ефектів.
За більш ніж 20 років існування центру наші лікарі отримали чималу практику у лікуванні фурункульозу. Медичні аспекти перебігу хвороби на різних стадіях захворювання добре знайомі нашим фахівцям. Всі ці напрацювання та набутий досвід переслідують лише одну мету – полегшення страждань пацієнтів та повернення їх до здорового та повноцінного життя.
Заявка на прийом
Заповніть всі обов'язкові поля, будь ласка
Рецидивуючий фурункульоз – це запально-гнійний патологічний процес. Для нього характерна поразка глибинних верств епідермісу. Він характеризується частими, тривалими та млявими загостреннями, прояви яких можна усунути за допомогою антибактеріальних препаратів.
Причини
Хронічний фурункульоз, схильний до рецидивів, розвивається у разі ураження волосяного фолікула, що має гнійно-некротичний характер. Фурункули у разі можуть бути одиничними і множинними.
Найчастіше така форма патології діагностується у дітей та молодих людей.
Розвиток рецидивуючої форми фурункульозу обумовлено цілою низкою провокуючих причин. До них необхідно віднести наступне:
- Поразка золотистим стафілококом. Цей патогенний збудник є причиною описуваного захворювання у 60-97% випадку. Набагато рідше хронічний фурункульоз розвивається через епідермальний стафілокок.
- Поразка стрептококами груп А та В.
- Інфікування шкірних покривів з появою ними ран і саден.
- Загальне зниження рівня імунного захисту організму, що може бути обумовлено наявністю інфекційних процесів, уродженими чи набутими імунодефіцитами.
- Тривала терапія гормоновмісними препаратами, особливо в тому випадку, якщо лікарський засіб було підібрано некоректно.
- Цукровий діабет.
- Хронічне пошкодження шкіри (наприклад, при терті одягом, регулярних контактах із хімікатами).
- Наявність вогнищ хронічної інфекції, локалізація яких може бути різноманітною. У більшості випадків до них належать інфекційні захворювання ЛОР-органів: хронічні гайморит і тонзиліт, а також фарингіт.
- Хвороби органів сечовивідної системи.
- Захворювання органів шлунково-кишкового тракту.
- Патологія щитовидної залози.
Це далеко не повний перелік можливих патологій, які можуть спровокувати розвиток фурункульозу, що протікає у хронічній формі. Пов'язано це з тим, що захворювання має складний характер і досі не вивчено вичерпним чином.
Фурункул в даному випадку виникає як результат гнійно-некротичного запалення волосяного фолікула та оточуючих його тканин. Найчастіше ці новоутворення розташовуються на шкірних покривах стегон, сідниць, шиї, плечей.
Ознаки загострення патології
Визначити загострення хронічного фурункульозу можна за наступними характерними ознаками:
- Поява фурункулів, що зовні нагадують вузол. Це – ділянка над шкірою, своєрідне випинання. Протягом кількох днів фурункули дозрівають, після чого розкриваються. Коли це відбувається, назовні виливається гній. Після цього на ділянці шкіри утворюється виразка, що рубається досить швидко. Весь процес від початку формування до стадії рубцювання займає в середньому 14 днів.
- Збільшення регіональних лімфатичних вузлів.
- Симптоми загальної інтоксикації: підвищення температури тіла, головний біль, загальна слабкість, підвищене потовиділення. Зазначені прояви характерні для важкого та середнього ступенів рецидивуючого фурункульозу.
Періоди загострення при вказаному запальному процесі тривають близько 14-21 дня.
У осіб із порушеннями імунного статусу у разі лімфогенного поширення інфекції можуть розвиватися остеомієліт, флегмона, виразкова піодермія.
Одним із найнебезпечніших ускладнень механічного впливу на фурункули, які утворилися на ділянці носогубного трикутника, є гнійний менінгіт. Саме тому в жодному разі не можна намагатися самостійно вичавлювати ці шкірні новоутворення.
Крім гнійного менінгіту до небезпечних наслідків цього захворювання слід віднести сепсис, у якому формуються гнійники у різних внутрішніх органах, запалення лімфовузлів, розташованих поруч із ураженим ділянкою, утворення грубого колоїдного рубця.
Лабораторна діагностика
Щоб діагностувати запальний процес, необхідно звернутися до медичного закладу.
Перше, що потрібно зробити – здати аналізи. Здійснюють забір калу, крові та сечі з метою подальшого дослідження зазначених матеріалів.
До методів лабораторної діагностики необхідно віднести:
- клінічний аналіз крові;
- дослідження крові на наявність гепатиту;
- загальний аналіз сечі;
- вивчення крові на предмет ВІЛ та RW;
- оцінка рівня гормонів, що синтезуються щитовидною залозою;
- посів вмісту, отриманого з фурункулу, на чутливість до антибіотиків;
- Вивчення калу бактеріологічного характеру.
За потреби можуть бути призначені повторні обстеження.
Методи інструментальної діагностики
До інших методів, що дозволяють виявити захворювання та мають інструментальний характер, відносять таке:
- рентгенографічне дослідження придаткових пазух носа та органів грудної клітки;
- УЗД органів черевної порожнини;
- ЕКГ;
- УЗД щитовидної залози.
Також за наявності клінічних проявів нез'ясованого характеру можуть бути призначені додаткові заходи щодо обстеження пацієнта.
Методи лікування при рецидивному фурункульозі
Характер терапії при хронічному фурункульозі залежить від того, який ступінь тяжкості патологічного процесу було виявлено.
Пацієнтам, які страждають від зазначеної патології, рекомендують такі препарати:
- Імуномодулятори. Оскільки і натомість ослабленого імунітету ризик рецидиву захворювання підвищується у кілька разів, хворому потрібна імунотерапія. Зазвичай за такого діагнозу рекомендують введення стафілококової вакцини. У періоди ремісії можуть призначатися такі імуномодулюючі препарати, як Лікопід, Поліоксидоній.
- Антибактеріальні препарати у лікарській формі таблеток. Вид ліки визначається у кожному випадку індивідуально, відповідно до особливостей збудника та його чутливості до окремих видів антибіотиків. При рецидивному фурункульозі призначають Азітроміцин, Аугментин, Цефтріаксон. Приймати таблетки слід протягом 7-10 днів перорально. Вкрай рідко використовуються антибіотики у вигляді розчинів для внутрішньом'язового або внутрішньовенного введення.
- Лікарські засоби місцевого застосування. Якщо патологічний процес у період загострення супроводжується помірною запальною реакцією, рекомендується обробляти фурункули на шкірі антисептичними речовинами – зеленкою, йодом чи етиловим спиртом у концентрації 70%.
Починати лікування при фурункульозі рецидивуючого характеру слід лише після консультації з фахівцем.
Профілактика загострень
Щоб знизити ризик рецидивів фурункульозу при хронічній течії, слід:
- зміцнювати імунітет; зробити це можна за допомогою систематичного загартовування, занять спортом, прогулянок на свіжому повітрі;
- використовувати місцеві препарати для догляду за шкірними покривами;
- дотримуватись правил особистої гігієни;
- уникати переохолодження;
- обов'язково обробляти антисептиками шкірні покриви у разі ушкоджень;
- у разі цукрового діабету контролювати його перебіг;
- уникати контакту з хімічними та іншими дратівливими речовинами.
При перших проявах захворювання необхідно звертатися до лікаря, щоб не запустити процес і не викликати небезпечних для здоров'я та життя ускладнень.
Загальні рекомендації щодо зміцнення здоров'я
Міцний імунітет - запорука стійкості організму до збудників різних патологій. Щоб зміцнити здоров'я, слідує:
- відмовитись від шкідливих звичок;
- харчуватися правильно, дотримуючись балансу жирів, білків і вуглеводів;
- контролювати вагу, а також рівень артеріального тиску, цукру та холестерину в крові;
- частіше бувати на свіжому повітрі;
- гартувати організм;
- захищати себе від стресових та інших негативних факторів;
- займатися посильними фізичними навантаженнями;
- приймати вітамінні комплекси, особливо – в осінньо-весняний періоди;
- проводити процедури з очищення організму. З цим завданням чудово впораються розвантажувальні дні.
Рецидивуючий фурункульоз – запальний процес, що характеризується ураженням глибоких шарів шкіри. Зовні хвороба виявляється у формуванні гнійників. У періоди загострення слід використовувати специфічні лікарські засоби. Заходи профілактики допоможуть продовжити період ремісії.
В даний час існує тенденція до зростання хронічних бактеріальних та вірусних захворювань, для яких характерні безперервно рецидивуючий перебіг та мала ефективність антибактеріальної та симптоматичної терапії. Одним із таких захворювань є хронічний рецидивуючий фурункульоз. Фурункул розвивається в результаті гострого гнійно-некротичного запалення волосяного фолікула і оточуючих його тканин. Як правило, фурункул є ускладненням остеофолікуліту стафілококової етіології. Фурункули можуть виникати як одиночно, так і множинно (так званий фурункульоз).
У разі рецидивування фурункульозу діагностується хронічний рецидивуючий фурункульоз. Як правило, він характеризується частими рецидивами, тривалими, млявими загостреннями, толерантними до антибактеріальної терапії. Залежно кількості фурункулів, поширеності і вираженості запального процесу при фурункульозі класифікується за ступенем тяжкості.
Тяжкий ступінь фурункульозу: дисеміновані, множинні, безперервно рецидивні невеликі вогнища зі слабкою місцевою запальною реакцією, що не пальпуються або злегка визначаються регіонарними лімфатичними вузлами. Тяжкий перебіг фурункульозу супроводжується симптомами загальної інтоксикації: слабкістю, головним болем, зниженням працездатності, підвищенням температури тіла, пітливістю.
Середній ступінь тяжкості фурункульозу - поодинокі або множинні фурункули великих розмірів, що протікають з бурхливою запальною реакцією, з рецидивами від 1 до 3 разів на рік. Іноді супроводжується збільшенням регіонарних лімфатичних вузлів, лімфангоїтом, короткочасним підвищенням температури тіла та незначними ознаками інтоксикації.
Легкий ступінь тяжкості фурункульозу - одиночні фурункули, що супроводжуються помірною запальною реакцією, з рецидивами від 1 до 2 разів на рік, добре пальпуються регіонарними лімфатичними вузлами, без явищ інтоксикації.
Найчастіше пацієнти, які страждають на фурункульоз, отримують лікування у хірургів, у кращому випадку на амбулаторному етапі їм проводиться дослідження крові на цукор, аутогемотерапія, деяким призначають і імуномодулюючі препарати без попередньо проведеного обстеження, і в більшості випадків вони не отримують позитивного результату. Мета нашої статті – поділитися досвідом ведення хворих із хронічним фурункульозом.
Причини фурункульозу
Основним етіологічним фактором хронічного фурункульозу вважається золотистий стафілокок, який зустрічається, за різними даними, у 60-97% випадків. Рідше фурункульоз викликається іншими мікроорганізмами - епідермальним стафілококом (раніше вважався апатогенним), стрептококами груп А та В та іншими видами бактерій. Описано спалах захворюваності на фурункульоз нижніх кінцівок у 110 пацієнтів, які були пацієнтами одного і того ж педикюрного салону. Збудником цього спалаху був Mycobacterium fortuitium, причому цей мікроорганізм був виявлений у ванночках для ніг, що використовуються в салоні. Найчастіше ХРФ з гнійних вогнищ висіваються антибіотикорезистентні штами золотистого стафілокока. За даними Н. М. Калініної, St. aureus у 89,5% випадків резистентний до пеніциліну та ампіциліну, у 18,7% – резистентний до еритроміцину та у 93% випадків чутливий до клоксациліну, цефалексину та котримоксазолу. В останні роки відзначається досить широке поширення метицилін-резистентних штамів цього мікроорганізму (до 25% пацієнтів). За даними зарубіжної літератури, наявність на шкірі чи слизовій оболонці носа патогенного штаму St. aureus вважається важливим фактором розвитку захворювання.
Хронічний фурункульоз має складний і досі недостатньо вивчений патогенез. Встановлено, що дебют та подальше рецидивування захворювання обумовлені цілим рядом ендо- та екзогенних факторів, серед яких найбільш значущими вважаються порушення бар'єрної функції шкірних покривів, патологія ШКТ, ендокринної та сечовидільної систем, наявність вогнищ хронічної інфекції різної локалізації. За даними проведених нами досліджень, осередки хронічної інфекції різної локалізації виявляються у 75-99,7% пацієнтів, які страждають на хронічний фурункульоз. Найчастіше зустрічаються осередки хронічної інфекції ЛОР-органів (хронічний тонзиліт, хронічний гайморит, хронічний фарингіт), дисбактеріоз кишечника зі збільшенням вмісту кокових форм.
У хворих на хронічний фурункульоз патологія ШКТ (хронічний гастродуоденіт, ерозивний бульбит, хронічний холецистит) визначається у 48–91,7% випадків. У 39,7% пацієнтів діагностується патологія ендокринної системи, представлена порушеннями обміну вуглеводів, гормонпродукуючої функції щитовидної та статевих залоз. У 39,2% хворих із завзято поточним фурункульозом є латентна сенсибілізація, у 4,2% - клінічні прояви сенсибілізації до алергенів домашнього пилу, пилку дерев та злакових трав, у 11,1% - підвищена концентрація сироваткового IgE.
Таким чином, для більшості хворих на фурункульоз характерні безперервно рецидивуючий перебіг захворювання (41,3%) при тяжкій та середній тяжкості перебігу фурункульозу (88%) та тривалі загострення (від 14 до 21 дня — 39,3%). У 99,7% пацієнтів виявлено хронічні осередки інфекції різної локалізації. У 39,2% випадків визначалася латентна сенсибілізація до різних алергенів. Основним збудником є St. aureus.
У виникненні та розвитку хронічного фурункульозу, поряд з особливостями збудника, його патогенними, вірулентними та інвазивними властивостями, наявністю супутньої патології, велика роль відводиться порушенням нормального функціонування та взаємодії різних ланок імунної системи. Імунна система, покликана забезпечити біологічну індивідуальність організму і, як наслідок, що виконує захисну функцію при контакті з інфекційними, генетично чужорідними агентами, з різних причин може давати збій, що веде до порушення захисту організму від мікробів і проявляється в підвищеній інфекційній захворюваності.
Імунний захист від бактерій-патогенів включає два взаємопов'язані компоненти - вроджений (що носить переважно неспецифічний характер) і адаптивний (що характеризується високою специфічністю до чужорідних антигенів) імунітет. Збудник фурункульозу при попаданні до шкіри викликає «каскад» захисних реакцій.
При хронічному фурункульозі виявляються порушення практично всіх ланок імунної системи. За даними Н. Х. Сетдикової, 71,1% хворих на фурункульоз мали порушення фагоцитарної ланки імунітету, що виражалося в зниженні внутрішньоклітинної бактерицидності нейтрофілів, дефектах утворення активних форм кисню. Дефекти, що призводять до порушення міграції гранулоцитів, можуть призводити до хронічних бактеріальних інфекцій, що продемонстрували у своїй роботі Kalkman та співавтори у 2002 р. Дефекти утилізації патогенів усередині фагоцитів можуть бути обумовлені різними причинами та мати тяжкі наслідки (так, наприклад, дефект НАДФН-оксидази) призводить до незавершеного фагоцитозу та розвитку відповідної важкої клінічної картини).
Низькі показники рівня сироваткового заліза, можливо, можуть спричинити зниження ефективності оксидативного кілінгу патогенних мікроорганізмів нейтрофілами. Поруч авторів виявлено зниження загальної кількості Т-лімфоцитів периферичної крові. Як правило, у хворих на ХРФ знижено кількість CD4-лімфоцитів (у 20-50% пацієнтів) та підвищено кількість CD8-лімфоцитів (у 14-60,4% пацієнтів).
У 26–35% хворих, які страждають на хронічний фурункульоз, знижується кількість В-лімфоцитів. При оцінці компонентів гуморального імунітету у хворих на фурункульоз виявляються різні дисімуноглобулінемії. Найчастіше зустрічаються зниження рівнів IgG та IgM. Відзначено зниження афінності імуноглобулінів у хворих на ХРФ, причому виявлено кореляцію між частотою народження цього дефекту, стадією і тяжкістю захворювання. Тяжкість порушень лабораторних показників корелює з тяжкістю клінічних проявів фурункульозу.
Зі сказаного вище, що зміни показників імунного статусу у хворих на ХРФ мають різноплановий характер: у 42,9% відзначено зміну субпопуляційного складу лімфоцитів, у 71,1% — фагоцитарного і у 59,5% — гуморальної ланки імунної системи. Залежно від вираженості змін у показниках імунного статусу хворих на ХРФ можна розділити на три групи: легкої тяжкості, середньої та тяжкої течії, що корелює з клінічним перебігом захворювання. При легкому перебігу фурункульозу в більшості хворих (70%) показники імунного статусу перебувають у межах норми. При середньому та тяжкому ступені переважно виявляються зміни фагоцитарної та гуморальної ланок імунної системи.
Діагностика хронічного рецидивуючого фурункульозу
Виходячи з вищевказаних патогенетичних особливостей фурункульозу алгоритм діагностики повинен включати виявлення вогнищ хронічної інфекції, діагностику супутніх захворювань, оцінку лабораторних параметрів стану імунної системи.
Обов'язкове лабораторне дослідження при симптомах фурункульозу:
клінічний аналіз крові;
загальний аналіз сечі;
біохімічний аналіз крові (загальний білок, білкові фракції, загальний білірубін, сечовина, креатинін, трансамінази – АСТ, АЛТ);
RW, ВІЛ;
аналіз крові на наявність гепатиту В та С;
посів вмісту фурункулу на флору та чутливість до антибіотиків;
глікемічний профіль;
імунологічне обстеження (фагоцитарний індекс, спонтанна та індукована хемілюмінесценція (ХЛ), індекс стимуляції (ІВ) люмінолзалежної хемілюмінесценції ЛЗХЛ), бактерицидність нейтрофілів, імуноглобуліни A, M, G, афінність;
бактеріологічне дослідження фекалій;
аналіз калу на яйця глистів;
посів із зіва на флору та гриби.
Додаткове лабораторне дослідження при симптомах фурункульозу:
визначення рівня гормонів щитовидної залози (Т3, Т4, ТТГ, АТ до ТГ);
визначення рівня статевих гормонів (естрадіол, пролактин, прогестерон);
посів крові на стерильність триразово;
посів сечі (за показаннями);
посів жовчі (за показаннями);
визначення базальної секреції;
імунологічне обстеження (субпопуляції Т-лімфоцитів, В-лімфоцити);
загальний IgE.
Інструментальні методи обстеження при симптомах фурункульозу:
гастроскопія із визначенням базальної секреції;
УЗД органів черевної порожнини;
УЗД щитовидної залози (за показаннями);
УЗД жіночих статевих органів (за показаннями);
дуоденальне зондування;
функції зовнішнього дихання;
ЕКГ;
рентгенографія органів грудної клітки;
рентгенографія придаткових пазух носа.
Консультації фахівців при симптомах фурункульозу: отоларинголог, гінеколог, ендокринолог, хірург, уролог.
Лікування хронічного рецидивуючого фурункульозу
Тактика лікування хворих на хронічний рецидивуючий фурункульоз визначається стадією захворювання, супутньою патологією та імунологічними порушеннями. У стадії загострення фурункульозу потрібно проведення місцевої терапії у вигляді обробки фурункулів антисептичними розчинами, антибактеріальними мазями, гіпертонічним розчином; у разі локалізації фурункулів у ділянці голови та шиї або наявності множинних фурункулів – проведення антибактеріальної терапії з урахуванням чутливості збудника. У будь-якій стадії захворювання необхідна корекція виявленої патології (санація вогнищ хронічної інфекції, лікування патології ШКТ, ендокринної патології тощо).
При виявленні у хворих на фурункульоз латентної сенсибілізації або за наявності клінічних проявів алергії необхідно в період полінації додавати до лікування антигістамінні препарати, призначати гіпоалергенну дієту, проводити хірургічне втручання з премедикацією гормональними та антигістамінними препаратами.
Останнім часом у комплексній терапії хворих на хронічний фурункульоз все частіше використовують препарати, що надають коригуючу дію на імунну систему. Розроблено показання до призначення імуномодуляторів залежно від домінуючого типу порушень імунного статусу та ступеня захворювання. Так, у стадії загострення хронічного фурункульозу рекомендовано застосування наступних імуномодуляторів.
За наявності змін фагоцитарної ланки імунітету доцільним є призначення поліоксидонія по 6-12 мг внутрішньом'язово протягом 6-12 днів.
При зниженні афінності імуноглобулінів – галавіт 100 мг №15 внутрішньом'язово.
При зниженні рівня В-лімфоцитів, порушенні співвідношення CD4/CD8 у бік зменшення показано застосування мієлопіду по 3 мг протягом 5 днів внутрішньом'язово.
При зниженні рівня IgG на тлі тяжкого загострення фурункульозу при клінічній неефективності застосування галавіту використовуються препарати імуноглобуліну для внутрішньовенного введення (октаги, габриглобіни, інтраглобіни).
У період ремісії можливе призначення наступних імуномодуляторів.
Поліоксидоній 6-12 мг внутрішньом'язово протягом 6-12 днів – за наявності змін фагоцитарної ланки імунітету.
Лікопід 10 мг протягом 10 днів перорально – за наявності дефектів утворення активних форм кисню.
Галавіт 100 мг № 15 внутрішньом'язово - при зниженні афінності імуноглобулінів.
Застосування лікопіду доцільно також при млявому, безперервно рецидивному фурункульозі. При завзятому рецидивуванні ХРФ на фоні змін гуморальної ланки імунітету показано призначення препаратів імуноглобуліну для внутрішньовенного введення (октагам, габриглобіну, інтраглобіну). У деяких випадках доцільно комбіноване застосування імуномодулюючих препаратів (наприклад, при загостренні фурункульозу можливе призначення поліоксидонія, надалі, при виявленні дефекту афінності імуноглобулінів, додається галавіт і т. д.).
Незважаючи на значні успіхи, досягнуті в галузі клінічної імунології, ефективне лікування хронічного фурункульозу залишається досить складним завданням. У зв'язку з цим необхідно подальше вивчення патогенетичних особливостей цього захворювання, а також розробка нових підходів до лікування хронічного фурункульозу.
В даний час продовжується пошук нових імуномодулюючих препаратів, здатних позитивно впливати на протягом запального процесу при фурункульозі. Проводяться клінічні випробування нових вітчизняних імуномодуляторів, таких як сераміл, неоген. Сераміл є синтетичним аналогом ендогенного імунорегуляторного пептиду – мієлопептиду-3 (МП-3). Сераміл застосовувався у складі комплексного лікування хворих на фурункульоз як у стадії загострення, так і в стадії ремісії по 5 мг № 5 внутрішньом'язово. Після лікування препаратом відзначалася нормалізація рівня В-лімфоцитів, а також зниження рівня CD8-лімфоцитів. Виявлено значне подовження термінів ремісії захворювання (до 12 місяців у 30% пацієнтів).
Неоген є синтетичним трипептидом, що складається з L-амінокислотних залишків ізолецитину, глютаміну та триптофану. Неоген застосовувався у складі комплексної терапії, що проводиться хворим на хронічний фурункульоз. внутрішньом'язові ін'єкції препарату неогену проводилися по 1 мл 0,01% розчину 1 раз на добу щодня, курс - 10 ін'єкцій.
Застосування неогену в комплексній терапії хворих на хронічний фурункульоз на стадії ремісії захворювання викликає достовірну нормалізацію споконвічно змінених імунологічних показників (відносної та абсолютної кількості лімфоцитів, відносної кількості CD3+, CD8+, CD19+, CD16+-лімфоцитів, кглотительной способу). показників спонтанної ХЛ та афінності анти-ОАД-антитіл, кількості HLA-DR+-лімфоцитів, а отже, дозволяє продовжити період ремісії захворювання порівняно з групою контролю.
Таким чином, з вищевикладеного випливає, що хронічний фурункульоз протікає під впливом складного комплексу етіологічних та патогенетичних факторів, і його не можна розглядати лише як місцеве запалення. Хворим із хронічним фурункульозом необхідно проводити всебічне обстеження з метою виявлення можливих осередків хронічної інфекції, які є джерелом септицемії та при порушенні елімінації мікробів у крові внаслідок зниження імунологічної реактивності організму призводять до виникнення фурункулів.
Оскільки призначення імунокоригуючих препаратів може спричинити загострення основного захворювання, ми вважаємо, що лікування хворих необхідно розпочинати з санації виявлених вогнищ інфекції. Питання призначення імунокоригуючих препаратів має вирішуватися індивідуально, з урахуванням стадії захворювання, наявності супутньої патології та типу імунологічного дефекту. При виявленні у хворого на сенсибілізацію до різних алергенів лікування фурункульозу необхідно проводити на тлі протиалергенної терапії.