Medisinsk senter for immunkorreksjon oppkalt etter. R.N. Khodanova har samlet betydelig erfaring i behandling av furunkulose. Moderne teknologier, ansvar og profesjonelle egenskaper hos spesialister har hjulpet mer enn hundre pasienter med å takle denne sykdommen. Dette referansematerialet presenterer sykdomsforløpet og tidstestede metoder for å forebygge og behandle furunkulose.
En furunkel er en akutt purulent-nekrotisk betennelse i hårsekken og det omkringliggende bindevevet. Utviklingen av byller er forårsaket av Staphylococcus aureus, mindre vanlig hvite Staphylococcus. Eksogene og endogene predisponerende faktorer spiller en viktig rolle i forekomsten av furunkulose. Eksogene faktorer er hudskade (riper, skrubbsår, dermatitt, etc.), forurensning med partikler av støv, kull, etc., pyoderma; endogene - endokrine lidelser (diabetes mellitus, fedme), metabolske forstyrrelser (hypovitaminose, anemi), alkoholisme, hypotermi, etc. Furunkulose snakkes om når det er flere og tilbakevendende utseende og utvikling av byller. Furunkulose oppstår ofte på bakgrunn av samtidig diabetes mellitus.
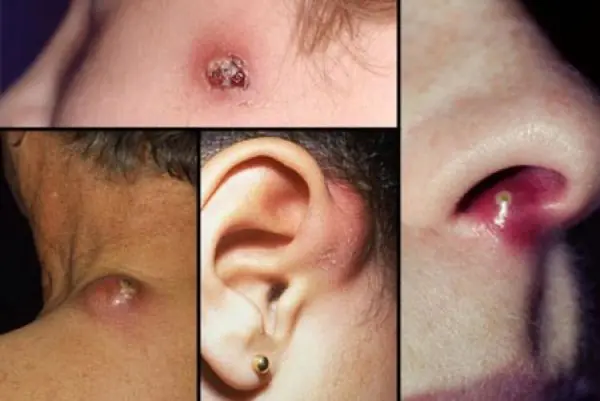
En byll kan utvikle seg på alle områder av huden der det er hårsekker. Den vanligste lokaliseringen er ansiktet, huden på nakken, baksiden av hendene og korsryggen. Til å begynne med vises et tett, knallrødt inflammatorisk infiltrat, som stiger over hudnivået i en liten kjegle. Pasienter rapporterer mild kløe og moderat smerte. Etter hvert som byllen utvikler seg, øker infiltratet, hyperemi øker og perifert ødem oppstår. På 3. - 4. dag vises nekrose og mykning av vev i midten av infiltratet, som får en grønnaktig farge, og en nekrotisk kjerne av byllen dannes. I løpet av denne perioden øker smerten kraftig, spesielt når den er lokalisert i et fysiologisk aktivt område (for eksempel i leddområdet), økt kroppstemperatur, hodepine og ubehag er mulig. Hvis kurset er gunstig, etter 2 - 3 dager blir den purulent-nekrotiske stangen uavhengig avvist med dannelsen av et dypt, moderat blødende sår. Etter ytterligere 2 - 3 dager gror såret. Når prosessen er slettet, dannes et smertefullt infiltrat uten suppuration og nekrose. Med abscess furunkulose sprer den purulent-nekrotiske prosessen seg utover hårsekken med utvikling av et purulent hulrom eller flegmon. Enkelte byller forårsaker vanligvis ikke en generell reaksjon og gir ikke komplikasjoner, men hos pasienter med diabetes mellitus er et alvorlig forløp av prosessen mulig. Furunkulose kan kompliseres av lymfangitt, regional lymfadenitt og tromboflebitt.
Histologi
I dermis og subkutan base oppdages et inflammatorisk infiltrat av runde celleelementer, i midten - nekrose og ødelagte leukocytter. Leukocytter, fibroblaster og stillesittende makrofagocytter finnes i det perifollikulære infiltratet. Tilstedeværelsen av en nekrotisk kjerne hjelper til med å skille en byll fra en pseudofurunkel og follikulitt.
Behandling av furunkulose består av lokal og generell behandling.
Den består i å grundig rengjøre huden rundt betennelseskilden - tørk med en 70 % løsning av etylalkohol, en 2 % alkoholløsning av salisylsyre, eller smøring med en 1 – 3 % alkoholløsning av metylenblått eller strålende grønt. Håret rundt infiltratet i hodebunnen og nakken klippes forsiktig av. Helt i begynnelsen av prosessen kan den noen ganger avbrytes av smøring med en 5% alkoholoppløsning av jod. De bruker injeksjoner av infiltratet med løsninger av antibiotika med novokain eller elektroforese av antibiotika, som noen ganger bidrar til å forhindre abscessdannelse. Lokalt påføres krystallinsk salisylnatrium eller salisylsyre på området til den fremvoksende purulent-nekrotiske staven i midten av byllen og festes med en tørr bandasje, som fremmer akselerert avvisning av stangen (keratolytisk effekt). Ved abscess furunkulose, under lokalbedøvelse, åpnes abscessen og de purulente-nekrotiske massene fjernes forsiktig. Etter avvisning av stangen eller fjerning av nekrotiske masser behandles såret med antiseptiske løsninger (hydrogenperoksid, furatsilin 1:5000) og påføres en bandasje med proteolytiske enzymer eller salve (tetracyklin, erytromycin, gentamicin, syntomycin).
Etter rensing av såret fra purulente-nekrotiske masser, brukes salvebandasjer (vinylin, 5% syntomycinemulsjon); bandasjer skiftes annenhver dag. Fysioterapeutiske prosedyrer er foreskrevet: UV-bestråling, UHF-terapi, solux, etc. Hvis byller er lokalisert på en lem (ben, armer), anbefales det å sikre hvile. Det er farlig og derfor strengt forbudt å presse ut innholdet i byllen og massere i betennelsesområdet.
I nærvær av store byller, med byller på ansikt, hode, nakke, så vel som med utviklet furunkulose, sammen med lokal behandling, utføres generell spesifikk og uspesifikk terapi: injeksjoner av antibiotika, stafylokokktoksoid, autohemoterapi, proteinterapi, vitaminbehandling osv.
Penicillin 800 000–1 000 000 enheter per dag, 100 000 enheter hver 3. time.
Sulfonamidmedisiner foreskrives i en dose på 3–4 g per dag i 5–6 dager.
Kombinasjonsbehandling med antibiotika og immunologiske legemidler er mest effektiv.
Staphylococcal antifagin i økende doser på 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 ml.
Vitaminer er foreskrevet: retinol, askorbinsyre, tiamin eller ølgjær (vitamin B-gruppe).
Pasienter med byller og furunkulose må følge en bestemt diett: begrense mengden karbohydrater i maten, utelukk alkoholholdige drikker, krydret krydder og søtsaker.
For furunkulose utføres vanligvis følgende blodprøver:
· Klinisk blodprøve
· Generell urinanalyse
· Biokjemisk blodprøve (totalt protein, totalt bilirubin, ALT, AST, blodsukker, alkalisk fosfatase)
Ved mulig immunsvikt kan det være nødvendig
· Omfattende vurdering av immunstatus
For tilbakevendende furunkulose er generell gjenopprettende terapi og spesifikk immunterapi (antistafylokokkgammaglobulin og stafylokokktoksoid) indisert. UHF-terapi, UV-bestråling, autohemoterapi, gjenopprettende behandling, gammaglobulin og stafylokokktoksoid brukes også. Antibiotika og sulfonamidmedisiner brukes ved alvorlig inflammatorisk infiltrat og forhøyet temperatur.
Medikamentelle behandlingsmetoder for furunkulose er ganske effektive for å behandle enkelt byller. I tilfelle av mange byller, hyppige tilbakefall, når sykdommen utvikler seg mot bakgrunnen av en immunsvikttilstand eller i tilfeller av forstyrrelser i det medfødte immunsystemet, er bruken av medisiner som regel ineffektiv, siden det i dette tilfellet er nødvendig å bruke immunmodulatorer som eliminerer ubalansen i immunsystemet.
Den mest effektive immunmodulatoren av dette virkningsspekteret er et autologt blodpreparat hentet fra pasientens eget blod i henhold til metoden til R.N. Khodanova. Dette stoffet injiseres subkutant i refleksiogene soner.
I dag er det bevist at ens egne blodceller i en tilstand av hypoosmose har en reell immunmodulerende effekt - de stimulerer kampen mot infeksjon og undertrykker den autoimmune reaksjonen. Aktivering av blodceller i en tilstand av hypoosmose oppstår på grunn av modifikasjon av cellemembranen. Som et resultat av behandlingen øker frekvensen av hematopoiesis (modning av lymfocytter fra benmargsstamceller) 3–5 ganger, den fagocytiske aktiviteten til makrofager, monocytter og nøytrofiler øker, forholdet mellom komplementproteiner (proteiner i det medfødte immunsystemet) er normalisert, noe som øker kroppens motstand mot bakterielle infeksjoner. I tillegg normaliseres forholdet mellom hjelper/suppressorceller i immunsystemet.
Under behandling, etter 4–5 prosedyrer, selv om nye byller dukker opp, vil området med infiltrasjon og vevsnekrose være lite, og deres modning og avvisning av den purulent-nekrotiske kjernen vil skje innen 1–2 dager. I tilfelle av eksisterende byller, blir de ikke til abscessform.
For furunkulose av mild til moderat alvorlighetsgrad er en standardkur på 9 prosedyrer tilstrekkelig for fullstendig helbredelse. Ved svært alvorlige former for furunkulose (når nye byller vises nesten daglig), utføres et lengre prosedyreforløp eller et individuelt behandlingsforløp. Men i dette tilfellet oppnås nesten 100 % resultater.
Hemopuncture-metoden har ingen bivirkninger.
I mer enn 20 år av senterets eksistens har våre leger fikk betydelig praksis i behandling av furunkulose. De medisinske aspektene ved sykdomsforløpet i ulike stadier av sykdommen er godt kjent for våre spesialister. All denne utviklingen og den ervervede erfaringen har bare ett mål - å lindre lidelsene til pasienter og bringe dem tilbake til et sunt og tilfredsstillende liv.
Søknad om opptak
Vennligst fyll ut alle obligatoriske felter
Tilbakevendende furunkulose er en inflammatorisk-purulent patologisk prosess. Det er preget av skade på de dype lagene av epidermis. Det er preget av hyppige, langvarige og trege eksacerbasjoner, hvis manifestasjoner kan stoppes ved hjelp av antibakterielle medisiner.
Fører til
Kronisk furunkulose, som er utsatt for tilbakefall, utvikler seg i tilfelle skade på hårsekken, som er purulent-nekrotisk i naturen. Koker i dette tilfellet kan være enkelt eller flere.
Oftest diagnostiseres denne formen for patologi hos barn og unge.
Utviklingen av en tilbakevendende form for furunkulose skyldes en rekke provoserende årsaker. Disse inkluderer følgende:
- Infeksjon med Staphylococcus aureus. Dette patogene patogenet er årsaken til den beskrevne sykdommen i 60-97% av tilfellene. Mye sjeldnere utvikler kronisk furunkulose på grunn av Staphylococcus epidermidis.
- Påvirkes av gruppe A og B streptokokker.
- Infeksjon av huden når sår og skrubbsår vises på dem.
- En generell reduksjon i nivået av kroppens immunforsvar, som kan skyldes tilstedeværelsen av smittsomme prosesser, medfødte eller ervervede immunsvikt.
- Langtidsbehandling med hormonholdige legemidler, spesielt hvis legemidlet ble valgt feil.
- Diabetes.
- Kronisk skade på huden (for eksempel fra friksjon med klær, regelmessig kontakt med kjemikalier).
- Tilstedeværelsen av foci av kronisk infeksjon, hvis lokalisering kan varieres. I de fleste tilfeller inkluderer disse infeksjonssykdommer i ØNH-organene: kronisk bihulebetennelse og betennelse i mandlene, samt faryngitt.
- Sykdommer i urinsystemet.
- Sykdommer i mage-tarmkanalen.
- Patologier i skjoldbruskkjertelen.
Dette er ikke en fullstendig liste over mulige patologier som kan provosere utviklingen av furunkulose, som oppstår i kronisk form. Dette skyldes det faktum at sykdommen er kompleks og ennå ikke fullt ut studert.
Byllen i dette tilfellet oppstår som et resultat av purulent-nekrotisk betennelse i hårsekken og omkringliggende vev. Oftest er disse svulstene lokalisert på huden på lårene, baken, nakken og skuldrene.
Tegn på forverring av patologi
Forverring av kronisk furunkulose kan bestemmes av følgende karakteristiske tegn:
- Utseendet til byller som ser ut som en knute. Dette er et område over huden, et slags fremspring. I løpet av flere dager modnes kokene og åpner seg deretter. Når dette skjer, lekker puss ut. Etter dette dannes et sår på hudområdet, som gir arr ganske raskt. Hele prosessen, fra begynnelsen av dannelsen til arrdannelsesstadiet, tar i gjennomsnitt 14 dager.
- Forstørrelse av regionale lymfeknuter.
- Symptomer på generell forgiftning: økt kroppstemperatur, hodepine, generell svakhet, økt svetting. Disse manifestasjonene er karakteristiske for alvorlige og moderate grader av tilbakevendende furunkulose.
Perioder med forverring under denne inflammatoriske prosessen varer i omtrent 14-21 dager.
Hos personer med nedsatt immunstatus, ved lymfogen spredning av infeksjon, kan osteomyelitt, flegmon og ulcerøs pyodermi utvikles.
En av de farligste komplikasjonene av mekanisk virkning på byller som har dannet seg i området av den nasolabiale trekanten er purulent meningitt. Derfor bør du aldri prøve å presse ut disse hudvekstene på egenhånd.
I tillegg til purulent meningitt inkluderer de farlige konsekvensene av denne sykdommen sepsis, der sår dannes i forskjellige indre organer, betennelse i lymfeknutene som ligger ved siden av det berørte området, og dannelsen av et grovt kolloidalt arr.
Laboratoriediagnostikk
For å diagnostisere den inflammatoriske prosessen, må du kontakte et medisinsk anlegg.
Det første du må gjøre er å bli testet. Avføring, blod og urin samles inn for videre forskning av disse materialene.
Laboratoriediagnostiske metoder inkluderer:
- klinisk blodprøve;
- blodprøve for tilstedeværelse av hepatitt;
- generell urinanalyse;
- blodprøver for HIV og RW;
- vurdering av nivået av hormoner syntetisert av skjoldbruskkjertelen;
- såing av innholdet oppnådd fra byllen for følsomhet for antibiotika;
- bakteriologisk undersøkelse av avføring.
Om nødvendig kan gjentatte undersøkelser planlegges.
Instrumentelle diagnostiske metoder
Andre metoder som gjør det mulig å identifisere sykdommen og er instrumentelle i naturen inkluderer følgende:
- røntgenundersøkelse av paranasale bihuler og brystorganer;
- Ultralyd av abdominale organer;
- EKG;
- Ultralyd av skjoldbruskkjertelen.
Også, hvis det er kliniske manifestasjoner av uklar karakter, kan ytterligere tiltak foreskrives for å undersøke pasienten.
Behandlingsmetoder for tilbakevendende furunkulose
Arten av terapi for kronisk furunkulose avhenger av alvorlighetsgraden av den patologiske prosessen som ble oppdaget.
For pasienter som lider av denne patologien, anbefales følgende legemidler:
- Immunmodulatorer. Siden risikoen for tilbakefall av sykdommen øker flere ganger mot en bakgrunn av svekket immunitet, krever pasienten immunterapi. Vanligvis, med en slik diagnose, anbefales administrering av en stafylokokkvaksine. I perioder med remisjon kan immunmodulerende legemidler som Likopid, Polyoxidonium foreskrives.
- Antibakterielle legemidler i tablettdoseringsform. Medisintypen bestemmes i hvert enkelt tilfelle individuelt, i samsvar med egenskapene til patogenet og dets følsomhet for visse typer antibiotika. For tilbakevendende furunkulose er Azithromycin, Augmentin, Ceftriaxone foreskrevet. Tablettene skal tas oralt i 7-10 dager. Antibiotika brukes sjelden i form av løsninger for intramuskulær eller intravenøs administrering.
- Medisiner for lokal bruk. Hvis den patologiske prosessen under en forverring er ledsaget av en moderat inflammatorisk reaksjon, anbefales det å behandle byller på huden med antiseptiske stoffer - strålende grønt, jod eller etylalkohol i en konsentrasjon på 70%.
Behandling for tilbakevendende furunkulose bør startes først etter konsultasjon med en spesialist.
Forebygging av eksaserbasjoner
For å redusere risikoen for tilbakefall av furunkulose i et kronisk forløp, bør du:
- styrke immuniteten; Dette kan gjøres gjennom systematisk herding, sport, turgåing i frisk luft;
- bruk lokale hudpleieprodukter;
- følg reglene for personlig hygiene;
- unngå hypotermi;
- Sørg for å behandle huden med antiseptika når skade vises;
- i tilfelle diabetes mellitus, overvåk forløpet;
- Unngå kontakt med kjemikalier og andre irriterende stoffer.
Ved de første manifestasjonene av sykdommen er det nødvendig å konsultere en lege for ikke å starte prosessen og ikke forårsake komplikasjoner som er farlige for helse og liv.
Generelle anbefalinger for å fremme helse
Sterk immunitet er nøkkelen til kroppens motstand mot patogener av ulike patologier. For å forbedre helsen din bør du:
- å nekte fra dårlige vaner;
- spise riktig, opprettholde en balanse mellom fett, proteiner og karbohydrater;
- kontrollere vekten, samt blodtrykk, blodsukker og kolesterolnivåer;
- tilbringe mer tid i frisk luft;
- herde kroppen;
- beskytte deg mot stress og andre negative faktorer;
- delta i mulig fysisk aktivitet;
- ta vitaminkomplekser, spesielt i høst-vårperioder;
- utføre prosedyrer for å rense kroppen. Fastedager vil gjøre en utmerket jobb med denne oppgaven.
Tilbakevendende furunkulose er en inflammatorisk prosess som er preget av skade på de dype lagene i huden. Eksternt uttrykkes sykdommen i dannelsen av sår. I perioder med forverring er det nødvendig å bruke spesifikke medisiner. Forebyggende tiltak vil bidra til å forlenge perioden med remisjon.
For tiden er det en tendens til en økning i kroniske bakterielle og virussykdommer, som er preget av et kontinuerlig tilbakefallsforløp og lav effektivitet av antibakteriell og symptomatisk terapi. En av disse sykdommene er kronisk tilbakevendende furunkulose. En furuncle utvikler seg som et resultat av akutt purulent-nekrotisk betennelse i hårsekken og omkringliggende vev. Som regel er en byll en komplikasjon av osteofollikulitt av stafylokokk-etiologi. Byller kan oppstå enten enkeltvis eller flere ganger (såkalt furunkulose).
Ved tilbakevendende furunkulose diagnostiseres kronisk tilbakevendende furunkulose. Som regel er det preget av hyppige tilbakefall, langvarige, trege eksacerbasjoner som er tolerante for antibiotikabehandling. Avhengig av antall byller, utbredelsen og alvorlighetsgraden av den inflammatoriske prosessen under furunkulose, klassifiseres den etter alvorlighetsgrad.
Alvorlig grad av furunkulose: disseminerte, multiple, kontinuerlig tilbakevendende små foci med svak lokal betennelsesreaksjon, ikke-palpable eller svakt synlige regionale lymfeknuter. Alvorlig furunkulose er ledsaget av symptomer på generell forgiftning: svakhet, hodepine, redusert ytelse, økt kroppstemperatur, svette.
Moderat alvorlighetsgrad av furunkulose - enkelt eller flere store byller, som oppstår med en voldsom betennelsesreaksjon, med tilbakefall fra 1 til 3 ganger i året. Noen ganger ledsaget av forstørrede regionale lymfeknuter, lymfangitt, en kortvarig økning i kroppstemperatur og mindre tegn på forgiftning.
Mild alvorlighetsgrad av furunkulose - enkelt byller, ledsaget av en moderat betennelsesreaksjon, med tilbakefall 1 til 2 ganger i året, godt palpable regionale lymfeknuter, uten symptomer på forgiftning.
Oftest mottar pasienter som lider av furunkulose behandling fra kirurger; i beste fall, på poliklinisk basis, gjennomgår de en blodprøve for sukker, autohemoterapi, noen får foreskrevet immunmodulerende legemidler uten en forundersøkelse, og i de fleste tilfeller får de ikke en positiv resultatet av terapien. Formålet med artikkelen vår er å dele erfaringen med å håndtere pasienter med kronisk furunkulose.
Årsaker til furunkulose
Den viktigste etiologiske faktoren for kronisk furunkulose anses å være Staphylococcus aureus, som ifølge forskjellige kilder forekommer i 60–97% av tilfellene. Mindre vanlig er furunkulose forårsaket av andre mikroorganismer - Staphylococcus epidermidis (tidligere ansett som apatogen), streptokokker av gruppe A og B og andre typer bakterier. Et utbrudd av furunkulose i underekstremitetene ble beskrevet hos 110 pasienter som var pasienter i samme pedikyrsalong. Årsaken til dette utbruddet var Mycobacterium fortuitium, og denne organismen ble identifisert i fotbad brukt i salongen. I de fleste tilfeller av CRF dyrkes antibiotikaresistente stammer av Staphylococcus aureus fra purulente lesjoner. I følge N.M. Kalinina, St. aureus er resistent mot penicillin og ampicillin i 89,5 % av tilfellene, resistent mot erytromycin i 18,7 % av tilfellene, og følsom overfor kloksacillin, cefaleksin og cotrimoxazol i 93 % av tilfellene. De siste årene har det vært en ganske bred distribusjon av meticillin-resistente stammer av denne mikroorganismen (opptil 25 % av pasientene). Ifølge utenlandsk litteratur, tilstedeværelsen av den patogene belastningen St. på huden eller neseslimhinnen. aureus anses som en viktig faktor i utviklingen av sykdommen.
Kronisk furunkulose har en kompleks og fortsatt utilstrekkelig studert patogenese. Det er fastslått at utbruddet og ytterligere tilbakefall av sykdommen er forårsaket av en rekke endo- og eksogene faktorer, blant hvilke de viktigste anses å være et brudd på barrierefunksjonen til huden, patologi i mage-tarmkanalen, endokrine og urinveier, og tilstedeværelsen av foci av kronisk infeksjon på forskjellige steder. I følge vår forskning påvises foci av kronisk infeksjon på forskjellige steder hos 75–99,7 % av pasientene som lider av kronisk furunkulose. De vanligste fociene for kronisk infeksjon i ØNH-organene (kronisk betennelse i mandlene, kronisk bihulebetennelse, kronisk faryngitt), tarmdysbiose med en økning i innholdet av kokkeformer.
Hos pasienter med kronisk furunkulose bestemmes gastrointestinal patologi (kronisk gastroduodenitt, erosiv bulbitt, kronisk kolecystitt) i 48–91,7% av tilfellene. Hos 39,7% av pasientene diagnostiseres patologi i det endokrine systemet, representert av forstyrrelser i karbohydratmetabolismen, hormonproduserende funksjoner i skjoldbruskkjertelen og gonader. 39,2 % av pasientene med vedvarende furunkulose har latent sensibilisering, 4,2 % har kliniske manifestasjoner av sensibilisering mot allergener av husstøv, trepollen og korngress, og 11,1 % har økt konsentrasjon av serum IgE.
Således er flertallet av pasienter med furunkulose preget av et kontinuerlig tilbakefallende sykdomsforløp (41,3 %) med alvorlig og moderat alvorlighetsgrad av furunkulose (88 %) og langvarige eksacerbasjoner (fra 14 til 21 dager - 39,3 %). Kroniske foci av infeksjon på forskjellige steder ble identifisert hos 99,7 % av pasientene. I 39,2 % av tilfellene ble latent sensibilisering for ulike allergener bestemt. Hovedpatogenet er St. aureus.
Ved forekomst og utvikling av kronisk furunkulose, sammen med egenskapene til patogenet, dets patogene, virulente og invasive egenskaper, tilstedeværelsen av samtidig patologi, spilles en stor rolle av forstyrrelser i normal funksjon og interaksjon mellom ulike deler av immunforsvaret. system. Immunsystemet, designet for å sikre kroppens biologiske individualitet og som et resultat utfører en beskyttende funksjon når det er i kontakt med smittsomme, genetisk fremmede stoffer, kan av ulike årsaker svikte, noe som fører til et brudd på kroppens forsvar mot mikrober og viser seg i økt smittsom sykelighet.
Immunbeskyttelse mot bakterielle patogener inkluderer to innbyrdes beslektede komponenter - medfødt (overveiende uspesifikk) og adaptiv (preget av høy spesifisitet til fremmede antigener) immunitet. Når det forårsakende middelet til furunkulose kommer inn i huden, forårsaker det en "kaskade" av beskyttende reaksjoner.
Med kronisk furunkulose oppdages lidelser i nesten alle deler av immunsystemet. I følge N. Kh. Setdikova hadde 71,1 % av pasientene med furunkulose nedsatt fagocytisk immunitet, som kom til uttrykk i en reduksjon i den intracellulære bakteriedrepende aktiviteten til nøytrofiler og defekter i dannelsen av reaktive oksygenarter. Defekter som svekker granulocyttmigrasjon kan føre til kroniske bakterielle infeksjoner, som påvist av Kalkman et al i 2002. Defekter i utnyttelsen av patogener i fagocytter kan ha ulike årsaker og ha alvorlige konsekvenser (for eksempel fører en defekt i NADPH-oksidase til ufullstendig fagocytose og utviklingen av et tilsvarende alvorlig klinisk bilde).
Lave nivåer av serumjern kan muligens forårsake en reduksjon i effektiviteten av oksidativt dreping av patogene mikroorganismer av nøytrofiler. En rekke forfattere har identifisert en reduksjon i det totale antallet T-lymfocytter i perifert blod. Som regel reduseres antallet CD4-lymfocytter hos pasienter med CRF (hos 20–50 % av pasientene) og antallet CD8-lymfocytter økes (hos 14–60,4 % av pasientene).
Hos 26–35 % av pasientene som lider av kronisk furunkulose, reduseres antallet B-lymfocytter. Ved vurdering av komponentene i humoral immunitet hos pasienter med furunkulose, avsløres forskjellige disimmunoglobulinemier. Det vanligste er reduksjoner i IgG- og IgM-nivåer. En reduksjon i affiniteten til immunglobuliner ble notert hos pasienter med CRF, og det ble funnet en korrelasjon mellom hyppigheten av forekomsten av denne defekten, stadium og alvorlighetsgrad av sykdommen. Alvorlighetsgraden av laboratorieavvik korrelerer med alvorlighetsgraden av kliniske manifestasjoner av furunkulose.
Av det ovenstående følger det at endringer i indikatorer på immunstatus hos pasienter med CRF er av mangfoldig karakter: hos 42,9 % var det en endring i subpopulasjonssammensetningen av lymfocytter, hos 71,1 % - i fagocyttene og hos 59,5 % - i den humorale delen av immunsystemet. Avhengig av alvorlighetsgraden av endringer i immunstatus, kan pasienter med CRF deles inn i tre grupper: mild, moderat og alvorlig, som korrelerer med det kliniske sykdomsforløpet. Ved mild furunkulose har flertallet av pasientene (70 %) immunstatusindikatorer innenfor normale grenser. I moderate og alvorlige tilfeller oppdages hovedsakelig endringer i de fagocytiske og humorale komponentene i immunsystemet.
Diagnose av kronisk tilbakevendende furunkulose
Basert på de ovennevnte patogenetiske egenskapene til furunkulose, bør den diagnostiske algoritmen inkludere identifisering av foci av kronisk infeksjon, diagnostisering av samtidige sykdommer og vurdering av laboratorieparametre for immunsystemets tilstand.
Obligatorisk laboratorietesting for symptomer på furunkulose:
klinisk blodprøve;
generell urinanalyse;
biokjemisk blodprøve (totalt protein, proteinfraksjoner, total bilirubin, urea, kreatinin, transaminaser - AST, ALT);
RW, HIV;
blodprøve for tilstedeværelse av hepatitt B og C;
så innholdet i byllen for flora og følsomhet for antibiotika;
glykemisk profil;
immunologisk undersøkelse (fagocytisk indeks, spontan og indusert kjemiluminescens (CL), stimuleringsindeks (SI) av luminolavhengig kjemiluminescens LZHL), bakteriedrepende nøytrofiler, immunoglobuliner A, M, G, immunoglobulinaffinitet);
bakteriologisk undersøkelse av avføring;
avføringsanalyse for ormegg;
såing fra svelget for flora og sopp.
Ytterligere laboratorietesting for symptomer på furunkulose:
bestemmelse av nivået av skjoldbruskhormoner (T3, T4, TSH, AT til TG);
bestemmelse av nivået av kjønnshormoner (østradiol, prolaktin, progesteron);
blodkultur for sterilitet tre ganger;
urinkultur (hvis indikert);
gallekultur (i henhold til indikasjoner);
bestemmelse av basal sekresjon;
immunologisk undersøkelse (subpopulasjoner av T-lymfocytter, B-lymfocytter);
total IgE.
Instrumentelle undersøkelsesmetoder for symptomer på furunkulose:
gastroskopi med bestemmelse av basal sekresjon;
Ultralyd av abdominale organer;
Ultralyd av skjoldbruskkjertelen (i henhold til indikasjoner);
Ultralyd av kvinnelige kjønnsorganer (i henhold til indikasjoner);
duodenal intubasjon;
eksterne åndedrettsfunksjoner;
EKG;
røntgen av brystet;
Røntgen av de paranasale bihulene.
Konsultasjoner med spesialister for symptomer på furunkulose: otolaryngolog, gynekolog, endokrinolog, kirurg, urolog.
Behandling av kronisk tilbakevendende furunkulose
Behandlingstaktikker for pasienter med kronisk tilbakevendende furunkulose bestemmes av sykdomsstadiet, samtidig patologi og immunologiske lidelser. I stadiet med forverring av furunkulose er lokal terapi nødvendig i form av behandling av byller med antiseptiske løsninger, antibakterielle salver og en hypertonisk løsning; i tilfelle lokalisering av byller i hode- og nakkeområdet eller tilstedeværelse av flere byller - antibakteriell terapi tar hensyn til patogenets følsomhet. På ethvert stadium av sykdommen er korrigering av den identifiserte patologien nødvendig (sanering av foci av kronisk infeksjon, behandling av gastrointestinal patologi, endokrin patologi, etc.).
Hvis latent sensibilisering oppdages hos pasienter med furunkulose eller i nærvær av kliniske manifestasjoner av allergier, er det nødvendig å legge til antihistaminer til behandlingen under pollinering, foreskrive et hypoallergent kosthold og utføre kirurgi med premedisinering med hormonelle og antihistaminer.
Nylig, i den komplekse behandlingen av pasienter med kronisk furunkulose, brukes medisiner som har en korrigerende effekt på immunsystemet i økende grad. Indikasjoner for bruk av immunmodulatorer er utviklet avhengig av den dominerende typen immunforstyrrelser og graden av sykdommen. Derfor, i det akutte stadiet av kronisk furunkulose, anbefales bruk av følgende immunmodulatorer.
I nærvær av endringer i den fagocytiske komponenten av immunitet, er det tilrådelig å foreskrive polyoksidonium 6-12 mg intramuskulært i 6-12 dager.
Hvis affiniteten til immunglobuliner avtar, Galavit 100 mg nr. 15 intramuskulært.
Dersom nivået av B-lymfocytter synker og CD4/CD8-forholdet synker, er bruk av myelopid 3 mg intramuskulært i 5 dager indisert.
Når nivået av IgG synker på bakgrunn av en alvorlig forverring av furunkulose og den kliniske ineffektiviteten av bruken av Galavit, brukes immunoglobulinpreparater for intravenøs administrering (oktagam, gabriglobin, intraglobin).
I løpet av remisjonsperioden kan følgende immunmodulatorer foreskrives.
Polyoksidonium 6-12 mg intramuskulært i 6-12 dager - i nærvær av endringer i den fagocytiske komponenten av immunitet.
Likopid 10 mg oralt i 10 dager - i nærvær av defekter i dannelsen av reaktive oksygenarter.
Galavit 100 mg nr. 15 intramuskulært - med reduksjon i affiniteten til immunglobuliner.
Bruk av likopid er også tilrådelig ved treg, kontinuerlig tilbakevendende furunkulose. Ved vedvarende tilbakefall av CRF på bakgrunn av endringer i humoral immunitet, er administrering av immunoglobulinpreparater for intravenøs administrering (oktagam, gabriglobin, intraglobin) indisert. I noen tilfeller er kombinert bruk av immunmodulerende legemidler tilrådelig (for eksempel i tilfelle forverring av furunkulose, kan polyoksidonium foreskrives i fremtiden, hvis en defekt i affiniteten til immunglobuliner oppdages, galavit legges til, etc.) .
Til tross for betydelige fremskritt innen klinisk immunologi, er effektiv behandling av kronisk furunkulose fortsatt en utfordring. I denne forbindelse er det nødvendig med ytterligere studier av de patogenetiske egenskapene til denne sykdommen, samt utvikling av nye tilnærminger til behandling av kronisk furunkulose.
For tiden fortsetter søket etter nye immunmodulerende legemidler som kan ha en positiv effekt på forløpet av den inflammatoriske prosessen i furunkulose. Kliniske studier av nye innenlandske immunmodulatorer, som Seramil og Neogen, blir utført. Seramil er en syntetisk analog av det endogene immunregulerende peptidet - myelopeptid-3 (MP-3). Seramil ble brukt som en del av en kompleks behandling av pasienter med furunkulose både i akuttstadiet og i remisjonsstadiet, 5 mg nr. 5 intramuskulært. Etter behandling med stoffet ble normalisering av nivået av B-lymfocytter notert, samt en reduksjon i nivået av CD8-lymfocytter. En betydelig forlengelse av perioden med remisjon av sykdommen ble avslørt (opptil 12 måneder hos 30% av pasientene).
Neogen er et syntetisk tripeptid som består av L-aminosyrerester isolecitin, glutamin og tryptofan. Neogen ble brukt som en del av kompleks terapi for pasienter med kronisk furunkulose. Intramuskulære injeksjoner av stoffet Neogen ble utført i mengden 1 ml 0,01% løsning en gang daglig hver dag, kurset var 10 injeksjoner.
Bruken av Neogen i kompleks terapi av pasienter med kronisk furunkulose på stadiet av remisjon av sykdommen forårsaker en betydelig normalisering av initialt endrede immunologiske parametere (relativt og absolutt antall lymfocytter, relativt antall CD3+, CD8+, CD19+, CD16+ lymfocytter, absorpsjonskapasitet av monocytter i forhold til St. aureus) og en økning i indikatorer for spontan CL og affiniteten til anti-OAD antistoffer, antall HLA-DR+ lymfocytter, og gjør det derfor mulig å forlenge perioden med remisjon av sykdommen sammenlignet med kontrollgruppe.
Av ovenstående følger det at kronisk furunkulose oppstår under påvirkning av et komplekst sett av etiologiske og patogenetiske faktorer og ikke bare kan betraktes som lokal betennelse. Pasienter med kronisk furunkulose må gjennomgå en omfattende undersøkelse for å identifisere mulige foci av kronisk infeksjon, som er kilden til septikemi og, hvis elimineringen av mikrober i blodet er svekket, som et resultat av en reduksjon i immunologisk reaktivitet av kroppen, føre til utseendet på byller.
Siden forskrivning av immunkorrigerende legemidler kan forårsake en forverring av den underliggende sykdommen, mener vi at behandling av pasienter bør begynne med sanering av identifiserte infeksjonspunkter. Spørsmålet om å foreskrive immunkorrigerende legemidler bør avgjøres individuelt, under hensyntagen til sykdomsstadiet, tilstedeværelsen av samtidig patologi og typen immunologisk defekt. Hvis sensibilisering for ulike allergener oppdages hos en pasient, må behandling av furunkulose utføres på bakgrunn av anti-allergiterapi.