Medicinsk Center for Immunkorrektion opkaldt efter. R.N. Khodanova har akkumuleret betydelig erfaring med behandling af furunkulose. Moderne teknologier, ansvar og faglige kvaliteter hos specialister har hjulpet mere end hundrede patienter med at klare denne sygdom. Dette referencemateriale præsenterer sygdomsforløbet og gennemtestede metoder til forebyggelse og behandling af furunkulose.
En furuncle er en akut purulent-nekrotisk betændelse i hårsækken og det omgivende bindevæv. Udviklingen af bylder er forårsaget af Staphylococcus aureus, mindre almindeligt hvide Staphylococcus. Eksogene og endogene prædisponerende faktorer spiller en vigtig rolle i forekomsten af furunkulose. Eksogene faktorer er hudskader (ridser, skrammer, dermatitis osv.), forurening med partikler af støv, kul osv., pyodermi; endogene - endokrine lidelser (diabetes mellitus, fedme), stofskifteforstyrrelser (hypovitaminose, anæmi), alkoholisme, hypotermi osv. Furunkulose taler om, når der er flere og tilbagevendende udseende og udvikling af bylder. Furunkulose opstår ofte på baggrund af samtidig diabetes mellitus.
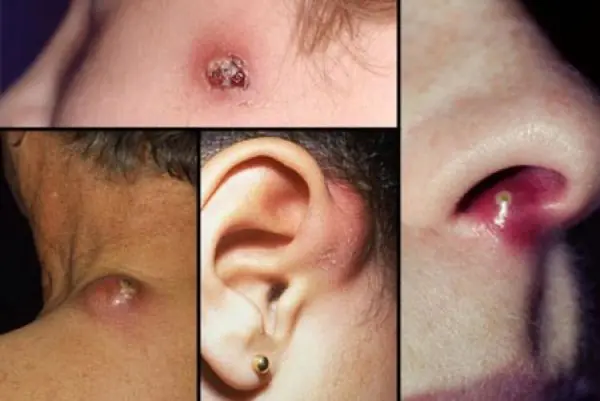
En byld kan udvikle sig på ethvert område af huden, hvor der er hårsække. Den mest almindelige lokalisering er ansigtet, huden på nakken, bagsiden af hænderne og lænden. Indledningsvis vises et tæt, lyserødt inflammatorisk infiltrat, der stiger over hudniveauet i en lille kegle. Patienter rapporterer mild kløe og moderat smerte. Efterhånden som bylden udvikler sig, øges infiltratet, hyperæmi øges, og der opstår perifert ødem. På den 3. - 4. dag vises nekrose og blødgøring af væv i midten af infiltratet, som får en grønlig farve, og en nekrotisk kerne af bylden dannes. I denne periode øges smerten kraftigt, især når den er lokaliseret i et fysiologisk aktivt område (for eksempel i ledområdet), øget kropstemperatur, hovedpine og utilpashed er mulige. Hvis kurset er gunstigt, efter 2 - 3 dage afvises den purulent-nekrotiske stang uafhængigt med dannelsen af et dybt, moderat blødende sår. Efter yderligere 2 - 3 dage heler såret. Når processen er slettet, dannes et smertefuldt infiltrat uden suppuration og nekrose. Med abscess furunkulose spredes den purulent-nekrotiske proces ud over hårsækken med udviklingen af et purulent hulrum eller flegmon. Enkelte bylder forårsager normalt ikke en generel reaktion og giver ikke komplikationer, men hos patienter med diabetes mellitus er et alvorligt forløb af processen muligt. Furunkulose kan kompliceres af lymfangitis, regional lymfadenitis og tromboflebitis.
Histologi
I dermis og subkutan base påvises et inflammatorisk infiltrat af runde celleelementer, i midten - nekrose og ødelagte leukocytter. Leukocytter, fibroblaster og stillesiddende makrofagocytter findes i det perifollikulære infiltrat. Tilstedeværelsen af en nekrotisk kerne hjælper med at skelne en byld fra en pseudofuruncle og folliculitis.
Behandling af furunkulose består af lokal og generel behandling.
Den består af grundig rengøring af huden omkring betændelseskilden - aftørring med en 70% opløsning af ethylalkohol, en 2% alkoholopløsning af salicylsyre eller smøring med en 1 - 3% alkoholopløsning af methylenblåt eller strålende grøn. Håret omkring infiltratet i hovedbunden og halsen skæres forsigtigt af. I begyndelsen af processen kan den nogle gange afbrydes af smøring med en 5% alkoholopløsning af jod. De bruger injektioner af infiltratet med opløsninger af antibiotika med novocain eller elektroforese af antibiotika, som nogle gange hjælper med at forhindre bylddannelse. Lokalt påføres krystallinsk salicylnatrium eller salicylsyre på området af den fremkommende purulent-nekrotiske stav i midten af bylden og fikseres med en tør bandage, som fremmer accelereret afvisning af stangen (keratolytisk effekt). Ved abscess furunkulose åbnes abscessen under lokalbedøvelse, og de purulent-nekrotiske masser fjernes forsigtigt. Efter afvisning af stangen eller fjernelse af nekrotiske masser behandles såret med antiseptiske opløsninger (hydrogenperoxid, furatsilin 1:5000) og en bandage med proteolytiske enzymer eller salve (tetracyclin, erythromycin, gentamicin, syntomycin) påføres.
Efter rensning af såret fra purulente-nekrotiske masser anvendes salveforbindinger (vinylin, 5% syntomycinemulsion); forbindinger skiftes hver anden dag. Fysioterapeutiske procedurer er ordineret: UV-bestråling, UHF-terapi, solux osv. Hvis bylder er lokaliseret på et lem (ben, arme), anbefales det at sikre dets hvile. Det er farligt og derfor strengt forbudt at presse indholdet af bylden ud og massere i området med betændelse.
I nærvær af store bylder, med bylder i ansigtet, hovedet, halsen såvel som med udviklet furunkulose, sammen med lokal behandling, udføres generel specifik og uspecifik terapi: injektioner af antibiotika, stafylokokktoksoid, autohæmoterapi, proteinterapi, vitaminbehandling mv.
Penicillin 800.000-1.000.000 enheder om dagen, 100.000 enheder hver 3. time.
Sulfonamid-lægemidler ordineres i en dosis på 3-4 g om dagen i 5-6 dage.
Kombinationsterapi med antibiotika og immunologiske lægemidler er mest effektiv.
Staphylococcus antifagin i stigende doser på 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 ml.
Vitaminer er ordineret: retinol, ascorbinsyre, thiamin eller ølgær (vitamin B-gruppe).
Patienter med bylder og furunkulose skal overholde en bestemt diæt: begrænse mængden af kulhydrater i mad, udelukke alkoholholdige drikkevarer, krydrede krydderier og slik.
For furunkulose udføres normalt følgende blodprøver:
· Klinisk blodprøve
· Generel urinanalyse
· Biokemisk blodprøve (samlet protein, total bilirubin, ALT, AST, blodsukker, alkalisk fosfatase)
Ved mulig immundefekt kan det være nødvendigt
· Omfattende vurdering af immunstatus
Ved tilbagevendende furunkulose er generel genoprettende terapi og specifik immunterapi (antistafylokok gammaglobulin og stafylokokktoksoid) indiceret. UHF-terapi, UV-bestråling, autohæmoterapi, genoprettende behandling, gammaglobulin og stafylokokktoksoid anvendes også. Antibiotika og sulfonamidlægemidler bruges til alvorligt inflammatorisk infiltrat og forhøjet temperatur.
Lægemiddelbehandlingsmetoder til furunkulose er ret effektive til behandling af enkelt bylder. I tilfælde af talrige bylder, hyppige tilbagefald, når sygdommen udvikler sig på baggrund af en immundefekt tilstand eller i tilfælde af lidelser i det medfødte immunsystem, er brugen af lægemidler som regel ineffektiv, da det i dette tilfælde er nødvendigt at bruge immunmodulatorer, der eliminerer ubalancen i immunsystemet.
Den mest effektive immunmodulator af dette virkningsspektrum er et autologt blodpræparat opnået fra patientens eget blod i henhold til R.N. Khodanovas metode. Dette lægemiddel injiceres subkutant i refleksiogene zoner.
I dag er det bevist, at ens egne blodlegemer i hypoosmose har en reel immunmodulerende effekt - de stimulerer kampen mod infektion og undertrykker den autoimmune reaktion. Aktivering af blodceller i en tilstand af hypoosmose opstår på grund af modifikation af cellemembranen. Som et resultat af behandlingen stiger hastigheden af hæmatopoiesis (modning af lymfocytter fra knoglemarvsstamceller) 3-5 gange, den fagocytiske aktivitet af makrofager, monocytter og neutrofiler øges, forholdet mellem komplementproteiner (proteiner i det medfødte immunsystem) er normaliseret, hvilket øger kroppens modstand mod bakterielle infektioner. Derudover er forholdet mellem hjælper/suppressorceller i immunsystemet normaliseret.
Under behandlingen, efter 4-5 procedurer, selv hvis der opstår nye bylder, vil området med infiltration og vævsnekrose være lille, og deres modning og afvisning af den purulent-nekrotiske kerne vil ske inden for 1-2 dage. I tilfælde af eksisterende bylder bliver de ikke til abscessform.
For furunkulose af mild til moderat sværhedsgrad er et standardforløb på 9 procedurer tilstrækkeligt til fuldstændig helbredelse. Ved meget alvorlige former for furunkulose (når nye bylder dukker op næsten dagligt), udføres et længere procedureforløb, eller der anvendes et individuelt behandlingsforløb. Men i dette tilfælde opnås næsten 100% resultater.
Hæmopunkturmetoden har ingen bivirkninger.
I mere end 20 år af centrets eksistens har vores læger modtaget betydelig praksis i behandlingen af furunkulose. De medicinske aspekter af sygdomsforløbet på forskellige stadier af sygdommen er velkendte af vores specialister. Alle disse udviklinger og erhvervede erfaringer har kun ét mål - at lindre patienternes lidelser og bringe dem tilbage til et sundt og tilfredsstillende liv.
Ansøgning om optagelse
Udfyld alle obligatoriske felter
Tilbagevendende furunkulose er en inflammatorisk-purulent patologisk proces. Det er karakteriseret ved beskadigelse af de dybe lag af epidermis. Det er karakteriseret ved hyppige, langvarige og træge eksacerbationer, hvis manifestationer kan stoppes ved hjælp af antibakterielle lægemidler.
Årsager
Kronisk furunkulose, som er tilbøjelig til tilbagefald, udvikler sig i tilfælde af skade på hårsækken, som er purulent-nekrotisk i naturen. Koger i dette tilfælde kan være enkelt eller flere.
Oftest diagnosticeres denne form for patologi hos børn og unge.
Udviklingen af en tilbagevendende form for furunkulose skyldes en række provokerende årsager. Disse omfatter følgende:
- Infektion med Staphylococcus aureus. Dette patogene patogen er årsagen til den beskrevne sygdom i 60-97% af tilfældene. Meget sjældnere udvikles kronisk furunkulose på grund af Staphylococcus epidermidis.
- Påvirket af gruppe A og B streptokokker.
- Infektion af huden, når der kommer sår og skrammer på dem.
- Et generelt fald i niveauet af kroppens immunforsvar, som kan skyldes tilstedeværelsen af infektionsprocesser, medfødte eller erhvervede immundefekter.
- Langtidsbehandling med hormonholdige lægemidler, især hvis lægemidlet er valgt forkert.
- Diabetes.
- Kronisk skade på huden (for eksempel fra friktion med tøj, regelmæssig kontakt med kemikalier).
- Tilstedeværelsen af foci af kronisk infektion, hvis lokalisering kan varieres. I de fleste tilfælde omfatter disse infektionssygdomme i ENT-organerne: kronisk bihulebetændelse og tonsillitis samt pharyngitis.
- Sygdomme i urinvejene.
- Sygdomme i mave-tarmkanalen.
- Patologier i skjoldbruskkirtlen.
Dette er ikke en komplet liste over mulige patologier, der kan provokere udviklingen af furunkulose, som forekommer i en kronisk form. Dette skyldes, at sygdommen er kompleks og endnu ikke fuldt ud undersøgt.
Kogen i dette tilfælde opstår som et resultat af purulent-nekrotisk betændelse i hårsækken og omgivende væv. Oftest er disse tumorer placeret på huden af lår, balder, nakke og skuldre.
Tegn på forværring af patologi
Forværring af kronisk furunkulose kan bestemmes af følgende karakteristiske tegn:
- Udseendet af bylder, der ligner en knude. Dette er et område over huden, en slags fremspring. I løbet af flere dage modnes kogerne og åbner sig derefter. Når dette sker, siver pus ud. Herefter dannes der et sår på hudområdet, som ret hurtigt danner ar. Hele processen, fra begyndelsen af dannelsen til ardannelsesstadiet, tager i gennemsnit 14 dage.
- Forstørrelse af regionale lymfeknuder.
- Symptomer på generel forgiftning: øget kropstemperatur, hovedpine, generel svaghed, øget svedtendens. Disse manifestationer er karakteristiske for alvorlige og moderate grader af tilbagevendende furunkulose.
Perioder med eksacerbation under denne inflammatoriske proces varer omkring 14-21 dage.
Hos personer med nedsat immunstatus kan der i tilfælde af lymfogen spredning af infektion udvikle osteomyelitis, phlegmon og ulcerøs pyodermi.
En af de farligste komplikationer af mekanisk virkning på bylder, der er dannet i området af den nasolabiale trekant, er purulent meningitis. Derfor bør du aldrig prøve at presse disse hudvækster ud på egen hånd.
Ud over purulent meningitis omfatter de farlige konsekvenser af denne sygdom sepsis, hvor der dannes sår i forskellige indre organer, betændelse i lymfeknuderne ved siden af det berørte område og dannelsen af et groft kolloidt ar.
Laboratoriediagnostik
For at diagnosticere den inflammatoriske proces skal du kontakte en medicinsk facilitet.
Det første du skal gøre er at blive testet. Afføring, blod og urin indsamles til yderligere forskning af disse materialer.
Laboratoriediagnostiske metoder omfatter:
- klinisk blodprøve;
- blodprøve for tilstedeværelsen af hepatitis;
- generel urinanalyse;
- blodprøver for HIV og RW;
- vurdering af niveauet af hormoner syntetiseret af skjoldbruskkirtlen;
- såning af indholdet opnået fra kogen for følsomhed over for antibiotika;
- bakteriologisk undersøgelse af afføring.
Om nødvendigt kan der planlægges gentagne undersøgelser.
Instrumentelle diagnostiske metoder
Andre metoder, der gør det muligt at identificere sygdommen og er af afgørende betydning, omfatter følgende:
- Røntgenundersøgelse af de paranasale bihuler og brystorganer;
- Ultralyd af abdominale organer;
- EKG;
- Ultralyd af skjoldbruskkirtlen.
Også, hvis der er kliniske manifestationer af uklar karakter, kan der ordineres yderligere foranstaltninger til at undersøge patienten.
Behandlingsmetoder for tilbagevendende furunkulose
Arten af terapi for kronisk furunkulose afhænger af sværhedsgraden af den patologiske proces, der blev opdaget.
Til patienter, der lider af denne patologi, anbefales følgende lægemidler:
- Immunmodulatorer. Da risikoen for tilbagefald af sygdommen stiger flere gange mod en baggrund af svækket immunitet, kræver patienten immunterapi. Normalt, med en sådan diagnose, anbefales administration af en stafylokokkvaccine. I perioder med remission kan immunmodulerende lægemidler som Likopid, Polyoxidonium ordineres.
- Antibakterielle lægemidler i tabletdoseringsform. Typen af medicin bestemmes i hvert enkelt tilfælde individuelt i overensstemmelse med patogenets egenskaber og dets følsomhed over for visse typer antibiotika. Til tilbagevendende furunkulose er Azithromycin, Augmentin, Ceftriaxone ordineret. Tabletterne skal tages oralt i 7-10 dage. Antibiotika anvendes sjældent i form af opløsninger til intramuskulær eller intravenøs administration.
- Lægemidler til topisk brug. Hvis den patologiske proces under en eksacerbation ledsages af en moderat inflammatorisk reaktion, anbefales det at behandle bylder på huden med antiseptiske stoffer - strålende grønt, jod eller ethylalkohol i en koncentration på 70%.
Behandling for tilbagevendende furunkulose bør kun startes efter samråd med en specialist.
Forebyggelse af eksacerbationer
For at reducere risikoen for tilbagefald af furunkulose i et kronisk forløb bør du:
- styrke immuniteten; Dette kan gøres gennem systematisk hærdning, at dyrke sport, gå i den friske luft;
- brug lokale hudplejeprodukter;
- overhold reglerne for personlig hygiejne;
- undgå hypotermi;
- Sørg for at behandle huden med antiseptika, når der opstår skader;
- i tilfælde af diabetes mellitus, overvåg dets forløb;
- Undgå kontakt med kemikalier og andre irriterende stoffer.
Ved de første manifestationer af sygdommen er det nødvendigt at konsultere en læge for ikke at starte processen og ikke forårsage komplikationer, der er farlige for sundhed og liv.
Generelle anbefalinger til fremme af sundhed
Stærk immunitet er nøglen til kroppens modstand mod patogener af forskellige patologier. For at forbedre dit helbred bør du:
- at nægte fra dårlige vaner;
- spise ordentligt, opretholde en balance mellem fedt, proteiner og kulhydrater;
- kontrollere vægt, såvel som blodtryk, blodsukker og kolesterolniveauer;
- bruge mere tid i den friske luft;
- hærder kroppen;
- beskytte dig selv mod stress og andre negative faktorer;
- engagere sig i mulig fysisk aktivitet;
- tage vitaminkomplekser, især i efterår-forår perioder;
- udføre procedurer for at rense kroppen. Fastedage vil gøre et fremragende stykke arbejde med denne opgave.
Tilbagevendende furunkulose er en inflammatorisk proces, der er karakteriseret ved skader på de dybe lag af huden. Eksternt er sygdommen udtrykt i dannelsen af sår. I perioder med forværring er det nødvendigt at bruge specifik medicin. Forebyggende foranstaltninger vil hjælpe med at forlænge perioden med remission.
I øjeblikket er der en tendens til en stigning i kroniske bakterielle og virale sygdomme, som er karakteriseret ved et kontinuerligt tilbagefaldsforløb og lav effektivitet af antibakteriel og symptomatisk terapi. En af disse sygdomme er kronisk tilbagevendende furunkulose. En furuncle udvikler sig som følge af akut purulent-nekrotisk betændelse i hårsækken og omgivende væv. Som regel er en kog en komplikation af osteofolliculitis af stafylokokk-ætiologi. Koger kan forekomme enten enkeltvis eller flere gange (såkaldt furunkulose).
Ved recidiverende furunkulose diagnosticeres kronisk recidiverende furunkulose. Som regel er det karakteriseret ved hyppige tilbagefald, langvarige, træge eksacerbationer, der er tolerante over for antibiotikabehandling. Afhængigt af antallet af bylder, udbredelsen og sværhedsgraden af den inflammatoriske proces under furunkulose, klassificeres den efter sværhedsgrad.
Alvorlig grad af furunkulose: disseminerede, multiple, kontinuerligt tilbagevendende små foci med svag lokal inflammatorisk reaktion, ikke-palpable eller let synlige regionale lymfeknuder. Alvorlig furunkulose er ledsaget af symptomer på generel forgiftning: svaghed, hovedpine, nedsat ydeevne, øget kropstemperatur, svedtendens.
Moderat sværhedsgrad af furunkulose - enkelt eller flere store bylder, der forekommer med en voldsom inflammatorisk reaktion, med tilbagefald fra 1 til 3 gange om året. Nogle gange ledsaget af forstørrede regionale lymfeknuder, lymfangitis, en kortvarig stigning i kropstemperaturen og mindre tegn på forgiftning.
Mild sværhedsgrad af furunkulose - enkelt bylder, ledsaget af en moderat inflammatorisk reaktion, med tilbagefald 1 til 2 gange om året, velfølelige regionale lymfeknuder, uden symptomer på forgiftning.
Oftest modtager patienter, der lider af furunkulose, behandling af kirurger; i bedste fald gennemgår de ambulant en blodprøve for sukker, autohæmoterapi, nogle får ordineret immunmodulerende lægemidler uden en forundersøgelse, og i de fleste tilfælde får de ikke en positiv resultatet af terapien. Formålet med vores artikel er at dele erfaringerne med at håndtere patienter med kronisk furunkulose.
Årsager til furunkulose
Den vigtigste ætiologiske faktor for kronisk furunkulose anses for at være Staphylococcus aureus, som ifølge forskellige kilder forekommer i 60-97% af tilfældene. Mindre almindeligt er furunkulose forårsaget af andre mikroorganismer - Staphylococcus epidermidis (tidligere anset for apatogen), streptokokker af gruppe A og B og andre typer bakterier. Et udbrud af furunkulose i underekstremiteterne blev beskrevet hos 110 patienter, som var patienter i samme pedicuresalon. Årsagsagenset til dette udbrud var Mycobacterium fortuitium, og denne organisme blev identificeret i fodbade brugt i salonen. I de fleste tilfælde af CRF dyrkes antibiotika-resistente stammer af Staphylococcus aureus fra purulente læsioner. Ifølge N.M. Kalinina, St. aureus er resistent over for penicillin og ampicillin i 89,5 % af tilfældene, resistent over for erythromycin i 18,7 % af tilfældene og følsomt over for cloxacillin, cephalexin og cotrimoxazol i 93 % af tilfældene. I de senere år har der været en ret bred fordeling af methicillin-resistente stammer af denne mikroorganisme (op til 25% af patienterne). Ifølge udenlandsk litteratur, tilstedeværelsen af den patogene stamme St. på huden eller næseslimhinden. aureus betragtes som en vigtig faktor i udviklingen af sygdommen.
Kronisk furunkulose har en kompleks og stadig utilstrækkeligt undersøgt patogenese. Det er blevet fastslået, at sygdommens begyndelse og yderligere tilbagefald er forårsaget af en række endo- og eksogene faktorer, blandt hvilke de væsentligste anses for at være en krænkelse af hudens barrierefunktion, patologi i mave-tarmkanalen, endokrine og urinvejssystemer, og tilstedeværelsen af foci af kronisk infektion på forskellige steder. Ifølge vores forskning påvises foci af kronisk infektion på forskellige steder hos 75-99,7% af patienter, der lider af kronisk furunkulose. De mest almindelige foci af kronisk infektion i ENT-organerne (kronisk tonsillitis, kronisk bihulebetændelse, kronisk pharyngitis), tarmdysbiose med en stigning i indholdet af kokkeformer.
Hos patienter med kronisk furunkulose bestemmes gastrointestinal patologi (kronisk gastroduodenitis, erosiv bulbitis, kronisk cholecystitis) i 48-91,7% af tilfældene. Hos 39,7% af patienterne diagnosticeres patologi i det endokrine system, repræsenteret af forstyrrelser i kulhydratmetabolisme, hormonproducerende funktioner i skjoldbruskkirtlen og gonaderne. 39,2 % af patienterne med vedvarende furunkulose har latent sensibilisering, 4,2 % har kliniske manifestationer af sensibilisering over for allergener af husstøv, træpollen og korngræsser, og 11,1 % har en øget koncentration af serum IgE.
Således er størstedelen af patienter med furunkulose karakteriseret ved et kontinuerligt tilbagefaldende sygdomsforløb (41,3%), med svær og moderat sværhedsgrad af furunkulose (88%) og langvarige eksacerbationer (fra 14 til 21 dage - 39,3%). Kroniske foci af infektion på forskellige steder blev identificeret hos 99,7% af patienterne. I 39,2 % af tilfældene blev latent sensibilisering over for forskellige allergener bestemt. Det vigtigste patogen er St. aureus.
I forekomsten og udviklingen af kronisk furunkulose, sammen med patogenets egenskaber, dets patogene, virulente og invasive egenskaber, tilstedeværelsen af samtidig patologi, spilles en stor rolle af forstyrrelser i den normale funktion og interaktion mellem forskellige dele af immunforsvaret. system. Immunsystemet, designet til at sikre kroppens biologiske individualitet og som et resultat udfører en beskyttende funktion, når det er i kontakt med smitsomme, genetisk fremmede stoffer, kan af forskellige årsager svigte, hvilket fører til en krænkelse af kroppens forsvar mod mikrober og viser sig i øget smitsom sygelighed.
Immunbeskyttelse mod bakterielle patogener omfatter to indbyrdes forbundne komponenter - medfødt (overvejende uspecifik) og adaptiv (kendetegnet ved høj specificitet over for fremmede antigener) immunitet. Når det forårsagende middel af furunkulose kommer ind i huden, forårsager det en "kaskade" af beskyttende reaktioner.
Med kronisk furunkulose opdages lidelser i næsten alle dele af immunsystemet. Ifølge N. Kh. Setdikova havde 71,1% af patienter med furunkulose nedsat fagocytisk immunitet, hvilket kom til udtryk i et fald i den intracellulære bakteriedræbende aktivitet af neutrofiler og defekter i dannelsen af reaktive oxygenarter. Defekter, der hæmmer granulocytmigrationen, kan føre til kroniske bakterielle infektioner, som påvist af Kalkman et al. i 2002. Defekter i udnyttelsen af patogener i fagocytter kan have forskellige årsager og have alvorlige konsekvenser (f.eks. fører en defekt i NADPH-oxidase til ufuldstændig fagocytose og udviklingen af et tilsvarende alvorligt klinisk billede).
Lave niveauer af serumjern kan muligvis forårsage et fald i effektiviteten af oxidativt drab af patogene mikroorganismer af neutrofiler. En række forfattere har identificeret et fald i det samlede antal T-lymfocytter i perifert blod. Som regel reduceres antallet af CD4-lymfocytter hos patienter med CRF (hos 20-50% af patienterne), og antallet af CD8-lymfocytter øges (hos 14-60,4% af patienterne).
Hos 26-35% af patienter, der lider af kronisk furunkulose, falder antallet af B-lymfocytter. Ved vurdering af komponenterne i humoral immunitet hos patienter med furunkulose afsløres forskellige disimmunoglobulinemier. De mest almindelige er fald i IgG- og IgM-niveauer. Et fald i affiniteten af immunglobuliner blev noteret hos patienter med CRF, og der blev fundet en sammenhæng mellem hyppigheden af forekomsten af denne defekt, stadiet og sværhedsgraden af sygdommen. Sværhedsgraden af laboratorieabnormiteter korrelerer med sværhedsgraden af kliniske manifestationer af furunkulose.
Af ovenstående følger det, at ændringer i indikatorer for immunstatus hos patienter med CRF er af forskellig karakter: hos 42,9% var der en ændring i subpopulationssammensætningen af lymfocytter, hos 71,1% - i fagocytterne og hos 59,5% - i den humorale del af immunsystemet. Afhængigt af sværhedsgraden af ændringer i immunstatus kan patienter med CRF opdeles i tre grupper: mild, moderat og svær, hvilket korrelerer med det kliniske forløb af sygdommen. Med mild furunkulose har størstedelen af patienterne (70%) immunstatusindikatorer inden for normale grænser. I moderate og svære tilfælde påvises overvejende ændringer i de fagocytiske og humorale komponenter i immunsystemet.
Diagnose af kronisk tilbagevendende furunkulose
Baseret på ovennævnte patogenetiske træk ved furunkulose bør den diagnostiske algoritme omfatte identifikation af foci af kronisk infektion, diagnosticering af samtidige sygdomme og vurdering af laboratorieparametre for immunsystemets tilstand.
Obligatorisk laboratorieundersøgelse for symptomer på furunkulose:
klinisk blodprøve;
generel urinanalyse;
biokemisk blodprøve (samlet protein, proteinfraktioner, total bilirubin, urinstof, kreatinin, transaminaser - AST, ALT);
RW, HIV;
blodprøve for tilstedeværelsen af hepatitis B og C;
sår indholdet af bylden for flora og følsomhed over for antibiotika;
glykæmisk profil;
immunologisk undersøgelse (fagocytisk indeks, spontan og induceret kemiluminescens (CL), stimulationsindeks (SI) af luminolafhængig kemiluminescens LZHL), baktericide neutrofiler, immunoglobuliner A, M, G, immunoglobulinaffinitet);
bakteriologisk undersøgelse af afføring;
afføringsanalyse for ormeæg;
såning fra svælget til flora og svampe.
Yderligere laboratorietest for symptomer på furunkulose:
bestemmelse af niveauet af skjoldbruskkirtelhormoner (T3, T4, TSH, AT til TG);
bestemmelse af niveauet af kønshormoner (estradiol, prolaktin, progesteron);
blodkultur for sterilitet tre gange;
urinkultur (hvis indiceret);
galdekultur (ifølge indikationer);
bestemmelse af basal sekretion;
immunologisk undersøgelse (subpopulationer af T-lymfocytter, B-lymfocytter);
total IgE.
Instrumentelle undersøgelsesmetoder for symptomer på furunkulose:
gastroskopi med bestemmelse af basal sekretion;
Ultralyd af abdominale organer;
Ultralyd af skjoldbruskkirtlen (ifølge indikationer);
Ultralyd af kvindelige kønsorganer (ifølge indikationer);
duodenal intubation;
eksterne åndedrætsfunktioner;
EKG;
røntgen af thorax;
Røntgen af de paranasale bihuler.
Konsultationer med specialister for symptomer på furunkulose: otolaryngolog, gynækolog, endokrinolog, kirurg, urolog.
Behandling af kronisk tilbagevendende furunkulose
Behandlingstaktik for patienter med kronisk tilbagevendende furunkulose bestemmes af sygdomsstadiet, samtidig patologi og immunologiske lidelser. I stadiet med forværring af furunkulose kræves lokal terapi i form af behandling af koger med antiseptiske opløsninger, antibakterielle salver og en hypertonisk opløsning; i tilfælde af lokalisering af bylder i hoved- og halsområdet eller tilstedeværelsen af flere bylder - antibakteriel terapi under hensyntagen til patogenets følsomhed. På ethvert stadium af sygdommen er korrektion af den identificerede patologi nødvendig (sanering af foci af kronisk infektion, behandling af gastrointestinal patologi, endokrin patologi osv.).
Hvis latent sensibilisering påvises hos patienter med furunkulose eller i nærvær af kliniske manifestationer af allergier, er det nødvendigt at tilføje antihistaminer til behandlingen under bestøvning, ordinere en hypoallergen diæt og udføre kirurgi med præmedicinering med hormonelle og antihistaminer.
For nylig, i den komplekse terapi af patienter med kronisk furunkulose, anvendes lægemidler, der har en korrigerende effekt på immunsystemet, i stigende grad. Indikationer for brug af immunmodulatorer er udviklet afhængigt af den dominerende type af immunforstyrrelser og graden af sygdommen. I det akutte stadium af kronisk furunkulose anbefales brugen af følgende immunmodulatorer.
I nærvær af ændringer i den fagocytiske komponent af immunitet, er det tilrådeligt at ordinere polyoxidonium 6-12 mg intramuskulært i 6-12 dage.
Hvis affiniteten af immunglobuliner falder, Galavit 100 mg nr. 15 intramuskulært.
Hvis niveauet af B-lymfocytter falder, og CD4/CD8-forholdet falder, er anvendelse af myelopid 3 mg intramuskulært i 5 dage indiceret.
Når niveauet af IgG falder på baggrund af en alvorlig forværring af furunkulose og den kliniske ineffektivitet af brugen af Galavit, anvendes immunoglobulinpræparater til intravenøs administration (octagam, gabriglobin, intraglobin).
I løbet af remissionsperioden kan følgende immunmodulatorer ordineres.
Polyoxidonium 6-12 mg intramuskulært i 6-12 dage - i nærværelse af ændringer i den fagocytiske komponent af immunitet.
Likopid 10 mg oralt i 10 dage - i nærvær af defekter i dannelsen af reaktive oxygenarter.
Galavit 100 mg nr. 15 intramuskulært - med et fald i affiniteten af immunglobuliner.
Brug af likopid er også tilrådeligt ved træg, kontinuerligt tilbagevendende furunkulose. I tilfælde af vedvarende tilbagefald af CRF på baggrund af ændringer i den humorale immunitet er administration af immunoglobulinpræparater til intravenøs administration (octagam, gabriglobin, intraglobin) indiceret. I nogle tilfælde er kombineret brug af immunmodulerende lægemidler tilrådeligt (for eksempel under forværring af furunkulose kan polyoxidonium ordineres; i fremtiden, hvis der påvises en defekt i affiniteten af immunglobuliner, tilføjes galavit osv.).
På trods af betydelige fremskridt inden for klinisk immunologi er effektiv behandling af kronisk furunkulose stadig noget af en udfordring. I denne henseende er yderligere undersøgelse af de patogenetiske egenskaber ved denne sygdom påkrævet, såvel som udviklingen af nye tilgange til behandling af kronisk furunkulose.
I øjeblikket fortsætter søgningen efter nye immunmodulerende lægemidler, der kan have en positiv effekt på forløbet af den inflammatoriske proces i furunkulose. Kliniske forsøg med nye indenlandske immunmodulatorer, såsom Seramil og Neogen, udføres. Seramil er en syntetisk analog af det endogene immunregulerende peptid - myelopeptid-3 (MP-3). Seramil blev brugt som led i en kompleks behandling af patienter med furunkulose både i det akutte stadie og i remissionsstadiet, 5 mg nr. 5 intramuskulært. Efter behandling med lægemidlet blev normalisering af niveauet af B-lymfocytter noteret, såvel som et fald i niveauet af CD8-lymfocytter. En signifikant forlængelse af perioden med remission af sygdommen blev afsløret (op til 12 måneder hos 30% af patienterne).
Neogen er et syntetisk tripeptid bestående af L-aminosyrerester isolecithin, glutamin og tryptophan. Neogen blev brugt som en del af kompleks terapi til patienter med kronisk furunkulose. Intramuskulære injektioner af lægemidlet Neogen blev udført i mængden af 1 ml 0,01% opløsning en gang dagligt hver dag, kurset var 10 injektioner.
Anvendelsen af Neogen i kompleks terapi af patienter med kronisk furunkulose på stadiet af remission af sygdommen forårsager en signifikant normalisering af initialt ændrede immunologiske parametre (relativt og absolut antal lymfocytter, relativt antal CD3+, CD8+, CD19+, CD16+ lymfocytter, absorptionskapacitet af monocytter i forhold til St. aureus) og en stigning i indikatorer for spontan HL og affiniteten af anti-OAD antistoffer, antallet af HLA-DR+ lymfocytter, og gør det derfor muligt at forlænge perioden med remission af sygdommen sammenlignet med kontrolgruppe.
Af ovenstående følger det således, at kronisk furunkulose forekommer under påvirkning af et komplekst sæt ætiologiske og patogenetiske faktorer og ikke kun kan betragtes som lokal betændelse. Patienter med kronisk furunkulose skal gennemgå en omfattende undersøgelse for at identificere mulige foci af kronisk infektion, som er kilden til septikæmi, og hvis elimineringen af mikrober i blodet er svækket som følge af et fald i den immunologiske reaktivitet af kroppen, føre til udseendet af bylder.
Da ordination af immunkorrigerende lægemidler kan forårsage en forværring af den underliggende sygdom, mener vi, at behandling af patienter bør begynde med sanering af identificerede infektionsfoci. Spørgsmålet om at ordinere immunokorrigerende lægemidler bør besluttes individuelt under hensyntagen til sygdomsstadiet, tilstedeværelsen af samtidig patologi og typen af immunologisk defekt. Hvis sensibilisering over for forskellige allergener påvises hos en patient, skal behandling af furunkulose udføres på baggrund af anti-allergiterapi.