Медицински център за имунокорекция на име. Р.Н. Ходанова е натрупала значителен опит в лечението на фурункулоза. Съвременните технологии, отговорността и професионалните качества на специалистите помогнаха на повече от сто пациенти да се справят с това заболяване. Този справочен материал представя хода на заболяването и изпитаните във времето методи за профилактика и лечение на фурункулоза.
Фурункулът е остро гнойно-некротично възпаление на космения фоликул и околната съединителна тъкан. Развитието на циреи се причинява от Staphylococcus aureus, по-рядко бял Staphylococcus. Екзогенните и ендогенните предразполагащи фактори играят важна роля за появата на фурункулоза. Екзогенни фактори са увреждане на кожата (надраскване, ожулвания, дерматити и др.), замърсяване с частици прах, въглища и др., пиодермия; ендогенни - ендокринни нарушения (захарен диабет, затлъстяване), метаболитни нарушения (хиповитаминоза, анемия), алкохолизъм, хипотермия и др. За фурункулоза се говори, когато има многократна и повтаряща се поява и развитие на циреи. Фурункулозата често се появява на фона на съпътстващ захарен диабет.
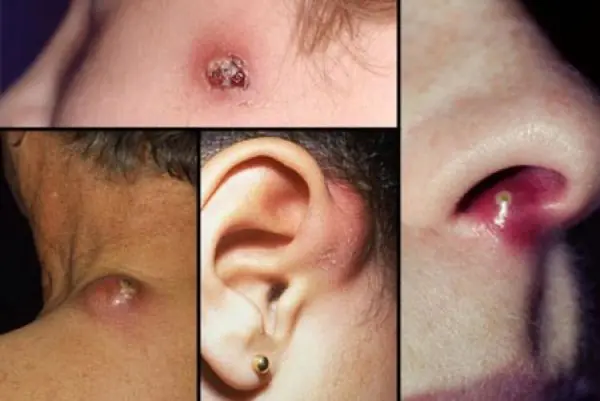
Цирей може да се развие на всяка област на кожата, където има космени фоликули. Най-честата локализация е лицето, кожата на шията, задната част на ръцете и кръста. Първоначално се появява плътен яркочервен възпалителен инфилтрат, който се издига над нивото на кожата в малък конус. Пациентите съобщават за лек сърбеж и умерена болка. С развитието на цирея инфилтратът се увеличава, хиперемията се увеличава и се появява периферен оток. На 3-4-ия ден в центъра на инфилтрата се появява некроза и омекване на тъкани, които придобиват зеленикав цвят и се образува некротична сърцевина на цирея. През този период болката се увеличава рязко, особено когато е локализирана във физиологично активна зона (например в областта на ставите), възможно е повишаване на телесната температура, главоболие и неразположение. Ако курсът е благоприятен, след 2-3 дни гнойно-некротичната пръчка се отхвърля независимо с образуването на дълбока, умерено кървяща рана. След още 2-3 дни раната зараства. При изтриване на процеса се образува болезнен инфилтрат без нагнояване и некроза. При абсцесна фурункулоза гнойно-некротичният процес се разпространява извън космения фоликул с развитието на гнойна кухина или флегмон. Единичните циреи обикновено не предизвикват обща реакция и не дават усложнения, но при пациенти със захарен диабет е възможно тежко протичане на процеса. Фурункулозата може да бъде усложнена от лимфангит, регионален лимфаденит и тромбофлебит.
Хистология
В дермата и подкожната основа се открива възпалителен инфилтрат от кръгли клетъчни елементи, в центъра - некроза и унищожени левкоцити. В перифоликуларния инфилтрат се откриват левкоцити, фибробласти и седентарни макрофагоцити. Наличието на некротична сърцевина помага да се разграничи цирей от псевдофурункул и фоликулит.
Лечението на фурункулозата се състои от локално и общо лечение.
Състои се от щателно почистване на кожата около огнището на възпаление - избърсване със 70% разтвор на етилов алкохол, 2% алкохолен разтвор на салицилова киселина или смазване с 1 - 3% алкохолен разтвор на метиленово синьо или брилянтно зелено. Косата около инфилтрата на скалпа и шията се отрязва внимателно. В самото начало на процеса понякога може да бъде прекъснат чрез смазване с 5% алкохолен разтвор на йод. Те използват инжекции на инфилтрата с разтвори на антибиотици с новокаин или електрофореза на антибиотици, което понякога помага да се предотврати образуването на абсцес. Локално кристален салицилов натрий или салицилова киселина се прилага върху областта на възникващия гнойно-некротичен прът в центъра на цирея и се фиксира със суха превръзка, което насърчава ускореното отхвърляне на пръта (кератолитичен ефект). При абсцес фурункулоза, под местна анестезия, абсцесът се отваря и гнойно-некротичните маси се отстраняват внимателно. След отхвърляне на пръчката или отстраняване на некротични маси, раната се третира с антисептични разтвори (водороден прекис, фурацилин 1: 5000) и се прилага превръзка с протеолитични ензими или мехлем (тетрациклин, еритромицин, гентамицин, синтомицин).
След почистване на раната от гнойно-некротични маси се използват мехлемни превръзки (винилин, 5% емулсия на синтомицин); превръзките се сменят през ден. Предписват се физиотерапевтични процедури: ултравиолетово облъчване, UHF терапия, солукс и др. Ако циреите са локализирани на крайник (крака, ръце), се препоръчва да се осигури почивката му. Опасно е и затова е строго забранено изстискването на съдържанието на цирея и масажирането в областта на възпалението.
При наличие на големи циреи, с циреи по лицето, главата, шията, както и с развита фурункулоза, заедно с локално лечение се провежда обща специфична и неспецифична терапия: инжекции с антибиотици, стафилококов токсоид, автохемотерапия, протеинова терапия, витаминотерапия и др.
Пеницилин 800 000–1 000 000 единици на ден, 100 000 единици на всеки 3 часа.
Сулфонамидните лекарства се предписват в доза от 3-4 g на ден в продължение на 5-6 дни.
Комбинираната терапия с антибиотици и имунологични лекарства е най-ефективна.
Стафилококов антифагин в нарастващи дози от 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 ml.
Предписват се витамини: ретинол, аскорбинова киселина, тиамин или бирена мая (витамин В група).
Пациентите с циреи и фурункулоза трябва да се придържат към определена диета: ограничаване на количеството въглехидрати в храната, изключване на алкохолни напитки, пикантни подправки и сладкиши.
За фурункулоза обикновено се извършват следните кръвни изследвания:
· Клиничен кръвен тест
· Общ анализ на урината
· Биохимичен кръвен тест (общ протеин, общ билирубин, ALT, AST, кръвна глюкоза, алкална фосфатаза)
При евентуален имунен дефицит може да се наложи
· Комплексна оценка на имунния статус
При рецидивираща фурункулоза е показана обща възстановителна терапия и специфична имунотерапия (антистафилококов гама-глобулин и стафилококов токсоид). Използват се също UHF терапия, UV облъчване, автохемотерапия, възстановително лечение, гама-глобулин и стафилококов токсоид. Антибиотици и сулфонамидни лекарства се използват при тежък възпалителен инфилтрат и повишена температура.
Методите за лекарствено лечение на фурункулоза са доста ефективни при лечението на единични циреи. В случай на многобройни циреи, чести рецидиви, когато заболяването се развива на фона на състояние на имунна недостатъчност или в случаи на нарушения на вродената имунна система, употребата на лекарства като правило е неефективна, тъй като в този случай е необходимо да се използват имуномодулатори, които премахват дисбаланса на имунната система.
Най-ефективният имуномодулатор от този спектър на действие е автоложен кръвен препарат, получен от собствената кръв на пациента по метода на R.N.Khodanova. Това лекарство се инжектира подкожно в рефлексогенните зони.
Днес е доказано, че собствените кръвни клетки в състояние на хипоосмоза имат истински имуномодулиращ ефект - стимулират борбата с инфекцията и потискат автоимунната реакция. Активирането на кръвните клетки в състояние на хипоосмоза възниква поради модификация на клетъчната мембрана. В резултат на лечението скоростта на хематопоезата (узряването на лимфоцитите от стволовите клетки на костния мозък) се увеличава 3-5 пъти, повишава се фагоцитната активност на макрофагите, моноцитите и неутрофилите, съотношението на протеините на комплемента (протеини на вродената имунна система) се нормализира, което повишава устойчивостта на организма към бактериални инфекции. Освен това съотношението помощни/супресорни клетки на имунната система се нормализира.
По време на лечението, след 4-5 процедури, дори ако се появят нови циреи, зоната на инфилтрация и тъканна некроза ще бъде малка и тяхното узряване и отхвърляне на гнойно-некротичното ядро ще настъпи в рамките на 1-2 дни. В случай на съществуващи циреи, те не преминават в абсцесна форма.
При фурункулоза с лека до умерена тежест е достатъчен стандартен курс от 9 процедури за пълно излекуване. При много тежки форми на фурункулоза (когато нови циреи се появяват почти ежедневно) се провежда по-дълъг курс от процедури или се използва индивидуален курс на лечение. В този случай обаче се постигат почти 100% резултати.
Методът хемопунктура няма странични ефекти.
За повече от 20 години от съществуването на центъра нашите лекари получи значителна практика при лечението на фурункулоза. Медицинските аспекти на протичането на заболяването в различни стадии на заболяването са добре познати на нашите специалисти. Всички тези разработки и натрупан опит имат само една цел – облекчаване на страданието на пациентите и връщането им към здравословен и пълноценен живот.
Заявление за прием
Моля, попълнете всички задължителни полета
Рецидивиращата фурункулоза е възпалително-гноен патологичен процес. Характеризира се с увреждане на дълбоките слоеве на епидермиса. Характеризира се с чести, продължителни и бавни екзацербации, чиито прояви могат да бъдат спрени с помощта на антибактериални лекарства.
причини
Хроничната фурункулоза, която е склонна към рецидиви, се развива в случай на увреждане на космения фоликул, което има гнойно-некротичен характер. Циреите в този случай могат да бъдат единични или множествени.
Най-често тази форма на патология се диагностицира при деца и млади хора.
Развитието на рецидивираща форма на фурункулоза се дължи на редица провокиращи причини. Те включват следното:
- Инфекция със Staphylococcus aureus. Този патогенен патоген е причината за описаното заболяване в 60-97% от случаите. Много по-рядко хроничната фурункулоза се развива поради Staphylococcus epidermidis.
- Повлиян от стрептококи от група А и В.
- Инфекция на кожата, когато върху тях се появят рани и ожулвания.
- Общо намаляване на нивото на имунната защита на организма, което може да се дължи на наличието на инфекциозни процеси, вродени или придобити имунодефицити.
- Дългосрочна терапия с лекарства, съдържащи хормони, особено ако лекарството е избрано неправилно.
- Диабет.
- Хронично увреждане на кожата (например от триене с дрехи, редовен контакт с химикали).
- Наличието на огнища на хронична инфекция, чиято локализация може да бъде различна. В повечето случаи те включват инфекциозни заболявания на УНГ органи: хроничен синузит и тонзилит, както и фарингит.
- Болести на отделителната система.
- Заболявания на стомашно-чревния тракт.
- Патологии на щитовидната жлеза.
Това не е пълен списък на възможните патологии, които могат да провокират развитието на фурункулоза, която протича в хронична форма. Това се дължи на факта, че заболяването е сложно и все още не е напълно проучено.
Циреят в този случай възниква в резултат на гнойно-некротично възпаление на космения фоликул и околните тъкани. Най-често тези тумори се локализират по кожата на бедрата, задните части, шията и раменете.
Признаци на обостряне на патологията
Обострянето на хроничната фурункулоза може да се определи от следните характерни признаци:
- Появата на циреи, които приличат на възел. Това е област над кожата, вид издатина. В продължение на няколко дни циреите узряват и след това се отварят. Когато това се случи, изтича гной. След това върху кожата се образува язва, която доста бързо се белези. Целият процес, от началото на образуването до етапа на белези, отнема средно 14 дни.
- Увеличаване на регионалните лимфни възли.
- Симптоми на обща интоксикация: повишена телесна температура, главоболие, обща слабост, повишено изпотяване. Тези прояви са характерни за тежки и умерени степени на рецидивираща фурункулоза.
Периодите на обостряне на този възпалителен процес продължават около 14-21 дни.
При хора с нарушен имунен статус, в случай на лимфогенно разпространение на инфекцията, може да се развие остеомиелит, флегмон и улцеративна пиодермия.
Едно от най-опасните усложнения на механичното въздействие върху циреи, образувани в областта на назолабиалния триъгълник, е гнойният менингит. Ето защо никога не трябва да се опитвате да изстискате тези кожни израстъци сами.
В допълнение към гнойния менингит, опасните последици от това заболяване включват сепсис, при който се образуват язви в различни вътрешни органи, възпаление на лимфните възли, разположени до засегнатата област, и образуването на груб колоиден белег.
Лабораторна диагностика
За да диагностицирате възпалителния процес, трябва да се свържете с медицинско заведение.
Първото нещо, което трябва да направите, е да се тествате. Изпражненията, кръвта и урината се събират за по-нататъшно изследване на тези материали.
Лабораторните диагностични методи включват:
- клиничен кръвен тест;
- кръвен тест за наличие на хепатит;
- общ анализ на урината;
- кръвен тест за HIV и RW;
- оценка на нивото на хормоните, синтезирани от щитовидната жлеза;
- засяване на съдържанието, получено от цирея, за чувствителност към антибиотици;
- бактериологично изследване на изпражненията.
При необходимост могат да бъдат назначени повторни прегледи.
Инструментални диагностични методи
Други методи, които позволяват идентифициране на болестта и имат инструментален характер, включват следното:
- Рентгеново изследване на параназалните синуси и гръдни органи;
- Ехография на коремни органи;
- ЕКГ;
- Ултразвук на щитовидна жлеза.
Също така, ако има клинични прояви с неясен характер, могат да бъдат предписани допълнителни мерки за изследване на пациента.
Методи за лечение на рецидивираща фурункулоза
Естеството на терапията за хронична фурункулоза зависи от тежестта на открития патологичен процес.
За пациенти, страдащи от тази патология, се препоръчват следните лекарства:
- Имуномодулатори. Тъй като рискът от рецидив на заболяването се увеличава няколко пъти на фона на отслабен имунитет, пациентът се нуждае от имунотерапия. Обикновено при такава диагноза се препоръчва поставянето на стафилококова ваксина. По време на периоди на ремисия могат да се предписват имуномодулиращи лекарства като Likopid, Polyoxidonium.
- Антибактериални лекарства под формата на таблетки. Видът на лекарството се определя във всеки случай индивидуално, в съответствие с характеристиките на патогена и неговата чувствителност към определени видове антибиотици. При рецидивираща фурункулоза се предписват азитромицин, аугментин, цефтриаксон. Таблетките трябва да се приемат перорално в продължение на 7-10 дни. Антибиотиците рядко се използват под формата на разтвори за интрамускулно или интравенозно приложение.
- Лекарства за локално приложение. Ако патологичният процес по време на обостряне е придружен от умерена възпалителна реакция, се препоръчва да се лекуват циреи по кожата с антисептични вещества - брилянтно зелено, йод или етилов алкохол в концентрация 70%.
Лечението на рецидивираща фурункулоза трябва да започне само след консултация със специалист.
Предотвратяване на екзацербации
За да намалите риска от рецидив на фурункулоза в хроничен ход, трябва:
- укрепват имунитета; Това може да стане чрез систематично втвърдяване, спортуване, ходене на чист въздух;
- използвайте местни продукти за грижа за кожата;
- спазвайте правилата за лична хигиена;
- избягвайте хипотермия;
- Не забравяйте да третирате кожата с антисептици, когато се появят щети;
- при захарен диабет да се следи протичането му;
- Избягвайте контакт с химикали и други дразнители.
При първите прояви на заболяването е необходимо да се консултирате с лекар, за да не започнете процеса и да не предизвикате усложнения, опасни за здравето и живота.
Общи препоръки за укрепване на здравето
Силният имунитет е ключът към устойчивостта на организма към патогени на различни патологии. За да подобрите здравето си, трябва:
- да се откаже от лошите навици;
- правилно хранене, поддържане на баланс на мазнини, протеини и въглехидрати;
- контролирайте теглото, както и кръвното налягане, кръвната захар и нивата на холестерола;
- прекарвайте повече време на чист въздух;
- закалява тялото;
- предпазвайте се от стрес и други негативни фактори;
- ангажирайте се с възможна физическа активност;
- приемайте витаминни комплекси, особено през есенно-пролетния период;
- провеждайте процедури за прочистване на тялото. Дните на гладно ще се справят отлично с тази задача.
Рецидивиращата фурункулоза е възпалителен процес, който се характеризира с увреждане на дълбоките слоеве на кожата. Външно заболяването се изразява в образуване на язви. По време на периоди на обостряне е необходимо да се използват специфични лекарства. Превантивните мерки ще помогнат за удължаване на периода на ремисия.
Понастоящем се наблюдава тенденция към увеличаване на хроничните бактериални и вирусни заболявания, които се характеризират с непрекъснат рецидивиращ курс и ниска ефективност на антибактериалната и симптоматична терапия. Едно от тези заболявания е хроничната рецидивираща фурункулоза. Фурункулът се развива в резултат на остро гнойно-некротично възпаление на космения фоликул и околните тъкани. По правило циреят е усложнение на остеофоликулит със стафилококова етиология. Циреите могат да се появят единично или многократно (така наречената фурункулоза).
При рецидивираща фурункулоза се диагностицира хронична рецидивираща фурункулоза. Като правило се характеризира с чести рецидиви, продължителни, бавни екзацербации, които са толерантни към антибиотична терапия. В зависимост от броя на циреите, разпространението и тежестта на възпалителния процес по време на фурункулоза, той се класифицира според тежестта.
Тежка степен на фурункулоза: дисеминирани, множествени, непрекъснато рецидивиращи малки огнища със слаба локална възпалителна реакция, непалпируеми или слабо видими регионални лимфни възли. Тежката фурункулоза е придружена от симптоми на обща интоксикация: слабост, главоболие, намалена работоспособност, повишена телесна температура, изпотяване.
Средна тежест на фурункулозата - единични или множество големи циреи, протичащи с бурна възпалителна реакция, с рецидиви от 1 до 3 пъти годишно. Понякога се придружава от увеличени регионални лимфни възли, лимфангит, краткотрайно повишаване на телесната температура и незначителни признаци на интоксикация.
Лека тежест на фурункулозата - единични циреи, придружени от умерена възпалителна реакция, с рецидиви 1-2 пъти годишно, добре осезаеми регионални лимфни възли, без симптоми на интоксикация.
Най-често пациентите, страдащи от фурункулоза, се лекуват от хирурзи; в най-добрия случай амбулаторно се подлагат на кръвен тест за захар, автохемотерапия, на някои се предписват имуномодулиращи лекарства без предварителен преглед и в повечето случаи не получават положителен резултат резултат от терапията. Целта на нашата статия е да споделим опита от лечението на пациенти с хронична фурункулоза.
Причини за фурункулоза
Основният етиологичен фактор на хроничната фурункулоза се счита за Staphylococcus aureus, който според различни източници се среща в 60-97% от случаите. По-рядко фурункулозата се причинява от други микроорганизми - Staphylococcus epidermidis (по-рано считани за апатогенни), стрептококи от групи А и В и други видове бактерии. Избухване на фурункулоза на долните крайници е описано при 110 пациенти, които са били пациенти на същия салон за педикюр. Причинителят на това огнище е Mycobacterium fortuitium и този организъм е идентифициран във ваните за крака, използвани в салона. В повечето случаи на ХБН резистентните на антибиотици щамове на Staphylococcus aureus се култивират от гнойни лезии. Според Н. М. Калинина, Св. aureus е резистентен към пеницилин и ампицилин в 89,5% от случаите, резистентен към еритромицин в 18,7% от случаите и чувствителен към клоксацилин, цефалексин и котримоксазол в 93% от случаите. През последните години има доста широко разпространение на метицилин-резистентни щамове на този микроорганизъм (до 25% от пациентите). Според чуждестранна литература наличието върху кожата или носната лигавица на патогенния щам St. aureus се счита за важен фактор за развитието на заболяването.
Хроничната фурункулоза има сложна и все още недостатъчно проучена патогенеза. Установено е, че появата и по-нататъшното повторение на заболяването се причиняват от редица ендо- и екзогенни фактори, сред които най-важните се считат за нарушение на бариерната функция на кожата, патология на стомашно-чревния тракт, ендокринната и пикочната система и наличието на огнища на хронична инфекция с различна локализация. Според нашите изследвания, огнища на хронична инфекция с различна локализация се откриват при 75-99,7% от пациентите, страдащи от хронична фурункулоза. Най-честите огнища на хронична инфекция на УНГ органи (хроничен тонзилит, хроничен синузит, хроничен фарингит), чревна дисбиоза с увеличаване на съдържанието на кокови форми.
При пациенти с хронична фурункулоза стомашно-чревна патология (хроничен гастродуоденит, ерозивен булбит, хроничен холецистит) се определя в 48–91,7% от случаите. При 39,7% от пациентите се диагностицира патология на ендокринната система, представена от нарушения на въглехидратния метаболизъм, хормонопродуциращи функции на щитовидната жлеза и половите жлези. 39,2% от пациентите с персистираща фурункулоза имат латентна сенсибилизация, 4,2% имат клинични прояви на сенсибилизация към алергени от домашен прах, дървесен прашец и зърнени треви, а 11,1% имат повишена концентрация на серумния IgE.
По този начин по-голямата част от пациентите с фурункулоза се характеризират с непрекъснат рецидивиращ ход на заболяването (41,3%) с тежка и умерена тежест на фурункулоза (88%) и дългосрочни обостряния (от 14 до 21 дни - 39,3%). При 99,7% от пациентите са идентифицирани хронични огнища на инфекция с различна локализация. В 39,2% от случаите се установява латентна сенсибилизация към различни алергени. Основният патоген е St. ауреус.
При възникването и развитието на хронична фурункулоза, наред с характеристиките на патогена, неговите патогенни, вирулентни и инвазивни свойства, наличието на съпътстваща патология, основна роля играят нарушенията в нормалното функциониране и взаимодействие на различни звена на имунната система. система. Имунната система, предназначена да осигури биологичната индивидуалност на тялото и в резултат на това изпълнява защитна функция при контакт с инфекциозни, генетично чужди агенти, по различни причини може да се провали, което води до нарушаване на защитата на организма срещу микроби и се изразява в повишена инфекциозна заболеваемост.
Имунната защита срещу бактериални патогени включва два взаимосвързани компонента - вроден (предимно неспецифичен) и адаптивен (характеризиращ се с висока специфичност към чужди антигени) имунитет. Когато причинителят на фурункулозата навлезе в кожата, той предизвиква "каскада" от защитни реакции.
При хронична фурункулоза се откриват нарушения на почти всички части на имунната система. Според N. Kh. Setdikova, 71,1% от пациентите с фурункулоза са имали нарушение на фагоцитния имунитет, което се изразява в намаляване на вътреклетъчната бактерицидна активност на неутрофилите и дефекти в образуването на реактивни кислородни видове. Дефектите, които нарушават миграцията на гранулоцитите, могат да доведат до хронични бактериални инфекции, както е показано от Kalkman et al през 2002 г. Дефектите в използването на патогени във фагоцитите могат да имат различни причини и тежки последствия (например дефект в NADPH оксидазата води до непълна фагоцитоза и развитие на съответна тежка клинична картина).
Ниските нива на серумното желязо може евентуално да причинят намаляване на ефективността на окислителното убиване на патогенни микроорганизми от неутрофилите. Редица автори са установили намаляване на общия брой Т-лимфоцити в периферната кръв. Като правило, при пациенти с CRF, броят на CD4 лимфоцитите е намален (при 20-50% от пациентите) и броят на CD8 лимфоцитите е увеличен (при 14-60,4% от пациентите).
При 26-35% от пациентите, страдащи от хронична фурункулоза, броят на В-лимфоцитите намалява. При оценка на компонентите на хуморалния имунитет при пациенти с фурункулоза се откриват различни дисимуноглобулинемии. Най-честите са понижения на нивата на IgG и IgM. Намаляване на афинитета на имуноглобулините се наблюдава при пациенти с CRF и се установява връзка между честотата на поява на този дефект, стадия и тежестта на заболяването. Тежестта на лабораторните аномалии корелира с тежестта на клиничните прояви на фурункулоза.
От горното следва, че промените в показателите на имунния статус при пациенти с CRF са от разнообразен характер: при 42,9% се наблюдава промяна в субпопулационния състав на лимфоцитите, при 71,1% - във фагоцитния и при 59,5% - в хуморалната част на имунната система. В зависимост от тежестта на промените в имунния статус пациентите с CRF могат да бъдат разделени на три групи: леки, умерени и тежки, което корелира с клиничния ход на заболяването. При лека фурункулоза по-голямата част от пациентите (70%) имат показатели за имунен статус в нормални граници. При умерени и тежки случаи се откриват предимно промени във фагоцитните и хуморалните компоненти на имунната система.
Диагностика на хронична рецидивираща фурункулоза
Въз основа на горните патогенетични характеристики на фурункулозата, диагностичният алгоритъм трябва да включва идентифициране на огнища на хронична инфекция, диагностициране на съпътстващи заболявания и оценка на лабораторните параметри на състоянието на имунната система.
Задължително лабораторно изследване за симптоми на фурункулоза:
клиничен кръвен тест;
общ анализ на урината;
биохимичен кръвен тест (общ протеин, протеинови фракции, общ билирубин, урея, креатинин, трансаминази - AST, ALT);
RW, HIV;
кръвен тест за наличие на хепатит В и С;
засяване на съдържанието на цирея за флора и чувствителност към антибиотици;
гликемичен профил;
имунологично изследване (фагоцитен индекс, спонтанна и индуцирана хемилуминесценция (CL), индекс на стимулация (SI) на луминол-зависима хемилуминесценция LZHL), бактерицидни неутрофили, имуноглобулини A, M, G, имуноглобулинов афинитет);
бактериологично изследване на изпражненията;
анализ на изпражненията за яйца на червеи;
сеитба от гърлото за флора и гъби.
Допълнителни лабораторни изследвания за симптоми на фурункулоза:
определяне на нивото на хормоните на щитовидната жлеза (T3, T4, TSH, AT до TG);
определяне на нивото на половите хормони (естрадиол, пролактин, прогестерон);
хемокултура за стерилност три пъти;
култура на урина (ако е показана);
жлъчна култура (по показания);
определяне на базалната секреция;
имунологично изследване (субпопулации на Т-лимфоцити, В-лимфоцити);
общ IgE.
Инструментални методи за изследване на симптомите на фурункулоза:
гастроскопия с определяне на базалната секреция;
Ехография на коремни органи;
Ултразвук на щитовидната жлеза (по показания);
Ултразвук на женски полови органи (по показания);
дуоденална интубация;
функции на външното дишане;
ЕКГ;
рентгенова снимка на гръдния кош;
Рентгенография на параназалните синуси.
Консултации със специалисти за симптоми на фурункулоза: отоларинголог, гинеколог, ендокринолог, хирург, уролог.
Лечение на хронична рецидивираща фурункулоза
Тактиката за лечение на пациенти с хронична рецидивираща фурункулоза се определя от стадия на заболяването, съпътстващата патология и имунологичните нарушения. В етапа на обостряне на фурункулозата е необходима локална терапия под формата на лечение на циреи с антисептични разтвори, антибактериални мехлеми и хипертоничен разтвор; при локализиране на циреи в областта на главата и шията или наличие на множество циреи - антибактериална терапия, като се вземе предвид чувствителността на патогена. На всеки етап от заболяването е необходима корекция на идентифицираната патология (саниране на огнища на хронична инфекция, лечение на стомашно-чревна патология, ендокринна патология и др.).
Ако се открие латентна сенсибилизация при пациенти с фурункулоза или при наличие на клинични прояви на алергии, е необходимо да се добавят антихистамини към лечението по време на опрашването, да се предпише хипоалергенна диета и да се извърши операция с премедикация с хормонални и антихистамини.
Напоследък в комплексната терапия на пациенти с хронична фурункулоза все повече се използват лекарства, които имат коригиращ ефект върху имунната система. Показанията за употребата на имуномодулатори са разработени в зависимост от доминиращия тип имунни нарушения и степента на заболяването. По този начин в острия стадий на хронична фурункулоза се препоръчва използването на следните имуномодулатори.
При наличие на промени във фагоцитния компонент на имунитета е препоръчително да се предписва полиоксидоний 6-12 mg интрамускулно за 6-12 дни.
Ако афинитетът на имуноглобулините намалее, Galavit 100 mg № 15 интрамускулно.
Ако нивото на В-лимфоцитите се понижи и съотношението CD4/CD8 се понижи, е показана употребата на миелопид 3 mg интрамускулно в продължение на 5 дни.
Когато нивото на IgG намалява на фона на тежко обостряне на фурункулоза и клиничната неефективност на употребата на Galavit, се използват имуноглобулинови препарати за интравенозно приложение (октагам, габриглобин, интраглобин).
По време на периода на ремисия могат да се предписват следните имуномодулатори.
Полиоксидоний 6-12 mg интрамускулно за 6-12 дни - при наличие на промени във фагоцитния компонент на имунитета.
Likopid 10 mg перорално в продължение на 10 дни - при наличие на дефекти в образуването на реактивни кислородни видове.
Galavit 100 mg № 15 интрамускулно - с намаляване на афинитета на имуноглобулините.
Употребата на ликопид също е препоръчителна при бавна, непрекъснато повтаряща се фурункулоза. В случай на персистиращ рецидив на CRF на фона на промени в хуморалния имунитет е показано прилагането на имуноглобулинови препарати за интравенозно приложение (октагам, габриглобин, интраглобин). В някои случаи е препоръчително комбинираното използване на имуномодулиращи лекарства (например, в случай на обостряне на фурункулоза, може да се предпише полиоксидоний, в бъдеще, ако се открие дефект в афинитета на имуноглобулините, се добавя галавит и др.) .
Въпреки значителния напредък, постигнат в областта на клиничната имунология, ефективното лечение на хроничната фурункулоза остава доста предизвикателство. В тази връзка е необходимо по-нататъшно проучване на патогенетичните особености на това заболяване, както и разработването на нови подходи за лечение на хронична фурункулоза.
В момента продължава търсенето на нови имуномодулиращи лекарства, които могат да имат положителен ефект върху хода на възпалителния процес при фурункулоза. Провеждат се клинични изпитвания на нови вътрешни имуномодулатори, като Seramil и Neogen. Серамил е синтетичен аналог на ендогенния имунорегулаторен пептид - миелопептид-3 (МР-3). Seramil се използва като част от комплексното лечение на пациенти с фурункулоза както в острия стадий, така и в стадия на ремисия, 5 mg № 5 интрамускулно. След лечение с лекарството се отбелязва нормализиране на нивото на В-лимфоцитите, както и намаляване на нивото на CD8-лимфоцитите. Установено е значително удължаване на периода на ремисия на заболяването (до 12 месеца при 30% от пациентите).
Neogen е синтетичен трипептид, състоящ се от L-аминокиселинни остатъци изолецитин, глутамин и триптофан. Neogen се използва като част от комплексната терапия на пациенти с хронична фурункулоза. Интрамускулните инжекции на лекарството Neogen се извършват в количество от 1 ml 0,01% разтвор веднъж дневно всеки ден, курсът е 10 инжекции.
Употребата на Neogen в комплексната терапия на пациенти с хронична фурункулоза в стадия на ремисия на заболяването води до значително нормализиране на първоначално променените имунологични параметри (относителен и абсолютен брой лимфоцити, относителен брой CD3+, CD8+, CD19+, CD16+ лимфоцити, абсорбционния капацитет на моноцитите по отношение на St. aureus) и повишаване на показателите за спонтанен CL и афинитета на анти-OAD антитела, броя на HLA-DR+ лимфоцитите и следователно позволява да се удължи периодът на ремисия на заболяването в сравнение с контролна група.
По този начин от горното следва, че хроничната фурункулоза възниква под въздействието на сложен набор от етиологични и патогенетични фактори и не може да се разглежда само като локално възпаление. Пациентите с хронична фурункулоза трябва да преминат цялостен преглед, за да се идентифицират възможни огнища на хронична инфекция, които са източник на септицемия и, ако елиминирането на микробите в кръвта е нарушено, в резултат на намаляване на имунологичната реактивност на тялото, водят до появата на циреи.
Тъй като предписването на имунокорективни лекарства може да предизвика обостряне на основното заболяване, ние смятаме, че лечението на пациентите трябва да започне със санирането на идентифицираните огнища на инфекция. Въпросът за предписването на имунокорективни лекарства трябва да се решава индивидуално, като се вземе предвид стадият на заболяването, наличието на съпътстваща патология и вида на имунологичния дефект. Ако се установи чувствителност към различни алергени при пациент, лечението на фурункулоза трябва да се проведе на фона на антиалергична терапия.