Medical Center for Immunocorrection uppkallad efter. R.N. Khodanova har samlat på sig betydande erfarenhet av behandling av furunkulos. Modern teknik, ansvar och professionella egenskaper hos specialister har hjälpt mer än hundra patienter att hantera denna sjukdom. Detta referensmaterial presenterar sjukdomsförloppet och beprövade metoder för att förebygga och behandla furunkulos.
En furunkel är en akut purulent-nekrotisk inflammation i hårsäcken och den omgivande bindväven. Utvecklingen av bölder orsakas av Staphylococcus aureus, mindre vanligt vita Staphylococcus. Exogena och endogena predisponerande faktorer spelar en viktig roll vid uppkomsten av furunkulos. Exogena faktorer är hudskador (repor, skavsår, dermatit, etc.), kontaminering med partiklar av damm, kol, etc., pyodermi; endogena - endokrina störningar (diabetes mellitus, fetma), metabola störningar (hypovitaminos, anemi), alkoholism, hypotermi, etc. Furunkulos talas om när det finns flera och återkommande uppträdande och utveckling av bölder. Furunkulos uppstår ofta mot bakgrund av samtidig diabetes mellitus.
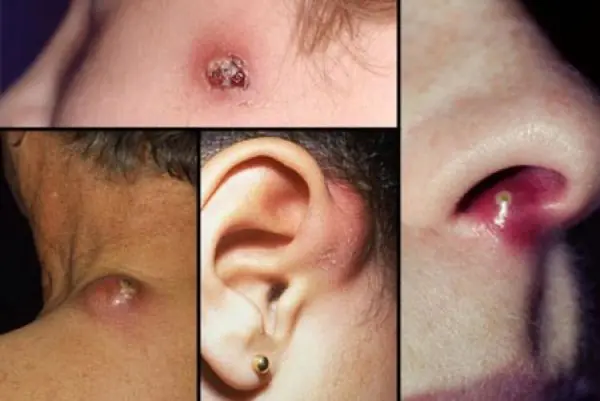
En böld kan utvecklas på alla delar av huden där det finns hårsäckar. Den vanligaste lokaliseringen är ansiktet, huden på nacken, baksidan av händerna och nedre delen av ryggen. Inledningsvis uppträder ett tätt, ljusrött inflammatoriskt infiltrat, som stiger över hudnivån i en liten kon. Patienter rapporterar mild klåda och måttlig smärta. När bölden utvecklas ökar infiltratet, hyperemi ökar och perifert ödem uppstår. På den 3: e - 4:e dagen uppträder nekros och uppmjukning av vävnader i mitten av infiltratet, som får en grönaktig färg, och en nekrotisk kärna av bölden bildas. Under denna period ökar smärtan kraftigt, särskilt när den är lokaliserad i ett fysiologiskt aktivt område (till exempel i ledområdet), ökad kroppstemperatur, huvudvärk och sjukdomskänsla är möjliga. Om kursen är gynnsam, efter 2 - 3 dagar avvisas den purulenta-nekrotiska staven självständigt med bildandet av ett djupt, måttligt blödande sår. Efter ytterligare 2 - 3 dagar läker såret. När processen raderas bildas ett smärtsamt infiltrat utan suppuration och nekros. Med abscess furunculosis sprider sig den purulenta-nekrotiska processen bortom hårsäcken med utvecklingen av en purulent hålighet eller phlegmon. Enstaka kokar orsakar vanligtvis inte en allmän reaktion och ger inte komplikationer, men hos patienter med diabetes mellitus är ett allvarligt förlopp av processen möjlig. Furunkulos kan kompliceras av lymfangit, regional lymfadenit och tromboflebit.
Histologi
I dermis och subkutan bas detekteras ett inflammatoriskt infiltrat av runda cellelement, i mitten - nekros och förstörda leukocyter. Leukocyter, fibroblaster och stillasittande makrofagocyter finns i det perifollikulära infiltratet. Närvaron av en nekrotisk kärna hjälper till att skilja en böld från en pseudofurunkel och follikulit.
Behandling av furunkulos består av lokal och allmän behandling.
Den består av att noggrant rengöra huden runt inflammationskällan - torka med en 70% lösning av etylalkohol, en 2% alkohollösning av salicylsyra, eller smörja den med en 1 - 3% alkohollösning av metylenblått eller lysande grönt. Håret runt infiltratet i hårbotten och halsen skärs försiktigt av. I början av processen kan den ibland avbrytas av smörjning med en 5% alkohollösning av jod. De använder injektioner av infiltratet med lösningar av antibiotika med novokain eller elektrofores av antibiotika, vilket ibland hjälper till att förhindra abscessbildning. Lokalt appliceras kristallint salicylnatrium eller salicylsyra på området för den framväxande purulenta-nekrotiska staven i mitten av bölden och fixeras med ett torrt bandage, vilket främjar accelererad avstötning av staven (keratolytisk effekt). Vid abscess furunculosis, under lokalbedövning, öppnas abscessen och de purulenta-nekrotiska massorna avlägsnas försiktigt. Efter avstötning av staven eller avlägsnande av nekrotiska massor behandlas såret med antiseptiska lösningar (väteperoxid, furatsilin 1:5000) och ett bandage med proteolytiska enzymer eller salva (tetracyklin, erytromycin, gentamicin, syntomycin) appliceras.
Efter rengöring av såret från purulenta-nekrotiska massor används salvförband (vinylin, 5% syntomycinemulsion); förband byts varannan dag. Fysioterapeutiska procedurer föreskrivs: UV-bestrålning, UHF-terapi, solux, etc. Om bölder är lokaliserade på en lem (ben, armar), rekommenderas det att säkerställa dess vila. Det är farligt och därför strängt förbjudet att pressa ut innehållet i bölden och massera i området för inflammation.
I närvaro av stora bölder, med bölder i ansiktet, huvudet, halsen, såväl som med utvecklad furunkulos, tillsammans med lokal behandling, utförs allmän specifik och ospecifik terapi: injektioner av antibiotika, stafylokocktoxoid, autohemoterapi, proteinterapi, vitaminterapi osv.
Penicillin 800 000–1 000 000 enheter per dag, 100 000 enheter var tredje timme.
Sulfonamidläkemedel ordineras i en dos av 3–4 g per dag i 5–6 dagar.
Kombinationsterapi med antibiotika och immunologiska läkemedel är mest effektiv.
Staphylococcal antifagin i ökande doser på 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 ml.
Vitaminer ordineras: retinol, askorbinsyra, tiamin eller öljäst (vitamin B-grupp).
Patienter med bölder och furunkulos måste följa en viss diet: begränsa mängden kolhydrater i maten, uteslut alkoholhaltiga drycker, kryddiga kryddor och godis.
För furunkulos utförs vanligtvis följande blodprov:
· Kliniskt blodprov
· Allmän urinanalys
· Biokemiskt blodprov (totalt protein, totalt bilirubin, ALT, ASAT, blodsocker, alkaliskt fosfatas)
Vid eventuell immunbrist kan det bli nödvändigt
· Omfattande bedömning av immunstatus
För återkommande furunkulos är allmän reparativ terapi och specifik immunterapi (antistafylokockgammaglobulin och stafylokocktoxoid) indikerade. UHF-terapi, UV-bestrålning, autohemoterapi, reparativ behandling, gammaglobulin och stafylokocktoxoid används också. Antibiotika och sulfonamidläkemedel används för allvarliga inflammatoriska infiltrat och förhöjd temperatur.
Läkemedelsbehandlingsmetoder för furunkulos är ganska effektiva vid behandling av enstaka bölder. Vid många bölder, frekventa återfall, när sjukdomen utvecklas mot bakgrund av ett immunbristtillstånd eller i fall av störningar i det medfödda immunsystemet, är användningen av läkemedel som regel ineffektiv, eftersom det i detta fall är nödvändigt att använda immunmodulatorer som eliminerar obalansen i immunsystemet.
Den mest effektiva immunmodulatorn av detta verkningsspektrum är ett autologt blodpreparat erhållet från patientens eget blod enligt metoden av R.N. Khodanova. Detta läkemedel injiceras subkutant i reflexogena zoner.
Idag har det bevisats att ens egna blodkroppar i ett tillstånd av hypoosmos har en verklig immunmodulerande effekt - de stimulerar kampen mot infektioner och undertrycker den autoimmuna reaktionen. Aktivering av blodkroppar i ett tillstånd av hypoosmos uppstår på grund av modifiering av cellmembranet. Som ett resultat av behandlingen ökar graden av hematopoiesis (mognad av lymfocyter från benmärgsstamceller) 3–5 gånger, den fagocytiska aktiviteten hos makrofager, monocyter och neutrofiler ökar, förhållandet mellan komplementproteiner (proteiner i det medfödda immunsystemet) är normaliserat, vilket ökar kroppens motståndskraft mot bakteriella infektioner. Dessutom normaliseras förhållandet mellan hjälpar/suppressorceller i immunsystemet.
Under behandlingen, efter 4–5 procedurer, även om nya bölder dyker upp, kommer området för infiltration och vävnadsnekros att vara litet, och deras mognad och avstötning av den purulenta-nekrotiska kärnan kommer att ske inom 1–2 dagar. När det gäller befintliga bölder förvandlas de inte till abscessform.
För furunkulos av mild till måttlig svårighetsgrad räcker en standardkur med 9 procedurer för fullständig bot. Vid mycket svåra former av furunkulos (när nya bölder uppträder nästan dagligen) utförs en längre kur eller en individuell behandlingsförlopp. Men i det här fallet uppnås nästan 100% resultat.
Hemopuncturemetoden har inga biverkningar.
Under mer än 20 år av centrets existens har våra läkare fått avsevärd övning vid behandling av furunkulos. De medicinska aspekterna av sjukdomsförloppet i olika stadier av sjukdomen är välkända för våra specialister. Alla dessa utvecklingar och förvärvade erfarenheter har bara ett mål - att lindra patienters lidande och återföra dem till ett hälsosamt och tillfredsställande liv.
Ansökan om antagning
Vänligen fyll i alla obligatoriska fält
Återkommande furunkulos är en inflammatorisk-purulent patologisk process. Det kännetecknas av skador på de djupa skikten av epidermis. Det kännetecknas av frekventa, långvariga och tröga exacerbationer, vars manifestationer kan stoppas med hjälp av antibakteriella läkemedel.
Orsaker
Kronisk furunkulos, som är benägen att få återfall, utvecklas vid skador på hårsäcken, som är purulent-nekrotisk till sin natur. Bölder i detta fall kan vara enstaka eller flera.
Oftast diagnostiseras denna form av patologi hos barn och ungdomar.
Utvecklingen av en återkommande form av furunkulos beror på ett antal provocerande skäl. Dessa inkluderar följande:
- Infektion med Staphylococcus aureus. Denna patogena patogen är orsaken till den beskrivna sjukdomen i 60-97% av fallen. Mycket mindre ofta utvecklas kronisk furunkulos på grund av Staphylococcus epidermidis.
- Påverkas av grupp A och B streptokocker.
- Infektion av huden när sår och skrubbsår uppstår på dem.
- En allmän minskning av nivån på kroppens immunförsvar, vilket kan bero på närvaron av infektionsprocesser, medfödda eller förvärvade immunbrister.
- Långtidsbehandling med hormonhaltiga läkemedel, särskilt om läkemedlet valdes felaktigt.
- Diabetes.
- Kronisk skada på huden (till exempel från friktion med kläder, regelbunden kontakt med kemikalier).
- Närvaron av foci av kronisk infektion, vars lokalisering kan varieras. I de flesta fall inkluderar dessa infektionssjukdomar i ENT-organen: kronisk bihåleinflammation och tonsillit, såväl som faryngit.
- Sjukdomar i urinvägarna.
- Sjukdomar i mag-tarmkanalen.
- Patologier i sköldkörteln.
Detta är inte en komplett lista över möjliga patologier som kan provocera utvecklingen av furunkulos, som uppstår i en kronisk form. Detta beror på att sjukdomen är komplex och ännu inte har studerats fullt ut.
Bölden i detta fall uppstår som ett resultat av purulent-nekrotisk inflammation i hårsäcken och omgivande vävnader. Oftast är dessa tumörer lokaliserade på huden på låren, skinkorna, nacken och axlarna.
Tecken på exacerbation av patologi
Exacerbation av kronisk furunkulos kan bestämmas av följande karakteristiska tecken:
- Utseendet av bölder som ser ut som en knut. Detta är ett område ovanför huden, ett slags utsprång. Under loppet av flera dagar mognar bölderna och öppnar sig sedan. När detta händer läcker pus ut. Efter detta bildas ett sår på hudområdet, som ärr ganska snabbt. Hela processen, från början av bildandet till ärrbildningsstadiet, tar i genomsnitt 14 dagar.
- Förstoring av regionala lymfkörtlar.
- Symtom på allmän berusning: ökad kroppstemperatur, huvudvärk, allmän svaghet, ökad svettning. Dessa manifestationer är karakteristiska för svåra och måttliga grader av återkommande furunkulos.
Perioder av exacerbation under denna inflammatoriska process varar cirka 14-21 dagar.
Hos personer med nedsatt immunförsvar, vid lymfogen spridning av infektion, kan osteomyelit, phlegmon och ulcerös pyodermi utvecklas.
En av de farligaste komplikationerna av mekanisk verkan på bölder som har bildats i området för den nasolabiala triangeln är purulent meningit. Det är därför du aldrig ska försöka pressa ut dessa hudutväxter på egen hand.
Förutom purulent meningit inkluderar de farliga konsekvenserna av denna sjukdom sepsis, där sår bildas i olika inre organ, inflammation i lymfkörtlarna som ligger bredvid det drabbade området och bildandet av ett grovt kolloidalt ärr.
Laboratoriediagnostik
För att diagnostisera den inflammatoriska processen måste du kontakta en medicinsk anläggning.
Det första du behöver göra är att testa dig. Avföring, blod och urin samlas in för vidare forskning av dessa material.
Laboratoriediagnostikmetoder inkluderar:
- kliniskt blodprov;
- blodprov för förekomst av hepatit;
- allmän urinanalys;
- blodtestning för HIV och RW;
- bedömning av nivån av hormoner som syntetiseras av sköldkörteln;
- så innehållet som erhålls från kokningen för känslighet för antibiotika;
- bakteriologisk undersökning av avföring.
Vid behov kan upprepade undersökningar schemaläggas.
Instrumentella diagnostiska metoder
Andra metoder som gör det möjligt att identifiera sjukdomen och är av avgörande betydelse inkluderar följande:
- Röntgenundersökning av paranasala bihålor och bröstorgan;
- Ultraljud av bukorganen;
- EKG;
- Ultraljud av sköldkörteln.
Dessutom, om det finns kliniska manifestationer av oklar natur, kan ytterligare åtgärder föreskrivas för att undersöka patienten.
Behandlingsmetoder för återkommande furunkulos
Typen av terapi för kronisk furunkulos beror på svårighetsgraden av den patologiska processen som upptäcktes.
För patienter som lider av denna patologi rekommenderas följande läkemedel:
- Immunmodulatorer. Eftersom risken för återfall av sjukdomen ökar flera gånger mot en bakgrund av försvagad immunitet, kräver patienten immunterapi. Vanligtvis, med en sådan diagnos, rekommenderas administrering av ett stafylokockvaccin. Under perioder av remission kan immunmodulerande läkemedel som Likopid, Polyoxidonium förskrivas.
- Antibakteriella läkemedel i tablettdoseringsform. Typen av medicinering bestäms i varje fall individuellt, i enlighet med patogenens egenskaper och dess känslighet för vissa typer av antibiotika. För återkommande furunkulos ordineras Azithromycin, Augmentin, Ceftriaxone. Tabletterna ska tas oralt i 7-10 dagar. Antibiotika används sällan i form av lösningar för intramuskulär eller intravenös administrering.
- Läkemedel för lokal användning. Om den patologiska processen under en exacerbation åtföljs av en måttlig inflammatorisk reaktion, rekommenderas det att behandla bölder på huden med antiseptiska ämnen - lysande grönt, jod eller etylalkohol i en koncentration av 70%.
Behandling för återkommande furunkulos bör påbörjas först efter samråd med en specialist.
Förebyggande av exacerbationer
För att minska risken för återfall av furunkulos i en kronisk kurs bör du:
- stärka immuniteten; Detta kan göras genom systematisk härdning, sport, promenader i friska luften;
- använd lokala hudvårdsprodukter;
- observera reglerna för personlig hygien;
- undvika hypotermi;
- Var noga med att behandla huden med antiseptika när skada uppstår;
- vid diabetes mellitus, övervaka dess förlopp;
- Undvik kontakt med kemikalier och andra irriterande ämnen.
Vid de första manifestationerna av sjukdomen är det nödvändigt att konsultera en läkare för att inte starta processen och inte orsaka komplikationer som är farliga för hälsa och liv.
Allmänna rekommendationer för att främja hälsa
Stark immunitet är nyckeln till kroppens motståndskraft mot patogener av olika patologier. För att förbättra din hälsa bör du:
- att vägra från dåliga vanor;
- ät ordentligt, upprätthåll en balans mellan fetter, proteiner och kolhydrater;
- kontrollera vikt, såväl som blodtryck, blodsocker och kolesterolnivåer;
- spendera mer tid i den friska luften;
- härda kroppen;
- skydda dig från stress och andra negativa faktorer;
- delta i genomförbar fysisk aktivitet;
- ta vitaminkomplex, särskilt under höst-vårperioderna;
- utföra procedurer för att rena kroppen. Fastedagar kommer att göra ett utmärkt jobb med denna uppgift.
Återkommande furunkulos är en inflammatorisk process som kännetecknas av skador på hudens djupa lager. Externt uttrycks sjukdomen i bildandet av sår. Under perioder av exacerbation är det nödvändigt att använda specifika mediciner. Förebyggande åtgärder hjälper till att förlänga perioden av remission.
För närvarande finns det en tendens till en ökning av kroniska bakteriella och virussjukdomar, som kännetecknas av ett kontinuerligt återfallande förlopp och låg effektivitet av antibakteriell och symtomatisk terapi. En av dessa sjukdomar är kronisk återkommande furunkulos. En furuncle utvecklas som ett resultat av akut purulent-nekrotisk inflammation i hårsäcken och omgivande vävnader. Som regel är en koka en komplikation av osteofollikulit av stafylokock etiologi. Bölder kan förekomma antingen en gång eller flera gånger (så kallad furunkulos).
Vid återkommande furunkulos diagnostiseras kronisk återkommande furunkulos. Som regel kännetecknas det av frekventa återfall, långvariga, tröga exacerbationer som är toleranta mot antibiotikabehandling. Beroende på antalet kokar, prevalensen och svårighetsgraden av den inflammatoriska processen under furunkulos, klassificeras den efter svårighetsgrad.
Allvarlig grad av furunkulos: spridda, multipla, kontinuerligt återkommande små foci med svag lokal inflammatorisk reaktion, icke-palperbara eller svagt synliga regionala lymfkörtlar. Allvarlig furunkulos åtföljs av symtom på allmän berusning: svaghet, huvudvärk, nedsatt prestationsförmåga, ökad kroppstemperatur, svettning.
Måttlig svårighetsgrad av furunkulos - enstaka eller flera stora bölder, som uppstår med en våldsam inflammatorisk reaktion, med återfall från 1 till 3 gånger om året. Ibland åtföljd av förstorade regionala lymfkörtlar, lymfangit, en kortvarig ökning av kroppstemperaturen och mindre tecken på förgiftning.
Mild svårighetsgrad av furunkulos — enstaka bölder, åtföljda av en måttlig inflammatorisk reaktion, med återfall 1 till 2 gånger om året, väl påtagliga regionala lymfkörtlar, utan symtom på berusning.
Oftast får patienter som lider av furunkulos behandling av kirurger; i bästa fall genomgår de på poliklinisk basis ett blodprov för socker, autohemoterapi, vissa ordineras immunmodulerande läkemedel utan en förundersökning, och i de flesta fall får de inte ett positivt resultat. resultatet av terapin. Syftet med vår artikel är att dela erfarenheten av att hantera patienter med kronisk furunkulos.
Orsaker till furunkulos
Den främsta etiologiska faktorn för kronisk furunkulos anses vara Staphylococcus aureus, som enligt olika källor förekommer i 60–97% av fallen. Mindre vanligt är furunkulos orsakad av andra mikroorganismer - Staphylococcus epidermidis (tidigare ansett som apatogen), streptokocker i grupperna A och B och andra typer av bakterier. Ett utbrott av furunkulos i de nedre extremiteterna beskrevs hos 110 patienter som var patienter i samma pedikyrsalong. Orsaken till detta utbrott var Mycobacterium fortuitium, och denna organism identifierades i fotbad som användes i salongen. I de flesta fall av CRF odlas antibiotikaresistenta stammar av Staphylococcus aureus från purulenta lesioner. Enligt N.M. Kalinina, St. aureus är resistent mot penicillin och ampicillin i 89,5 % av fallen, resistent mot erytromycin i 18,7 % av fallen och känsligt för kloxacillin, cefalexin och cotrimoxazol i 93 % av fallen. Under de senaste åren har det varit en ganska bred spridning av meticillinresistenta stammar av denna mikroorganism (upp till 25 % av patienterna). Enligt utländsk litteratur, närvaron av den patogena stammen St. på huden eller nässlemhinnan. aureus anses vara en viktig faktor i utvecklingen av sjukdomen.
Kronisk furunkulos har en komplex och fortfarande otillräckligt studerad patogenes. Det har fastställts att uppkomsten och ytterligare återfall av sjukdomen orsakas av ett antal endo- och exogena faktorer, bland vilka de viktigaste anses vara en kränkning av hudens barriärfunktion, patologi i mag-tarmkanalen, endokrina och urinvägar, och närvaron av foci av kronisk infektion på olika platser. Enligt vår forskning detekteras fokus för kronisk infektion på olika platser hos 75–99,7 % av patienter som lider av kronisk furunkulos. De vanligaste fokuserna för kronisk infektion i ÖNH-organen (kronisk halsfluss, kronisk bihåleinflammation, kronisk faryngit), tarmdysbios med en ökning av innehållet av kockaformer.
Hos patienter med kronisk furunkulos bestäms gastrointestinal patologi (kronisk gastroduodenit, erosiv bulbit, kronisk cholecystit) i 48–91,7% av fallen. Hos 39,7% av patienterna diagnostiseras det endokrina systemets patologi, representerad av störningar i kolhydratmetabolismen, hormonproducerande funktioner i sköldkörteln och könskörtlarna. 39,2 % av patienterna med ihållande furunkulos har latent sensibilisering, 4,2 % har kliniska manifestationer av sensibilisering mot allergener av husdamm, trädpollen och spannmålsgräs, och 11,1 % har en ökad koncentration av serum-IgE.
Således kännetecknas majoriteten av patienter med furunkulos av ett kontinuerligt återfallande sjukdomsförlopp (41,3%) med svår och måttlig svårighetsgrad av furunkulos (88%) och långvariga exacerbationer (från 14 till 21 dagar - 39,3%). Kroniska infektionshärdar på olika platser identifierades hos 99,7 % av patienterna. I 39,2 % av fallen bestämdes latent sensibilisering för olika allergener. Den huvudsakliga patogenen är St. aureus.
Vid förekomsten och utvecklingen av kronisk furunkulos, tillsammans med patogenens egenskaper, dess patogena, virulenta och invasiva egenskaper, närvaron av samtidig patologi, spelas en stor roll av störningar i den normala funktionen och interaktionen mellan olika delar av immunförsvaret. systemet. Immunsystemet, utformat för att säkerställa kroppens biologiska individualitet och, som ett resultat, utför en skyddande funktion vid kontakt med smittsamma, genetiskt främmande ämnen, kan av olika skäl misslyckas, vilket leder till en kränkning av kroppens försvar mot mikrober och visar sig i ökad smittsam sjuklighet.
Immunskydd mot bakteriella patogener inkluderar två inbördes relaterade komponenter - medfödd (övervägande ospecifik) och adaptiv (kännetecknad av hög specificitet för främmande antigener) immunitet. När det orsakande medlet för furunkulos kommer in i huden, orsakar det en "kaskad" av skyddsreaktioner.
Med kronisk furunkulos upptäcks störningar i nästan alla delar av immunsystemet. Enligt N. Kh Setdikova hade 71,1% av patienterna med furunkulos nedsatt fagocytisk immunitet, vilket uttrycktes i en minskning av den intracellulära bakteriedödande aktiviteten hos neutrofiler och defekter i bildandet av reaktiva syrearter. Defekter som försämrar granulocytmigrationen kan leda till kroniska bakterieinfektioner, vilket påvisades av Kalkman et al 2002. Defekter i utnyttjandet av patogener inom fagocyter kan ha olika orsaker och få allvarliga konsekvenser (till exempel leder en defekt i NADPH-oxidas till ofullständig fagocytos och utvecklingen av en motsvarande allvarlig klinisk bild).
Låga nivåer av serumjärn kan möjligen orsaka en minskning av effektiviteten av oxidativt dödande av patogena mikroorganismer av neutrofiler. Ett antal författare har identifierat en minskning av det totala antalet T-lymfocyter i perifert blod. Som regel, hos patienter med CRF, minskar antalet CD4-lymfocyter (hos 20–50 % av patienterna) och antalet CD8-lymfocyter ökar (hos 14–60,4 % av patienterna).
Hos 26–35 % av patienterna som lider av kronisk furunkulos minskar antalet B-lymfocyter. Vid bedömning av komponenterna i humoral immunitet hos patienter med furunkulos avslöjas olika disimmunoglobulinemier. Det vanligaste är minskningar av IgG- och IgM-nivåer. En minskning av affiniteten för immunglobuliner noterades hos patienter med CRF, och en korrelation hittades mellan frekvensen av förekomsten av denna defekt, stadiet och svårighetsgraden av sjukdomen. Svårighetsgraden av laboratorieavvikelser korrelerar med svårighetsgraden av kliniska manifestationer av furunkulos.
Av ovanstående följer att förändringar i indikatorer på immunstatus hos patienter med CRF är av olika karaktär: hos 42,9 % var det en förändring i subpopulationssammansättningen av lymfocyter, hos 71,1 % - i fagocyterna och hos 59,5 % - i den humorala delen av immunsystemet. Beroende på svårighetsgraden av förändringar i immunstatus kan patienter med CRF delas in i tre grupper: mild, måttlig och svår, vilket korrelerar med sjukdomens kliniska förlopp. Med mild furunkulos har majoriteten av patienterna (70%) immunstatusindikatorer inom normala gränser. I måttliga och svåra fall upptäcks övervägande förändringar i immunsystemets fagocytiska och humorala komponenter.
Diagnos av kronisk återkommande furunkulos
Baserat på ovanstående patogenetiska egenskaper hos furunkulos bör den diagnostiska algoritmen inkludera identifiering av foci av kronisk infektion, diagnostisering av samtidiga sjukdomar och bedömning av laboratorieparametrar för immunsystemets tillstånd.
Obligatorisk laboratorietester för symtom på furunkulos:
kliniskt blodprov;
allmän urinanalys;
biokemiskt blodprov (totalt protein, proteinfraktioner, totalt bilirubin, urea, kreatinin, transaminaser - AST, ALT);
RW, HIV;
blodprov för närvaron av hepatit B och C;
att så innehållet i bölden för flora och känslighet för antibiotika;
glykemisk profil;
immunologisk undersökning (fagocytiskt index, spontan och inducerad kemiluminescens (CL), stimuleringsindex (SI) för luminolberoende kemiluminescens LZHL), bakteriedödande neutrofiler, immunglobuliner A, M, G, immunoglobulinaffinitet);
bakteriologisk undersökning av avföring;
avföringsanalys för maskägg;
sådd från halsen för flora och svamp.
Ytterligare laboratorietester för symtom på furunkulos:
bestämning av nivån av sköldkörtelhormoner (T3, T4, TSH, AT till TG);
bestämning av nivån av könshormoner (östradiol, prolaktin, progesteron);
blododling för sterilitet tre gånger;
urinodling (om indicerat);
gallodling (enligt indikationer);
bestämning av basal sekretion;
immunologisk undersökning (subpopulationer av T-lymfocyter, B-lymfocyter);
totalt IgE.
Instrumentella undersökningsmetoder för symtom på furunkulos:
gastroskopi med bestämning av basal sekretion;
Ultraljud av bukorganen;
Ultraljud av sköldkörteln (enligt indikationer);
Ultraljud av kvinnliga könsorgan (enligt indikationer);
duodenal intubation;
externa andningsfunktioner;
EKG;
bröstkorgsröntgen;
Röntgen av paranasala bihålor.
Konsultationer med specialister för symtom på furunkulos: otolaryngolog, gynekolog, endokrinolog, kirurg, urolog.
Behandling av kronisk återkommande furunkulos
Behandlingstaktik för patienter med kroniskt återkommande furunkulos bestäms av sjukdomsstadiet, samtidig patologi och immunologiska störningar. I stadiet av exacerbation av furunkulos krävs lokal terapi i form av behandling av bölder med antiseptiska lösningar, antibakteriella salvor och en hypertonisk lösning; i händelse av lokalisering av bölder i huvud- och nackområdet eller närvaron av flera bölder - antibakteriell terapi med hänsyn till patogenens känslighet. I alla skeden av sjukdomen är korrigering av den identifierade patologin nödvändig (sanering av foci av kronisk infektion, behandling av gastrointestinal patologi, endokrin patologi, etc.).
Om latent sensibilisering upptäcks hos patienter med furunkulos eller i närvaro av kliniska manifestationer av allergier, är det nödvändigt att lägga till antihistaminer till behandlingen under pollinering, ordinera en hypoallergen diet och utföra operation med premedicinering med hormonella och antihistaminer.
Nyligen, i den komplexa behandlingen av patienter med kronisk furunkulos, används allt oftare läkemedel som har en korrigerande effekt på immunsystemet. Indikationer för användning av immunmodulatorer har utvecklats beroende på den dominerande typen av immunstörning och graden av sjukdomen. Sålunda, i det akuta skedet av kronisk furunkulos, rekommenderas användningen av följande immunmodulatorer.
I närvaro av förändringar i den fagocytiska komponenten av immunitet är det lämpligt att förskriva polyoxidonium 6-12 mg intramuskulärt i 6-12 dagar.
Om affiniteten för immunglobuliner minskar, Galavit 100 mg nr 15 intramuskulärt.
Om nivån av B-lymfocyter minskar och CD4/CD8-kvoten minskar, är användning av myelopid 3 mg intramuskulärt i 5 dagar indicerad.
När nivån av IgG minskar mot bakgrund av en allvarlig exacerbation av furunkulos och den kliniska ineffektiviteten av användningen av Galavit, används immunglobulinpreparat för intravenös administrering (oktagam, gabriglobin, intraglobin).
Under remissionsperioden kan följande immunmodulatorer förskrivas.
Polyoxidonium 6-12 mg intramuskulärt i 6-12 dagar - i närvaro av förändringar i den fagocytiska komponenten av immunitet.
Likopid 10 mg oralt i 10 dagar - i närvaro av defekter i bildandet av reaktiva syrearter.
Galavit 100 mg nr 15 intramuskulärt - med en minskning av affiniteten för immunglobuliner.
Användning av likopid är också tillrådligt vid trög, kontinuerligt återkommande furunkulos. Vid ihållande återfall av CRF mot bakgrund av förändringar i den humorala immuniteten, indikeras administrering av immunglobulinpreparat för intravenös administrering (oktagam, gabriglobin, intraglobin). I vissa fall rekommenderas kombinerad användning av immunmodulerande läkemedel (till exempel vid exacerbation av furunkulos kan polyoxidonium ordineras i framtiden, om en defekt i immunglobulins affinitet upptäcks, galavit tillsätts, etc.) .
Trots betydande framsteg som gjorts inom klinisk immunologi är effektiv behandling av kronisk furunkulos fortfarande en utmaning. I detta avseende krävs ytterligare studier av de patogenetiska egenskaperna hos denna sjukdom, liksom utvecklingen av nya metoder för behandling av kronisk furunkulos.
För närvarande fortsätter sökandet efter nya immunmodulerande läkemedel som kan ha en positiv effekt på förloppet av den inflammatoriska processen vid furunkulos. Kliniska prövningar av nya inhemska immunmodulatorer, såsom Seramil och Neogen, genomförs. Seramil är en syntetisk analog till den endogena immunreglerande peptiden - myelopeptid-3 (MP-3). Seramil användes som en del av en komplex behandling av patienter med furunkulos både i det akuta stadiet och i remissionsstadiet, 5 mg nr 5 intramuskulärt. Efter behandling med läkemedlet noterades normalisering av nivån av B-lymfocyter, såväl som en minskning av nivån av CD8-lymfocyter. En signifikant förlängning av sjukdomsremissionsperioden avslöjades (upp till 12 månader hos 30% av patienterna).
Neogen är en syntetisk tripeptid som består av L-aminosyrarester isolecitin, glutamin och tryptofan. Neogen användes som en del av komplex terapi för patienter med kronisk furunkulos. Intramuskulära injektioner av läkemedlet Neogen utfördes i mängden 1 ml 0,01% lösning en gång om dagen varje dag, kursen var 10 injektioner.
Användningen av Neogen i komplex terapi av patienter med kronisk furunkulos i stadiet av remission av sjukdomen orsakar en betydande normalisering av initialt förändrade immunologiska parametrar (relativt och absolut antal lymfocyter, relativt antal CD3+, CD8+, CD19+, CD16+ lymfocyter, absorptionskapacitet av monocyter i förhållande till St. aureus) och en ökning av indikatorer för spontan CL och affiniteten hos anti-OAD-antikroppar, antalet HLA-DR+-lymfocyter, och gör det därför möjligt att förlänga perioden av sjukdomsremission jämfört med kontrollgrupp.
Av ovanstående följer alltså att kronisk furunkulos inträffar under påverkan av en komplex uppsättning etiologiska och patogenetiska faktorer och inte bara kan betraktas som lokal inflammation. Patienter med kronisk furunkulos måste genomgå en omfattande undersökning för att identifiera möjliga foci av kronisk infektion, som är källan till septikemi och, om elimineringen av mikrober i blodet försämras, som ett resultat av en minskning av den immunologiska reaktiviteten hos kroppen, leda till uppkomsten av bölder.
Eftersom förskrivning av immunkorrigerande läkemedel kan orsaka en exacerbation av den underliggande sjukdomen, anser vi att behandling av patienter bör börja med sanering av identifierade infektionshärdar. Frågan om att förskriva immunkorrigerande läkemedel bör avgöras individuellt, med hänsyn till sjukdomsstadiet, närvaron av samtidig patologi och typen av immunologisk defekt. Om sensibilisering för olika allergener upptäcks hos en patient, måste behandling av furunkulos utföras mot bakgrund av anti-allergiterapi.