Що це таке парез кишківника, причини його розвитку. Симптоми та способи виявлення. Лікування медикаментозним та народними засобами, методи профілактики.
Зміст статті:- Причини парезу кишечника
- Симптоми та діагностика
- Способи лікування
- Медичні препарати
- Народні засоби
- Профілактика
Парез кишечника - це стан, який спостерігається у пацієнтів з тяжким перебігом хвороб шлунково-кишкового тракту, органів дихання, серцево-судинної системи, а також великими інфекціями. При парезах зменшується тонус кишкової стінки та розвивається параліч його мускулатури.
Причини розвитку парезу кишечника
Парез кишечника - це стан, що призводить до уповільнення перистальтики органу. Це одне з найважчих гастроентерологічних порушень, яке складно піддається терапії. До групи ризику потрапляють люди, які використовують лікарські препарати, дія яких порушує рухову активність шлунково-кишкового тракту, пацієнти з електролітними та обмінними порушеннями, генералізованими інфекціями, хронічними запальними патологіями.
Причини парезу кишечника криються у порушенні надходження крові до кишкових стінок, у результаті порушується нервова регуляція. Подібний стан часто розвивається внаслідок ураження органів очеревини. Спостерігається у пацієнтів з гострим апендицитом, гнійним перитонітом (розвивається при виразковій хворобі шлунка, пробиванні стінок жовчного міхура), гострим панкреатитом, панкреонекрозом, кишковою непрохідністю. Також розвивається при інфаркті міокарда, печінкових кольках, запаленні легень.
До станів, які викликають порушення нервової провідності з подальшим розвитком парезів, відносять травми та пухлинні утворення, що вражають спинний мозок, хірургічну терапію шлунково-кишкового тракту, інтоксикацію при розпаді тканин підшлункової залози, використання певних груп лікарських препаратів (блокатори кальцієвих каналів, рекомендовані людям з гіпер .
Важливо! Функціональний стан кишечника залежить від віку, анатомічних та фізіологічних особливостей розвитку людини. Парези частіше виявляють у літньому віці, тому подібне порушення відноситься до категорії старечих.Виділяють 3 ступені парезу кишечника:
- Уповільнюється або повністю зупиняється рухова активність ШКТ.
- Розвиваються застійні процеси, підвищується внутрішньочеревний тиск. Петлі кишечника поступово збільшуються у діаметрі.
- Кишкові стінки стоншуються, і вміст кишечника проникає в системний кровотік, що провокує загальну інтоксикацію організму.
Боротьба з парезом кишківника починається з нормалізації моторики органів шлунково-кишкового тракту, використання засобів симптоматичного лікування. У важких випадках потрібна операція.
Якщо не були своєчасно спрямовані зусилля на боротьбу з парезом кишечника, це може призвести до серйозних ускладнень: патологічних отворів у стінках кишки, дивертикул, перитоніту, шлункової кровотечі. Післяопераційний парез кишечника - одне з найпоширеніших ускладнень. Зустрічається у людей, в анамнезі яких є великі операції на очеревині.
Прогноз залежить від віку пацієнта, від того, наскільки своєчасно було підібрано відповідне лікування, наявність ускладнень. Для пацієнтів старше 70 років прогноз є більш несприятливим через ризик повторного розвитку парезу. Часто розвивається хронічний ілеус - стан, при якому харчова грудка не може пройти шлунково-кишковим трактом.
Симптоми та діагностика парезу кишечника
Ознаки парезу кишечника супроводжуються болем та здуттям живота, диспепсичними порушеннями, погіршенням загального самопочуття. Больові відчуття можуть не мати чіткої локалізації та поширюватися на всю черевну ділянку. Часто не іррадіюють в інші органи та ділянки тіла. Бувають ниючими, толерантними, мають середню інтенсивність і супроводжуються дискомфортом у животі.
Клінічна картина парезу кишечника часто доповнюється такими проявами:
- Диспепсичні порушення у вигляді скарг на нудоту, здуття живота, запори. Прогресування порушення призводить до блювання.
- У блювотних масажах виявляють елементи неперетравленої їжі з домішками шлунково-кишкового секрету.
- У тяжкому випадку блювання має запах калових мас.
- Регулярне блювання призводить до серйозного ускладнення - зневоднення організму, яке супроводжується сухістю шкірних покривів і слизових оболонок, сухістю в роті, зменшенням кількості сечі.
Відсутність терапії призводить до погіршення загального самопочуття пацієнта, порушення всмоктування поживних речовин у тонкому кишечнику. До загального кровообігу потрапляють продукти розпаду вмісту кишечника, що провокує загальну інтоксикацію організму. Виникають скарги на почуття слабкості та стомлюваності, порушується працездатність, знижується маса тіла. Можливе регулярне підвищення температури тіла до 371-374 градусів. Вищі показники спостерігаються при ускладненнях парезів.
У процесі діагностики парезу кишечника гастроентеролог детально оглядає пацієнта: звертає увагу на те, наскільки збільшений живіт, чи є здуття, сухість язика та слизових оболонок. У процесі пальпації пацієнти скаржаться на біль передньої стінки черевної порожнини. Пальцеве дослідження прямої кишки: розширення, наявність порожнин у її кінцевому відрізку. Лікар також простукує живіт та прослуховує його за допомогою фонендоскопа.
Додатково використовуються елементи інструментальної діагностики. Рентгенографія дозволяє диференціювати парез із кишковою непрохідністю. За допомогою рентгена органів очеревини вдається візуалізувати, наскільки петлі кишечника заповнені газоподібним вмістом, чи є вільна рідина. За допомогою фіброгастродуоденоскопії виявляють, наскільки роздута дванадцятипала кишка, в якому стані знаходяться її внутрішні стінки. Задіяння колоноскопії та іригоскопії дозволяє виявити функціональний стан товстої кишки.
Важливо! Ультразвукова діагностика та магнітно-резонансна томографія малоефективні при дослідженні шлунково-кишкового тракту щодо виявлення парезів.Пацієнту також рекомендовано лабораторну діагностику: за допомогою загального аналізу крові виявляють анемію, що вказує на кишкову кровотечу. Досліджують калові маси на наявність кров'яних домішок. Відповісти питанням, що робити при парезі кишечника, може лише досвідчений лікар-гастроентеролог чи хірург, враховуючи результати комплексної діагностики.
Способи лікування парезу кишечника
При підозрі на цю недугу пацієнт повинен бути негайно госпіталізований до найближчого відділення хірургії до палати інтенсивної терапії. Лікування парезу кишечника комплексне: передбачає використання лікарських препаратів, корекцію раціону харчування. Медикаменти підбирають із особливою обережністю, щоб не спровокувати розвиток ускладнень. Зусилля спрямовують на усунення першопричинного стану, що спровокував подібне порушення. Для розвантаження кишківника може знадобитися операція при парезі кишківника.
Медичні препарати для лікування парезу кишечника
Лікар докладно розповідає пацієнтові, як лікувати парез кишківника. Щоб стимулювати роботу шлунково-кишкового тракту та полегшити самопочуття, пацієнту пропонують перебувати в колінно-ліктьовому положенні, віддавати перевагу помірним фізичним навантаженням під наглядом лікаря, використовувати жувальну гумку.
Щоб зменшити навантаження на шлунково-кишковий тракт, користуються газовідвідною трубкою або назогастральним зондом, проводять колоноскопію.
Для полегшення самопочуття при парезі кишківника рекомендовано використання таких груп медикаментів:
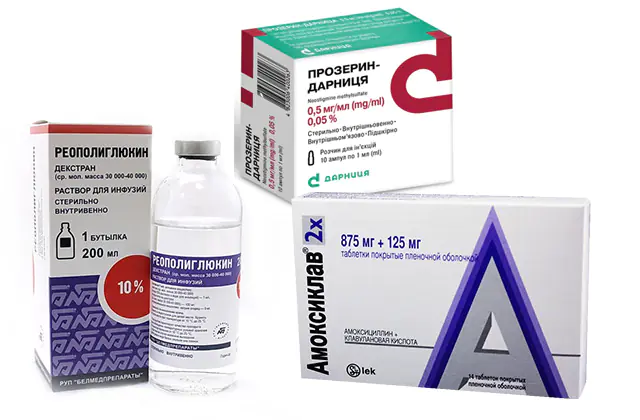
- Неостигмін. Препарат стимуляції перистальтики кишечника. Якщо ліки неефективні, то потрібно вливати його без перерв, внутрішньовенно, крапельним шляхом. Тривалість такої процедури — 24 години та довше за призначенням та під постійним наглядом лікаря. Такий метод терапії ефективний більш ніж у 70% випадків лікування пацієнтів із парезом. Якщо в процесі введення Неостигміну спостерігається урідження пульсу, показано використання Атропіну. Вартість - 60 руб. (22 грн.). Аналог - Прозерін.
- Амоксиклав. Препарат для профілактики приєднання вторинної інфекції при лікуванні парезу кишечника з комплексним складом широкого спектра дії, що впливає на грампозитивні та грамнегативні мікроорганізми. Комбінований засіб на основі Амоксициліну та клавуланової кислоти випускається у формі таблеток для внутрішнього прийому. Курс прийому – до 2 тижнів. Дозування підбирають індивідуально, враховуючи тяжкість перебігу патологічного процесу, вік та індивідуальні особливості організму пацієнта. Ціна - 250 руб. (90 грн.). Аналоги: Абіклав, Амклав, Амоксикар Плюс.
- Реополіглюкін. Препарат-плазмозамінник, який призначають, щоб нормалізувати мікроциркуляцію крові. Випускається у вигляді розчину для ін'єкцій. Активний компонент Декстран знижує в'язкість крові і приводить до норми показники артеріального тиску. Ліки користуються при великих втратах, щоб підняти тиск і утримувати його на високому рівні. Показано внутрішньовенне, краплинне введення ліків, які попередньо підігрівають до 36 градусів. Вартість - 220 руб. (80 грн.). Аналоги: Полідекстран, Поліглюкін.
- Церукал. Протиблювотний засіб, який містить Метоклопрамід. Використовується для лікування післяопераційних парезів. Зменшує нудоту, блювання, усуває гикавку. Церукал випускається у формі розчину для ін'єкцій та пігулок для внутрішнього прийому. Ціна складає 120 руб. (43 грн.). Аналог - Метоклопрамід.
- Комплігам В. Схему лікування парезу кишечника обов'язково доповнюють вітамінними засобами. Комплексний полівітамінний засіб Комплігам на основі вітамінів групи В і знеболювальної речовини Лідокаїну випускається у формі розчину для ін'єкцій і таблеток для внутрішнього прийому. Препарат стимулює кровообіг, виявляє місцевоанестезуючі, полівітамінні властивості. Використовується при порушеннях нервової прохідності. Терапію починають із внутрішньовенного глибокого введення 2 мл розчину протягом 1 тижня, після чого переходять на внутрішній прийом таблеток. Комплігам В протипоказаний у дитячому віці, при індивідуальній непереносимості активних компонентів, лікуванні пацієнтів із гострою серцевою недостатністю. Ціна складає 230 руб. (82 грн.). Аналоги: Комбіліпен, Мільгамма.
Народні засоби проти парезу кишечника

Народні засоби лікування недуги використовуються як доповнення до базисної терапії, підібраної лікарем.
Особливості лікування парезу кишечника в домашніх умовах:
- Пацієнтам рекомендовано приймати білу глину. Порошок просівають через сито та розчиняють 20 г засобу у склянці води. Приймають натще, за 20 хвилин до їди. Курс прийому становить 2 тижні. Після цього необхідно зробити 14-денну перерву, і курс прийому можна повторити.
- Столову ложку майорану змішують із квітками ромашки, заливають 0,5 л окропу та настоюють 15 хвилин. Проціджують, приймають по 1/3 склянки тричі на день перед їдою.
- Коріння півонії заливають гарячою водою, проварюють на водяній бані на повільному вогні. Настоюють 60 хвилин, проціджують, приймають по 50 мл двічі на день до трапези.
- Плоди шипшини подрібнюють, кип'ятять протягом 5 хвилин, знімають з вогню та наполягають 20 хвилин. У охолоджений напій додають мед і приймають по 1 склянці щодня.
- Лаврове листя (20 г) заливають оливковою олією і залишають у темному, прохолодному місці на 20 днів. Отриманий засіб прогрівають на водяній бані та втирають у уражені ділянки тіла при парезі кишечника тричі на день.
- Чорну бузину заливають окропом і залишають на 1:00. Отриманий засіб проціджують та приймають по 0,5 склянки двічі на день. Курс прийому – 10 днів.
- Голки сосни змішують із шишками та гілками, заливають водою та кип'ятять протягом 15 хвилин. Відвар знімають з вогню, настоюють 10 годин і використовують із приготування хвойних ванн.
- Квітки ромашки змішують з м'ятою та бузиною, заливають окропом, настоюють 2 години. Приймають по 100 мл 2-3 рази на добу до основного прийому їжі. Фітозбір можна збагатити календулою, фіалкою, жовтцями, звіробою, листям розмарину.
- Кедрові горіхи подрібнюють, додають козяче молоко. Отриманий засіб необхідно довести до кипіння з утворенням пінки не менше ніж 4 рази. Горіхи розм'якшують, додають мед та пророслу пшеницю. Приймають 2-3 рази на день протягом тижня.
У терапії парезу кишечника також користуються свіжими соками. Рекомендовано поєднання моркви зі шпинатом, селера, зеленим салатом, червоним буряком. Також вживають сік берези - по 1 склянці двічі на день. Соки нормалізують процес травлення, прискорюють виведення токсичних речовин, нормалізують обмінні процеси, мають протизапальну дію, благотворно впливають на процеси нервової регуляції у шлунково-кишковому тракті.
Зверніть увагу! Харчування при парезі кишківника обмежене. Дієта має на увазі повну відмову від їжі з перших годин надходження до лікарні, щоб зменшити навантаження на шлунково-кишковий тракт.Профілактика парезу кишечника
Для профілактики парезу кишечника рекомендовано не допускати, своєчасно виявляти та лікувати патології, які провокують подібне ускладнення. Загострення апендициту, холецистит та панкреатит у гнійній формі, зараження крові, кишкова непрохідність – показання для негайного хірургічного втручання.
Лікарські препарати, особливо блокатори кальцієвих каналів, можна приймати тільки за показаннями та під наглядом лікаря.
При виконанні хірургічної операції уважно стежать, щоб не пошкодити нервові закінчення. Для цього тканини кишківника зрушують за допомогою тампонів і не користуються скальпелем.
При перших проявах парезу кишечника важливо відмовитися від самолікування і якнайшвидше звернутися за наданням екстреної медичної допомоги.
Відео про післяопераційний парез кишечника в акушерській практиці:



