Una de las formas más malignas de tumor es el melanoma en la cara. Sin embargo, es 10 veces menos común que el cáncer de piel. Cada año aumenta la incidencia de esta enfermedad. Así, de cada 100 mil personas enferman aproximadamente 6. Además, la enfermedad se observa principalmente en mujeres. Si hablamos de la edad de los pacientes, el estándar es de 30 a 40 años.
Síntomas de la enfermedad.
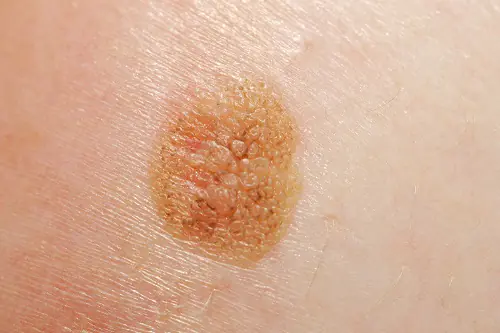
En apariencia, el cáncer de labio se asemeja a una pequeña formación o un área compactada. Sobresale de la superficie del labio y es claramente visible incluso en la foto. Aparece una ulceración en la parte central del melanoma.
Básicamente, la formación se encuentra a cierta distancia de la línea media, en el borde rojo del labio inferior. La consistencia del melanoma es densa, la inflamación crece y cambia de forma (puedes verlo en la foto). En algunos casos, el tumor adopta la forma de una fisura o un papiloma. Puede producirse sangrado y es posible que haya escamas. Inicialmente, el melanoma puede parecerse a una úlcera. Al mismo tiempo, penetra profundamente en los tejidos y se observa una transición a los tejidos cercanos. Las metástasis se desarrollan rápidamente.
En apariencia, el cáncer de labio se parece a una pequeña formación o área compactada.
Clasificación
En la mayoría de los casos, un tumor en el labio es un carcinoma de células escamosas. El puede ser:
La variedad queratinizante prácticamente no hace metástasis. El crecimiento es superficial y el flujo es lento. El carcinoma de células escamosas no queratinizante tiene crecimiento infiltrativo. En este caso pueden aparecer metástasis y ulceraciones. Puedes ver cómo son ambas variedades en la foto. A veces se producen carcinomas neuroendocrinos y carcinomas de glándulas salivales menores.
La metástasis, por regla general, va a los ganglios linfáticos de la región cervical.
Carcinoma de células escamosas del labio
Formas clínicas
El cáncer de labio puede tener las siguientes formas.
- Cáncer endofítico puede ser ulcerativo-infiltrativo o ulcerativo. El curso es maligno. La úlcera se vuelve profunda, sus bordes se vuelven hacia afuera y se produce una infiltración de la dermis. No hay dolor.
- Formas exofíticas: verrugoso y papilar. La forma verrugosa se forma en el contexto de una disqueratosis productiva. En este caso, hay muchos crecimientos en el labio. El cáncer papilar puede desarrollarse a partir de un papiloma. Crece adquiriendo una forma redonda. A continuación, aparece una costra y se nota una infiltración en la base de la neoplasia. Luego el papiloma se cae y la infiltración se vuelve más fuerte.
Carcinoma endofítico de células escamosas del labio inferior
¿Por qué ella aparece?
El desarrollo se debe principalmente a la melanosis de Durey, la presencia de lunares adquiridos o congénitos. Dependiendo de la ubicación se pueden distinguir diferentes tipos:
- intradérmico;
- epidermo-dérmica;
- mezclado.
Puedes ver cómo son en la foto.
Los factores que influyen en la aparición del melanoma incluyen:
- reestructuración del cuerpo;
- lesiones;
- desequilibrio hormonal;
- irradiación ultravioleta.
En el 40% de los casos, el tumor es causado por un traumatismo. En las regiones y países del sur, el riesgo de aparición se debe a la exposición al sol. En algunos casos, los cambios en los niveles hormonales pueden contribuir a la regresión del melanoma y a la inhibición de su desarrollo.
Se debe prestar especial atención a los nevos limítrofes, que tienen una superficie seca, lisa y sin pelos. El tamaño de dicha formación a menudo no supera el centímetro. El tumor es indoloro, blando y se eleva por encima de la piel. Las formas mixtas son bastante raras, y las dérmicas también.
En el 40% de los casos, el tumor es causado por un traumatismo.
Otra causa de inflamación son las enfermedades de los labios, concretamente la queilitis. Surgen por traumatismos en la zona por diversos factores irritantes:
- cambios bruscos de humedad y temperatura;
- comer alimentos muy fríos o calientes;
- tabaco de mascar o nuez de betel;
- café fuerte;
- exposición a la luz solar directa;
- bebidas alcohólicas fuertes;
- infecciones virales;
- incumplimiento de las normas de higiene.
Se ha demostrado que fumar juega un papel importante.
Grupos en riesgo
El cáncer de labio es un tumor maligno que surge del epitelio del borde rojo de los labios. Mira la foto para ver cómo se ve. En el 70% de los casos los pacientes son hombres. Normalmente, el cáncer se produce en el labio inferior.
Procesos precancerosos – diversas enfermedades de los labios: papilomas, grietas crónicas, diversos procesos inflamatorios. Dado que el tumor en el labio es una neoplasia de localización externa, su diagnóstico no es difícil. Alrededor del 85% de los melanomas ya se detectan en las etapas 1 y 2.
Normalmente, el cáncer se produce en el labio inferior.
Tratamiento del melanoma de labios
Anteriormente, la cirugía se consideraba peligrosa. Ahora este método se utiliza para eliminar cualquier nevo que no se extienda más allá del tejido sano. Este proceso garantiza una recuperación completa.
Previsiones
El pronóstico depende de qué tan bien se haya elegido el tratamiento y del estadio. La tasa de supervivencia a cinco años para la primera etapa es del 90%. En etapas posteriores disminuye al 70%.
Cómo reconocer el melanoma (vídeo)
La prevención de enfermedades
Puede protegerse del melanoma de labios siguiendo estas reglas:
- la piel de los labios debe protegerse del sol;
- deberías dejar de fumar;
- los procesos precancerosos deben tratarse de manera oportuna;
- Cuando se trabaja en industrias peligrosas, se recomienda un examen médico anual de los empleados.
El pronóstico del melanoma en el labio depende del estadio de la enfermedad y de la oportunidad del tratamiento.
El melanoma localizado en la cara se considera una de las formas más peligrosas. Sin embargo, esto ocurre muy raramente. En apariencia, la neoplasia se parece a una compactación. A veces pueden aparecer ulceraciones y úlceras. Como regla general, las metástasis van a los ganglios linfáticos del cuello. La principal causa de la enfermedad es el traumatismo constante en los labios. El grupo de riesgo son los hombres de 30 a 40 años. El tratamiento es la cirugía. El pronóstico depende del estadio de la enfermedad y de la oportunidad del tratamiento. Si el tumor se detecta en una etapa temprana, el melanoma se puede tratar con éxito.

El melanoma se considera uno de los tumores malignos humanos más insidiosos, cuya morbilidad y mortalidad aumenta constantemente de año en año.
Hablan de ello en la televisión, escriben en revistas e Internet. El interés de la gente corriente se debe a que el tumor se detecta cada vez más entre residentes de distintos países y el número de muertes sigue siendo elevado, incluso a pesar del tratamiento intensivo.
En términos de prevalencia, el melanoma va muy por detrás de los tumores epiteliales de la piel (carcinoma de células escamosas, carcinoma de células basales, etc.), según diversas fuentes, y representa entre el 1,5 y el 3% de los casos, pero es mucho más peligroso. Durante los 50 años del siglo pasado, la incidencia aumentó en un 600%. Esta cifra es suficiente para temer seriamente la enfermedad y buscar las causas y métodos de tratamiento.
¿Lo que es?
El melanoma es un tipo de cáncer que afecta a los melanocitos, células pigmentarias ubicadas en la piel humana. La enfermedad tiene un alto riesgo de metástasis rápida, lo que conduce al desarrollo de complicaciones graves y, en casos graves, a la muerte del paciente. Cada año se registran alrededor de 50 mil nuevos casos de melanoma en Estados Unidos.
El melanoma es más susceptible a las personas mayores de piel blanca (entre 55 y 70 años), pero los jóvenes mayores de 30 años también corren riesgo de sufrirlo. En casi todos los casos, el tumor va precedido de cambios en forma de manchas de la edad, lunares, dermatitis y otras afecciones precancerosas. El melanoma a menudo se detecta en la etapa metastásica, pero incluso el diagnóstico oportuno a menudo no deja ninguna posibilidad de un resultado favorable debido a la extrema malignidad de la neoplasia.
El primer eslabón en el diagnóstico oportuno de la enfermedad son los propios pacientes, ya que los melanomas suelen aparecer en áreas abiertas y visibles de la piel. Esto es importante porque la detección y el diagnóstico tempranos del melanoma garantizan una curación rápida con una cirugía mínima.
Epidemiología
Según la OMS, en el año 2000 se diagnosticaron más de 200.000 casos de melanoma en todo el mundo y se produjeron 65.000 muertes relacionadas con el melanoma.
En el período de 1998 a 2008, el aumento de la incidencia de melanoma en la Federación de Rusia fue del 38,17% y la tasa de incidencia estandarizada aumentó de 4,04 a 5,46 por 100 mil habitantes. En 2008, el número de nuevos casos de melanoma cutáneo en la Federación de Rusia ascendió a 7.744 personas. La tasa de mortalidad por melanoma en la Federación de Rusia en 2008 fue de 3.159 personas y la tasa de mortalidad estandarizada fue de 2,23 personas por cada 100.000 habitantes. La edad media de los pacientes con melanoma diagnosticados por primera vez en su vida en 2008 en la Federación de Rusia era de 58,7 años. La mayor incidencia se observó entre los 75 y 84 años.
En 2005, Estados Unidos registró 59.580 nuevos casos de melanoma y 7.700 muertes a causa de este tumor. El programa SEER (The Surveillance, Epidemiology, and End Results) señala que la incidencia del melanoma aumentó un 600% entre 1950 y 2000.
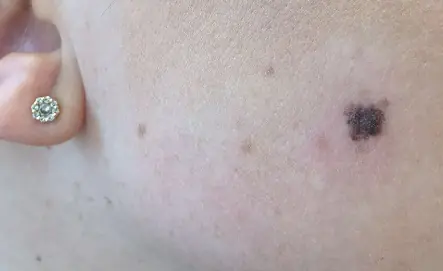
Causas del desarrollo del melanoma.
El motivo de la formación de melanoma en la etapa inicial es la degeneración de los melanocitos en células malignas.
La principal teoría que explica este proceso es la genética molecular. Aparecen defectos en la molécula de ADN de la célula pigmentaria. Además, bajo la influencia de factores provocadores, se produce una mutación genética asociada con un cambio en la cantidad de genes, una alteración de la integridad de los cromosomas o su reordenamiento. Las células modificadas adquieren la capacidad de dividirse ilimitadamente, como resultado de lo cual el tumor aumenta de tamaño y metastatiza. Estos trastornos pueden ocurrir bajo la influencia de factores desfavorables de propiedades internas y externas o una combinación de ellos.
Causas y factores de riesgo:
- Exposición prolongada al sol. La exposición a la radiación ultravioleta, incluidos los solárium, puede provocar el desarrollo de melanoma. La exposición excesiva al sol en la infancia aumenta significativamente el riesgo de enfermedades. Los residentes de regiones con mayor actividad solar (Florida, Hawaii y Australia) son más susceptibles a desarrollar cáncer de piel. Las quemaduras causadas por la exposición prolongada al sol duplican el riesgo de desarrollar melanoma. Una visita al solárium aumenta este indicador en un 75%. La Agencia de Investigación del Cáncer de la OMS clasifica los equipos de bronceado como un "factor de mayor riesgo de cáncer de piel" y los clasifica como cancerígenos.
- Lunares. Hay dos tipos de lunares: normales y atípicos. La presencia de lunares atípicos (asimétricos, elevados por encima de la piel) aumenta el riesgo de desarrollar melanoma. Además, independientemente del tipo de lunares, cuantos más haya, mayor será el riesgo de degenerar en un tumor canceroso;
- Tipo de piel. Las personas con piel más delicada (caracterizada por cabello y color de ojos claros) tienen un mayor riesgo.
- Anamnesia. Si anteriormente ha tenido melanoma u otro tipo de cáncer de piel y se cura, su riesgo de volver a desarrollar la enfermedad aumenta significativamente.
- Inmunidad debilitada. El impacto negativo de diversos factores en el sistema inmunológico, incluida la quimioterapia, el trasplante de órganos, el VIH/SIDA y otras enfermedades de inmunodeficiencia, aumenta la probabilidad de desarrollar melanoma.
La herencia juega un papel importante en el desarrollo del cáncer, incluido el melanoma. Aproximadamente uno de cada diez pacientes con melanoma tiene un familiar cercano que padece o ha padecido la enfermedad. Una historia familiar fuerte incluye melanoma en padres, hermanos e hijos. En este caso, el riesgo de melanoma aumenta en un 50%.
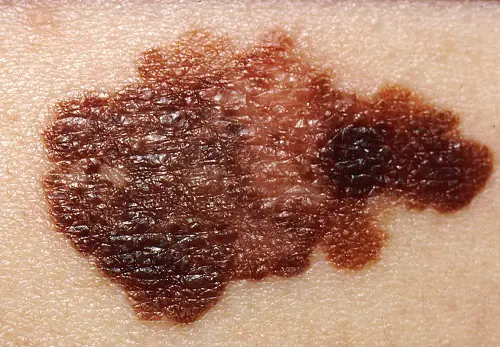
Clasificación
Formas clínicas de la enfermedad:
- Extendido superficialmente o superficial. Se observa en el 70% de los pacientes, más a menudo en mujeres. Este melanoma se caracteriza por un largo período de crecimiento benigno. Crece hasta capas más profundas después de mucho tiempo y tiene un pronóstico favorable.
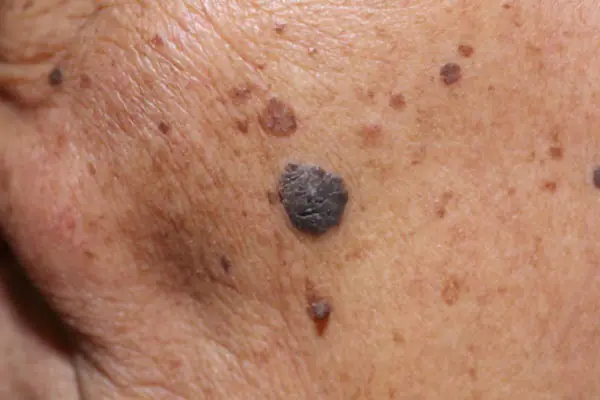
- Nodular (nodular). Variante invasiva del tumor. Rápidamente crece profundamente en la piel y parece un bulto redondo convexo. La pigmentación de dicha formación suele ser negra, con menos frecuencia que otros tonos oscuros, o no cambia en absoluto. A menudo, el melanoma nodular se detecta en personas mayores en las extremidades y el tronco.
- Acrolentiginoso. Se desarrolla en la superficie de la piel y luego crece más profundamente. Una característica distintiva es la localización de los síntomas: el tumor aparece en las palmas, las plantas de los pies o debajo de las uñas. Este melanoma aparece con mayor frecuencia en personas de raza negra y asiáticas.
- Lentigo lentiginoso o maligno. En apariencia, la neoplasia se asemeja a una gran marca de nacimiento plana. Los nidos de melanocitos se forman en la capa epitelial, desde donde penetran en el interior. Es más común en mujeres mayores de 70 años en cara, cuello y parte posterior de las extremidades.
- Sin pigmentos (acromático). Ocurre muy raramente, en el 5% de los casos. Las células pigmentarias modificadas pierden la capacidad de sintetizar pigmentos, por lo que estas formaciones son rosadas o de color carne. Un tumor no pigmentado se considera una de las variedades de forma nodular o se considera una manifestación de metástasis en la piel.
Síntomas del melanoma en la etapa inicial.
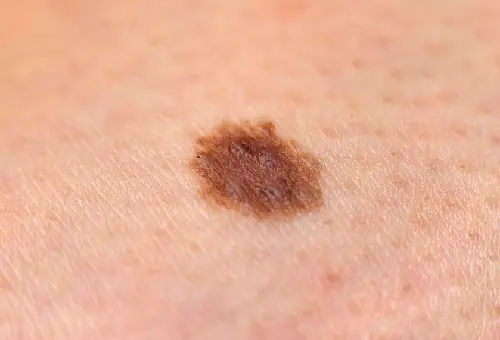
En la etapa inicial, el melanoma (ver foto) no se diferencia de un lunar común. Los principales síntomas de la aparición de la enfermedad incluyen los siguientes:
- El lunar empezó a crecer y a sangrar y se volvió más oscuro;
- El lunar empezó a picar.
Estos son los principales síntomas que requieren consulta inmediata con un oncólogo. Además, no posponga su visita si la cantidad de lunares aumenta repentinamente.
En la etapa inicial, el espesor de la formación no supera 1 mm. Un lunar que acaba de empezar a degenerar es prácticamente indistinguible de uno normal. Una neoplasia maligna que ya se está desarrollando puede tener cualquier tamaño y forma, llorar, estar cubierta de ganglios y sangrar. El tumor tiene una consistencia densa y, a menudo, se eleva por encima de la piel. El color puede ser negro, marrón, azul, gris. No es frecuente, pero hay casos en los que una lesión de melanoma no cambia de color y permanece clara, similar a la hipomelanosis común.
El melanoma puede ocurrir en cualquier zona del cuerpo. Sin embargo, la mayoría de las veces en las mujeres se diagnostica en la parte inferior de la pierna y en los hombres, en la espalda. En las personas mayores, el tumor se localiza con mayor frecuencia en la cara. En la mitad de los casos, la formación se desarrolla en piel sana y, en el resto, en el sitio de nevos pigmentados.
El melanoma en el iris del ojo parece una mancha oscura de forma irregular; la formación subungueal parece una franja ubicada debajo de la placa ungueal en la cutícula.
Las formas superficiales tienden a crecer lentamente, mientras que las formas nodulares pueden pasar por varias etapas de desarrollo en unas pocas semanas.
Cuando un lunar se vuelve maligno, se pueden observar cambios:
- Mayor pigmentación;
- Color desigual (presencia de varios tonos);
- Superficie brillante de la formación;
- Enrojecimiento del área circundante;
- Bordes borrosos del lunar, bordes irregulares;
- Falta de cabello;
- La lesión puede exceder los 5 mm;
- La aparición de pequeños elementos papilomatosos nodulares en el área del nevo;
- Prurito y ardor.
A medida que la formación crece y la etapa pasa a una etapa más grave, se desarrolla un cuadro clínico más pronunciado.
¿Cómo distinguir el melanoma?
Para distinguir correctamente el melanoma y notar los primeros signos de malignidad, es necesario distinguir las formaciones cutáneas, es decir, conocer la diferencia entre pecas, lunares y nevos. Lamentablemente, incluso muchos expertos confunden estas definiciones entre sí.
| Nombre | Descripción |
| lunares | Formaciones ovaladas o redondas, de color marrón oscuro o color carne. El diámetro de los lunares varía de 0,2 a 1 centímetro. Como regla general, los lunares son planos, pero a veces pueden elevarse por encima del nivel de la piel. |
| pecas | Manchas redondeadas, planas, de color marrón claro en la piel que se oscurecen con el sol y se vuelven pálidas en invierno. |
| Nevos atípicos o displásicos | Lunares más grandes, con bordes desiguales y coloración desigual. |
| Melanoma maligno | Formaciones pigmentadas y no pigmentadas en la piel, que surgen tanto de forma independiente (de novo) como en la piel cambiada (es decir, de lunares anteriores). El melanoma se desarrolla a partir de las células pigmentarias (melanocitos) de la piel. Al crecer más profundamente, el tumor adquiere la capacidad de metastatizar a través de los vasos linfáticos y sanguíneos a cualquier parte del cuerpo. |
Cualquier formación pigmentada, ya sea un lunar antiguo o un nevo nuevo, en personas mayores de 20 a 30 años debe examinarse con sospecha de melanoma. Además de los exámenes periódicos por parte de un dermatólogo y un oncólogo, se deben realizar estudios adicionales.
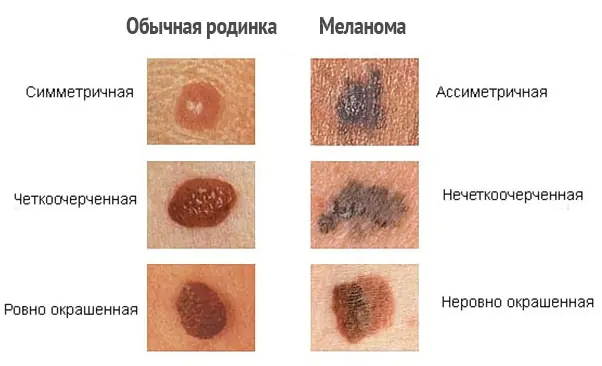
Diagnóstico
La calidad del tratamiento del melanoma y el pronóstico de la enfermedad dependen directamente del diagnóstico precoz de la lesión. Para determinar un diagnóstico oncológico, un oncólogo realiza un examen visual del área de patología. Se realiza un examen detallado de una neoplasia maligna utilizando un dermatoscopio, que es un dispositivo especial para visualizar la patología en forma ampliada.
En las clínicas oncológicas modernas se utilizan dermatoscopios digitales, que permiten ver una neoplasia maligna en una imagen tridimensional en la pantalla de un monitor. Un método adicional eficaz para diagnosticar el melanoma es un análisis de sangre para detectar cáncer (los marcadores tumorales son proteínas específicas, cuya concentración aumenta con el cáncer).
Todos los cánceres se someten a una biopsia en la etapa final del examen. Los estudios citológicos e histológicos del material biológico extraído del foco primario del cáncer permiten establecer un diagnóstico final que indica el estadio y la forma de la oncología.
Foto: cómo se ve el melanoma
A continuación se muestran numerosas fotografías que le ayudarán a comprender cómo se ve el melanoma en las etapas inicial y avanzada:
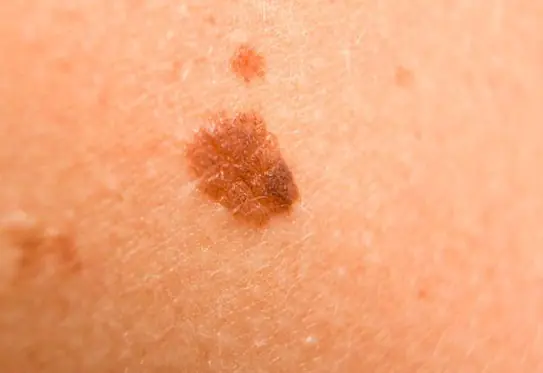
Cómo tratar el melanoma en sus primeras etapas
El principal método de tratamiento para el melanoma en etapa temprana en 2019 es la extirpación quirúrgica. Tanto para el tumor primario como para el tratamiento de las recaídas, se realiza la escisión de la vaina fascial del tumor. El tumor se extirpa junto con el área adyacente de piel aparentemente sin cambios, según el estadio, a una distancia de 1 cm a 2-3 cm. Junto con el tumor, se extirpa el tejido subcutáneo hasta la aponeurosis o fascia del músculo subyacente, seguido de cirugía plástica. La eliminación de la fascia en sí es un tema controvertido y algunos autores no la aceptan. Si los ganglios linfáticos se ven afectados, se realiza su resección.
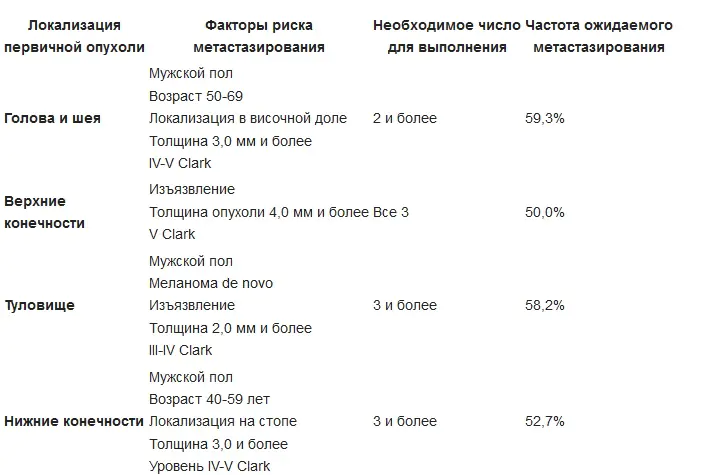
Indicaciones de linfadenectomía regional para melanoma cutáneo primario:
Una opción para el tratamiento quirúrgico puede ser la cirugía de Mohs (Frederick Mohs): intervenciones quirúrgicas bajo el control de un microscopio, así como la escisión de la vaina con láser. La criodestrucción del melanoma no se utiliza debido a que no se puede determinar con precisión el nivel de invasión del tejido subyacente.
Tratamiento del melanoma con metástasis.
Los principales métodos de tratamiento del melanoma metastásico son la poliquimioterapia, la inmunoterapia y la radioterapia, que suelen utilizarse en combinación.
Inmunoterapia
- Interferón alfa (IFN-A), interleucina 2 (IL-2) y factor estimulante de colonias de granulocitos y macrófagos (GM-CSF). Un estudio realizado por el Grupo Cooperativo de Oncología del Este (ECOG) demostró que el uso de interferón-alfa-2b en dosis máximas toleradas proporciona una prolongación significativa del intervalo libre de enfermedad y la supervivencia general en comparación con ninguna terapia adyuvante.
- Anticuerpos monoclonicos. Al prescribir medicamentos de inmunoterapia (ipilimumab y nivolumab) a pacientes con melanoma en las etapas III y IV, fue posible lograr una reducción del tumor en el 58% de los casos, en más de un tercio, en el resto, detener el crecimiento del melanoma por un tiempo. año. Los resultados del estudio se presentaron en la reunión anual de la Sociedad Estadounidense de Oncología Clínica de 2015.
- Radioterapia - dosis focal total - 4000...4500 rad. La dosis total óptima es de 10.000 rad. (Los diferentes protocolos son diferentes).
- Para generalizar el proceso se utiliza quimioterapia regional y sistémica: dacarbazina (DTIC), carmustina (BCNU), lomustina (CCNU), cisplatino, tamoxifeno, ciclofosfamida, etc.
Se está investigando la terapia génica para el melanoma, cuyo objetivo es introducir los supresores de tumores del gen p53, p16INK4a, la inactivación de la vía de señalización oncogénica - ras, - c-myc, etc.
La investigación dirigida por Mikhail Nikiforov del Roswell Park Cancer Institute se encuentra en etapa preclínica y muestra que la enzima guanosina monofosfato sintasa (GMPS) puede desencadenar el crecimiento del melanoma y podría convertirse en un objetivo para nuevos medicamentos contra él. Actualmente se ha estudiado el papel del GMPS en el desarrollo y la metástasis del melanoma. Esta enzima se puede bloquear utilizando el antibiótico angustmicina A, también conocido como decoyinina. Se encontró que los niveles de GMPS estaban elevados en muestras de metástasis de melanoma. Se cree que la angustimina A tiene potencial como terapia dirigida para tumores que albergan la mutación del gen NRASQ61R o BRAFV600E.
Un nuevo fármaco, Keytruda, que fue aprobado por la FDA el año pasado para el tratamiento del cáncer de pulmón metastásico, se encuentra en más ensayos clínicos. En esta etapa, el Hospital Estatal Sheba en Israel está reclutando pacientes para participar en un ensayo clínico del fármaco en el tratamiento del melanoma. Los pacientes extranjeros también pueden participar en los estudios.
Monitoreo de pacientes
Los pacientes que hayan completado un tratamiento quirúrgico radical deben ser seguidos por un oncólogo. La observación debe llevarse a cabo de acuerdo con las reglas generales: exámenes periódicos por parte de un médico, con exámenes de ultrasonido de control.
Las reglas para la observación clínica de pacientes con melanoma son las siguientes:
- durante los exámenes preventivos, examen obligatorio de la piel en el área del tumor extirpado;
- palpación obligatoria de los ganglios linfáticos: cervical, axilar, inguinal-femoral;
- examen de ultrasonido adicional de los ganglios linfáticos;
- examen de ultrasonido de órganos internos para excluir metástasis a órganos internos;
- Si es necesario, se realizan gammagrafía ósea y tomografía computarizada del cerebro.
Prevención
La prevención del melanoma implica el uso de una crema que protege contra la radiación ultravioleta y una exposición mínima a la luz solar directa. También es necesario realizar un autoexamen periódicamente. Para responder a la pregunta de cuánto tiempo viven las personas con melanoma, es necesario comprender que depende de la etapa, la ubicación, el tamaño del proceso y la actividad del sistema inmunológico del cuerpo.
Pronóstico
Con melanoma inicial y en etapa II sin recaída, la curación es posible; con recaída, la tasa de supervivencia a cinco años es aproximadamente del 85%, en etapa III - 50%, en etapa V - hasta 5%.
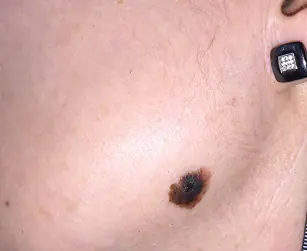
El melanoma es una de las enfermedades tumorales malignas más comunes. Aparece en la piel, incluida la cara. Según las estadísticas, en la práctica médica ocurre diez veces menos que el cáncer, pero es muy peligroso. Cada año aumenta el número de pacientes.
El melanoma ocurre en los tejidos blandos, incluidos los labios.
El grupo de riesgo incluye mujeres de entre 30 y 40 años. El melanoma de las mucosas afecta los tejidos blandos y provoca la diseminación de metástasis a diversos órganos. Si la enfermedad no se diagnostica a tiempo y no se inicia su tratamiento, es posible la muerte.
Síntomas de la enfermedad.
Tras un examen externo, es posible que observe un pequeño crecimiento o bulto en la piel. Como regla general, sobresale ligeramente por encima de la superficie de la piel y tiene una úlcera en el centro.
En la mayoría de los casos, el bulto aparece en un lado del labio inferior. Tiene una estructura densa y puede cambiar de tamaño y forma con el tiempo, a medida que el tumor crece. A veces el melanoma aparece como un papiloma o una fisura que tiene una superficie escamosa. Cuando ocurre tal enfermedad, puede ocurrir un sangrado menor. Ante los primeros síntomas, parece que ha aparecido una pequeña úlcera en el labio. Penetra gradualmente en la estructura del tejido, afectando al cercano.
En el caso del melanoma, las metástasis se propagan con bastante rapidez. Los especialistas calificados reconocen rápidamente los nuevos crecimientos en la piel, pero para las personas sin educación médica, parecen lunares comunes y corrientes. Es necesario conocer las principales características de la enfermedad para poder diagnosticarla a tiempo.
Los siguientes signos se consideran signos característicos del melanoma:
- asimetría de formación, en la que se observa una forma irregular o dentada;
- cambio de color, que se convierte en la primera señal de una visita al médico;
- el tamaño del melanoma puede ser de más de 6 mm, si crece, es una señal clara de que el tumor ha comenzado a crecer.
Los primeros signos de la enfermedad incluyen un aumento de tamaño y color. Después de algún tiempo, se les puede agregar ulceración y sangrado. En las primeras etapas de desarrollo, es posible que no haya síntomas. Ya cuando aparecen las metástasis, el paciente comienza a sentirse mal, a ver peor, a sentir dolor en los huesos y a perder peso rápidamente. Para no perder el momento en que un tumor benigno se vuelve maligno, es necesario consultar a un médico a tiempo si aparece alguna neoplasia en la piel.
Un tumor que se desarrolla en el labio se presenta con mayor frecuencia en forma de carcinoma de células escamosas, que puede ser de dos tipos: queratinizante y no queratinizante.
En presencia de una forma queratinizante, las metástasis prácticamente no se propagan. El curso de la enfermedad es lento y superficial.
En el caso del carcinoma de células escamosas no queratinizante se observa un crecimiento infiltrativo, durante el cual aparecen ulceraciones y se diseminan metástasis.
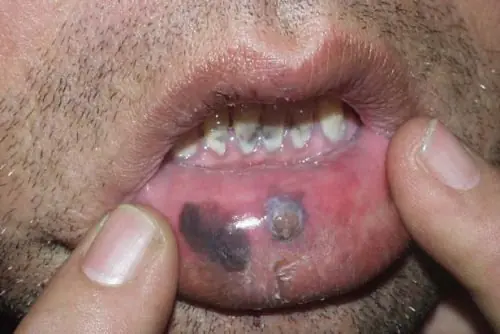
El melanoma en el labio aparece como una mancha asimétrica.
Clasificación de la enfermedad.
La enfermedad puede manifestarse de dos formas: exofítica y endofítica.
- El cáncer exofítico se presenta en forma de formaciones de tipo verrugoso y papilar. La aparición de verrugas provoca una mayor queratinización de la piel. En tales casos, pueden aparecer varios crecimientos en el labio. Si hay un papiloma en la superficie, puede convertirse en cáncer de tipo papilar. Poco a poco crece y toma la forma de un círculo. Al alcanzar una determinada etapa de desarrollo, se observa la aparición de una costra e infiltración en la base de la formación. Después de eso, el papiloma desaparece y el proceso de infiltración se intensifica significativamente.
- La forma endofítica se presenta en forma de úlceras o formaciones ulcerativas-infiltrativas. Se produce un curso maligno de la enfermedad, seguido de la penetración de la úlcera en la estructura del tejido. Se observa infiltración de la epidermis, pero no hay dolor. Tales manifestaciones son una señal clara de que el tumor se ha convertido en maligno durante mucho tiempo, por lo que es muy importante no llevar la enfermedad a tales síntomas.
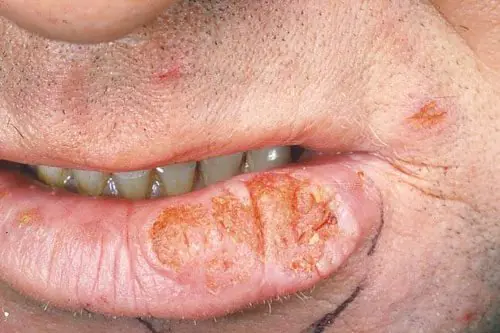
El melanoma endofítico se manifiesta como ulceración del labio.
Causas de la enfermedad
El melanoma de labio puede ser causado por varios factores, pero la principal causa de la enfermedad es el melanoma de Durey, así como los lunares adquiridos y congénitos que se han convertido en un tumor maligno. La enfermedad puede tener una localización diferente. Dependiendo de la ubicación de la enfermedad, el melanoma se distingue:
- epidermo-dérmica;
- intradérmico;
- mezclado.
En el primer caso, la enfermedad se propaga en la superficie, en el segundo, dentro de la estructura del tejido, y en el tercero, se daña el tejido externo e interno.
Las causas del melanoma en el labio pueden ser los siguientes factores:
- alteraciones en el funcionamiento del cuerpo;
- lesiones previas;
- desequilibrio hormonal;
- exposición a los rayos ultravioleta.
Según las estadísticas, en el 40% de los casos la enfermedad se desarrolla como resultado de un traumatismo. En los países del sur, la enfermedad es causada principalmente por una mayor exposición de la piel a la luz solar. En la práctica, también hay casos en los que, si se altera el equilibrio hormonal, el desarrollo del melanoma, por el contrario, retrocede.
Al examinar la piel, es necesario prestar atención a los nevos que tienen una superficie seca y lisa. Tampoco hay pelos en tales formaciones. En tamaño, no superan 1 cm.
Otra razón bastante común por la que se desarrolla melanoma en el labio es la enfermedad de los labios, la queilitis. Las razones de su aparición pueden ser los siguientes factores:
- cambios de temperatura y humedad;
- comer alimentos fríos o calientes;
- mascar tabaco sistemáticamente;
- beber café fuerte;
- la influencia de los rayos del sol;
- bebidas alcohólicas fuertes;
- infecciones y virus;
- falta de higiene;
- fumar a largo plazo.
Las causas de la enfermedad pueden ser diferentes factores, pero independientemente de su origen, la enfermedad se desarrolla rápidamente si no se toman medidas de tratamiento.

Los rayos del sol activan el proceso de formación del melanoma
Diagnóstico de la enfermedad.
Antes de iniciar el tratamiento, es necesario realizar un diagnóstico exhaustivo. Un especialista experimentado identifica un tumor maligno durante el examen inicial. A continuación, se prescriben una serie de pruebas para confirmar el diagnóstico. La lista de diagnósticos básicos incluye las acciones más efectivas, como cree la medicina hoy.
- Dermatoscopia. Al determinar una formación maligna en el labio, se utiliza un procedimiento que permite ampliarla visualmente y examinarla con más detalle.
- Biopsia. Durante este procedimiento, se toma tejido de la piel y se examina con un microscopio. Utiliza una fina cuchilla quirúrgica para cortar la capa superior de piel. Muy a menudo, este método se utiliza para determinar el carcinoma de células basales. También existen otros métodos para realizar este procedimiento, dependiendo del tipo de melanoma en el labio.
- Biopsia de ganglios linfáticos. Se realiza en los casos en los que ya se ha diagnosticado melanoma. Es necesario detectar la propagación del cáncer.
- Pruebas secundarias. Estos incluyen: análisis de sangre, tomografía computarizada y tomografía por emisión de positrones.
Las pruebas secundarias tienen como objetivo identificar el grado de desarrollo del cáncer. Al donar sangre, se examina el nivel de lactato deshidrogenasa, cuyo aumento indica la propagación de metástasis.
La tomografía computarizada le permite examinar los órganos internos y determinar la presencia de metástasis en ellos. También se utiliza la estadificación, que permite determinar el tamaño del tumor y el grado de diseminación.
La elección del método depende del tipo de melanoma en el labio.

Usando un dermatoscopio, el médico examina la formación.
Tratamiento de la enfermedad
Después de un diagnóstico exhaustivo, se prescribe un tratamiento integral. Consta de varios procedimientos y medicamentos. La lista de principales métodos de tratamiento para el melanoma de labio incluye:
- Mosa - cirugía micrográfica;
- Intervención quirúrgica;
- criocirugía;
- quimioterapia;
- inmunoterapia;
- extirpación de ganglios linfáticos;
- uso de anticuerpos monoclonales;
- uso de inhibidores de BRAF;
- radioterapia;
- Cuidados paliativos;
- uso de medicamentos.
La elección del método se basa en la etapa de la enfermedad, el estado general del paciente y su edad.
El principal método de tratamiento es la cirugía, independientemente del estadio del melanoma. La mayoría de las lesiones se eliminan después del análisis de la biopsia. Si quedan células cancerosas después del procedimiento, se realiza una operación adicional en la que se extrae el tejido cercano.
La radioterapia es uno de los métodos de tratamiento de la enfermedad.
Más sobre métodos
El método de Mohs también se utiliza a menudo para el melanoma del labio: cirugía micrográfica, que implica la eliminación secuencial de capas finas de piel. Después de cada operación, cada capa se examina con un microscopio, lo que permite ver la presencia de cáncer.
El uso de la criocirugía implica el proceso de congelación del tejido, lo que resulta en su destrucción. Este método se utiliza muy raramente.
Uno de los métodos más comunes para tratar el melanoma en el labio, que ha alcanzado etapas avanzadas de desarrollo, es la quimioterapia. Se trata de una medida bastante radical, pero también eficaz. El procedimiento utiliza potentes fármacos de quimioterapia. El complejo también incluye inmunoterapia, cuyo objetivo es fortalecer la inmunidad del paciente para que pueda hacer frente a las células cancerosas. Se utiliza después de la quimioterapia para prevenir la aparición de nuevos tumores en el cuerpo.
Además, el complejo de tratamiento a menudo incluye la recepción de inhibidores de BRAF y anticuerpos monoclonales. Le permiten superar la actividad de las células cancerosas y reducir su desarrollo.
El uso de radioterapia, cuyo objetivo es eliminar el dolor causado por el cáncer. Para el melanoma del labio, se utiliza muy raramente.
La terapia paliativa tiene como objetivo mejorar la condición del paciente. Ayuda a afrontar el dolor y prolongar la vida.
La toma de medicamentos tiene como objetivo eliminar las sensaciones dolorosas, así como eliminar el proceso inflamatorio y suprimir las células cancerosas. Muy a menudo, la lista de medicamentos incluye:
- 5-fluorouracilo;
- diclofenaco;
- imiquimod;
- interferones alfa;
- vemurafenib;
- anticuerpos monoclonicos.
La toma de dichos medicamentos debe realizarse en cursos, siguiendo todas las instrucciones del médico.
El tratamiento se selecciona individualmente, según la etapa del melanoma. Para que sea más eficaz, es necesario diagnosticar la enfermedad a tiempo y no llevarla a un estado crítico, cuando es necesario aplicar medidas radicales. En algunos casos, incluso su uso se vuelve inútil, ya que la enfermedad ha llegado a sus etapas finales. Por eso, es muy importante contactar a un especialista cuando aparecen nuevos crecimientos, su color y tamaño cambian.



