Una delle forme di tumore più maligne è il melanoma del viso Una delle forme di tumore più maligne è il melanoma del viso. Tuttavia, è 10 volte meno comune del cancro della pelle. Ogni anno l'incidenza di questa malattia aumenta. Pertanto, su 100mila persone, circa 6 si ammalano e la malattia si osserva principalmente nelle donne. Se parliamo dell'età dei pazienti, lo standard è di 30-40 anni.
Sintomi della malattia
In apparenza, il cancro del labbro ricorda una piccola formazione o un'area compattata. Sporge sopra la superficie del labbro ed è chiaramente visibile anche nella foto. L'ulcerazione appare nella parte centrale del melanoma.
Fondamentalmente la formazione si trova ad una certa distanza dalla linea mediana, sul bordo rosso del labbro inferiore. La consistenza del melanoma è densa, l'infiammazione cresce e cambia forma (puoi vederlo nella foto). In alcuni casi, il tumore assume la forma di una fessura o di papilloma. Può verificarsi sanguinamento e possono essere presenti squame. Inizialmente, il melanoma può assomigliare a un’ulcera. Allo stesso tempo, penetra in profondità nei tessuti e si osserva una transizione verso i tessuti vicini. Le metastasi si sviluppano rapidamente.
In apparenza, il cancro del labbro ricorda una piccola formazione o un'area compattata
Classificazione
Nella maggior parte dei casi, un tumore sul labbro è un carcinoma a cellule squamose. Lui può essere:
La varietà cheratinizzante praticamente non metastatizza. La crescita è superficiale e il flusso è lento. Il carcinoma a cellule squamose non cheratinizzante presenta una crescita infiltrativa. In questo caso possono comparire metastasi e possono verificarsi ulcerazioni. Puoi vedere come appaiono entrambe le varietà nella foto. A volte si verificano carcinomi neuroendocrini e carcinomi delle ghiandole salivari minori.
Le metastasi, di regola, vanno ai linfonodi della regione cervicale.
Carcinoma a cellule squamose del labbro
Forme cliniche
Il cancro del labbro può avere le seguenti forme.
- Cancro endofitico può essere ulcerativo-infiltrante o ulcerativo. Il corso è maligno. L'ulcera va in profondità, i suoi bordi si rivolgono verso l'esterno e si verifica l'infiltrazione del derma. Non c'è dolore.
- Forme esofitiche: verrucoso e papillare. La forma verrucosa si forma sullo sfondo della discheratosi produttiva. In questo caso, ci sono molte escrescenze sul labbro. Il cancro papillare può svilupparsi dal papilloma. Cresce, acquisendo una forma rotonda. Successivamente appare una crosta e si nota un'infiltrazione alla base della neoplasia. Quindi il papilloma cade e l'infiltrazione diventa più forte.
Carcinoma endofitico a cellule squamose del labbro inferiore
Perché appare
Lo sviluppo è dovuto principalmente alla melanosi di Durey, alla presenza di nei acquisiti o congeniti. A seconda della località si possono distinguere diverse tipologie:
- intradermico;
- epidermo-dermico;
- misto.
Puoi vedere come appaiono nella foto.
I fattori che influenzano la comparsa del melanoma includono:
- ristrutturazione del corpo;
- infortuni;
- squilibrio ormonale;
- irradiazione ultravioletta.
Nel 40% dei casi il tumore è causato da un trauma. Nelle regioni e nei paesi del Sud il rischio di insorgenza è dovuto all’esposizione al sole. In alcuni casi, i cambiamenti nei livelli ormonali possono contribuire alla regressione del melanoma e all’inibizione del suo sviluppo.
Particolare attenzione dovrebbe essere prestata ai nevi borderline, che hanno una superficie asciutta, liscia e priva di peli. La dimensione di tale formazione spesso non supera un centimetro. Il tumore è indolore, morbido e si solleva sopra la pelle. Le forme miste sono piuttosto rare, anche quelle cutanee.
Nel 40% dei casi il tumore è causato da un trauma
Un'altra causa di infiammazione sono le malattie delle labbra, vale a dire la cheilite. Sorgono a causa di traumi nell'area causati da vari fattori irritanti:
- sbalzi improvvisi di umidità e temperatura;
- mangiare cibi molto freddi o caldi;
- tabacco da masticare o noce di betel;
- caffè forte;
- esposizione alla luce solare diretta;
- forti bevande alcoliche;
- infezione virale;
- mancato rispetto delle norme igieniche.
È stato dimostrato che il fumo gioca un ruolo importante.
Gruppi a rischio
Il cancro del labbro è un tumore maligno che origina dall'epitelio del bordo rosso delle labbra. Guarda la foto per vedere come appare. Nel 70% dei casi i pazienti sono uomini. In genere, il cancro si verifica sul labbro inferiore.
Processi precancerosi – varie malattie delle labbra: papillomi, crepe croniche, vari processi infiammatori. Poiché il tumore sul labbro è una neoplasia di localizzazione esterna, non è difficile da diagnosticare. Circa l'85% dei melanomi viene rilevato già agli stadi 1 e 2.
In genere, il cancro si verifica sul labbro inferiore
Trattamento del melanoma delle labbra
In precedenza, la chirurgia era considerata pericolosa. Ora questo metodo viene utilizzato per rimuovere eventuali nevi che non si estendono oltre il tessuto sano. Questo processo garantisce un recupero completo.
Previsioni
La prognosi dipende da quanto bene è stato scelto il trattamento e dallo stadio. Il tasso di sopravvivenza a cinque anni per la prima fase è del 90%. Nelle fasi successive diminuisce al 70%.
Come riconoscere il melanoma (video)
Prevenzione delle malattie
Puoi proteggerti dal melanoma delle labbra seguendo queste regole:
- la pelle delle labbra deve essere protetta dal sole;
- dovresti smettere di fumare;
- i processi precancerosi devono essere trattati in modo tempestivo;
- Quando si lavora in industrie pericolose, si consiglia la visita medica annuale dei dipendenti.
La prognosi del melanoma del labbro dipende dallo stadio della malattia e dalla tempestività del trattamento
Il melanoma situato sul viso è considerato una delle forme più pericolose. Tuttavia, si verifica abbastanza raramente. In apparenza, la neoplasia ricorda una compattazione. A volte possono verificarsi ulcere e ulcere. Di norma, le metastasi vanno ai linfonodi del collo. La causa principale della malattia è il trauma costante alle labbra. Il gruppo a rischio sono gli uomini di età compresa tra 30 e 40 anni. Il trattamento è un intervento chirurgico. La prognosi dipende dallo stadio della malattia e dalla tempestività del trattamento. Se il tumore viene rilevato in una fase precoce, il melanoma può essere trattato con successo.

Il melanoma è considerato uno dei tumori maligni umani più insidiosi, la cui morbilità e mortalità aumentano costantemente di anno in anno.
Ne parlano in TV, scrivono sulle riviste e su Internet. L'interesse della gente comune è dovuto al fatto che il tumore viene sempre più rilevato tra residenti di diversi paesi e il numero di decessi è ancora elevato, nonostante il trattamento intensivo.
In termini di prevalenza, il melanoma è molto indietro rispetto ai tumori epiteliali della pelle (carcinoma a cellule squamose, carcinoma a cellule basali, ecc.), secondo varie fonti, rappresentando dall'1,5 al 3% dei casi, ma è molto più pericoloso. Nel corso dei 50 anni del secolo scorso l’incidenza è aumentata del 600%. Questa cifra è sufficiente per temere seriamente la malattia e cercare le cause e i metodi per curarla.
Cos'è?
Il melanoma è un tipo di cancro che colpisce i melanociti, cellule pigmentate situate nella pelle umana. La malattia presenta un alto rischio di metastasi rapide, che porta allo sviluppo di gravi complicanze e, nei casi più gravi, alla morte del paziente. Ogni anno negli Stati Uniti si registrano circa 50mila nuovi casi di melanoma.
Il melanoma è più suscettibile agli anziani dalla pelle bianca (55-70 anni), ma anche i giovani sopra i 30 anni sono a rischio di insorgenza. In quasi tutti i casi, il tumore è preceduto da cambiamenti sotto forma di macchie senili, nei, dermatiti e altre condizioni precancerose. Il melanoma viene spesso rilevato allo stadio metastatico, ma anche una diagnosi tempestiva spesso non lascia alcuna possibilità di esito favorevole a causa dell'estrema malignità della neoplasia.
Il primo anello nella diagnosi tempestiva della malattia sono i pazienti stessi, poiché i melanomi si verificano solitamente su aree aperte e visibili della pelle. Questo è importante perché il rilevamento e la diagnosi precoce del melanoma garantiscono una cura rapida con un intervento chirurgico minimo.
Epidemiologia
Secondo l’OMS, nel 2000, nel mondo sono stati diagnosticati più di 200.000 casi di melanoma e si sono verificati 65.000 decessi correlati al melanoma.
Nel periodo dal 1998 al 2008, l'aumento dell'incidenza del melanoma nella Federazione Russa è stato del 38,17% e il tasso di incidenza standardizzato è aumentato da 4,04 a 5,46 per 100mila abitanti. Nel 2008, il numero di nuovi casi di melanoma cutaneo nella Federazione Russa ammontava a 7.744 persone. Il tasso di mortalità per melanoma nella Federazione Russa nel 2008 era di 3159 persone e il tasso di mortalità standardizzato era di 2,23 persone ogni 100mila abitanti. L'età media dei pazienti con melanoma diagnosticato per la prima volta nella loro vita nel 2008 nella Federazione Russa era di 58,7 anni. L'incidenza più alta è stata osservata all'età di 75-84 anni.
Nel 2005, gli Stati Uniti hanno registrato 59.580 nuovi casi di melanoma e 7.700 decessi dovuti a questo tumore. Il programma SEER (The Surveillance, Epidemiology, and End Results) rileva che l’incidenza del melanoma è aumentata del 600% dal 1950 al 2000.
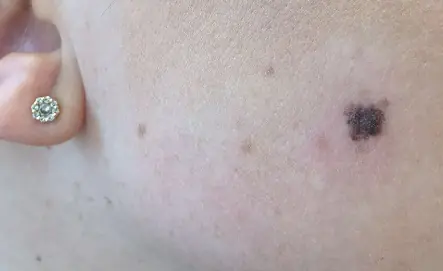
Cause dello sviluppo del melanoma
La ragione della formazione del melanoma nella fase iniziale è la degenerazione dei melanociti in cellule maligne.
La teoria principale che spiega questo processo è la genetica molecolare. I difetti compaiono nella molecola del DNA della cellula del pigmento. Inoltre, sotto l'influenza di fattori provocatori, si verifica una mutazione genetica associata a un cambiamento nel numero di geni, all'interruzione dell'integrità dei cromosomi o al loro riarrangiamento. Le cellule modificate acquisiscono la capacità di dividersi illimitatamente, a seguito della quale il tumore aumenta di dimensioni e metastatizza. Questi disturbi possono verificarsi sotto l'influenza di fattori sfavorevoli di proprietà interne ed esterne o di una combinazione di essi.
Cause e fattori di rischio:
- Esposizione prolungata al sole. L'esposizione alle radiazioni ultraviolette, compresi i solarium, può causare lo sviluppo del melanoma. L’eccessiva esposizione al sole durante l’infanzia aumenta significativamente il rischio di malattie. I residenti in regioni con maggiore attività solare (Florida, Hawaii e Australia) sono più suscettibili allo sviluppo del cancro della pelle. Le ustioni causate da un'esposizione prolungata al sole aumentano più del doppio del rischio di sviluppare melanoma. Una visita al solarium aumenta questo indicatore del 75%. L'Agenzia OMS per la ricerca sul cancro classifica le apparecchiature abbronzanti come un "fattore di rischio aumentato per il cancro della pelle" e classifica le apparecchiature abbronzanti come cancerogene.
- Talpe. Esistono due tipi di nei: normali e atipici. La presenza di nei atipici (asimmetrici, sollevati sopra la pelle) aumenta il rischio di sviluppare il melanoma. Inoltre, indipendentemente dal tipo di nei, più sono, maggiore è il rischio di degenerazione in tumore canceroso;
- Tipo di pelle. Le persone con la pelle più delicata (caratterizzata da capelli e colore degli occhi chiari) corrono un rischio maggiore.
- Anamnesi. Se in precedenza hai avuto un melanoma o un altro tipo di cancro della pelle e sei guarito, il rischio di sviluppare nuovamente la malattia aumenta notevolmente.
- Immunità indebolita. L’impatto negativo di vari fattori sul sistema immunitario, tra cui la chemioterapia, il trapianto di organi, l’HIV/AIDS e altre condizioni di immunodeficienza, aumenta la probabilità di sviluppare il melanoma.
L’ereditarietà gioca un ruolo importante nello sviluppo del cancro, compreso il melanoma. Circa un paziente su dieci affetto da melanoma ha un parente stretto che ha o ha avuto la malattia. Una forte storia familiare include il melanoma nei genitori, nei fratelli e nei figli. In questo caso il rischio di melanoma aumenta del 50%.
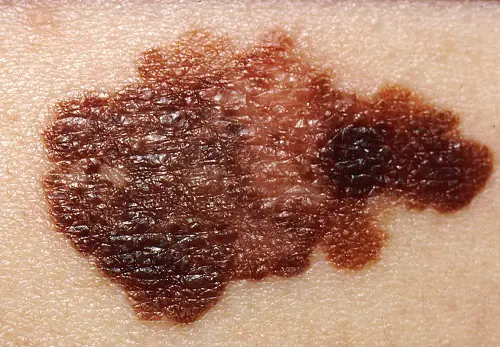
Classificazione
Forme cliniche della malattia:
- Diffusione superficiale o superficiale. Si osserva nel 70% dei pazienti, più spesso nelle donne. Questo melanoma è caratterizzato da un lungo periodo di crescita benigna. Cresce negli strati più profondi dopo molto tempo e ha una prognosi favorevole.
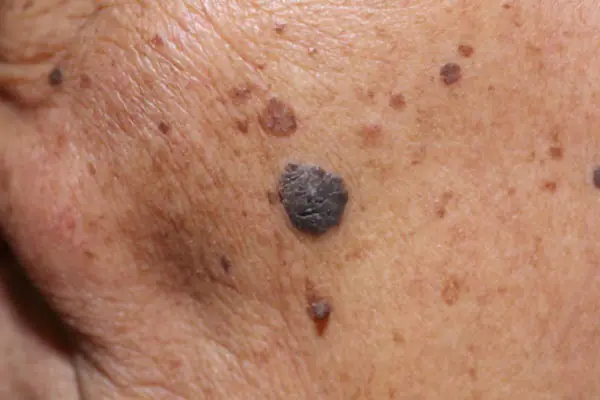
- Nodulare (nodulare). Variante invasiva del tumore. Cresce rapidamente in profondità nella pelle e sembra una protuberanza rotonda convessa. La pigmentazione di tale formazione è solitamente nera, meno spesso di altre tonalità scure o non cambia affatto. Spesso, il melanoma nodulare viene rilevato negli anziani sugli arti e sul tronco.
- Acrolentiginoso. Si sviluppa sulla superficie della pelle e successivamente cresce più in profondità. Una caratteristica distintiva è la localizzazione dei sintomi: il tumore si verifica sui palmi delle mani, sulle piante dei piedi o sotto le unghie. Questo melanoma appare più spesso nei neri e negli asiatici.
- Lentigo lentigginosa o maligna. La neoplasia in apparenza ricorda una grande voglia piatta. Nidi di melanociti si formano nello strato epiteliale, da dove penetrano all'interno. È più comune nelle donne anziane di età superiore ai 70 anni sul viso, sul collo e sulla parte posteriore degli arti.
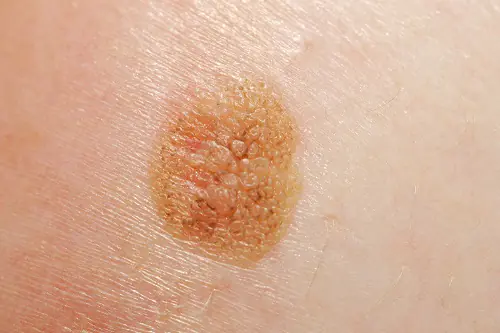
- Senza pigmenti (acromatico). Si verifica abbastanza raramente, nel 5% dei casi. Le cellule del pigmento modificate perdono la capacità di sintetizzare il pigmento, quindi queste formazioni sono rosa o color carne. Un tumore non pigmentato è considerato una delle varietà della forma nodulare o è considerato una manifestazione di metastasi sulla pelle.
Sintomi del melanoma nella fase iniziale
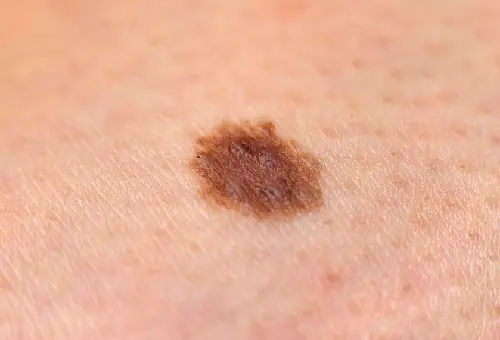
Nella fase iniziale, il melanoma (vedi foto) non è diverso da un normale neo. I principali sintomi dell'insorgenza della malattia includono quanto segue:
- Il neo cominciò a crescere e a sanguinare e divenne più scuro;
- Il neo cominciò a prudere.
Questi sono i sintomi principali che richiedono una consultazione immediata con un oncologo. Inoltre, non rimandare la visita se il numero di nei aumenta improvvisamente bruscamente.
Nella fase iniziale, lo spessore della formazione non supera 1 mm. Un neo che ha appena iniziato a degenerare è praticamente indistinguibile da uno normale. Una neoplasia maligna già in via di sviluppo può avere qualsiasi dimensione e forma, essere piangente, ricoperta di nodi e sanguinare. Il tumore ha una consistenza densa e spesso sale sopra la pelle. Il colore può essere nero, marrone, blu, grigio. Non spesso, ma ci sono casi in cui la lesione del melanoma non cambia colore e rimane leggera, simile all'ipomelanosi ordinaria.
Il melanoma può verificarsi in qualsiasi zona del corpo. Tuttavia, molto spesso nelle donne viene diagnosticato sulla parte inferiore della gamba e negli uomini sulla schiena. Nelle persone anziane, il tumore è più spesso localizzato sul viso. Nella metà dei casi, la formazione si sviluppa sulla pelle sana e nei restanti casi sul sito dei nevi pigmentati.
Il melanoma sull'iride dell'occhio si presenta come una macchia scura di forma irregolare; la formazione subungueale sembra una striscia situata sotto la lamina ungueale sulla cuticola.
Le forme superficiali tendono a crescere lentamente, mentre le forme nodulari possono attraversare diverse fasi di sviluppo in poche settimane.
Quando un neo diventa maligno, si possono osservare dei cambiamenti:
- Aumento della pigmentazione;
- Colore non uniforme (presenza di più sfumature);
- Superficie lucida della formazione;
- Arrossamento della zona circostante;
- Bordi sfocati della talpa, bordi frastagliati;
- Mancanza di capelli;
- La lesione può superare i 5 mm;
- La comparsa di piccoli elementi papillomatosi nodulari nell'area del nevo;
- Prurito e bruciore.
Man mano che la formazione cresce e lo stadio si sposta verso uno stadio più serio, si sviluppa un quadro clinico più pronunciato.
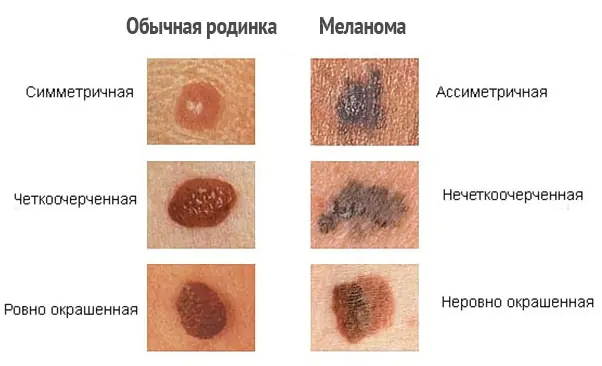
Come distinguere il melanoma?
Per distinguere correttamente il melanoma e notare i primi segni di malignità, è necessario distinguere le formazioni cutanee, cioè conoscere la differenza tra lentiggini, nei e nevi. Sfortunatamente, anche molti esperti confondono queste definizioni tra loro.
| Nome | Descrizione |
| Talpe | Formazioni ovali o rotonde, marrone scuro o color carne. Il diametro delle talpe varia da 0,2 a 1 centimetro. Di norma, i nei sono piatti, ma a volte possono superare il livello della pelle. |
| Lentiggini | Macchie piatte, marrone chiaro, arrotondate sulla pelle che si scuriscono al sole e diventano pallide in inverno. |
| Nevi atipici o displastici | Nei più grandi, con bordi irregolari e colorazione irregolare. |
| Melanoma maligno | Formazioni pigmentate e non pigmentate sulla pelle, che si formano sia indipendentemente (de novo) che su pelle cambiata (cioè da nei precedenti). Il melanoma si sviluppa dalle cellule pigmentate (melanociti) della pelle. Crescendo ulteriormente in profondità, il tumore acquisisce la capacità di metastatizzare attraverso i vasi linfatici e sanguigni in qualsiasi parte del corpo. |
Ogni formazione pigmentata, sia essa un vecchio neo o un nuovo nevo, nelle persone di età superiore ai 20-30 anni dovrebbe essere esaminata con il sospetto di melanoma. Oltre agli esami periodici da parte di un dermatologo e di un oncologo, dovrebbero essere effettuati ulteriori studi.
Diagnostica
La qualità del trattamento del melanoma e la prognosi della malattia dipendono direttamente dalla diagnosi precoce della lesione. Per determinare una diagnosi oncologica, un oncologo esegue un esame visivo dell'area patologica. Un esame dettagliato di una neoplasia maligna viene effettuato utilizzando un dermatoscopio, che è un dispositivo speciale per visualizzare la patologia in forma ingrandita.
Nelle moderne cliniche oncologiche vengono utilizzati dermatoscopi digitali che consentono di visualizzare una neoplasia maligna in un'immagine tridimensionale sullo schermo del monitor. Un metodo aggiuntivo efficace per diagnosticare il melanoma è un esame del sangue per il cancro (i marcatori tumorali sono proteine specifiche, la cui concentrazione aumenta con il cancro).
Tutti i tumori vengono sottoposti a biopsia nella fase finale dell'esame. Gli studi citologici e istologici su materiale biologico prelevato dal focolaio primario del cancro consentono di stabilire una diagnosi finale che indica lo stadio e la forma dell'oncologia.
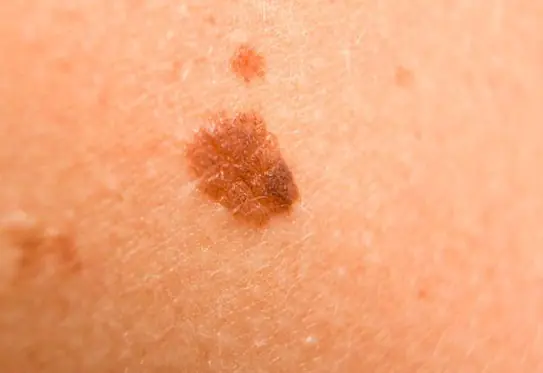
Foto: come appare il melanoma
Di seguito sono riportate numerose foto che ti aiuteranno a capire come si presenta il melanoma nella fase iniziale e in quella più avanzata:
Come trattare il melanoma nelle fasi iniziali
Il principale metodo di trattamento per il melanoma in stadio iniziale nel 2019 è la rimozione chirurgica. Sia per il tumore primitivo che per il trattamento delle recidive si esegue l'asportazione guaina-fasciale del tumore. Il tumore viene rimosso insieme all'area adiacente della pelle apparentemente invariata - a seconda dello stadio, ad una distanza da 1 cm a 2-3 cm Insieme al tumore, il tessuto sottocutaneo viene rimosso sull'aponeurosi o sulla fascia del muscolo sottostante, seguito da chirurgia plastica. La rimozione della fascia stessa è una questione controversa e non è accettata da alcuni autori. Se i linfonodi sono colpiti, viene eseguita la loro resezione.
Indicazioni alla linfoadenectomia regionale per melanoma cutaneo primario:
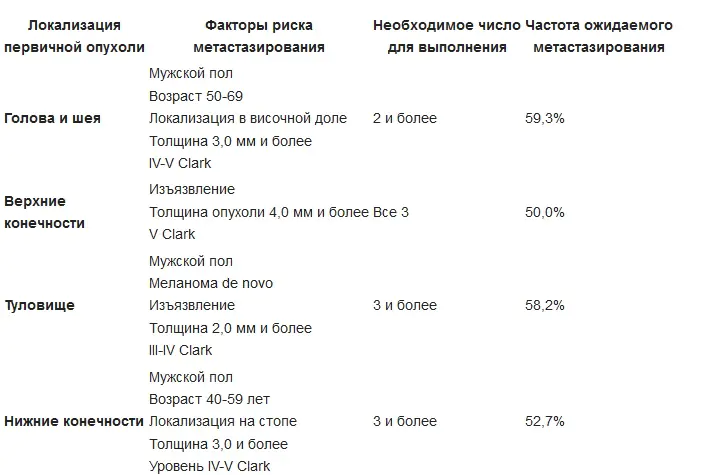
Un'opzione per il trattamento chirurgico può essere la chirurgia di Mohs (Frederick Mohs): interventi chirurgici sotto il controllo di un microscopio, nonché l'escissione della guaina laser. La criodistruzione del melanoma non viene utilizzata poiché il livello di invasione nel tessuto sottostante non può essere determinato con precisione.
Trattamento del melanoma con metastasi
I principali metodi di trattamento del melanoma metastatico sono la polichemioterapia, l'immunoterapia e la radioterapia, che vengono solitamente utilizzate in combinazione.
Immunoterapia
- Interferone alfa (IFN-A), interleuchina 2 (IL-2) e fattore stimolante le colonie di granulociti-macrofagi (GM-CSF). Uno studio condotto dall’Eastern Cooperative Oncology Group (ECOG) ha dimostrato che l’uso di interferone alfa-2b alle dosi massime tollerate fornisce un significativo prolungamento dell’intervallo libero da malattia e della sopravvivenza globale rispetto all’assenza di terapia adiuvante.
- Anticorpi monoclonali. Prescrivendo farmaci immunoterapici - ipilimumab e nivolumab - a pazienti con melanoma allo stadio III e IV, è stato possibile ottenere una riduzione del tumore nel 58% dei casi, di oltre un terzo, nel resto - arrestare la crescita del melanoma per un anno. I risultati dello studio sono stati presentati al meeting annuale dell’American Society of Clinical Oncology del 2015.
- Radioterapia - dose focale totale - 4000...4500 rad. La dose totale ottimale è di 10.000 rad. (Protocolli diversi sono diversi).
- Per la generalizzazione del processo viene utilizzata la chemioterapia regionale e sistemica: dacarbazina (DTIC), carmustina (BCNU), lomustina (CCNU), cisplatino, tamoxifene, ciclofosfamide, ecc.
La terapia genica per il melanoma è in fase di ricerca, mirata all'introduzione del gene soppressore del tumore p53, p16INK4a, all'inattivazione della via di segnalazione oncogenica - ras, - c-myc, ecc.
La ricerca condotta da Mikhail Nikiforov del Roswell Park Cancer Institute è in fase preclinica e mostra che l'enzima guanosina monofosfato sintasi (GMPS) può innescare la crescita del melanoma e potrebbe diventare un bersaglio per nuovi farmaci contro di esso. Il ruolo del GMPS nello sviluppo e nella metastasi del melanoma è stato ora studiato. Questo enzima può essere bloccato utilizzando l’antibiotico angustmicina A, noto anche come decoyinina. I livelli di GMPS sono risultati elevati nei campioni di metastasi di melanoma. Si ritiene che l’angustimina A abbia un potenziale come terapia mirata per i tumori che ospitano la mutazione del gene NRASQ61R o BRAFV600E.
Un nuovo farmaco, Keytruda, approvato lo scorso anno dalla FDA per il trattamento del cancro polmonare metastatico, è attualmente sottoposto a ulteriori studi clinici. In questa fase, lo Sheba State Hospital in Israele sta reclutando pazienti per partecipare a una sperimentazione clinica del farmaco nel trattamento del melanoma. Possono partecipare agli studi anche pazienti stranieri.
Monitoraggio del paziente
I pazienti che hanno completato un trattamento chirurgico radicale dovrebbero essere seguiti da un oncologo. L'osservazione deve essere effettuata secondo le regole generali: esami periodici da parte di un medico, con esami ecografici di controllo.
Le regole per l'osservazione clinica dei pazienti con melanoma sono le seguenti:
- durante gli esami preventivi, esame obbligatorio della pelle nell'area del tumore rimosso;
- palpazione obbligatoria dei linfonodi: cervicale, ascellare, inguinale-femorale;
- ulteriore esame ecografico dei linfonodi;
- esame ecografico degli organi interni per escludere metastasi agli organi interni;
- Se necessario, vengono eseguite la scintigrafia ossea e la tomografia computerizzata del cervello.
Prevenzione
La prevenzione del melanoma prevede l'uso di una crema che protegga dalle radiazioni ultraviolette e un'esposizione minima alla luce solare diretta. È anche necessario impegnarsi regolarmente nell'autoesame. Per rispondere alla domanda su quanto tempo convivono le persone con il melanoma, è necessario capire che ciò dipende dallo stadio, dalla posizione, dall’entità del processo e dall’attività del sistema immunitario del corpo.
Previsione
Con il melanoma iniziale e di stadio II senza recidiva, la cura è possibile; con recidiva, il tasso di sopravvivenza a cinque anni è di circa l'85%, stadio III - 50%, stadio V - fino al 5%.
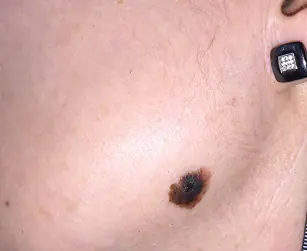
Il melanoma è una delle malattie tumorali maligne più comuni. Appare sulla pelle, compreso il viso. Secondo le statistiche, nella pratica medica si verifica dieci volte meno spesso del cancro, ma è molto pericoloso. Ogni anno il numero dei pazienti aumenta.
Il melanoma si verifica sui tessuti molli, comprese le labbra
Il gruppo a rischio comprende donne di età compresa tra 30 e 40 anni. Il melanoma della mucosa colpisce i tessuti molli e provoca la diffusione di metastasi a vari organi. Se la malattia non viene diagnosticata in tempo e non si inizia il trattamento, è possibile la morte.
Sintomi della malattia
All'esame esterno, potresti notare una piccola crescita o un nodulo sulla pelle. Di norma, sporge leggermente sopra la superficie della pelle e presenta un'ulcera al centro.
Nella maggior parte dei casi, il nodulo appare su un lato del labbro inferiore. Ha una struttura densa e può cambiare dimensione e forma nel tempo, man mano che il tumore può crescere. A volte il melanoma appare come un papilloma o una fessura con una superficie squamosa. Quando si verifica una tale malattia, può verificarsi un sanguinamento minore. Ai primi sintomi sembra che sia comparsa una piccola ulcera sul labbro. Penetra gradualmente nella struttura del tessuto, intaccando quello vicino.
Con il melanoma, le metastasi si diffondono abbastanza rapidamente. Specialisti qualificati riconoscono rapidamente le nuove escrescenze sulla pelle, ma alle persone senza formazione medica sembrano normali nei. È necessario conoscere le caratteristiche principali della malattia per poterla diagnosticare in tempo.
I seguenti segni sono considerati segni caratteristici del melanoma:
- asimmetria di formazione, in cui si osserva una forma irregolare o frastagliata;
- cambiamento di colore, che diventa il primo segnale di una visita dal medico;
- la dimensione del melanoma può essere superiore a 6 mm; se diventa più grande, questo è un chiaro segno che il tumore ha iniziato a crescere.
I primi segni della malattia includono un aumento delle dimensioni e del colore. Dopo un po' di tempo possono aggiungersi ulcerazioni e sanguinamenti. Nelle prime fasi dello sviluppo potrebbero non esserci sintomi. Già quando compaiono le metastasi, il paziente inizia a sentirsi male, a vedere peggio, a sentire dolore alle ossa e a perdere rapidamente peso. Per non perdere il momento in cui un tumore benigno diventa maligno, è necessario consultare un medico in tempo se compaiono neoplasie sulla pelle.
Un tumore che si sviluppa sul labbro si presenta più spesso sotto forma di carcinoma a cellule squamose, che può essere di due tipi: cheratinizzante e non cheratinizzante.
In presenza di una forma cheratinizzante, le metastasi praticamente non si diffondono. Il decorso della malattia è lento e superficiale.
Nel caso del carcinoma a cellule squamose non cheratinizzante si osserva una crescita infiltrativa, durante la quale compaiono ulcerazioni e si diffondono metastasi.
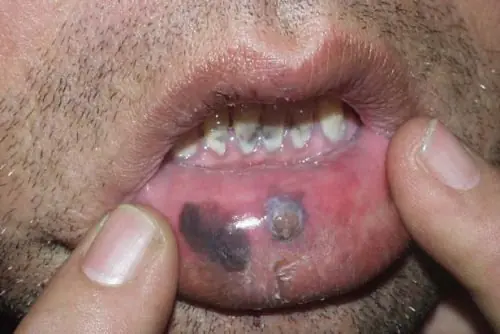
Il melanoma sul labbro appare come una macchia asimmetrica
Classificazione della malattia
La malattia può manifestarsi in due forme: esofitica ed endofitica.
- Il cancro esofitico si presenta sotto forma di formazioni di tipo verrucoso e papillare. La comparsa delle verruche provoca un aumento della cheratinizzazione della pelle. In questi casi, sul labbro possono apparire diverse escrescenze. Se sulla superficie è presente un papilloma, può svilupparsi in un cancro di tipo papillare. Cresce gradualmente e prende la forma di un cerchio. Raggiunto un certo stadio di sviluppo, si osserva la comparsa di una crosta e di infiltrazioni alla base della formazione. Successivamente, il papilloma scompare e il processo di infiltrazione si intensifica in modo significativo.
- La forma endofitica si presenta sotto forma di comparsa di ulcere o formazioni ulceroso-infiltrative. Si verifica un decorso maligno della malattia, seguito dalla penetrazione dell'ulcera nella struttura del tessuto. Si osserva infiltrazione dell'epidermide, ma non si avverte dolore. Tali manifestazioni sono un chiaro segno che il tumore si è sviluppato da tempo in un tumore maligno, quindi è molto importante non portare la malattia a tali sintomi.
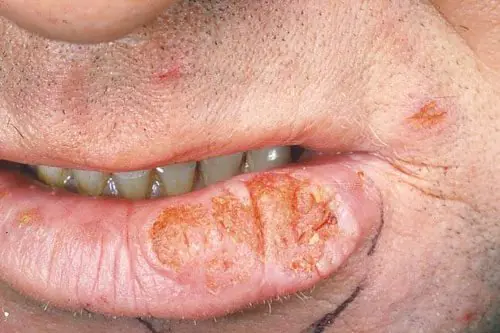
Il melanoma endofitico si manifesta come ulcerazione delle labbra
Cause della malattia
Il melanoma del labbro può essere causato da vari fattori, ma la causa principale della malattia è il melanoma di Durey, così come le talpe acquisite e congenite che si sono sviluppate in un tumore maligno. La malattia può avere localizzazione diversa. A seconda della localizzazione della malattia, il melanoma si distingue:
- epidermo-dermico;
- intradermico;
- misto.
Nel primo caso, la malattia si diffonde in superficie, nel secondo - all'interno della struttura del tessuto, e nel terzo - si verifica un danno sia al tessuto esterno che a quello interno.
Le cause del melanoma sul labbro possono essere i seguenti fattori:
- interruzioni nel funzionamento del corpo;
- infortuni precedenti;
- squilibrio ormonale;
- esposizione ai raggi ultravioletti.
Secondo le statistiche, nel 40% dei casi la malattia si sviluppa a seguito di un trauma. Nei paesi situati nel sud, la malattia è causata principalmente da una maggiore esposizione alla luce solare sulla pelle. In pratica, ci sono anche casi in cui, se l'equilibrio ormonale è disturbato, lo sviluppo del melanoma, al contrario, regredisce.
Quando si esamina la pelle, è necessario prestare attenzione ai nevi che hanno una superficie asciutta e liscia. Inoltre non ci sono capelli su tali formazioni. Di dimensioni non superano 1 cm.
Un altro motivo abbastanza comune per cui il melanoma si sviluppa sul labbro è la malattia del labbro, la cheilite. Le ragioni del loro aspetto possono essere i seguenti fattori:
- cambiamenti di temperatura e umidità;
- mangiare cibi caldi o freddi;
- masticazione sistematica del tabacco;
- bere caffè forte;
- l'influenza dei raggi del sole;
- forti bevande alcoliche;
- infezioni e virus;
- mancanza di igiene;
- fumo a lungo termine.
Le cause della malattia possono essere fattori diversi, ma indipendentemente dalla loro origine, la malattia si sviluppa rapidamente se non vengono prese misure terapeutiche.

I raggi solari attivano il processo di formazione del melanoma
Diagnosi della malattia
Prima di iniziare il trattamento, è necessario condurre una diagnosi approfondita. Uno specialista esperto identifica un tumore maligno durante l'esame iniziale. Successivamente, vengono prescritti una serie di test per confermare la diagnosi. L'elenco della diagnostica di base include le azioni più efficaci, come crede la medicina oggi.
- Dermatoscopia. Quando si determina una formazione maligna sul labbro, viene utilizzata una procedura che consente di ingrandirla visivamente ed esaminarla più in dettaglio.
- Biopsia. Durante questa procedura, il tessuto cutaneo viene rimosso ed esaminato al microscopio. Utilizza una sottile lama chirurgica per tagliare lo strato superiore della pelle. Molto spesso, questo metodo viene utilizzato per determinare il carcinoma basocellulare. Esistono anche altri metodi per eseguire questa procedura, a seconda del tipo di melanoma del labbro.
- Biopsia linfonodale. Viene effettuato nei casi in cui il melanoma è già stato diagnosticato. È necessario rilevare la diffusione del cancro.
- Prove secondarie. Questi includono: esami del sangue, tomografia computerizzata e tomografia a emissione di positroni.
I test secondari hanno lo scopo di identificare l’entità dello sviluppo del cancro. Quando si dona il sangue, viene esaminato il livello della lattato deidrogenasi, il cui aumento indica la diffusione delle metastasi.
La tomografia computerizzata consente di esaminare gli organi interni e determinare la presenza di metastasi in essi. Viene utilizzata anche la stadiazione, che consente di determinare la dimensione del tumore e l'entità della sua diffusione.
La scelta del metodo dipende dal tipo di melanoma sul labbro.

Utilizzando un dermatoscopio, il medico esamina la formazione
Trattamento della malattia
Dopo una diagnosi approfondita, viene prescritto un trattamento completo. Consiste in varie procedure e farmaci. L'elenco dei principali metodi di trattamento per il melanoma del labbro comprende:
- Mosa - chirurgia micrografica;
- Intervento chirurgico;
- criochirurgia;
- chemioterapia;
- immunoterapia;
- rimozione dei linfonodi;
- uso di anticorpi monoclonali;
- uso degli inibitori di BRAF;
- radioterapia;
- cure palliative;
- uso di farmaci.
La scelta del metodo si basa sullo stadio della malattia, sulle condizioni generali del paziente e sulla sua età.
Il principale metodo di trattamento è la chirurgia, indipendentemente dallo stadio del melanoma. La maggior parte delle lesioni viene rimossa dopo l'analisi bioptica. Se dopo la procedura rimangono cellule tumorali, viene eseguita un'operazione aggiuntiva in cui viene rimosso il tessuto vicino.
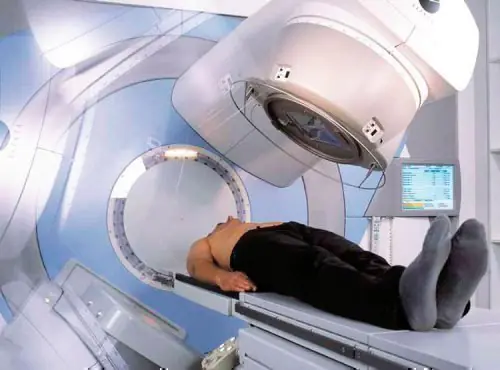
La radioterapia è uno dei metodi di trattamento della malattia
Maggiori informazioni sui metodi
Il metodo Mohs viene spesso utilizzato anche per il melanoma del labbro: chirurgia micrografica, che prevede la rimozione sequenziale di sottili strati di pelle. Dopo ogni operazione, ogni strato viene esaminato utilizzando un microscopio, che consente di visualizzare la presenza di cancro.
L'uso della criochirurgia prevede il processo di congelamento del tessuto, con conseguente sua distruzione. Questo metodo è usato estremamente raramente.
Uno dei metodi più comuni per trattare il melanoma del labbro, che ha raggiunto stadi avanzati di sviluppo, è la chemioterapia. Si tratta di una misura piuttosto radicale, ma anche efficace. La procedura utilizza potenti farmaci chemioterapici. Il complesso comprende anche l’immunoterapia, che mira a rafforzare l’immunità del paziente in modo che possa far fronte alle cellule tumorali. Viene utilizzato dopo la chemioterapia per prevenire la comparsa di nuovi tumori nel corpo.
Inoltre, il complesso terapeutico spesso comprende l'assunzione di inibitori BRAF e anticorpi monoclonali. Permettono di superare l'attività delle cellule tumorali e di ridurne lo sviluppo.
L’uso della radioterapia, che ha lo scopo di eliminare il dolore causato dal cancro. Per il melanoma del labbro, viene utilizzato estremamente raramente.
La terapia palliativa ha lo scopo di migliorare le condizioni del paziente. Aiuta a far fronte al dolore e a prolungare la vita.
L'assunzione di farmaci ha lo scopo di eliminare le sensazioni dolorose, nonché di eliminare il processo infiammatorio e di sopprimere le cellule tumorali. Molto spesso, l'elenco dei farmaci include:
- 5-fluorouracile;
- Diclofenac;
- Imiquimod;
- interferoni alfa;
- vemurafenib;
- anticorpi monoclonali.
L'assunzione di tali farmaci dovrebbe essere effettuata in corsi, seguendo tutte le istruzioni del medico.
Il trattamento viene selezionato individualmente, a seconda dello stadio del melanoma. Affinché sia più efficace, è necessario diagnosticare la malattia in tempo e non portarla a uno stato critico, quando è necessario applicare misure radicali. In alcuni casi anche il loro utilizzo diventa inutile, poiché la malattia è giunta alle fasi finali. Pertanto, è molto importante contattare uno specialista quando compaiono nuove escrescenze, il loro colore e le loro dimensioni cambiano.



