Causas de la radiculopatía. Síntomas de enfermedades de tipo cervical, torácico y lumbar, métodos de diagnóstico. Métodos de tratamiento conservador y quirúrgico, medidas preventivas.
El contenido del artículo:- Razones de la apariencia
- Síntomas de radiculopatía.
- Métodos de diagnóstico
- Opciones de tratamiento
- Medicamentos
- Procedimientos curativos
- Intervención quirúrgica
- Prevención
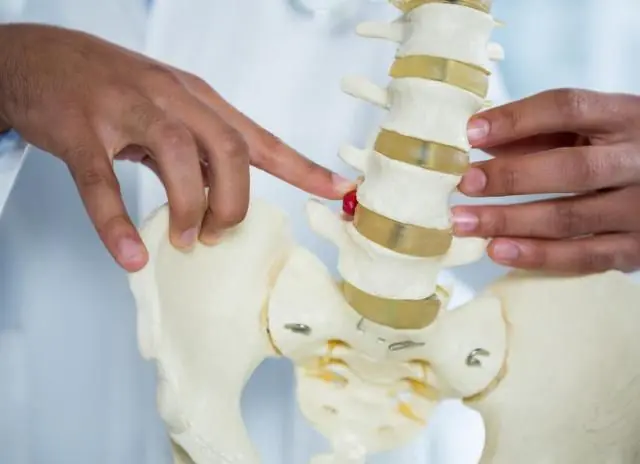
La radiculopatía es una afección patológica de la columna, que se caracteriza por la compresión de las raíces nerviosas. Otros nombres para la enfermedad son radiculitis y síndrome radicular. La enfermedad suele diagnosticarse en personas mayores de 50 años cuya profesión implica estrés físico en la columna vertebral.
Causas de la radiculopatía
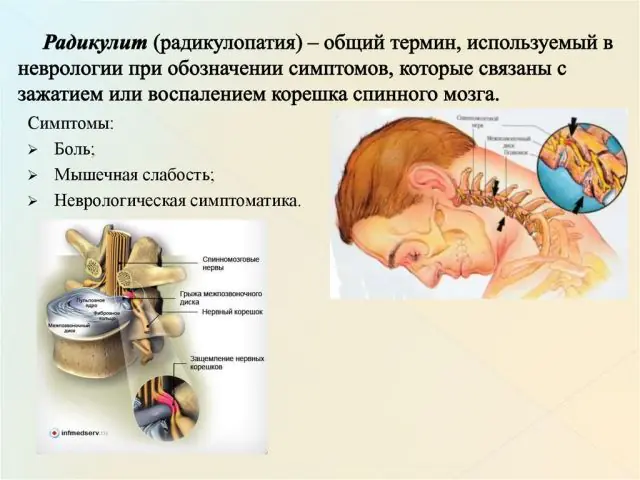
Diagrama de radiculopatía
En las etapas iniciales de la radiculopatía, una persona no siente dolor. Durante un largo período de tiempo, su columna sufre lentamente cambios degenerativos. El primer golpe lo recibe el cartílago. Bajo la influencia de factores externos o internos, se deshidratan, se deforman y pierden elasticidad. Poco a poco se forma una hernia intervertebral que comprime la raíz nerviosa.
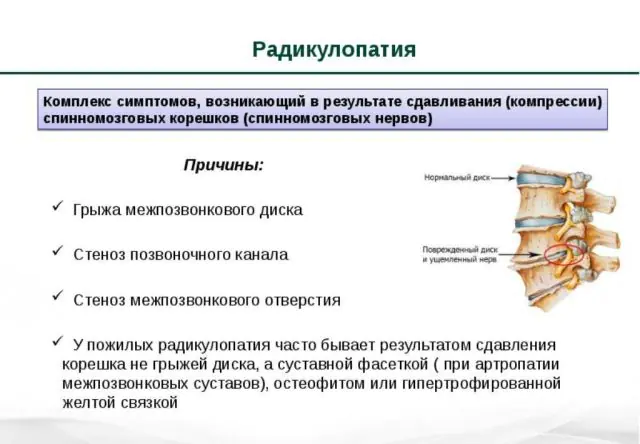
Otra causa común de radiculopatía es la aparición de osteofitos. Este es el nombre de los crecimientos óseos que se forman debido a fallas en los procesos metabólicos que involucran al calcio. Rodean los tejidos de las articulaciones y los discos espinales, limitando su movilidad. La enfermedad se puede reconocer por un crujido característico acompañado de dolor.
Otras causas de radiculopatía espinal:
- predisposición genética;
- alto y con sobrepeso;
- consecuencias de la cirugía en la columna vertebral;
- agacharse, postura incorrecta;
- actividad física intensa;
- insuficiencia metabólica debido a severas restricciones dietéticas;
- Malos hábitos que perjudican la circulación sanguínea en el tejido óseo (fumar, beber alcohol, drogas).
La radiculopatía se desarrolla como complicaciones de las siguientes enfermedades:
- Osteomielitis. La enfermedad se caracteriza por una inflamación infecciosa de la médula espinal y de todos los elementos óseos. La forma aguda de la enfermedad se caracteriza por síntomas vívidos y dolor intenso y, por lo tanto, requiere tratamiento inmediato. La osteomielitis crónica tiene síntomas vagos e inexpresivos, razón por la cual los pacientes permiten que se desarrollen complicaciones.
- Escoliosis. La curvatura de la columna altera la estructura y función del sistema musculoesquelético. Los discos espinales están en una posición incorrecta y antinatural. Se frotan entre sí, provocando procesos inflamatorios en el cartílago. Sin un tratamiento calificado constante, la enfermedad a menudo se complica con radiculopatía y otras patologías.
- Diabetes. La enfermedad se caracteriza por trastornos metabólicos. Debido a esto, los minerales se acumulan en los tejidos, formando bultos y crecimientos. Además, los diabéticos suelen ser obesos porque la insulina favorece la acumulación de grasa en los tejidos. Como resultado, el sistema musculoesquelético sufre cambios degenerativos-distróficos irreversibles.
Comer en exceso, los malos hábitos y un estilo de vida sedentario aceleran el desarrollo de la enfermedad y provocan complicaciones peligrosas.
Principales síntomas de la radiculopatía.
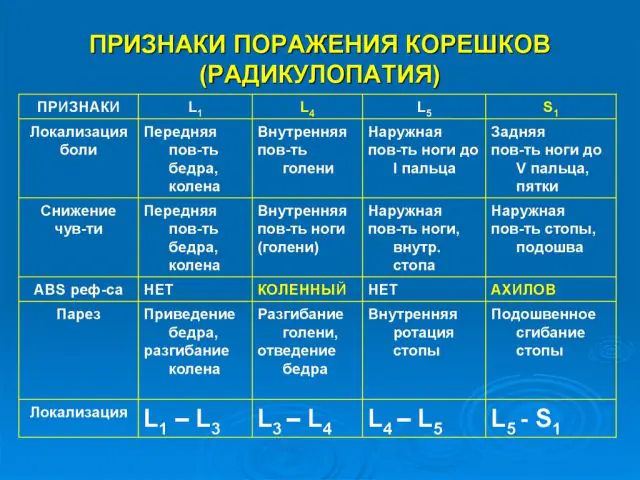
La naturaleza de los síntomas de la radiculopatía depende de la ubicación de la lesión espinal. Los síntomas comunes incluyen dolor de espalda, hormigueo en los músculos de las extremidades y la adopción de una posición corporal forzada durante el reposo.
La radiculopatía de la columna cervical se manifiesta por dolor en la parte posterior de la cabeza. Se intensifica por la mañana, por lo que la persona a menudo culpa a una posición corporal incómoda durante el sueño y desconoce su diagnóstico.
Se puede sospechar una radiculopatía cervical en función de los siguientes síntomas:
- dolor al estornudar y toser;
- mareos frecuentes;
- sensación de debilidad en los brazos;
- piel fría de la cara y las manos;
- descamación de la piel.
En las últimas etapas, el paciente coloca su cabeza en una posición antinatural y masajea constantemente su cuello para aliviar el dolor.
La radiculopatía torácica se considera una enfermedad rara, ya que la columna en este lugar tiene la menor flexibilidad. Las causas de este tipo de síndrome radicular son hipotermia, daño mecánico y compresión por un tumor.
Los síntomas de la radiculopatía torácica incluyen dolor:
- entre los omóplatos;
- en el área del pecho;
- en la articulación del hombro;
- en la axila;
- en el dedo medio de la mano.
Con la radiculopatía torácica, el dolor se intensifica al respirar profundamente, agacharse o usar ropa ajustada. Debido al hecho de que las raíces nerviosas están conectadas a los órganos digestivos, durante la fase aguda aparecen espasmos en el estómago, el esófago y el páncreas.
La radiculopatía lumbar es el tipo más común de síndrome radicular. Se caracteriza por un dolor agudo e insoportable en la zona lumbar. Durante un ataque, una persona queda literalmente inmovilizada, incapaz de enderezarse, inhalar y exhalar.
Además del síntoma de dolor, aparecen los siguientes signos con la radiculopatía lumbar:
- disminución de la actividad física;
- dificultad para levantar pesas;
- entumecimiento de las extremidades inferiores;
- trastornos intestinales;
- disfunción sexual.
La radiculopatía lumbar se divide en ciática (el dolor se irradia a la pierna), lumbodinia (el dolor se concentra en la zona lumbar), ciática lumbar (el dolor se extiende a toda la parte inferior del sistema musculoesquelético humano).
Métodos para diagnosticar la radiculopatía.
Si se sospecha síndrome radicular, se deriva al paciente para consulta a un neurólogo. El especialista examina el historial médico y pregunta sobre el trabajo y el estilo de vida del paciente. Aprende sobre las características de los síntomas del dolor y los signos de radiculopatía que los acompañan.
Para hacer un diagnóstico preciso, el médico deriva al paciente a los siguientes procedimientos de diagnóstico:
- radiografía. Este tipo de examen le permite ver la ubicación de todos los discos intervertebrales y notar la ubicación exacta del proceso degenerativo-destructivo. Para realizarla, el paciente se quita la ropa y las joyas y se para o se tumba frente a la máquina de rayos X. A la señal del médico, se queda paralizado y contiene la respiración. El proceso de filmación dura unos segundos, tras los cuales la persona se viste y espera a que el especialista tome la fotografía.
- Resonancia magnética. Después de determinar la ubicación de la lesión espinal, el médico indica al paciente que se someta a una resonancia magnética del área afectada. El estudio muestra el estado de los tejidos blandos, incluidas las fibras nerviosas. Para ello, el paciente se acuesta en una camilla que se desliza dentro de la máquina de resonancia magnética. Gira en torno a una persona y toma una serie de fotografías capa por capa. Los resultados se registran en un disco y se entregan al paciente.
- Electromiografía. Para determinar el grado de daño muscular, el paciente se somete a un procedimiento de estudio bioeléctrico. Para hacer esto, se lo coloca en un sofá y se le colocan sensores de superficie o de aguja en la piel. Después de encender el dispositivo, se le pide a la persona que se relaje, se ponga tensa y respire profundamente. El dispositivo registra la naturaleza de los impulsos de respuesta y el especialista descifra el resultado y da recomendaciones de tratamiento.
- Punción lumbar. El estudio revela la presencia o ausencia de un proceso inflamatorio en el líquido cefalorraquídeo. El procedimiento se realiza bajo anestesia local. El paciente se coloca de lado en posición fetal. El médico inserta una aguja fina debajo de la cubierta de la médula espinal. Aspira un poco de líquido y lo lleva al laboratorio para su análisis. El paciente debe permanecer en reposo durante varias horas después de la punción, tras las cuales podrá irse a casa.
En una consulta de seguimiento, el neurólogo examina los resultados de las pruebas, hace un diagnóstico final y explica cómo tratar la radiculopatía.
Opciones de tratamiento para la radiculopatía
El tratamiento de la enfermedad depende de su estadio. En las etapas iniciales, el médico prescribe una terapia conservadora. Incluye toma de medicamentos, cursos de fisioterapia y ejercicios terapéuticos.
Medicamentos para el tratamiento de la radiculopatía.
Mydocalm para el tratamiento de la radiculopatía.
La forma aguda de radiculopatía se caracteriza por ataques de dolor intenso. Para mejorar su bienestar, el médico le receta una serie de medicamentos. Esta lista incluye:
- Fármacos anti-inflamatorios no esteroideos. Los medicamentos pueden suprimir la producción de enzimas especiales: las ciclooxigenasas, que desencadenan la respuesta del cuerpo al dolor, la fiebre y la inflamación. El precio del diclofenaco es de 120 rublos en Rusia (51 jrivnia en Ucrania) por 40 mg. Análogos: ibuprofeno, indometacina.
- Analgésicos. Los medicamentos no eliminan la causa del dolor, pero ayudan a la persona a descansar de los síntomas desagradables, llegar al hospital o a casa y conciliar el sueño por la noche. Los comprimidos se toman con el estómago lleno y se lavan con una gran cantidad de agua limpia. El precio de Baralgin es de 430 rublos en Rusia (170 jrivnia en Ucrania) por 5 ampollas. Análogos: Analgin, Ketorol.
- Relajantes musculares. Los medicamentos bloquean los impulsos en los músculos esqueléticos. Como resultado, el tono disminuye, se produce relajación, hasta que el paciente queda completamente inmovilizado. Los productos tienen un suave efecto analgésico. El precio de Mydocalm es de 420 rublos en Rusia (156 jrivnia en Ucrania) por 30 comprimidos. Análogos: metacina, prorezin.
- Condroprotectores. El medicamento restaura el tejido cartilaginoso, activa la producción de líquido intraarticular y tiene un efecto analgésico y antiinflamatorio. Los medicamentos se producen en forma de tabletas y ungüentos. El precio de la condroitina es de 560 rublos en Rusia (236 jrivnia en Ucrania) por 60 cápsulas. Análogos: Artra, Doña.
Procedimientos de tratamiento para la radiculopatía.
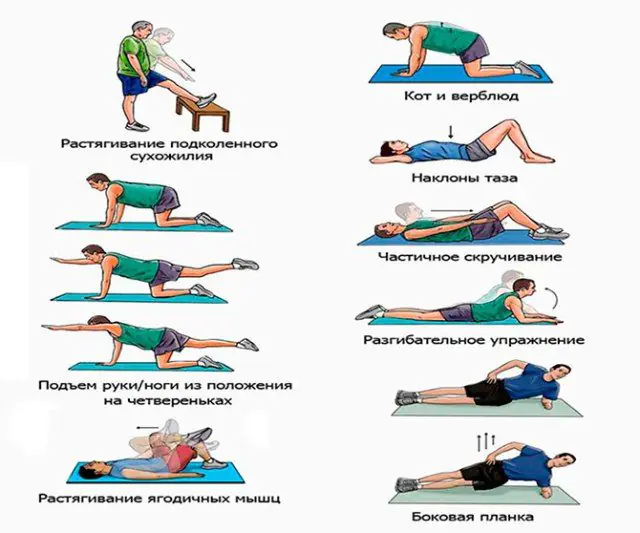
Además de la terapia con medicamentos, el médico prescribe cursos de masajes. Durante la sesión, el especialista calienta los músculos con ligeros movimientos de palmaditas y luego frota, amasa la piel y la golpea con el borde de la palma. Como resultado, se alivian los espasmos, se mejora la circulación sanguínea y el drenaje linfático.
La gimnasia terapéutica previene un mayor desplazamiento del disco espinal, fortalece los músculos de la espalda y la salud humana en general. El complejo elaborado por el médico incluye doblar y arquear la espalda, girar el torso hacia los lados y tirar de las rodillas hacia el pecho.
Es útil que los pacientes con radiculopatía naden, caminen tranquilamente o se cuelguen de una barra horizontal.
Para restaurar la movilidad de la columna, el médico prescribe un curso de fisioterapia. Los procedimientos más eficaces incluyen la terapia magnética, la electroforesis, la terapia con ondas de choque y la irradiación ultravioleta. El resultado se puede ver después de 10-12 sesiones.
Cirugía para radiculopatía
Cirugía de discectomía para radiculopatía.
La operación se prescribe para pacientes con dolor agudo persistente, entumecimiento de las extremidades, problemas para orinar y disfunción sexual asociada con radiculopatía.
Existen varios métodos de intervención quirúrgica.
- Laminectomía - eliminación de parte del hueso. Como resultado, el espacio en el área de la raíz pellizcada se expande. La persona siente un debilitamiento o eliminación de los síntomas.
- Quimionucleólisis — disolución de la hernia intervertebral mediante la introducción lenta de una solución especial. Las indicaciones para su implementación son la protrusión de la columna (sin el desarrollo de complicaciones).
- Discectomía — extirpación parcial o completa del disco vertebral. Dependiendo del estado del paciente, la operación se realiza de forma abierta y endoscópica.
Los procedimientos quirúrgicos para la radiculopatía se consideran complejos y se realizan bajo anestesia general. Antes de realizarlos, el médico se asegura de que no existan contraindicaciones: embarazo, trastornos hemorrágicos, período agudo de una enfermedad crónica.
Prevención de la radiculopatía

El síndrome radicular no se puede curar por completo. Sin embargo, el paciente puede alcanzar un estado de remisión estable. Para ello, debe abandonar el trabajo físico intenso, reducir las actividades deportivas y abandonar temporalmente la recreación activa.
Si tiene radiculopatía, controle su ingesta calórica diaria. Si tiene sobrepeso, cambie a una dieta segura basada en el consumo de alimentos de fácil digestión: pescado magro, aves, bebidas lácteas fermentadas, verduras y frutas frescas.
Compra un colchón ortopédico de dureza media. Asegúrese de que durante el sueño la columna esté en una posición cómoda, no pellizque las terminaciones nerviosas y no se arquee. No llevar mochilas o bolsos en un hombro.
Abandona el levantamiento de pesas, el montañismo y todo tipo de lucha libre. En cambio, si tiene radiculopatía, practique yoga, camine o nade en la piscina. Pase sus vacaciones en sanatorios especializados en lugares respetuosos con el medio ambiente.
¿Qué es la radiculopatía? Mire el video:



