Cause della radicolopatia. Sintomi di malattia di tipo cervicale, toracico, lombare, metodi diagnostici. Metodi di trattamento conservativo e chirurgico, misure preventive.
Il contenuto dell'articolo:- Ragioni per l'apparenza
- Sintomi di radicolopatia
- Metodi diagnostici
- Opzioni di trattamento
- Medicinali
- Procedure di guarigione
- Intervento chirurgico
- Prevenzione
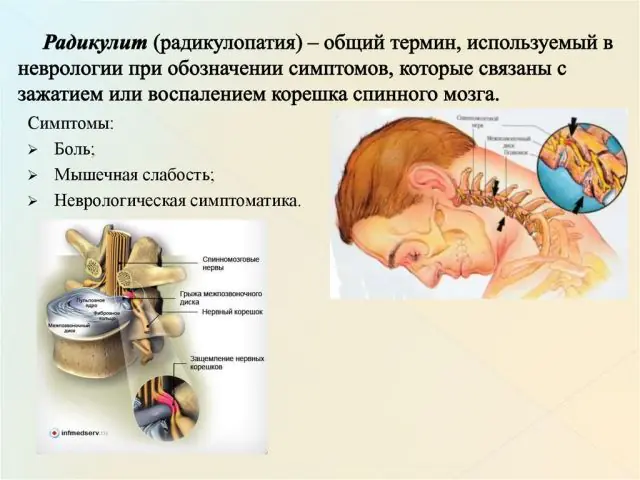
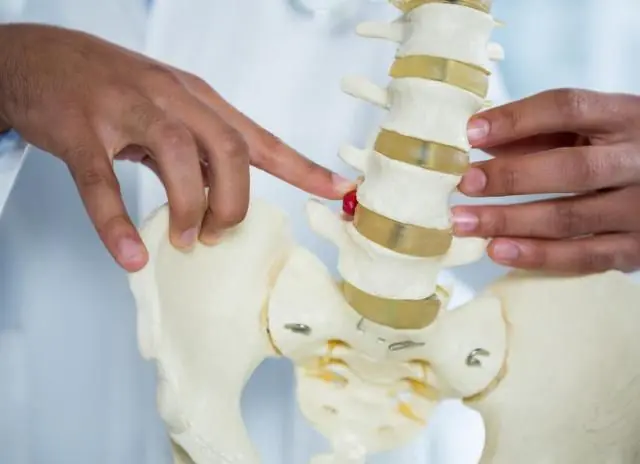
La radicolopatia è una condizione patologica della colonna vertebrale, caratterizzata dalla compressione delle radici nervose. Altri nomi per la malattia sono radicolite e sindrome radicolare. La malattia viene spesso diagnosticata in persone di età superiore ai 50 anni la cui professione comporta uno stress fisico sulla colonna vertebrale.
Cause della radicolopatia
Schema della radicolopatia
Nelle fasi iniziali della radicolopatia, una persona non avverte dolore. Per un lungo periodo di tempo, la sua colonna vertebrale subisce lentamente cambiamenti degenerativi. Il primo colpo viene preso dalla cartilagine. Sotto l'influenza di fattori esterni o interni, si disidratano, si deformano e perdono elasticità. Gradualmente si forma un'ernia intervertebrale che comprime la radice nervosa.
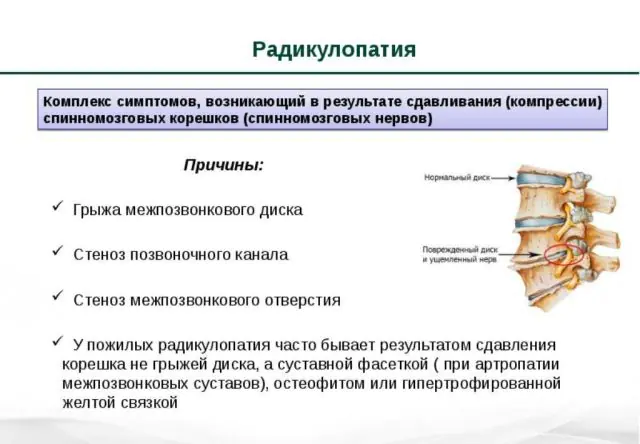
Un'altra causa comune di radicolopatia è la comparsa di osteofiti. Questo è il nome delle escrescenze ossee che si formano a causa di fallimenti nei processi metabolici che coinvolgono il calcio. Circondano i tessuti delle articolazioni e dei dischi spinali, limitandone la mobilità. La malattia può essere riconosciuta da un caratteristico suono scricchiolante accompagnato da dolore.
Altre cause di radicolopatia spinale:
- predisposizione genetica;
- sovrappeso e alto;
- conseguenze dell'intervento chirurgico sulla colonna vertebrale;
- chinarsi, postura scorretta;
- attività fisica pesante;
- fallimento metabolico dovuto a gravi restrizioni dietetiche;
- cattive abitudini che compromettono la circolazione sanguigna nel tessuto osseo (fumare, bere alcolici, droghe).
La radicolopatia si sviluppa come complicanze delle seguenti malattie:
- Osteomielite. La malattia è caratterizzata da un'infiammazione infettiva del midollo spinale e di tutti gli elementi ossei. La forma acuta della malattia è caratterizzata da sintomi vividi e dolore intenso e pertanto viene trattata immediatamente. L'osteomielite cronica presenta sintomi vaghi e inespressivi, motivo per cui i pazienti consentono lo sviluppo di complicanze.
- Scoliosi. La curvatura spinale interrompe la struttura e la funzione del sistema muscolo-scheletrico. I dischi vertebrali si trovano in una posizione errata e innaturale. Si sfregano l'uno contro l'altro, provocando processi infiammatori nella cartilagine. Senza un trattamento qualificato e costante, la malattia è spesso complicata da radicolopatia e altre patologie.
- Diabete. La malattia è caratterizzata da disturbi metabolici. Per questo motivo, i minerali si accumulano nei tessuti, formando grumi e escrescenze. Inoltre, i diabetici sono spesso obesi perché l'insulina favorisce l'accumulo di grasso nei tessuti. Di conseguenza, il sistema muscolo-scheletrico subisce cambiamenti degenerativi-distrofici irreversibili.
L'eccesso di cibo, le cattive abitudini e uno stile di vita inattivo accelerano lo sviluppo della malattia e portano a complicazioni pericolose.
Principali sintomi della radicolopatia
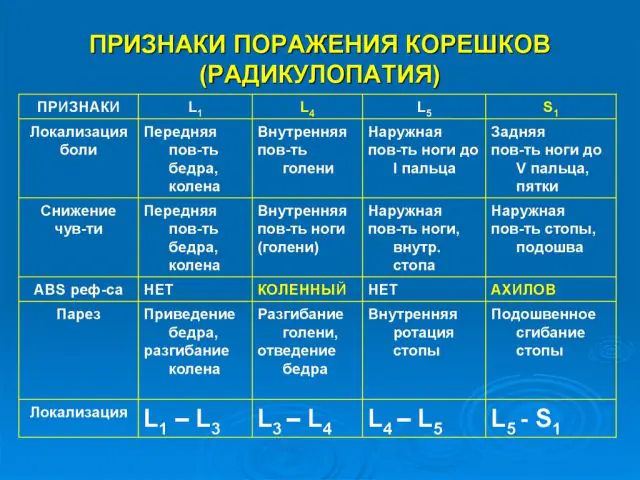
La natura dei sintomi della radicolopatia dipende dalla posizione della lesione spinale. I sintomi più comuni includono mal di schiena, formicolio ai muscoli degli arti e l'adozione di una posizione corporea forzata durante il riposo.
La radicolopatia del rachide cervicale si manifesta con dolore nella parte posteriore della testa. Si intensifica al mattino, per cui una persona spesso incolpa una posizione scomoda del corpo durante il sonno e non è a conoscenza della sua diagnosi.
La radicolopatia cervicale può essere sospettata sulla base dei seguenti sintomi:
- dolore quando si starnutisce e si tossisce;
- vertigini frequenti;
- sensazione di debolezza alle braccia;
- pelle fredda del viso e delle mani;
- desquamazione della pelle.
Nelle fasi successive, il paziente pone la testa in una posizione innaturale e massaggia costantemente il collo per alleviare il dolore.
La radicolopatia toracica è considerata una malattia rara, poiché la colonna vertebrale in questo luogo ha la minima flessibilità. Le cause di questo tipo di sindrome radicolare sono l'ipotermia, il danno meccanico e la compressione da parte di un tumore.
I sintomi della radicolopatia toracica includono dolore:
- tra le scapole;
- nella zona del torace;
- nell'articolazione della spalla;
- sotto l'ascella;
- sul dito medio della mano.
Con la radicolopatia toracica, il dolore si intensifica durante un respiro profondo, piegandosi o indossando indumenti attillati. A causa del fatto che le radici nervose sono collegate agli organi digestivi, durante la fase acuta compaiono spasmi nello stomaco, nell'esofago e nel pancreas.
La radicolopatia lombare è il tipo più comune di sindrome radicolare. È caratterizzato da dolore acuto e insopportabile nella parte bassa della schiena. Durante un attacco, una persona è letteralmente immobilizzata, incapace di raddrizzarsi, inspirare ed espirare.
Oltre al sintomo doloroso, nella radicolopatia lombare compaiono i seguenti segni:
- diminuzione dell'attività fisica;
- difficoltà nel sollevare pesi;
- intorpidimento degli arti inferiori;
- disturbi intestinali;
- disfunzione sessuale.
La radicolopatia lombare è divisa in sciatica (il dolore si irradia alla gamba), lombalgia (il dolore è concentrato nella parte bassa della schiena), lombare-sciatica (il dolore si diffonde a tutta la parte inferiore del sistema muscolo-scheletrico umano).
Metodi per diagnosticare la radicolopatia
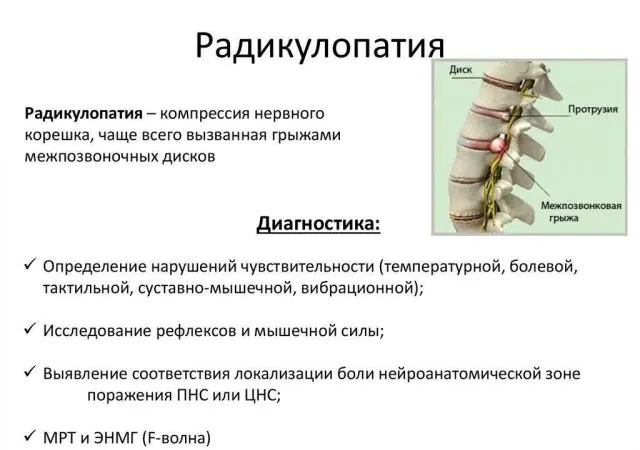
Se si sospetta una sindrome radicolare, il paziente viene indirizzato per un consulto a un neurologo. Lo specialista esamina la storia medica e chiede informazioni sul lavoro e sullo stile di vita del paziente. Impara a conoscere le caratteristiche dei sintomi del dolore e i segni associati della radicolopatia.
Per effettuare una diagnosi accurata, il medico indirizza il paziente alle seguenti procedure diagnostiche:
- raggi X. Questo tipo di esame permette di vedere la posizione di tutti i dischi intervertebrali e di notare l'esatta localizzazione del processo degenerativo-distruttivo. Per eseguirlo, il paziente si toglie abiti e gioielli e si alza o si sdraia davanti alla macchina a raggi X. Al segnale del medico, si blocca e trattiene il respiro. Il processo di ripresa dura pochi secondi, dopodiché la persona si veste e attende che lo specialista scatti la foto.
- Risonanza magnetica. Dopo aver determinato la posizione della lesione spinale, il medico prescrive al paziente di sottoporsi a una risonanza magnetica dell'area interessata. Lo studio mostra la condizione dei tessuti molli, comprese le fibre nervose. Per fare ciò, il paziente si sdraia su un divano che scorre all'interno della macchina per la risonanza magnetica. Ruota attorno a una persona e scatta una serie di fotografie strato per strato. I risultati vengono registrati su disco e consegnati al paziente.
- Elettromiografia. Per determinare l'entità del danno muscolare, il paziente viene sottoposto a una procedura di studio bioelettrico. Per fare ciò, viene posizionato su un divano e sulla sua pelle vengono fissati sensori di superficie o aghi. Dopo aver acceso il dispositivo, alla persona viene chiesto di rilassarsi, irrigidirsi e fare un respiro profondo. Il dispositivo registra la natura degli impulsi di risposta e lo specialista decifra il risultato e fornisce raccomandazioni per il trattamento.
- Puntura lombare. Lo studio rivela la presenza o l'assenza di un processo infiammatorio nel liquido cerebrospinale. La procedura viene eseguita in anestesia locale. Il paziente è posizionato su un fianco in posizione fetale. Il medico inserisce un ago sottile sotto la copertura del midollo spinale. Aspira del liquido e lo porta in laboratorio per l'analisi. Il paziente deve rimanere a riposo per diverse ore dopo la puntura, dopodiché può tornare a casa.
Durante una visita di follow-up, il neurologo esamina i risultati del test, fa una diagnosi finale e spiega come trattare la radicolopatia.
Opzioni terapeutiche per la radicolopatia
Il trattamento della malattia dipende dal suo stadio. Nelle fasi iniziali, il medico prescrive una terapia conservativa. Comprende l'assunzione di farmaci, corsi di fisioterapia ed esercizi terapeutici.
Medicinali per il trattamento della radicolopatia
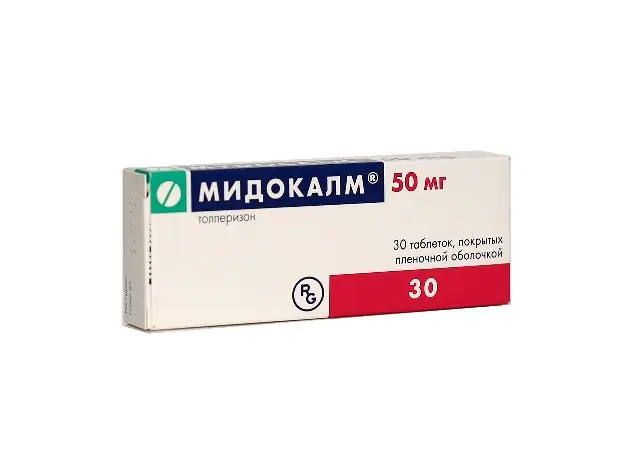
Mydocalm per il trattamento della radicolopatia
La forma acuta della radicolopatia è caratterizzata da attacchi di forte dolore. Per migliorare il tuo benessere, il medico prescrive una serie di farmaci. Questo elenco include:
- Antifiammatori non steroidei. I farmaci possono sopprimere la produzione di enzimi speciali: le ciclossigenasi, che innescano la risposta del corpo al dolore, alla febbre e all'infiammazione. Il prezzo del Diclofenac è di 120 rubli in Russia (51 grivna in Ucraina) per 40 mg. Analoghi: ibuprofene, indometacina.
- Antidolorifici. I medicinali non eliminano la causa del dolore, ma aiutano una persona a prendersi una pausa dai sintomi spiacevoli, ad arrivare in ospedale o a casa e ad addormentarsi la notte. Le compresse vengono assunte a stomaco pieno, lavate con abbondante acqua pulita. Il prezzo di Baralgin è di 430 rubli in Russia (170 grivna in Ucraina) per 5 fiale. Analoghi: Analgin, Ketorol.
- Rilassanti muscolari. I farmaci bloccano gli impulsi nei muscoli scheletrici. Di conseguenza, il tono diminuisce, si verifica il rilassamento fino a quando il paziente non è completamente immobilizzato. I prodotti hanno un lieve effetto analgesico. Il prezzo di Mydocalm è di 420 rubli in Russia (156 grivna in Ucraina) per 30 compresse. Analoghi: Metacina, Prorezin.
- Condroprotettori. Il medicinale ripristina il tessuto cartilagineo, attiva la produzione di liquido intrarticolare e ha un effetto analgesico e antinfiammatorio. I farmaci sono prodotti sotto forma di compresse e unguenti. Il prezzo della condroitina è di 560 rubli in Russia (236 grivna in Ucraina) per 60 capsule. Analoghi: Artra, Dona.
Procedure di trattamento per la radicolopatia
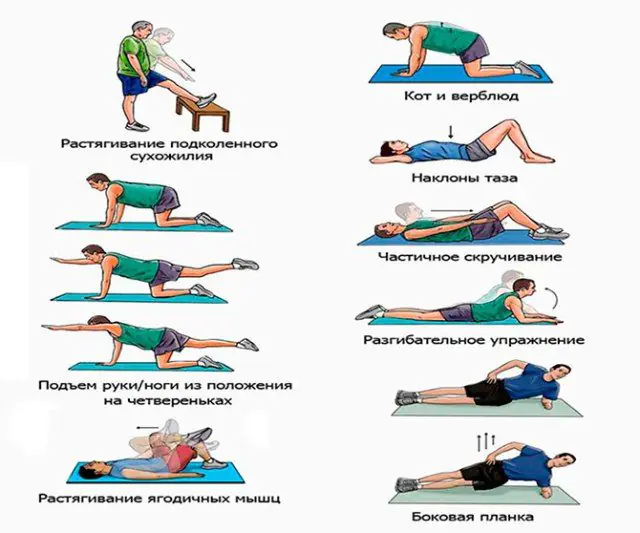
Oltre alla terapia farmacologica, il medico prescrive corsi di massaggio. Durante la sessione, lo specialista riscalda i muscoli con leggeri movimenti di pacche, quindi strofina, impasta la pelle e la colpisce con il bordo del palmo. Di conseguenza, gli spasmi vengono alleviati, la circolazione sanguigna e il drenaggio linfatico migliorano.
La ginnastica terapeutica previene l'ulteriore spostamento del disco spinale, rafforza i muscoli della schiena e la salute generale dell'uomo. Il complesso compilato dal medico comprende piegare e inarcare la schiena, girare il busto lateralmente e tirare le ginocchia al petto.
È utile per i pazienti affetti da radicolopatia nuotare, fare una piacevole passeggiata o appendersi a una barra orizzontale.
Per ripristinare la mobilità della colonna vertebrale, il medico prescrive un corso di terapia fisica. Le procedure più efficaci comprendono la terapia magnetica, l'elettroforesi, la terapia con onde d'urto e l'irradiazione ultravioletta. Il risultato può essere visto dopo 10-12 sedute.
Intervento chirurgico per radicolopatia
Intervento di discectomia per radicolopatia
L'operazione è prescritta a pazienti con dolore acuto persistente, intorpidimento degli arti, problemi con la minzione e disfunzione sessuale associata a radicolopatia.
Esistono diversi metodi di intervento chirurgico.
- Laminectomia - rimozione di parte dell'osso. Di conseguenza, lo spazio nell'area della radice pizzicata si espande. La persona avverte un indebolimento o l'eliminazione dei sintomi.
- Chemonucleolisi — dissoluzione dell'ernia intervertebrale introducendo lentamente una soluzione speciale. Le indicazioni per la sua attuazione sono la sporgenza della colonna vertebrale (senza lo sviluppo di complicazioni).
- Discectomia — rimozione parziale o completa del disco vertebrale. A seconda delle condizioni del paziente, l’operazione viene eseguita a cielo aperto o per via endoscopica.
Le procedure chirurgiche per la radicolopatia sono considerate complesse e vengono eseguite in anestesia generale. Prima di eseguirli, il medico si assicura che non vi siano controindicazioni: gravidanza, disturbi emorragici, periodo acuto di una malattia cronica.
Prevenzione della radicolopatia

La sindrome radicolare non può essere completamente curata. Tuttavia, il paziente può raggiungere uno stato di remissione stabile. Per fare ciò, deve abbandonare il lavoro fisico pesante, ridurre le attività sportive e rinunciare temporaneamente alle attività ricreative attive.
Se soffri di radicolopatia, controlla l'apporto calorico giornaliero. Se diventi in sovrappeso, passa a una dieta sicura basata sul consumo di cibi facilmente digeribili: pesce magro, pollame, bevande a base di latte fermentato, verdura fresca e frutta.
Acquista un materasso ortopedico di media durezza. Assicurarsi che durante il sonno la colonna vertebrale sia in una posizione comoda, non pizzichi le terminazioni nervose e non si inarchi. Non portare zaini o borse su una spalla.
Rinuncia al sollevamento pesi, all'alpinismo e a tutti i tipi di lotta. Se invece soffri di radicolopatia, fai yoga, cammina o nuota in piscina. Trascorri le tue vacanze in sanatori specializzati in luoghi rispettosi dell'ambiente.
Cos'è la radicolopatia - guarda il video:



