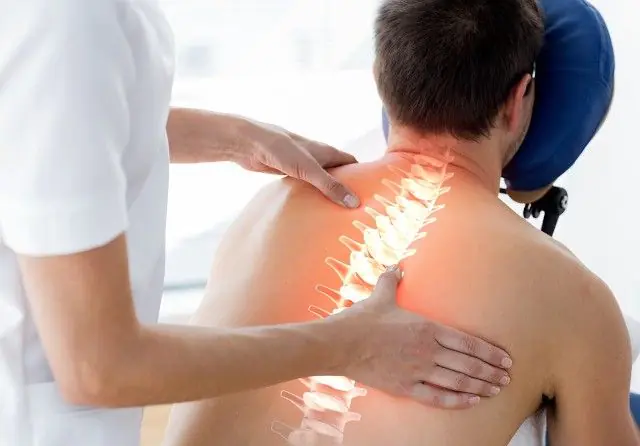
Causas da radiculopatia. Sintomas de doenças cervicais, torácicas e lombares, métodos de diagnóstico. Métodos de tratamento conservador e cirúrgico, medidas preventivas.
O conteúdo do artigo:- Razões para a aparência
- Sintomas de radiculopatia
- Métodos de diagnóstico
- Métodos de tratamento
- Medicação
- Procedimentos de cura
- Intervenção cirúrgica
- Prevenção
A radiculopatia é uma condição patológica da coluna vertebral, caracterizada pela compressão das raízes nervosas. Outros nomes para a doença são radiculite e síndrome radicular. A doença é frequentemente diagnosticada em pessoas com mais de 50 anos de idade, cuja profissão envolve estresse físico na coluna vertebral.
Causas da radiculopatia
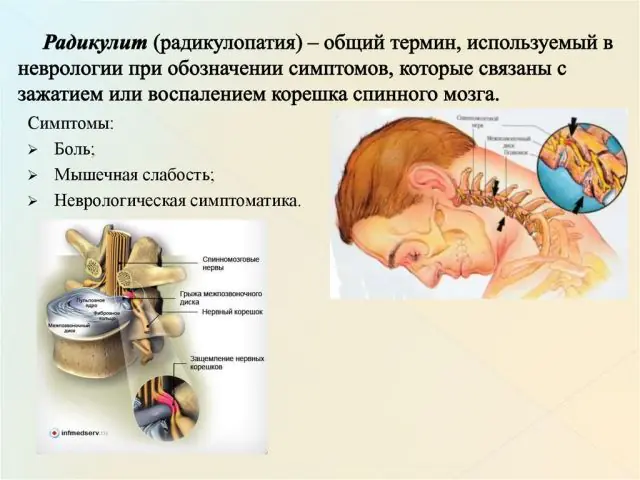
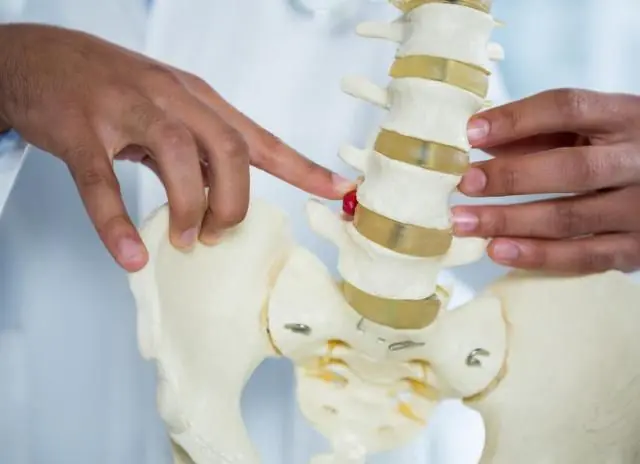
Diagrama de radiculopatia
Nos estágios iniciais da radiculopatia, a pessoa não sente dor. Durante um longo período de tempo, sua coluna sofre lentamente alterações degenerativas. O primeiro golpe é dado pela cartilagem. Sob a influência de fatores externos ou internos, ficam desidratados, deformados e perdem elasticidade. Gradualmente se forma uma hérnia intervertebral, que comprime a raiz nervosa.
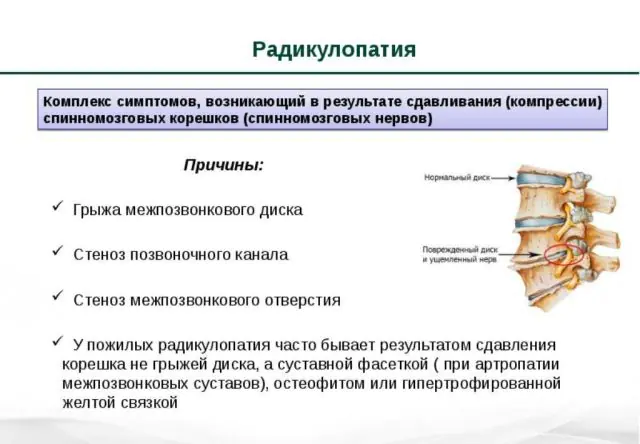
Outra causa comum de radiculopatia é o aparecimento de osteófitos. Este é o nome dos crescimentos ósseos que se formam devido a falhas nos processos metabólicos que envolvem o cálcio. Eles circundam os tecidos das articulações e dos discos espinhais, limitando sua mobilidade. A doença pode ser reconhecida por um som característico de trituração acompanhado de dor.
Outras causas de radiculopatia espinhal:
- predisposição genética;
- acima do peso e alto;
- consequências da cirurgia na coluna vertebral;
- curvado, postura incorreta;
- atividade física intensa;
- falha metabólica devido a restrições alimentares severas;
- maus hábitos que prejudicam a circulação sanguínea no tecido ósseo (tabagismo, consumo de álcool, drogas).
A radiculopatia se desenvolve como complicações das seguintes doenças:
- Osteomielite. A doença é caracterizada por inflamação infecciosa da medula espinhal e de todos os elementos ósseos. A forma aguda da doença é caracterizada por sintomas vívidos e dores intensas e, portanto, passa por tratamento imediato. A osteomielite crônica apresenta sintomas vagos e inexpressivos, razão pela qual os pacientes permitem o desenvolvimento de complicações.
- Escoliose. A curvatura da coluna vertebral perturba a estrutura e a função do sistema músculo-esquelético. Os discos espinhais estão em uma posição incorreta e não natural. Eles se esfregam, causando processos inflamatórios na cartilagem. Sem tratamento qualificado constante, a doença é muitas vezes complicada por radiculopatia e outras patologias.
- Diabetes. A doença é caracterizada por distúrbios metabólicos. Por causa disso, os minerais se acumulam nos tecidos, formando caroços e protuberâncias. Além disso, os diabéticos costumam ser obesos porque a insulina promove o acúmulo de gordura nos tecidos. Como resultado, o sistema músculo-esquelético sofre alterações distróficas degenerativas irreversíveis.
Comer demais, maus hábitos e um estilo de vida inativo aceleram o desenvolvimento da doença e levam a complicações perigosas.
Principais sintomas da radiculopatia
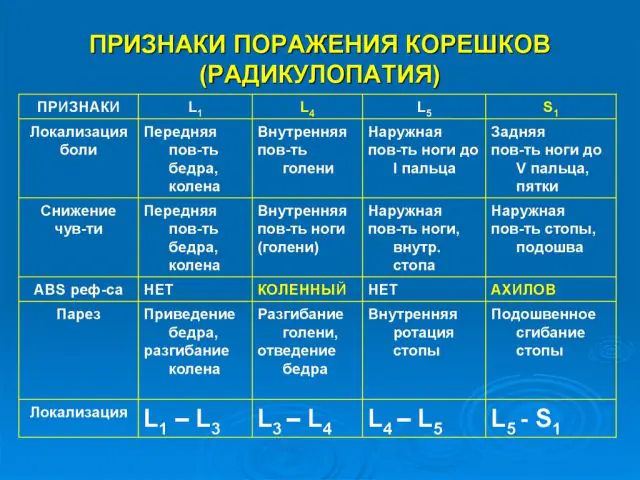
A natureza dos sintomas da radiculopatia depende da localização da lesão medular. Os sintomas comuns incluem dor nas costas, formigamento nos músculos dos membros e adoção de uma posição corporal forçada durante o repouso.
A radiculopatia da coluna cervical se manifesta por dor na parte posterior da cabeça. Intensifica-se pela manhã, por isso a pessoa muitas vezes culpa uma posição corporal desconfortável durante o sono e desconhece o seu diagnóstico.
A radiculopatia cervical pode ser suspeitada com base nos seguintes sintomas:
- dor ao espirrar e tossir;
- tonturas frequentes;
- sensação de fraqueza nos braços;
- pele fria do rosto e das mãos;
- descamação da pele.
Nos estágios posteriores, o paciente coloca a cabeça em uma posição não natural e massageia constantemente o pescoço para aliviar a dor.
A radiculopatia torácica é considerada uma doença rara, pois a coluna neste local apresenta menor flexibilidade. As causas desse tipo de síndrome radicular são hipotermia, danos mecânicos e compressão por tumor.
Os sintomas da radiculopatia torácica incluem dor:
- entre as omoplatas;
- na região do peito;
- na articulação do ombro;
- na axila;
- no dedo médio da mão.
Na radiculopatia torácica, a dor se intensifica durante a respiração profunda, ao curvar-se ou ao usar roupas apertadas. Devido ao fato das raízes nervosas estarem conectadas aos órgãos digestivos, durante a fase aguda aparecem espasmos no estômago, esôfago e pâncreas.
A radiculopatia lombar é o tipo mais comum de síndrome radicular. É caracterizada por dor aguda e insuportável na região lombar. Durante um ataque, a pessoa fica literalmente imobilizada, incapaz de se endireitar, inspirar e expirar.
Além do sintoma de dor, os seguintes sinais aparecem na radiculopatia lombar:
- diminuição da atividade física;
- dificuldade em levantar pesos;
- dormência das extremidades inferiores;
- distúrbios intestinais;
- disfunção sexual.
A radiculopatia lombar é dividida em ciática (a dor irradia para a perna), lombodinia (a dor está concentrada na parte inferior das costas), ciática lombar (a dor se espalha por toda a parte inferior do sistema músculo-esquelético humano).
Métodos para diagnosticar radiculopatia
Se houver suspeita de síndrome radicular, o paciente é encaminhado para consulta com um neurologista. O especialista examina o histórico médico e pergunta sobre o trabalho e estilo de vida do paciente. Ele aprende sobre as características dos sintomas de dor e os sinais de radiculopatia que os acompanham.
Para fazer um diagnóstico preciso, o médico encaminha o paciente para os seguintes procedimentos diagnósticos:
- Raio X. Este tipo de exame permite ver a localização de todos os discos intervertebrais e perceber a localização exata do processo degenerativo-destrutivo. Para realizá-lo, o paciente tira roupas e joias e fica de pé ou deita-se em frente ao aparelho de raio X. Ao sinal do médico, ele congela e prende a respiração. O processo de filmagem dura alguns segundos, após os quais a pessoa se veste e aguarda o especialista tirar a foto.
- Ressonância magnética. Após determinar a localização da lesão medular, o médico orienta o paciente a realizar uma ressonância magnética da área afetada. O estudo mostra a condição dos tecidos moles, incluindo fibras nervosas. Para isso, o paciente deita-se em uma maca que desliza dentro do aparelho de ressonância magnética. Ele gira em torno de uma pessoa e tira uma série de fotografias camada por camada. Os resultados são registrados em disco e entregues ao paciente.
- Eletromiografia. Para determinar o grau de lesão muscular, o paciente é submetido a um procedimento de estudo bioelétrico. Para fazer isso, ele é colocado em um sofá e sensores de superfície ou agulha são fixados em sua pele. Após ligar o aparelho, a pessoa é solicitada a relaxar, ficar tensa e respirar fundo. O aparelho registra a natureza dos impulsos de resposta e o especialista decifra o resultado e dá recomendações de tratamento.
- Punção lombar. O estudo revela a presença ou ausência de processo inflamatório no líquido cefalorraquidiano. O procedimento é realizado sob anestesia local. O paciente é posicionado de lado em posição fetal. O médico insere uma agulha fina sob a cobertura da medula espinhal. Ele aspira um pouco do líquido e leva ao laboratório para análise. O paciente deve ficar em repouso por várias horas após a punção, após as quais poderá ir para casa.
Numa consulta de acompanhamento, o neurologista examina os resultados dos exames, faz o diagnóstico final e explica como tratar a radiculopatia.
Opções de tratamento para radiculopatia
O tratamento da doença depende do seu estágio. Nos estágios iniciais, o médico prescreve terapia conservadora. Inclui uso de medicamentos, cursos de fisioterapia e exercícios terapêuticos.
Medicamentos para o tratamento da radiculopatia
Mydocalm para o tratamento da radiculopatia
A forma aguda da radiculopatia é caracterizada por ataques de dor intensa. Para melhorar o seu bem-estar, o médico prescreve um conjunto de medicamentos. Esta lista inclui:
- Antiinflamatórios não esteróides. Os medicamentos podem suprimir a produção de enzimas especiais - ciclooxigenases, que desencadeiam a resposta do corpo à dor, febre e inflamação. O preço do Diclofenaco é de 120 rublos na Rússia (51 hryvnia na Ucrânia) por 40 mg. Análogos - Ibuprofeno, Indometacina.
- Analgésicos. Os medicamentos não eliminam a causa da dor, mas ajudam a pessoa a fazer uma pausa nos sintomas desagradáveis, a ir ao hospital ou a casa e a adormecer à noite. Os comprimidos são tomados com o estômago cheio e regados com grande volume de água limpa. O preço do Baralgin é de 430 rublos na Rússia (170 hryvnia na Ucrânia) por 5 ampolas. Análogos - Analgin, Cetorol.
- Relaxantes musculares. Os medicamentos bloqueiam os impulsos nos músculos esqueléticos. Como resultado, o tônus diminui, ocorre relaxamento, até que o paciente fique completamente imobilizado. Os produtos têm um leve efeito analgésico. O preço do Mydocalm é de 420 rublos na Rússia (156 hryvnia na Ucrânia) por 30 comprimidos. Análogos - Metacina, Prorezin.
- Condroprotetores. O medicamento restaura o tecido cartilaginoso, ativa a produção de líquido intra-articular e tem efeito analgésico e antiinflamatório. Os medicamentos são produzidos na forma de comprimidos e pomadas. O preço da condroitina é de 560 rublos na Rússia (236 hryvnia na Ucrânia) por 60 cápsulas. Análogos - Artra, Dona.
Procedimentos de tratamento para radiculopatia
Além da terapia medicamentosa, o médico prescreve cursos de massagem. Durante a sessão, o especialista aquece os músculos com leves tapinhas, depois esfrega, amassa a pele e bate com a ponta da palma. Como resultado, os espasmos são aliviados, a circulação sanguínea e a drenagem linfática melhoram.
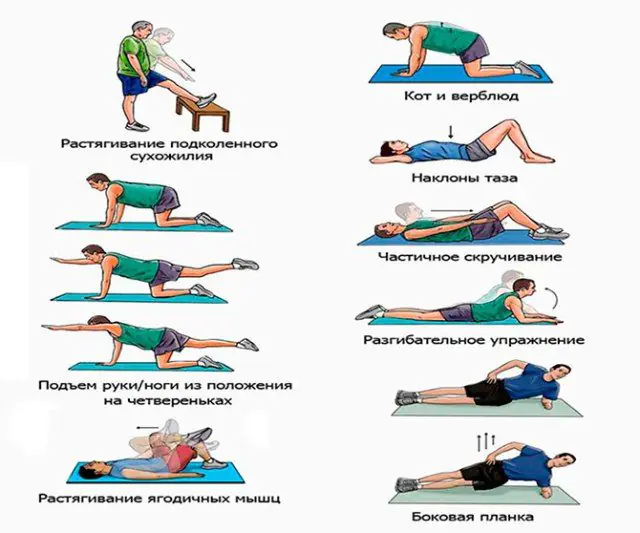
A ginástica terapêutica evita maiores deslocamentos do disco espinhal, fortalece os músculos das costas e a saúde geral da pessoa. O complexo compilado pelo médico inclui dobrar e arquear as costas, virar o tronco para os lados e puxar os joelhos até o peito.
É útil para pacientes com radiculopatia nadar, fazer uma caminhada tranquila ou pendurar-se em uma barra horizontal.
Para restaurar a mobilidade da coluna vertebral, o médico prescreve um curso de fisioterapia. Os procedimentos mais eficazes incluem terapia magnética, eletroforese, terapia por ondas de choque e irradiação ultravioleta. O resultado pode ser visto após 10-12 sessões.
Cirurgia para radiculopatia
Cirurgia de discectomia para radiculopatia
A operação é prescrita para pacientes com dor aguda persistente, dormência nos membros, problemas ao urinar e disfunção sexual associada à radiculopatia.
Existem vários métodos de intervenção cirúrgica.
- Laminectomia - remoção de parte do osso. Como resultado, o espaço na área da raiz pinçada se expande. A pessoa sente um enfraquecimento ou eliminação dos sintomas.
- Quimonucleólise — dissolução da hérnia intervertebral pela introdução lenta de uma solução especial. As indicações para sua implementação são protrusão da coluna (sem desenvolvimento de complicações).
- Discectomia — remoção parcial ou completa do disco vertebral. Dependendo da condição do paciente, a operação é realizada por via aberta e endoscópica.
Os procedimentos cirúrgicos para radiculopatia são considerados complexos e realizados sob anestesia geral. Antes de realizá-los, o médico certifica-se de que não há contra-indicações: gravidez, distúrbios hemorrágicos, período agudo de doença crônica.
Prevenção de radiculopatia

A síndrome radicular não pode ser completamente curada. No entanto, o paciente pode atingir um estado de remissão estável. Para isso, ele deve mudar o trabalho físico pesado, reduzir as atividades esportivas e abandonar temporariamente a recreação ativa.
Se você tem radiculopatia, monitore sua ingestão calórica diária. Se você ficar acima do peso, mude para uma dieta segura baseada no consumo de alimentos de fácil digestão: peixes magros, aves, bebidas lácteas fermentadas, vegetais frescos e frutas.
Compre um colchão ortopédico de dureza média. Certifique-se de que durante o sono a coluna esteja em uma posição confortável, não comprima as terminações nervosas e não arqueie. Não carregue mochilas ou bolsas no ombro.
Desista do levantamento de peso, do alpinismo e de todos os tipos de luta livre. Em vez disso, se você tiver radiculopatia, faça ioga, caminhe ou nade na piscina. Passe as suas férias em sanatórios especializados em locais ecológicos.
O que é radiculopatia - assista ao vídeo:



