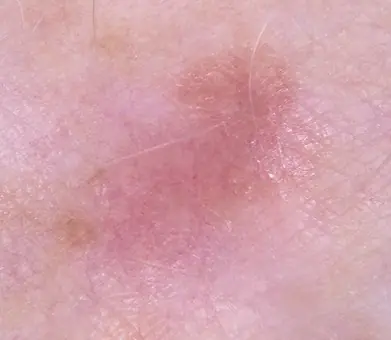
As lesões cutâneas aparecem nas pessoas ao longo da vida. Existe um grande número de todos os tipos de manchas, verrugas, papilomas, etc., e todas essas neoplasias têm um mecanismo de ocorrência diferente. Alguns deles são considerados benignos e não são capazes de causar danos à saúde. Mas às vezes surgem tumores chamados melanoma, o que significa que as células saudáveis do corpo começaram a degenerar em células cancerosas.
A incidência do câncer no século 21 preocupa médicos e cientistas de todo o mundo. Um dos tipos mais terríveis desta doença é o melanoma não pigmentado (amelanótico) - um tumor cancerígeno na pele, muito difícil de reconhecer nos primeiros estágios.
O melanoma amelanótico é muito menos comum do que outros tipos de câncer de pele. É difícil de diagnosticar em tempo hábil, devido à sua cor, que não difere da pele comum.
Características características do desenvolvimento
O melanoma sem pigmento é uma lesão cancerosa da epiderme, caracterizada por rápido desenvolvimento e aprofundamento nas camadas internas da pele. O melanoma amelanótico é caracterizado por um curso agressivo e rápida disseminação de metástases. As razões de sua ocorrência ainda não são totalmente compreendidas, mas o principal fator é considerado uma alteração nas estruturas do DNA dos melanócitos - células que produzem o pigmento melanina da pele. As alterações podem ser causadas pela exposição aos raios ultravioleta, trauma no nevo ou efeitos químicos nocivos na pele. O melanoma sem pigmento geralmente está localizado em áreas abertas do corpo: rosto, pescoço, ombros e membros.
Este tipo de neoplasia ocorre no local de uma verruga, marca de nascença ou na pele inalterada. Uma característica distintiva do melanoma amelanótico é a falta de pigmentação do tumor, o que complica significativamente o diagnóstico oportuno. Devido à rápida disseminação das células cancerígenas pelas vias hematogênica e linfogênica, a doença é frequentemente detectada em estágios avançados, caso em que o processo de tratamento é muito difícil. O prognóstico de vida com esta doença é muitas vezes decepcionante, uma vez que inicialmente não há sintomas visíveis.
O primeiro sintoma de que uma toupeira começou a degenerar é uma mudança em sua cor. Assim, a cor marrom usual inerente a um nevo começa a clarear, tornando-se rosada ou cor de carne. Embora existam muitos outros sintomas que indicam malignidade, iremos considerá-los a seguir.
Uma formação saliente e incolor encontrada no corpo deve ser examinada por um oncologista
Sintomas comuns de amelanoma
Observações de longo prazo do melanoma mostraram que esta doença é caracterizada por uma ampla variedade de sintomas. Nos estágios iniciais de desenvolvimento, o amelanoma se assemelha a uma picada de inseto.
- fronteiras assimétricas;
- elevação acima do nível da pele;
- perda de cabelo na superfície da toupeira;
- mudança de uma estrutura homogênea para uma estrutura irregular;
- mudança de cor de escuro para claro;
- aumento no tamanho da toupeira;
- vermelhidão ao redor da formação;
- o aparecimento de úlceras, descamação, sangramento;
- o aparecimento de um nódulo em uma haste fina.
Encontrar pelo menos um dos sintomas acima é um motivo para entrar em contato imediatamente com um oncologista, para que você tenha a chance de uma recuperação rápida e completa.
Sintomas da doença por estágio
O principal critério pelo qual é determinado o estágio de desenvolvimento da doença é a espessura do tumor e a taxa de degeneração das células atípicas. Quanto mais fino for o melanoma, maiores serão as chances de sobrevivência do paciente.
- Estágio 1. No estágio inicial, o melanoma está localizado apenas nas camadas superiores da derme, a espessura da neoplasia é inferior a 1 milímetro e os contornos são suaves. Em alguns casos, pode aparecer um papiloma macio e incolor em uma haste fina. A detecção nesta fase garante grandes chances de cura de uma doença como o amelanoma. A taxa de sobrevivência é de 99%.
- Etapa 2. O tumor também está localizado nas camadas superiores da pele, sua espessura é de cerca de 1 milímetro, as bordas são redondas, a neoplasia é simétrica. No segundo estágio, surge um nódulo pedunculado na superfície do melanoma, que é facilmente lesado pelo contato com o tecido ou impacto mecânico. A taxa de sobrevivência ainda é alta e gira em torno de 90%.
- Etapa 3. Na terceira etapa, a espessura da formação pode chegar a 4 milímetros. As metástases começam a se espalhar para os linfonodos sentinela. Há dor na área afetada e sangramento. As previsões de vida são significativamente reduzidas e nesta fase são inferiores a 50%.
- Etapa 4. A espessura da formação já ultrapassa 4 milímetros. As metástases se espalham ativamente por todo o corpo e afetam órgãos importantes como pulmões, fígado, rins, cérebro e sistema esquelético. Nesta fase, o prognóstico é extremamente desfavorável, a morte ocorre em 99% dos casos.
Uma formação incolor com superfície solta pode ser melanoma
O diagnóstico oportuno do melanoma não pigmentado e a terapia adequada são a chave para uma recuperação rápida. A doença, detectada nos estágios iniciais de desenvolvimento, pode ser tratada com sucesso na maioria dos casos. Uma foto do estágio inicial do melanoma não pigmentado o ajudará a determinar a presença de um tumor e a ter tempo de entrar em contato com um oncologista antes que apareçam processos irreversíveis. Faça o autoexame regularmente e, se necessário, consulte imediatamente um médico.
Normalmente, o melanoma evolui para um tumor maligno a partir de uma pinta em 50-70% dos casos. Uma neoplasia não pigmentada é caracterizada pelo aparecimento de tubérculos brancos que crescem lentamente de tamanho. As saliências tornam-se irregulares, densas e lembram uma picada de inseto.
Então, em um estágio avançado, o melanoma começa a coçar, coçar, causar desconforto e, por fim, tornar-se insuportavelmente doloroso. Nas fases posteriores, sangra e tem um cheiro desagradável. Este é um sintoma perigoso.
O teste visual ABCDE é realizado para determinar os primeiros sintomas do melanoma.
- A – assimetria na forma. Manchas, nódulos e manchas suspeitas parecem ter bordas irregulares.
- B – bordas borradas e bordas irregulares.
- C – a cor de uma marca de nascença ou neoplasia semelhante ao melanoma é irregular e muda com o tempo.
- D – tamanho. As neoplasias malignas excedem 6 mm e crescem gradualmente.
- E – desenvolvimento. À medida que a condição do paciente piora, o tumor muda, começa a coçar, doer e começar a sangrar.
Se você tiver sintomas suspeitos, é importante procurar um dermatologista ou oncologista a tempo e desenvolver a opção de tratamento correta.
Tipos e formulários
Este tipo incomum e raro de doença apresenta-se em diferentes tipos e formas. O melanoma amelanótico é insidioso, camuflado e não tão fácil de detectar.

- Nodular é reconhecido como extremamente perigoso, primeiro forma-se uma elevação, um pequeno nódulo que começa a crescer rapidamente e subir acima da pele. Metastatiza quase instantaneamente e o resultado do tratamento é desfavorável. Afeta principalmente pessoas idosas.
- Acral. Demora muito para se camuflar e fica com a aparência de uma mancha com limites borrados. O melanoma acral afeta pessoas de pele escura e o prognóstico de sobrevivência é o mais favorável.
- Célula fusiforme. Aparece em forma de cúpula, subindo na pele dos braços, pernas, pescoço e cabeça. O resultado é favorável se detectado nos estágios iniciais.
- Célula epitelióide. O tipo mais comum. Os oncologistas diagnosticam-no em 70% dos casos, inicialmente como um tumor benigno. Então ele pode sofrer mutação para maligno e crescer mais profundamente, causando metástases.
Como detectar melanoma amelanótico nos estágios iniciais
Um tumor apigmentado é de difícil diagnóstico, tem aparência atípica, é de cor branca e não é pigmentado.
Um tumor leve aparece nos estágios iniciais de seu curso, quando a doença é determinada visualmente e aparecem elevações suspeitas na pele. Além disso, o melanoma acromático aparece em manchas e verrugas e pode ocorrer em qualquer parte do corpo. É difícil para um oncologista identificar, a partir de um grande número de nevos, quais tumores enviar para biópsia e exame.
Os principais sinais de alerta durante o exame inicial da pele:
- A aparência de uma elevação incomum em vez de um ponto plano.
- Verrugas e nevos começam a aumentar de tamanho sem motivo.
- Os limites da neoplasia ficam confusos e perdem a cor.
É difícil para uma pessoa determinar sozinha esse tipo de câncer de células claras, é melhor consultar um especialista.
Um método popular para diagnosticar o estágio inicial da doença é a dermatoscopia, quando uma célula suspeita é examinada por meio de luz polarizada em um aparelho portátil.
O oncologista está interessado no momento de detecção de problemas de saúde, fatores hereditários e genéticos. Depois de fazer todos os exames, o médico faz o diagnóstico, determina o estágio e a gravidade da doença e prescreve o tratamento.
Zona de localização
O melanoma sem pigmento pode aparecer em qualquer parte do corpo humano, mas principalmente naqueles locais que são influenciados por fatores agressivos externos:
Estágios
Na oncologia, existem 4 estágios em que aparece o tipo acromático de melanoma:
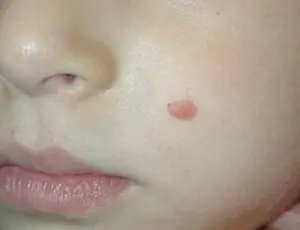
- A primeira fase é caracterizada pelo aparecimento de nódulos indolores de até 1 mm, sem pigmento. Esta é a fase inicial.
- No segundo estágio, o tubérculo engrossa, começa a crescer mais profundamente na pele, torna-se maior que 2 mm, mas não aparecem metástases.
- No terceiro estágio, o sistema linfático começa a ser afetado, os gânglios linfáticos começam a inchar e a própria neoplasia coça, sangra e dói. Ocorrem danos aos tecidos vizinhos. A operação permite remover o tumor junto com a área adjacente da pele em um centímetro.
- No quarto estágio já aparecem metástases, o nevo maligno cresce até três centímetros. Fica coberto de protuberâncias, úlceras e pode escurecer até ficar preto. A sobrevivência nesta fase é praticamente nula: as metástases espalham-se rapidamente, principalmente quando a doença é detectada na última fase.
Portanto, é prescrita uma consulta com um oncodermatologista para que a doença não seja detectada de forma avançada.
Tratamento
O oncologista identifica o estágio da doença e prescreve o tratamento após o diagnóstico, procedimento de biópsia e histologia.
Em primeiro lugar, é realizada uma cirurgia e o próprio tumor e a pele saudável ao seu redor são removidos. Se a doença for detectada tardiamente e o sistema linfático for afetado, os gânglios linfáticos inflamados são removidos.
A radioterapia é então prescrita para irradiar a área afetada pelas metástases. A quimioterapia também é prescrita para interromper o processo inexorável de disseminação de metástases para o cérebro e os ossos. Na última fase, mesmo com o auxílio de quimioterapia agressiva, é difícil curar completamente a doença, pois existe o risco provável de recaídas. Na fase inicial, a probabilidade de resultado positivo e o prognóstico de recuperação completa em cinco anos é de 85%, e na última fase a chance é de apenas 5%.
Prevenção
Ações preventivas ajudarão a prevenir a formação de um tumor maligno:
- Aplique protetor solar e cubra as áreas nuas da pele sob o sol escaldante. Não tome sol durante horas perigosas, quando o sol está no auge.
- Utilize produtos com alto fator de proteção, mesmo quando está nublado lá fora.
- Não visite o solário com frequência.
- Faça o autodiagnóstico, examine você mesmo as toupeiras para descobrir o motivo das mudanças na forma, tamanho e cor.
Sujeita a medidas preventivas e tratamento adequado por especialistas qualificados, a doença pode ser curada nas fases iniciais com uma elevada percentagem de resultados positivos.

O melanoma é considerado um dos tumores malignos humanos mais insidiosos, cuja morbidade e mortalidade aumentam constantemente de ano para ano.
Falam sobre isso na TV, escrevem em revistas e na internet. O interesse do cidadão comum se deve ao fato de o tumor ser cada vez mais detectado em residentes de diversos países e o número de mortes ainda ser elevado, mesmo apesar do tratamento intensivo.
Em termos de prevalência, o melanoma fica significativamente atrás dos tumores epiteliais da pele (carcinoma espinocelular, carcinoma basocelular, etc.), segundo várias fontes, representando 1,5 a 3% dos casos, mas é muito mais perigoso. Ao longo dos 50 anos do século passado, a incidência aumentou 600%. Este número é suficiente para temer seriamente a doença e procurar as causas e métodos de tratamento.
O que é isso?
O melanoma é um tipo de câncer que afeta os melanócitos – células pigmentares localizadas na pele humana. A doença apresenta alto risco de metástase rápida, o que leva ao desenvolvimento de complicações graves e, em casos graves, à morte do paciente. Todos os anos, cerca de 50 mil novos casos de melanoma são registrados nos Estados Unidos.
O melanoma é mais suscetível em idosos de pele branca (55-70 anos), mas jovens com mais de 30 anos também correm risco de sua ocorrência. Em quase todos os casos, o tumor é precedido por alterações na forma de manchas senis, manchas, dermatites e outras condições pré-cancerosas. O melanoma é frequentemente detectado no estágio metastático, mas mesmo o diagnóstico oportuno muitas vezes não deixa chance de um resultado favorável devido à extrema malignidade da neoplasia.
O primeiro elo no diagnóstico oportuno da doença são os próprios pacientes, uma vez que os melanomas geralmente ocorrem em áreas abertas e visíveis da pele. Isto é importante porque a detecção e diagnóstico precoce do melanoma garantem uma cura rápida com cirurgia mínima.
Epidemiologia
Segundo a OMS, em 2000, mais de 200 mil casos de melanoma foram diagnosticados em todo o mundo e ocorreram 65 mil mortes relacionadas ao melanoma.
No período de 1998 a 2008, o aumento na incidência de melanoma na Federação Russa foi de 38,17%, e a taxa de incidência padronizada aumentou de 4,04 para 5,46 por 100 mil habitantes. Em 2008, o número de novos casos de melanoma cutâneo na Federação Russa totalizou 7.744 pessoas. A taxa de mortalidade por melanoma na Federação Russa em 2008 foi de 3.159 pessoas, e a taxa de mortalidade padronizada foi de 2,23 pessoas por 100 mil habitantes. A idade média dos pacientes com melanoma diagnosticados pela primeira vez na vida em 2008 na Federação Russa foi de 58,7 anos. A maior incidência foi observada na faixa etária de 75 a 84 anos.
Em 2005, os Estados Unidos registaram 59.580 novos casos de melanoma e 7.700 mortes devido a este tumor. O programa SEER (Vigilância, Epidemiologia e Resultados Finais) observa que a incidência de melanoma aumentou 600% de 1950 a 2000.
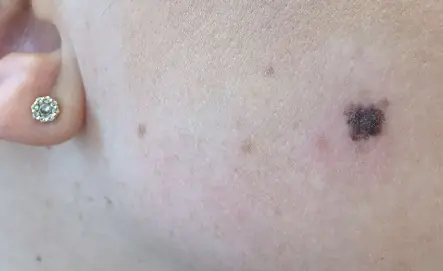
Causas do desenvolvimento do melanoma
A razão para a formação do melanoma na fase inicial é a degeneração dos melanócitos em células malignas.
A principal teoria que explica esse processo é a genética molecular. Defeitos aparecem na molécula de DNA da célula pigmentar. Além disso, sob a influência de fatores provocadores, ocorre uma mutação genética, associada a uma alteração no número de genes, à violação da integridade dos cromossomos ou ao seu rearranjo. As células alteradas adquirem a capacidade de se dividir ilimitadamente, como resultado o tumor aumenta de tamanho e metastatiza. Esses distúrbios podem ocorrer sob a influência de fatores adversos de propriedades internas e externas ou uma combinação deles.
Causas e fatores de risco:
- Exposição prolongada ao sol. A exposição à radiação ultravioleta, incluindo solários, pode causar o desenvolvimento de melanoma. A exposição excessiva ao sol na infância aumenta significativamente o risco de doenças. Moradores de regiões com maior atividade solar (Flórida, Havaí e Austrália) são mais suscetíveis a desenvolver câncer de pele. Queimaduras causadas por exposição prolongada ao sol mais que dobram o risco de desenvolver melanoma. Uma visita ao solário aumenta este indicador em 75%. A Agência de Pesquisa do Câncer da OMS classifica os equipamentos de bronzeamento como um "fator de risco aumentado para câncer de pele" e classifica os equipamentos de bronzeamento como cancerígenos.
- Toupeiras. Existem dois tipos de pintas: normais e atípicas. A presença de manchas atípicas (assimétricas, elevadas acima da pele) aumenta o risco de desenvolver melanoma. Além disso, independentemente do tipo de pintas, quanto mais houver, maior será o risco de degeneração em tumor cancerígeno;
- Tipo de pele. Pessoas com pele mais delicada (caracterizada por cabelos e olhos claros) correm maior risco.
- Anamnese. Se você já teve melanoma ou outro tipo de câncer de pele e está curado, o risco de desenvolver a doença novamente aumenta significativamente.
- Imunidade enfraquecida. O impacto negativo de vários factores no sistema imunitário, incluindo quimioterapia, transplante de órgãos, VIH/SIDA e outras condições de imunodeficiência, aumenta a probabilidade de desenvolver melanoma.
A hereditariedade desempenha um papel importante no desenvolvimento do câncer, incluindo o melanoma. Aproximadamente um em cada dez pacientes com melanoma tem um parente próximo que tem ou já teve a doença. Uma forte história familiar inclui melanoma nos pais, irmãos e filhos. Nesse caso, o risco de melanoma aumenta em 50%.
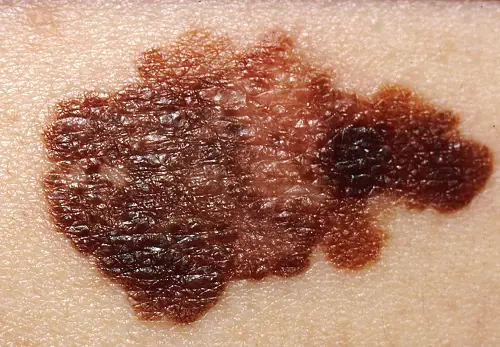
Classificação
Formas clínicas da doença:
- Espalhando-se superficialmente ou superficialmente. É observada em 70% dos pacientes, mais frequentemente em mulheres. Este melanoma é caracterizado por um longo período de crescimento benigno. Ela cresce em camadas mais profundas depois de muito tempo e tem um prognóstico favorável.
- Nodular (nodular). Variante invasiva do tumor. Ele cresce rapidamente profundamente na pele e se parece com uma protuberância redonda e convexa. A pigmentação dessa formação geralmente é preta, com menos frequência do que outros tons escuros, ou não muda nada. Freqüentemente, o melanoma nodular é detectado em idosos nos membros e no tronco.
- Acrolentiginoso. Ela se desenvolve na superfície da pele e posteriormente se aprofunda. Uma característica distintiva é a localização dos sintomas - o tumor ocorre nas palmas das mãos, plantas dos pés ou sob as unhas. Este melanoma aparece com mais frequência em negros e asiáticos.
- Lentiginoso lentiginoso ou maligno. A aparência da neoplasia se assemelha a uma grande marca de nascença plana. Ninhos de melanócitos se formam na camada epitelial, de onde penetram em seu interior. É mais comum em mulheres idosas com mais de 70 anos na face, pescoço e parte posterior dos membros.
- Sem pigmento (acromático). Ocorre muito raramente, em 5% dos casos. As células pigmentares alteradas perdem a capacidade de sintetizar pigmento, de modo que essas formações ficam rosadas ou da cor da pele. O tumor não pigmentado é considerado uma das variedades da forma nodular ou é considerado uma manifestação de metástases na pele.
Sintomas de melanoma na fase inicial
No estágio inicial, o melanoma (ver foto) não difere de uma toupeira comum. Os principais sintomas do início da doença incluem o seguinte:
- A verruga começou a crescer e a sangrar e ficou mais escura;
- A toupeira começou a coçar.
Estes são os principais sintomas que requerem consulta imediata com um oncologista. Além disso, não adie sua visita se o número de toupeiras aumentar repentinamente.
Na fase inicial, a espessura da formação não ultrapassa 1 mm. Uma toupeira que apenas começou a degenerar é praticamente indistinguível de uma toupeira comum. Uma neoplasia maligna já em desenvolvimento pode ter qualquer tamanho e formato, apresentar choro, estar coberta de nódulos e sangrar. O tumor tem consistência densa e geralmente sobe acima da pele. A cor pode ser preta, marrom, azul, cinza. Não é frequente, mas há casos em que a lesão do melanoma não muda de cor e permanece clara, semelhante à hipomelanose comum.
O melanoma pode ocorrer em qualquer área do corpo. No entanto, na maioria das vezes nas mulheres é diagnosticado na parte inferior da perna e nos homens - nas costas. Em pessoas idosas, o tumor está mais frequentemente localizado na face. Em metade dos casos, a formação se desenvolve na pele sã e, nos demais casos, no local dos nevos pigmentados.
O melanoma na íris do olho parece uma mancha escura de formato irregular, a formação subungueal parece uma faixa localizada sob a lâmina ungueal na cutícula.
As formas superficiais tendem a crescer lentamente, enquanto as formas nodulares podem passar por vários estágios de desenvolvimento em poucas semanas.
Quando uma toupeira se torna maligna, podem ser observadas alterações:
- Aumento da pigmentação;
- Cor irregular (presença de vários tons);
- Superfície brilhante da formação;
- Vermelhidão da zona envolvente;
- Bordas borradas da toupeira, bordas irregulares;
- Falta de cabelo;
- A lesão pode ultrapassar 5 mm;
- O aparecimento de pequenos elementos papilomatosos nodulares na área do nevo;
- Comichão e queimação.
À medida que a formação cresce e o estágio passa para um estágio mais grave, um quadro clínico mais pronunciado se desenvolve.
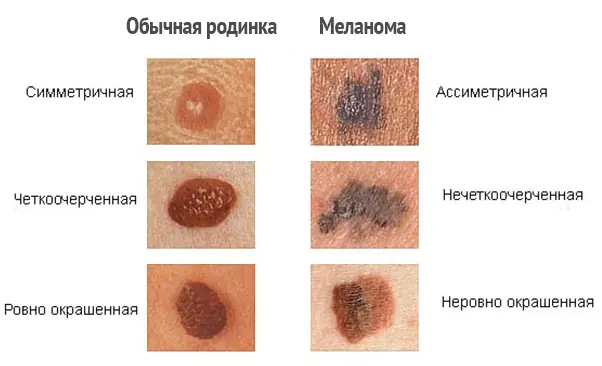
Como distinguir o melanoma?
Para distinguir corretamente o melanoma e perceber os primeiros sinais de malignidade, é necessário distinguir as formações cutâneas, ou seja, saber a diferença entre sardas, pintas e nevos. Infelizmente, até mesmo muitos especialistas confundem essas definições entre si.
| Nome | Descrição |
| Toupeiras | Formações ovais ou redondas, marrom-escuras ou da cor da pele. O diâmetro das toupeiras varia de 0,2 a 1 centímetro. Via de regra, as manchas são planas, mas às vezes podem subir acima do nível da pele. |
| Sardas | Manchas planas, castanhas claras e arredondadas na pele que escurecem ao sol e tornam-se pálidas no inverno. |
| Nevos atípicos ou displásicos | Pintas maiores, com bordas irregulares e coloração irregular. |
| Melanoma maligno | Formações pigmentadas e não pigmentadas na pele, surgindo tanto de forma independente (de novo) quanto na pele alterada (ou seja, de manchas anteriores). O melanoma se desenvolve a partir das células pigmentares (melanócitos) da pele. Crescendo ainda mais, o tumor adquire a capacidade de metastatizar através dos vasos linfáticos e sanguíneos para qualquer parte do corpo. |
Cada formação pigmentada, seja uma pinta antiga ou um novo nevo, em pessoas com mais de 20 a 30 anos de idade deve ser examinada com suspeita de melanoma. Além de exames periódicos por dermatologista e oncologista, estudos adicionais devem ser realizados.
Diagnóstico
A qualidade do tratamento do melanoma e o prognóstico da doença dependem diretamente do diagnóstico precoce da lesão. Para determinar um diagnóstico oncológico, um oncologista realiza um exame visual da área patológica. Um exame detalhado de uma neoplasia maligna é realizado por meio de um dermatoscópio, que é um dispositivo especial para visualizar a patologia de forma ampliada.
Nas clínicas oncológicas modernas, são utilizados dermatoscópios digitais, que permitem visualizar uma neoplasia maligna em uma imagem tridimensional na tela do monitor. Um método adicional eficaz para diagnosticar o melanoma é um exame de sangue para câncer (os marcadores tumorais são proteínas específicas, cuja concentração aumenta com o câncer).
Todos os cânceres passam por uma biópsia na fase final do exame. Os estudos citológicos e histológicos do material biológico retirado do foco primário do câncer permitem estabelecer um diagnóstico final indicando o estágio e a forma da oncologia.
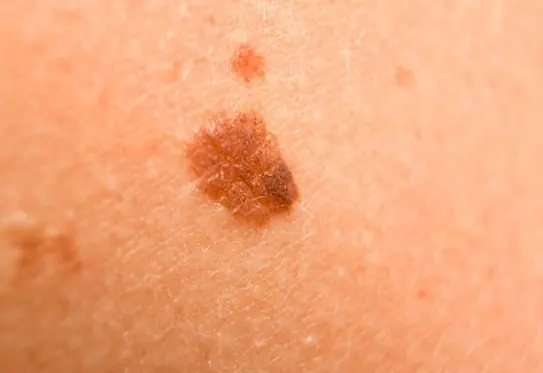
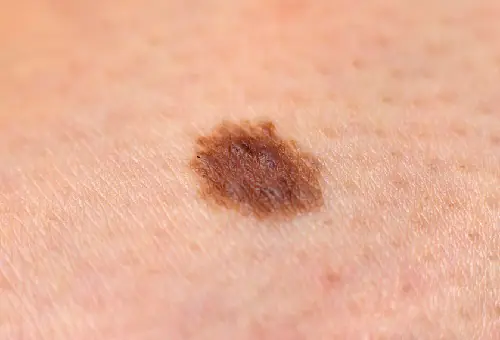
Foto: como é o melanoma
Abaixo estão inúmeras fotos que ajudarão você a entender a aparência do melanoma nos estágios iniciais e também nos mais avançados:
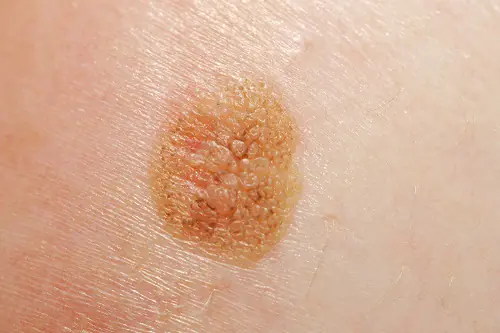
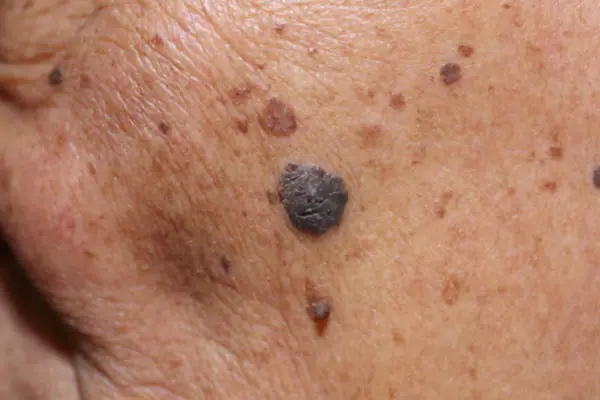
Como tratar o melanoma nos estágios iniciais
O principal método de tratamento para o melanoma em estágio inicial em 2019 é a remoção cirúrgica. Tanto para o tumor primário quanto para o tratamento de recidivas, é realizada a excisão bainha-fascial do tumor. O tumor é removido junto com a área adjacente de pele aparentemente inalterada - dependendo do estágio, a uma distância de 1 cm a 2-3 cm. Junto com o tumor, o tecido subcutâneo é removido até a aponeurose ou fáscia do músculo subjacente, seguido de cirurgia plástica. A remoção da fáscia em si é um assunto controverso e não aceito por alguns autores. Se os gânglios linfáticos forem afetados, sua ressecção é realizada.
Indicações para linfadenectomia regional para melanoma cutâneo primário:
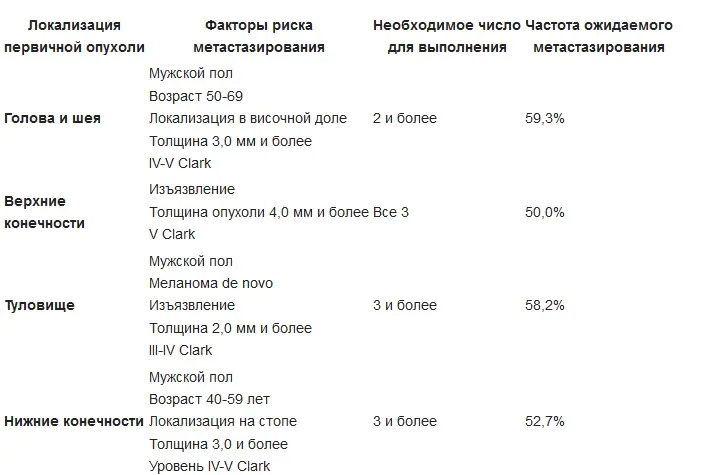
Uma opção de tratamento cirúrgico pode ser a cirurgia de Mohs (Frederick Mohs) - intervenções cirúrgicas sob controle de microscópio, bem como excisão de bainha a laser. A criodestruição do melanoma não é utilizada devido ao fato de que o nível de invasão no tecido subjacente não pode ser determinado com precisão.
Tratamento do melanoma com metástases
Os principais métodos de tratamento do melanoma metastático são a poliquimioterapia, a imunoterapia e a radioterapia, que geralmente são utilizadas em combinação.
Imunoterapia
- Interferon-alfa (IFN-A), interleucina 2 (IL-2) e fator estimulador de colônias de granulócitos-macrófagos (GM-CSF). Um estudo realizado pelo Eastern Cooperative Oncology Group (ECOG) mostrou que o uso de interferon-alfa-2b em doses máximas toleradas proporciona um prolongamento significativo do intervalo livre de doença e da sobrevida global em comparação com nenhuma terapia adjuvante.
- Anticorpos monoclonais. Com a prescrição de imunoterápicos - ipilimumabe e nivolumabe - a pacientes com melanoma nos estágios III e IV, foi possível obter redução tumoral em 58% dos casos, em mais de um terço, nos demais - interromper o crescimento do melanoma por um ano. Os resultados do estudo foram apresentados na reunião anual da Sociedade Americana de Oncologia Clínica de 2015.
- Radioterapia - dose focal total - 4.000...4.500 rad. A dose total ideal é de 10.000 rad. (Protocolos diferentes são diferentes).
- Para generalização do processo é utilizada quimioterapia regional e sistêmica: dacarbazina (DTIC), carmustina (BCNU), lomustina (CCNU), cisplatina, tamoxifeno, ciclofosfamida, etc.
A terapia gênica para melanoma está em pesquisa, visando a introdução de supressores tumorais do gene p53, p16INK4a, inativação da via de sinalização oncogênica - ras, - c-myc, etc.
A pesquisa liderada por Mikhail Nikiforov, do Roswell Park Cancer Institute, está em fase pré-clínica e mostra que a enzima guanosina monofosfato sintase (GMPS) pode desencadear o crescimento do melanoma e se tornar alvo de novos medicamentos contra ele. O papel do GMPS no desenvolvimento e metástase do melanoma já foi estudado. Esta enzima pode ser bloqueada usando o antibiótico de longa data angustmicina A, também conhecido como decoyinine. Descobriu-se que os níveis de GMPS estavam elevados em amostras de metástases de melanoma. Acredita-se que a Angustimina A tenha potencial como terapia direcionada para tumores que abrigam a mutação genética NRASQ61R ou BRAFV600E.
Um novo medicamento, Keytruda, que foi aprovado pela FDA no ano passado para o tratamento do cancro do pulmão metastático, está a ser submetido a mais ensaios clínicos. Nesta fase, o Hospital Estatal de Sheba, em Israel, está a recrutar pacientes para participarem num ensaio clínico do medicamento no tratamento do melanoma. Pacientes estrangeiros também podem participar dos estudos.
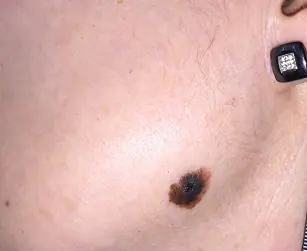
Monitoramento de pacientes
Pacientes que completaram tratamento cirúrgico radical devem ser acompanhados por um oncologista. A observação deve ser feita de acordo com as regras gerais - exames periódicos por médico, com exames ultrassonográficos de controle.
As regras para observação clínica de pacientes com melanoma são as seguintes:
- durante os exames preventivos, exame obrigatório da pele na área do tumor removido;
- palpação obrigatória dos gânglios linfáticos - cervicais, axilares, inguino-femorais;
- exame ultrassonográfico adicional de gânglios linfáticos;
- exame ultrassonográfico de órgãos internos para excluir metástases em órgãos internos;
- Se necessário, são realizadas cintilografia óssea e tomografia computadorizada do cérebro.
Prevenção
A prevenção do melanoma envolve o uso de um creme que proteja contra a radiação ultravioleta e exposição mínima à luz solar direta. Também é necessário praticar regularmente o autoexame. Para responder à questão de quanto tempo as pessoas vivem com melanoma, é necessário entender que depende do estágio, da localização, do tamanho do processo e da atividade do sistema imunológico do corpo.
Previsão
Com melanoma inicial e estágio II sem recidiva, a cura é possível, com recidiva a sobrevida em cinco anos é de aproximadamente 85%, estágio III - 50%, estágio V - até 5%.
">