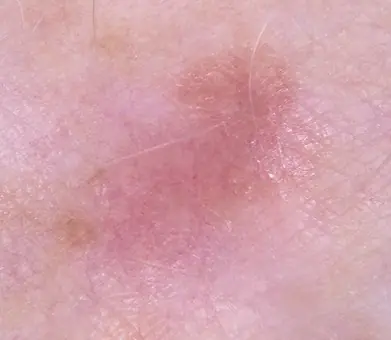
Hautläsionen treten bei Menschen ein Leben lang auf. Es gibt eine große Anzahl aller Arten von Muttermalen, Warzen, Papillomen usw., und alle diese Neoplasien haben einen unterschiedlichen Entstehungsmechanismus. Einige von ihnen gelten als harmlos und können die Gesundheit nicht schädigen. Aber manchmal entstehen Tumoren, die Melanome genannt werden, was bedeutet, dass gesunde Zellen im Körper beginnen, zu Krebszellen zu degenerieren.
Das Auftreten von Krebs im 21. Jahrhundert bereitet Ärzten und Wissenschaftlern auf der ganzen Welt Sorgen. Eine der schrecklichsten Arten dieser Krankheit ist das nicht pigmentierte (amelanotische) Melanom – ein Krebstumor auf der Haut, der im Anfangsstadium sehr schwer zu erkennen ist.
Das amelanotische Melanom kommt deutlich seltener vor als andere Hautkrebsarten. Aufgrund der Farbe, die sich nicht von normaler Haut unterscheidet, ist es schwierig, eine rechtzeitige Diagnose zu stellen.
Charakteristische Merkmale der Entwicklung
Das pigmentlose Melanom ist eine krebsartige Läsion der Epidermis, die durch eine schnelle Entwicklung und Vertiefung in die inneren Hautschichten gekennzeichnet ist. Das amelanotische Melanom zeichnet sich durch einen aggressiven Verlauf und eine schnelle Metastasenausbreitung aus. Die Gründe für ihr Auftreten sind noch nicht vollständig geklärt, als Hauptfaktor gilt jedoch eine Veränderung der DNA-Strukturen von Melanozyten – den Zellen, die das Hautpigment Melanin produzieren. Veränderungen können durch Einwirkung von ultravioletten Strahlen, ein Trauma des Nävus oder schädliche chemische Einwirkungen auf die Haut verursacht werden. Das pigmentlose Melanom ist normalerweise in offenen Bereichen des Körpers lokalisiert: Gesicht, Hals, Schultern und Gliedmaßen.
Diese Art von Neoplasie tritt an der Stelle eines Muttermals, eines Muttermals oder auf unveränderter Haut auf. Ein charakteristisches Merkmal des amelanotischen Melanoms ist die fehlende Pigmentierung des Tumors, was eine rechtzeitige Diagnose erheblich erschwert. Aufgrund der schnellen Ausbreitung von Krebszellen auf hämatogenem und lymphogenem Weg wird die Krankheit oft erst in späten Stadien entdeckt, was den Behandlungsprozess sehr schwierig macht. Die Prognose für ein Leben mit dieser Krankheit ist oft enttäuschend, da zunächst keine sichtbaren Symptome auftreten.
Das erste Anzeichen dafür, dass ein Muttermal zu degenerieren beginnt, ist eine Veränderung seiner Farbe. Dadurch beginnt die übliche braune Farbe eines Nävus aufzuhellen und wird rosa oder fleischfarben. Obwohl es noch viele weitere Symptome gibt, die auf eine Bösartigkeit hinweisen, werden wir sie im Folgenden betrachten.
Eine hervorstehende farblose Formation am Körper sollte von einem Onkologen untersucht werden
Häufige Symptome eines Amelanoms
Langzeitbeobachtungen des Melanoms haben gezeigt, dass diese Erkrankung durch eine Vielzahl von Symptomen gekennzeichnet ist. Im Anfangsstadium der Entwicklung ähnelt ein Amelanom einem Insektenstich.
- asymmetrische Ränder;
- Erhebung über Hautniveau;
- Haarausfall an der Oberfläche des Muttermals;
- von einer homogenen Struktur zu einer klumpigen Struktur wechseln;
- Farbwechsel von dunkel nach hell;
- Vergrößerung des Muttermals;
- Rötung um die Formation;
- das Auftreten von Geschwüren, Peeling, Blutungen;
- das Auftreten eines Knotens an einem dünnen Stiel.
Das Erkennen mindestens eines der oben genannten Symptome ist ein Grund, sofort einen Onkologen aufzusuchen, damit Sie eine Chance auf eine schnelle und vollständige Genesung haben.
Krankheitssymptome nach Stadium
Das Hauptkriterium, anhand dessen das Entwicklungsstadium der Krankheit bestimmt wird, ist die Dicke des Tumors und die Degenerationsrate atypischer Zellen. Je dünner das Melanom ist, desto höher sind die Überlebenschancen des Patienten.
- Bühne 1. Im frühesten Stadium befindet sich das Melanom nur in den oberen Schichten der Dermis, die Dicke des Neoplasmas beträgt weniger als 1 Millimeter und die Konturen sind glatt. In manchen Fällen kann ein farbloses, weiches Papillom an einem dünnen Stiel auftreten. Die Erkennung in diesem Stadium garantiert eine hohe Chance auf Heilung einer Krankheit wie einem Amelanom. Die Überlebensrate beträgt 99 %.
- Stufe 2. Der Tumor befindet sich auch in den oberen Hautschichten, seine Dicke beträgt etwa 1 Millimeter, die Ränder sind rund, die Neubildung ist symmetrisch. Im zweiten Stadium bildet sich auf der Oberfläche des Melanoms ein gestielter Knoten, der durch Gewebekontakt oder mechanische Einwirkung leicht verletzt werden kann. Die Überlebensrate ist immer noch hoch und liegt bei etwa 90 %.
- Stufe 3. Im dritten Stadium kann die Dicke der Formation 4 Millimeter erreichen. Metastasen beginnen sich auf die Wächterlymphknoten auszubreiten. Es treten Schmerzen im betroffenen Bereich und Blutungen auf. Die Lebensprognosen sind deutlich reduziert und liegen in diesem Stadium unter 50 %.
- Stufe 4. Die Dicke der Formation beträgt bereits mehr als 4 Millimeter. Metastasen breiten sich aktiv im ganzen Körper aus und befallen so wichtige Organe wie Lunge, Leber, Nieren, Gehirn und Skelettsystem. In diesem Stadium ist die Prognose äußerst ungünstig, in 99 % der Fälle tritt der Tod ein.
Eine farblose Formation mit lockerer Oberfläche kann ein Melanom sein
Die rechtzeitige Diagnose eines nicht pigmentierten Melanoms und die richtige Therapie sind der Schlüssel zu einer schnellen Genesung. Wird die Erkrankung bereits in einem frühen Entwicklungsstadium erkannt, kann sie in den meisten Fällen erfolgreich behandelt werden. Ein Foto des Anfangsstadiums eines nicht pigmentierten Melanoms hilft Ihnen, das Vorhandensein eines Tumors festzustellen und Zeit zu haben, einen Onkologen zu kontaktieren, bevor irreversible Prozesse auftreten. Führen Sie regelmäßig Selbstuntersuchungen durch und suchen Sie bei Bedarf sofort einen Arzt auf.
Typischerweise entwickelt sich ein Melanom in 50–70 % der Fälle aus einem Muttermal zu einem bösartigen Tumor. Ein nicht pigmentiertes Neoplasma ist durch das Auftreten weißer Tuberkel gekennzeichnet, deren Größe langsam zunimmt. Die Beulen werden uneben, dicht und ähneln einem Insektenstich.
Dann beginnt das Melanom im fortgeschrittenen Stadium zu jucken, zu jucken, Beschwerden zu verursachen und schließlich unerträglich schmerzhaft zu werden. Im späteren Stadium blutet es und riecht unangenehm. Dies ist ein gefährliches Symptom.
Der ABCDE-Sehtest wird durchgeführt, um die ersten Symptome eines Melanoms festzustellen.
- A – Asymmetrie in der Form. Verdächtige Flecken, Knötchen und Muttermale scheinen gezackte Ränder zu haben.
- B – verschwommene Ränder und gezackte Kanten.
- C – die Farbe eines Muttermals oder einer melanomähnlichen Neubildung ist ungleichmäßig und verändert sich im Laufe der Zeit.
- D – Größe. Bösartige Neubildungen überschreiten 6 mm und wachsen allmählich.
- E – Entwicklung. Wenn sich der Zustand des Patienten verschlechtert, verändert sich der Tumor, er beginnt zu jucken, zu schmerzen und zu bluten.
Bei verdächtigen Symptomen ist es wichtig, rechtzeitig einen Dermatologen oder Onkologen aufzusuchen und die richtige Behandlungsoption zu entwickeln.
Typen und Formen
Diese ungewöhnliche, seltene Art von Krankheit kommt in verschiedenen Arten und Formen vor. Das amelanotische Melanom ist heimtückisch, getarnt und nicht so leicht zu erkennen.

- Knoten gelten als äußerst gefährlich; zunächst bildet sich eine Erhebung, ein kleiner Knoten, der schnell zu wachsen beginnt und sich über die Haut erhebt. Es metastasiert fast augenblicklich und das Behandlungsergebnis ist ungünstig. Betroffen sind vor allem ältere Menschen.
- Akral. Die Tarnung dauert lange und sieht aus wie ein Fleck mit unscharfen Grenzen. Das akrale Melanom betrifft dunkelhäutige Menschen und die Überlebensprognose ist am günstigsten.
- Spindelzelle. Erscheint in Form einer Kuppel, die sich auf der Haut der Arme, Beine, des Halses und des Kopfes erhebt. Das Ergebnis ist günstig, wenn es im Frühstadium erkannt wird.
- Epitheloidzelle. Der häufigste Typ. Onkologen diagnostizieren in 70 % der Fälle zunächst einen gutartigen Tumor. Dann kann es bösartig mutieren, tiefer wachsen und Metastasen bilden.
Wie man ein amelanotisches Melanom im Frühstadium erkennt
Ein apigmentierter Tumor ist schwer zu diagnostizieren, hat ein atypisches Aussehen, ist weiß und nicht pigmentiert.
Ein heller Tumor tritt in den frühen Stadien seines Verlaufs auf, wenn die Krankheit visuell festgestellt wird und verdächtige Erhebungen auf der Haut auftreten. Außerdem entstehen achromatische Melanome aus Muttermalen und Warzen und können an jedem Körperteil auftreten. Für einen Onkologen ist es schwierig, aus einer großen Anzahl von Nävi zu identifizieren, welche Tumore zur Biopsie und Untersuchung geschickt werden sollen.
Die wichtigsten Warnzeichen bei der Erstuntersuchung der Haut:
- Das Auftreten einer ungewöhnlichen Erhebung anstelle einer flachen Stelle.
- Warzen und Nävi beginnen ohne Grund an Größe zuzunehmen.
- Die Grenzen des Neoplasmas verschwimmen und verlieren ihre Farbe.
Für eine Person ist es schwierig, diese Art von klarzelligem Krebs selbst zu bestimmen; es ist besser, den Rat eines Spezialisten einzuholen.
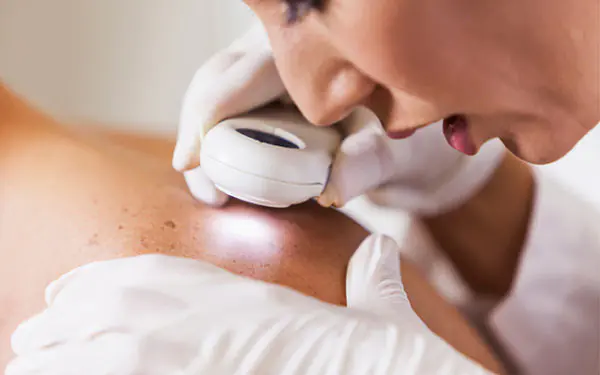
Eine beliebte Methode zur Diagnose des Anfangsstadiums der Krankheit ist die Dermatoskopie, bei der eine verdächtige Zelle mit polarisiertem Licht auf einem tragbaren Gerät untersucht wird.
Der Onkologe interessiert sich für den Zeitpunkt der Erkennung von Gesundheitsproblemen, erblichen und genetischen Faktoren. Nach Durchführung aller Tests stellt der Arzt eine Diagnose, bestimmt das Stadium und die Schwere der Erkrankung und verschreibt eine Behandlung.
Lokalisierungszone
Das pigmentlose Melanom kann überall am menschlichen Körper auftreten, vor allem aber an den Stellen, die durch äußere aggressive Faktoren beeinflusst werden:
Stufen
In der Onkologie gibt es 4 Stadien, in denen der achromatische Melanomtyp auftritt:
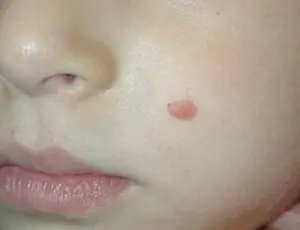
- Das erste Stadium ist durch das Auftreten schmerzloser, bis zu 1 mm großer Klumpen ohne Pigment gekennzeichnet. Dies ist die Anfangsphase.
- Im zweiten Stadium verdickt sich der Tuberkel, beginnt tiefer in die Haut hineinzuwachsen und wird größer als 2 mm, es treten jedoch keine Metastasen auf.
- Im dritten Stadium beginnt das Lymphsystem betroffen zu sein, die Lymphknoten beginnen anzuschwellen und das Neoplasma selbst juckt, blutet und schmerzt. Es kommt zu einer Schädigung benachbarter Gewebe. Durch die Operation können Sie den Tumor zusammen mit dem angrenzenden Hautbereich innerhalb eines Zentimeters entfernen.
- Im vierten Stadium treten bereits Metastasen auf, der bösartige Nävus wächst auf bis zu drei Zentimeter. Es wird mit Wucherungen und Geschwüren bedeckt und kann schwarz werden. Die Überlebensrate liegt in diesem Stadium praktisch bei Null: Metastasen breiten sich schnell aus, insbesondere wenn die Krankheit erst im letzten Stadium erkannt wird.
Daher ist ein Besuch beim Onkodermatologen verordnet, damit die Krankheit nicht in fortgeschrittener Form erkannt wird.
Behandlung
Der Onkologe identifiziert das Stadium der Erkrankung und verschreibt nach Diagnose, Biopsie und Histologie die Behandlung.
Zunächst wird eine Operation durchgeführt und der Tumor selbst sowie die gesunde Haut um ihn herum entfernt. Wird die Erkrankung erst in einem späten Stadium erkannt und ist das Lymphsystem betroffen, werden die entzündeten Lymphknoten entfernt.
Anschließend wird eine Strahlentherapie verordnet, um den von Metastasen betroffenen Bereich zu bestrahlen. Um den unaufhaltsamen Ausbreitungsprozess der Metastasierung auf Gehirn und Knochen zu stoppen, wird auch eine Chemotherapie verordnet. Im letzten Stadium ist es selbst mit Hilfe einer aggressiven Chemotherapie schwierig, die Krankheit vollständig zu heilen, da die Gefahr von Rückfällen besteht. Im Anfangsstadium beträgt die Wahrscheinlichkeit eines positiven Verlaufs und die Prognose einer vollständigen Genesung innerhalb von fünf Jahren 85 %, im Spätstadium beträgt die Chance nur noch 5 %.
Verhütung
Vorbeugende Maßnahmen helfen, die Entstehung eines bösartigen Tumors zu verhindern:
- Tragen Sie Sonnenschutzmittel auf und bedecken Sie nackte Hautpartien in der sengenden Sonne. Nehmen Sie kein Sonnenbad zu gefährlichen Zeiten, wenn die Sonne ihren Höhepunkt erreicht.
- Benutzen Sie Produkte mit einem hohen Lichtschutzfaktor, auch wenn es draußen bewölkt ist.
- Besuchen Sie das Solarium nicht oft.
- Führen Sie eine Selbstdiagnose durch und untersuchen Sie Muttermale selbst auf die Ursache für Veränderungen in Form, Größe und Farbe.
Vorbehaltlich vorbeugender Maßnahmen und der richtigen Behandlung durch qualifizierte Fachkräfte kann die Krankheit im Frühstadium mit einem hohen Prozentsatz positiver Ergebnisse geheilt werden.

Das Melanom gilt als einer der heimtückischsten bösartigen Tumoren des Menschen, dessen Morbidität und Mortalität von Jahr zu Jahr stetig zunimmt.
Sie sprechen im Fernsehen darüber, schreiben in Zeitschriften und im Internet. Das Interesse der einfachen Bevölkerung ist darauf zurückzuführen, dass der Tumor zunehmend bei Bewohnern verschiedener Länder entdeckt wird und die Zahl der Todesfälle trotz intensiver Behandlung immer noch hoch ist.
In der Prävalenz hinkt das Melanom laut verschiedenen Quellen mit 1,5 bis 3 % den epithelialen Hauttumoren (Plattenepithelkarzinom, Basalzellkarzinom etc.) deutlich hinterher, ist aber deutlich gefährlicher. In den 50 Jahren des letzten Jahrhunderts stieg die Inzidenz um 600 %. Diese Zahl reicht aus, um ernsthafte Angst vor der Krankheit zu haben und nach Ursachen und Behandlungsmethoden zu suchen.
Was ist das?
Das Melanom ist eine Krebsart, die Melanozyten befällt – Pigmentzellen in der menschlichen Haut. Die Krankheit birgt ein hohes Risiko einer schnellen Metastasierung, die zur Entwicklung schwerer Komplikationen und in schweren Fällen zum Tod des Patienten führt. Jedes Jahr werden in den Vereinigten Staaten etwa 50.000 neue Melanomfälle registriert.
Das Melanom ist anfälliger für weißhäutige ältere Menschen (55–70 Jahre), aber auch junge Menschen über 30 sind gefährdet, daran zu erkranken. In fast allen Fällen gehen dem Tumor Veränderungen in Form von Altersflecken, Muttermalen, Dermatitis und anderen Krebsvorstufen voraus. Melanome werden oft im metastasierten Stadium entdeckt, aber selbst eine rechtzeitige Diagnose lässt aufgrund der extremen Bösartigkeit des Neoplasmas oft keine Chance auf ein günstiges Ergebnis.
Das erste Bindeglied zur rechtzeitigen Diagnose der Erkrankung ist der Patient selbst, da Melanome meist an offenen, sichtbaren Hautstellen auftreten. Dies ist wichtig, da die frühzeitige Erkennung und Diagnose von Melanomen eine schnelle Heilung mit minimalem chirurgischen Eingriff gewährleistet.
Epidemiologie
Nach Angaben der WHO wurden im Jahr 2000 weltweit mehr als 200.000 Melanomfälle diagnostiziert und es kam zu 65.000 melanombedingten Todesfällen.
Im Zeitraum von 1998 bis 2008 betrug der Anstieg der Melanominzidenz in der Russischen Föderation 38,17 %, und die standardisierte Inzidenzrate stieg von 4,04 auf 5,46 pro 100.000 Einwohner. Im Jahr 2008 belief sich die Zahl der Neuerkrankungen an Hautmelanomen in der Russischen Föderation auf 7.744 Personen. Die Sterblichkeitsrate aufgrund von Melanomen in der Russischen Föderation betrug im Jahr 2008 3159 Menschen, und die standardisierte Sterblichkeitsrate betrug 2,23 Menschen pro 100.000 Einwohner. Das Durchschnittsalter der Melanompatienten, bei denen 2008 in der Russischen Föderation zum ersten Mal in ihrem Leben eine Diagnose gestellt wurde, betrug 58,7 Jahre. Die höchste Inzidenz wurde im Alter von 75–84 Jahren beobachtet.
Im Jahr 2005 wurden in den Vereinigten Staaten 59.580 neue Fälle von Melanomen und 7.700 Todesfälle aufgrund dieses Tumors registriert. Das SEER-Programm (The Surveillance, Epidemiology, and End Results) stellt fest, dass die Melanominzidenz von 1950 bis 2000 um 600 % gestiegen ist.
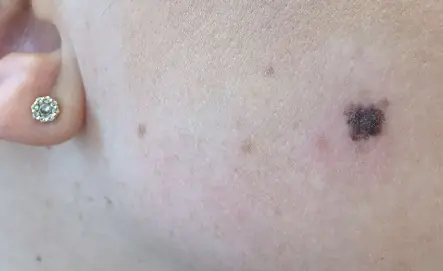
Ursachen der Melanomentwicklung
Der Grund für die Entstehung eines Melanoms im Anfangsstadium ist die Degeneration von Melanozyten zu bösartigen Zellen.
Die wichtigste Theorie, die diesen Prozess erklärt, ist die Molekulargenetik. Im DNA-Molekül der Pigmentzelle treten Defekte auf. Darüber hinaus kommt es unter dem Einfluss provozierender Faktoren zu einer Genmutation, die mit einer Veränderung der Anzahl der Gene, einer Störung der Integrität der Chromosomen oder ihrer Neuanordnung einhergeht. Die veränderten Zellen erlangen die Fähigkeit, sich unbegrenzt zu teilen, wodurch der Tumor an Größe zunimmt und Metastasen bildet. Diese Störungen können unter dem Einfluss ungünstiger Faktoren innerer und äußerer Eigenschaften oder einer Kombination davon auftreten.
Ursachen und Risikofaktoren:
- Längere Sonneneinstrahlung. Die Einwirkung von ultravioletter Strahlung, auch in Solarien, kann zur Entwicklung eines Melanoms führen. Übermäßige Sonneneinstrahlung im Kindesalter erhöht das Krankheitsrisiko deutlich. Bewohner von Regionen mit erhöhter Sonnenaktivität (Florida, Hawaii und Australien) sind anfälliger für Hautkrebs. Verbrennungen durch längere Sonneneinstrahlung erhöhen das Risiko, an einem Melanom zu erkranken, um mehr als das Doppelte. Ein Besuch im Solarium erhöht diesen Indikator um 75 %. Die Krebsforschungsagentur der WHO stuft Bräunungsgeräte als „erhöhten Risikofaktor für Hautkrebs“ ein und stuft Bräunungsgeräte als krebserregend ein.
- Maulwürfe. Es gibt zwei Arten von Muttermalen: normale und atypische. Das Vorhandensein atypischer (asymmetrischer, über die Haut erhabener) Muttermale erhöht das Risiko, ein Melanom zu entwickeln. Unabhängig von der Art der Muttermale gilt: Je mehr es gibt, desto höher ist das Risiko einer Degeneration zu einem Krebstumor.
- Hauttyp. Menschen mit empfindlicherer Haut (gekennzeichnet durch helle Haare und Augenfarbe) sind einem erhöhten Risiko ausgesetzt.
- Anamnese. Wenn Sie bereits an einem Melanom oder einer anderen Hautkrebsart erkrankt sind und geheilt werden, erhöht sich Ihr Risiko, erneut an der Krankheit zu erkranken, deutlich.
- Geschwächte Immunität. Die negativen Auswirkungen verschiedener Faktoren auf das Immunsystem, darunter Chemotherapie, Organtransplantation, HIV/AIDS und andere Immunschwächeerkrankungen, erhöhen die Wahrscheinlichkeit, ein Melanom zu entwickeln.
Vererbung spielt eine wichtige Rolle bei der Entstehung von Krebs, einschließlich Melanomen. Ungefähr jeder zehnte Patient mit Melanom hat einen nahen Verwandten, der die Krankheit hat oder hatte. Eine starke Familienanamnese umfasst Melanome bei Eltern, Geschwistern und Kindern. In diesem Fall steigt das Melanomrisiko um 50 %.
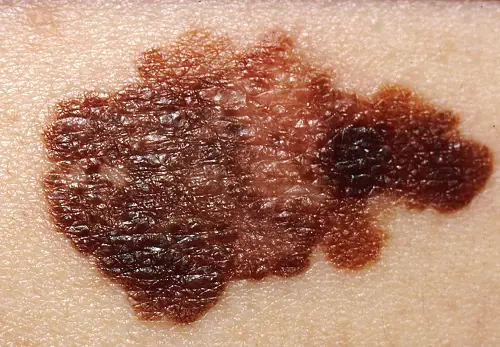
Einstufung
Klinische Formen der Krankheit:
- Oberflächlich ausbreitend oder oberflächlich. Es wird bei 70 % der Patienten beobachtet, häufiger bei Frauen. Dieses Melanom zeichnet sich durch eine lange Periode gutartigen Wachstums aus. Es wächst nach längerer Zeit in tiefere Schichten hinein und hat eine günstige Prognose.
- Knotenförmig (knotig). Invasive Variante des Tumors. Es wächst schnell tief in die Haut ein und sieht aus wie eine konvexe runde Beule. Die Pigmentierung einer solchen Formation ist normalerweise schwarz, seltener als bei anderen dunklen Farbtönen oder verändert sich überhaupt nicht. Bei älteren Menschen wird häufig ein knotiges Melanom an den Gliedmaßen und am Rumpf festgestellt.
- Akrolentiginös. Es entwickelt sich an der Hautoberfläche und wächst später tiefer. Eine Besonderheit ist die Lokalisierung der Symptome – der Tumor tritt an den Handflächen, Fußsohlen oder unter den Nägeln auf. Dieses Melanom tritt häufiger bei Schwarzen und Asiaten auf.
- Lentiginöse oder bösartige Lentigo. Das Neoplasma ähnelt im Aussehen einem großen flachen Muttermal. In der Epithelschicht bilden sich Melanozytennester, von wo aus sie in das Innere eindringen. Es kommt häufiger bei älteren Frauen über 70 Jahren im Gesicht, am Hals und an der Rückseite der Gliedmaßen vor.
- Pigmentlos (achromatisch). Es kommt recht selten vor, in 5 % der Fälle. Veränderte Pigmentzellen verlieren die Fähigkeit, Pigmente zu synthetisieren, sodass diese Formationen rosa oder fleischfarben sind. Ein nicht pigmentierter Tumor gilt als eine der Varianten der Knotenform oder gilt als Manifestation von Metastasen auf der Haut.
Symptome eines Melanoms im Anfangsstadium
Im Anfangsstadium unterscheidet sich das Melanom (siehe Foto) nicht von einem gewöhnlichen Muttermal. Zu den Hauptsymptomen des Ausbruchs der Krankheit gehören die folgenden:
- Das Muttermal begann zu wachsen und zu bluten und wurde dunkler;
- Der Leberfleck begann zu jucken.
Dies sind die Hauptsymptome, die eine sofortige Konsultation eines Onkologen erfordern. Verschieben Sie Ihren Besuch auch nicht, wenn die Anzahl der Muttermale plötzlich stark ansteigt.
Im Anfangsstadium beträgt die Dicke der Formation nicht mehr als 1 mm. Ein Maulwurf, der gerade zu degenerieren beginnt, ist von einem gewöhnlichen Maulwurf praktisch nicht zu unterscheiden. Eine sich bereits entwickelnde bösartige Neubildung kann jede Größe und Form haben, nässend, mit Knoten bedeckt und blutend sein. Der Tumor hat eine dichte Konsistenz und ragt oft über die Haut hinaus. Die Farbe kann schwarz, braun, blau, grau sein. Nicht oft, aber es gibt Fälle, in denen eine Melanomläsion ihre Farbe nicht ändert und hell bleibt, ähnlich wie bei einer gewöhnlichen Hypomelanose.
Melanome können in jedem Bereich des Körpers auftreten. Am häufigsten wird es jedoch bei Frauen am Unterschenkel und bei Männern am Rücken diagnostiziert. Bei älteren Menschen ist der Tumor häufiger im Gesicht lokalisiert. In der Hälfte der Fälle entwickelt sich die Bildung auf gesunder Haut und in den übrigen Fällen an der Stelle pigmentierter Nävi.
Das Melanom auf der Iris des Auges sieht aus wie ein dunkler, unregelmäßig geformter Fleck; die subunguale Formation sieht aus wie ein Streifen, der sich unter der Nagelplatte auf der Nagelhaut befindet.
Oberflächliche Formen neigen dazu, langsam zu wachsen, während knotige Formen innerhalb weniger Wochen mehrere Entwicklungsstadien durchlaufen können.
Wenn ein Muttermal bösartig wird, können Veränderungen beobachtet werden:
- Erhöhte Pigmentierung;
- Ungleichmäßige Farbe (Vorhandensein mehrerer Farbtöne);
- Glänzende Oberfläche der Formation;
- Rötung der Umgebung;
- Unscharfe Ränder des Muttermals, gezackte Ränder;
- Mangel an Haaren;
- Die Läsion kann 5 mm überschreiten;
- Das Auftreten knotiger kleiner papillomatöser Elemente im Bereich des Nävus;
- Juckreiz und Brennen.
Wenn die Formation wächst und das Stadium zu einem ernsteren Stadium übergeht, entwickelt sich ein ausgeprägteres Krankheitsbild.
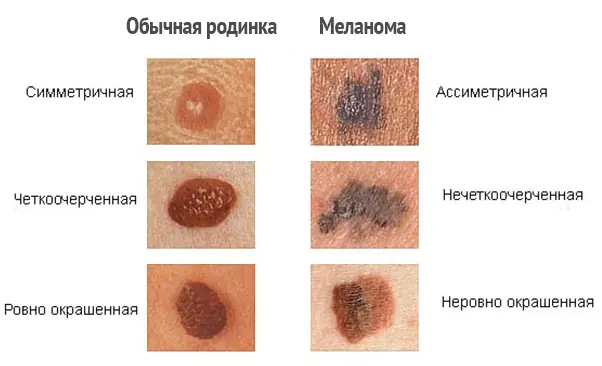
Wie erkennt man ein Melanom?
Um ein Melanom richtig zu unterscheiden und die ersten Anzeichen einer bösartigen Erkrankung zu erkennen, ist es notwendig, Hautformationen zu unterscheiden, also den Unterschied zwischen Sommersprossen, Muttermalen und Nävi zu kennen. Leider verwechseln selbst viele Experten diese Definitionen miteinander.
| Name | Beschreibung |
| Maulwürfe | Ovale oder runde Formationen, dunkelbraun oder fleischfarben. Der Durchmesser der Muttermale variiert zwischen 0,2 und 1 Zentimeter. Muttermale sind in der Regel flach, manchmal können sie jedoch über das Hautniveau hinausragen. |
| Sommersprossen | Flache, hellbraune, abgerundete Flecken auf der Haut, die in der Sonne dunkler werden und im Winter blass werden. |
| Atypische oder dysplastische Nävi | Größere Muttermale mit unebenen Rändern und ungleichmäßiger Färbung. |
| Bösartiges Melanom | Pigmentierte und nicht pigmentierte Formationen auf der Haut, die sowohl unabhängig (de novo) als auch auf veränderter Haut (d. h. aus früheren Muttermalen) entstehen. Melanome entstehen aus den Pigmentzellen (Melanozyten) der Haut. Wenn der Tumor tiefer wächst, erlangt er die Fähigkeit, über die Lymph- und Blutgefäße in jeden Teil des Körpers zu metastasieren. |
Jede Pigmentbildung, sei es ein altes Muttermal oder ein neuer Nävus, bei Menschen über 20–30 Jahren sollte bei Verdacht auf ein Melanom untersucht werden. Neben regelmäßigen Untersuchungen durch einen Dermatologen und Onkologen sollten zusätzliche Untersuchungen durchgeführt werden.
Diagnose
Die Qualität der Melanombehandlung und die Prognose der Erkrankung hängen direkt von der frühzeitigen Diagnose der Läsion ab. Um eine onkologische Diagnose zu stellen, führt ein Onkologe eine visuelle Untersuchung des pathologischen Bereichs durch. Eine detaillierte Untersuchung einer bösartigen Neubildung erfolgt mit einem Dermatoskop, einem speziellen Gerät zur vergrößerten Betrachtung der Pathologie.
In modernen onkologischen Kliniken werden digitale Dermatoskope eingesetzt, die es ermöglichen, eine bösartige Neubildung in einem dreidimensionalen Bild auf einem Monitorbildschirm zu betrachten. Eine wirksame zusätzliche Methode zur Diagnose eines Melanoms ist eine Blutuntersuchung auf Krebs (Tumormarker sind spezifische Proteine, deren Konzentration bei Krebs zunimmt).
Bei allen Krebsarten wird im letzten Stadium der Untersuchung eine Biopsie durchgeführt. Zytologische und histologische Untersuchungen von biologischem Material aus dem primären Krebsherd ermöglichen die Erstellung einer endgültigen Diagnose, die das Stadium und die Form der Onkologie angibt.
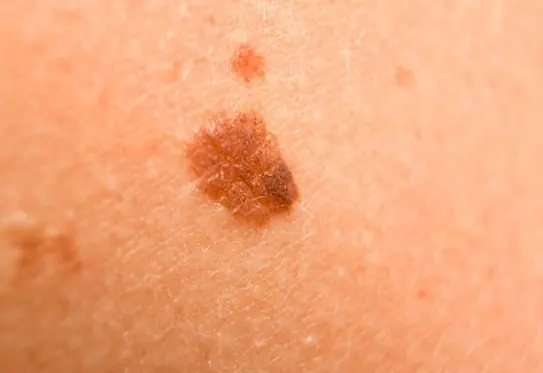
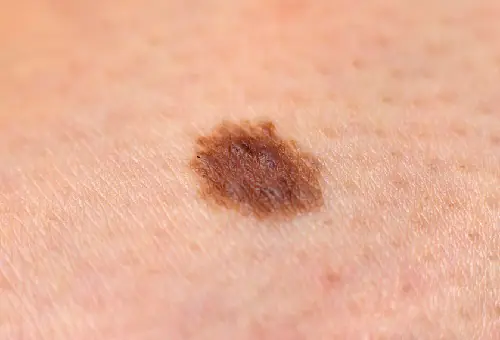
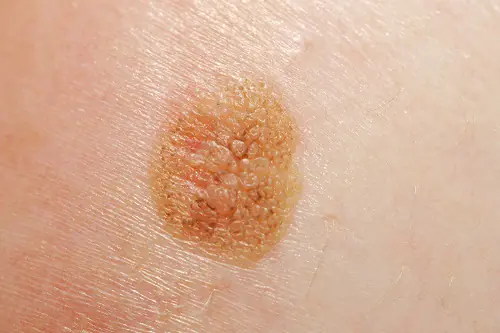
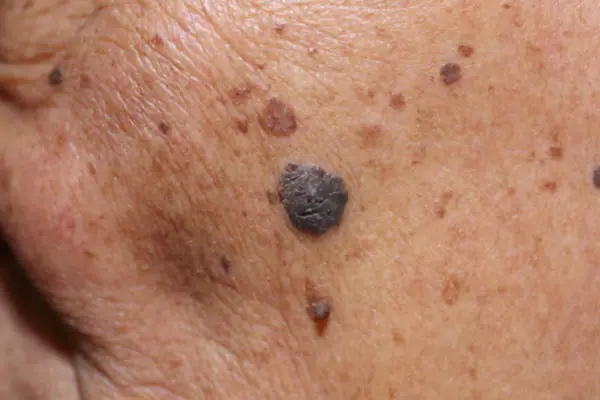
Foto: Wie ein Melanom aussieht
Nachfolgend finden Sie zahlreiche Fotos, die Ihnen helfen zu verstehen, wie ein Melanom im Anfangsstadium sowie im fortgeschrittenen Stadium aussieht:
Wie man Melanome im Frühstadium behandelt
Die wichtigste Behandlungsmethode für Melanome im Frühstadium ist im Jahr 2019 die chirurgische Entfernung. Sowohl beim Primärtumor als auch zur Behandlung von Rezidiven wird eine scheidefasziale Entfernung des Tumors durchgeführt. Der Tumor wird zusammen mit dem angrenzenden Bereich scheinbar unveränderter Haut entfernt – je nach Stadium im Abstand von 1 cm bis 2-3 cm. Zusammen mit dem Tumor wird das Unterhautgewebe bis zur Aponeurose oder Faszie des entfernt darunter liegender Muskel, gefolgt von einer plastischen Operation. Die Entfernung der Faszie selbst ist ein kontroverses Thema und wird von einigen Autoren nicht akzeptiert. Wenn Lymphknoten betroffen sind, wird deren Resektion durchgeführt.
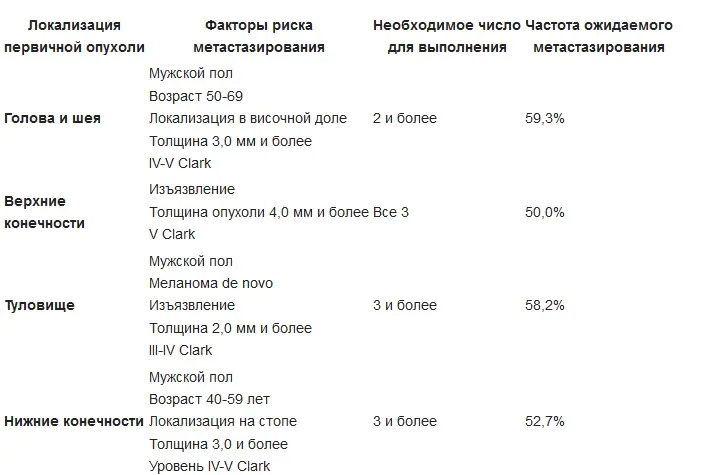
Indikationen für eine regionale Lymphadenektomie bei primär kutanem Melanom:
Eine Option für eine chirurgische Behandlung kann die Mohs-Chirurgie (Frederick Mohs) sein – chirurgische Eingriffe unter der Kontrolle eines Mikroskops sowie die Laserscheideentfernung. Die Kryodestruktion von Melanomen wird nicht angewendet, da der Grad der Invasion in das darunter liegende Gewebe nicht genau bestimmt werden kann.
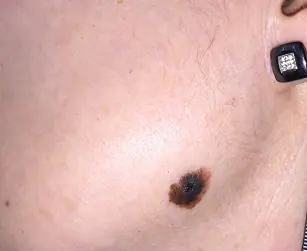
Behandlung von Melanomen mit Metastasen
Die wichtigsten Methoden zur Behandlung des metastasierten Melanoms sind Polychemotherapie, Immuntherapie und Strahlentherapie, die meist in Kombination eingesetzt werden.
Immuntherapie
- Interferon-alpha (IFN-A), Interleukin 2 (IL-2) und Granulozyten-Makrophagen-Kolonie-stimulierender Faktor (GM-CSF). Eine von der Eastern Cooperative Oncology Group (ECOG) durchgeführte Studie zeigte, dass die Verwendung von Interferon-alpha-2b in maximal verträglichen Dosen im Vergleich zu keiner adjuvanten Therapie zu einer signifikanten Verlängerung des krankheitsfreien Intervalls und des Gesamtüberlebens führt.
- Monoklonale Antikörper. Durch die Verschreibung von Immuntherapeutika – Ipilimumab und Nivolumab – an Patienten mit Melanomen im Stadium III und IV konnte in 58 % der Fälle eine Tumorreduktion erreicht werden, in den übrigen Fällen um mehr als ein Drittel – um das Melanomwachstum für a zu stoppen Jahr. Die Studienergebnisse wurden auf der Jahrestagung 2015 der American Society of Clinical Oncology vorgestellt.
- Strahlentherapie – Gesamtfokaldosis – 4000...4500 rad. Die optimale Gesamtdosis beträgt 10.000 rad. (Verschiedene Protokolle sind unterschiedlich).
- Zur Generalisierung des Prozesses werden regionale und systemische Chemotherapien eingesetzt: Dacarbazin (DTIC), Carmustin (BCNU), Lomustin (CCNU), Cisplatin, Tamoxifen, Cyclophosphamid usw.
Die Gentherapie für Melanome wird derzeit erforscht und zielt auf die Einführung der Tumorsuppressoren p53-Gen, p16INK4a, Inaktivierung des onkogenen Signalwegs – ras, – c-myc usw. ab.
Die von Mikhail Nikiforov vom Roswell Park Cancer Institute geleitete Forschung befindet sich im präklinischen Stadium und zeigt, dass das Enzym Guanosinmonophosphatsynthase (GMPS) das Wachstum von Melanomen auslösen und ein Angriffspunkt für neue Medikamente dagegen werden könnte. Die Rolle von GMPS bei der Entstehung und Metastasierung von Melanomen wurde nun untersucht. Dieses Enzym kann mit dem seit langem bekannten Antibiotikum Angustmycin A, auch Decoyinin genannt, blockiert werden. Es wurde festgestellt, dass die GMPS-Werte in Melanommetastasenproben erhöht waren. Man geht davon aus, dass Angustimin A Potenzial als gezielte Therapie für Tumore hat, die die Genmutation NRASQ61R oder BRAFV600E tragen.
Ein neues Medikament, Keytruda, das letztes Jahr von der FDA zur Behandlung von metastasiertem Lungenkrebs zugelassen wurde, wird derzeit weiteren klinischen Studien unterzogen. Derzeit rekrutiert das Sheba State Hospital in Israel Patienten für die Teilnahme an einer klinischen Studie mit dem Medikament zur Behandlung von Melanomen. Auch ausländische Patienten können an den Studien teilnehmen.
Patientenüberwachung
Patienten, die eine radikale chirurgische Behandlung abgeschlossen haben, sollten von einem Onkologen weiterbeobachtet werden. Die Beobachtung sollte nach den allgemeinen Regeln erfolgen – regelmäßige Untersuchungen durch einen Arzt, mit Kontroll-Ultraschalluntersuchungen.
Die Regeln für die klinische Beobachtung von Patienten mit Melanom lauten wie folgt:
- bei Vorsorgeuntersuchungen obligatorische Untersuchung der Haut im Bereich des entfernten Tumors;
- obligatorische Palpation der Lymphknoten – Hals-, Achsel-, Leisten-Oberschenkelknoten;
- zusätzliche Ultraschalluntersuchung der Lymphknoten;
- Ultraschalluntersuchung innerer Organe zum Ausschluss von Metastasen in innere Organe;
- Bei Bedarf werden eine Knochenszintigraphie und eine Computertomographie des Gehirns durchgeführt.
Verhütung
Zur Melanomprävention gehört die Verwendung einer Creme, die vor ultravioletter Strahlung schützt, und eine minimale direkte Sonneneinstrahlung. Es ist auch notwendig, sich regelmäßig einer Selbstprüfung zu unterziehen. Um die Frage zu beantworten, wie lange Menschen mit Melanomen leben, muss man verstehen, dass dies vom Stadium, dem Ort, der Größe des Prozesses und der Aktivität des körpereigenen Immunsystems abhängt.
Vorhersage
Bei Melanomen im Anfangs- und Stadium II ohne Rückfall ist eine Heilung möglich; bei einem Rückfall beträgt die Fünf-Jahres-Überlebensrate etwa 85 %, im Stadium III - 50 %, im Stadium V - bis zu 5 %.
">