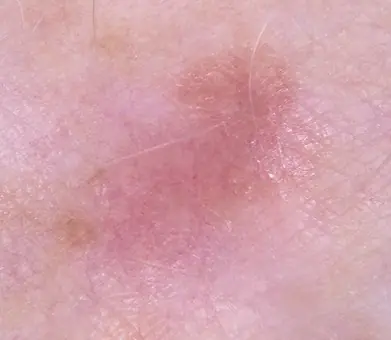
Οι δερματικές βλάβες εμφανίζονται στους ανθρώπους σε όλη τη διάρκεια της ζωής τους. Υπάρχει ένας τεράστιος αριθμός από κάθε είδους κρεατοελιές, κονδυλώματα, θηλώματα κ.λπ., και όλα αυτά τα νεοπλάσματα έχουν διαφορετικό μηχανισμό εμφάνισης. Ορισμένα από αυτά θεωρούνται καλοήθη και δεν είναι ικανά να προκαλέσουν βλάβη στην υγεία. Αλλά μερικές φορές εμφανίζονται όγκοι που ονομάζονται μελάνωμα, που σημαίνει ότι τα υγιή κύτταρα στο σώμα έχουν αρχίσει να εκφυλίζονται σε καρκινικά.
Η συχνότητα του καρκίνου στον 21ο αιώνα ανησυχεί γιατρούς και επιστήμονες σε όλο τον κόσμο. Ένας από τους πιο τρομερούς τύπους αυτής της ασθένειας είναι το μη χρωματισμένο (αμελανωτικό) μελάνωμα - ένας καρκινικός όγκος στο δέρμα, ο οποίος είναι πολύ δύσκολο να αναγνωριστεί στα πρώτα στάδια.
Το αμελανωτικό μελάνωμα είναι πολύ λιγότερο κοινό από άλλους τύπους καρκίνου του δέρματος. Είναι δύσκολο να διαγνωστεί έγκαιρα, λόγω του χρώματός του, το οποίο δεν διαφέρει από το συνηθισμένο δέρμα.
Χαρακτηριστικά γνωρίσματα ανάπτυξης
Το μελάνωμα χωρίς χρωστική ουσία είναι μια καρκινική βλάβη της επιδερμίδας, η οποία χαρακτηρίζεται από ταχεία ανάπτυξη και εμβάθυνση στα εσωτερικά στρώματα του δέρματος. Το αμελανωτικό μελάνωμα χαρακτηρίζεται από επιθετική πορεία και ταχεία εξάπλωση των μεταστάσεων. Οι λόγοι για την εμφάνισή του δεν είναι ακόμη πλήρως κατανοητοί, αλλά ο κύριος παράγοντας θεωρείται ότι είναι μια αλλαγή στις δομές του DNA των μελανοκυττάρων - των κυττάρων που παράγουν τη χρωστική ουσία του δέρματος μελανίνη. Οι αλλαγές μπορεί να προκληθούν από έκθεση σε υπεριώδεις ακτίνες, τραύμα στον σπίλο ή επιβλαβείς χημικές επιδράσεις στο δέρμα. Το μελάνωμα χωρίς χρωστικές εντοπίζεται συνήθως σε ανοιχτές περιοχές του σώματος: πρόσωπο, λαιμός, ώμοι και άκρα.
Αυτός ο τύπος νεοπλάσματος εμφανίζεται στη θέση ενός σπίλου, εκ γενετής ή σε αμετάβλητο δέρμα. Ένα χαρακτηριστικό γνώρισμα του αμελανωτικού μελανώματος είναι η έλλειψη μελάγχρωσης του όγκου, γεγονός που περιπλέκει σημαντικά την έγκαιρη διάγνωση. Λόγω της ταχείας εξάπλωσης των καρκινικών κυττάρων μέσω αιματογενών και λεμφογενών οδών, η νόσος συχνά ανιχνεύεται σε όψιμα στάδια, οπότε η θεραπευτική διαδικασία είναι πολύ δύσκολη. Η πρόγνωση για τη ζωή με αυτή τη νόσο είναι συχνά απογοητευτική, αφού αρχικά δεν υπάρχουν ορατά συμπτώματα.
Το πρώτο σύμπτωμα ότι ένας σπίλος έχει αρχίσει να εκφυλίζεται είναι μια αλλαγή στο χρώμα του. Έτσι, το συνηθισμένο καφέ χρώμα που είναι εγγενές σε έναν σπίλο αρχίζει να ανοίγει, να γίνεται ροζ ή χρώματος σάρκας. Αν και υπάρχουν πολλά περισσότερα συμπτώματα που υποδηλώνουν κακοήθεια, θα τα εξετάσουμε παρακάτω.
Ένας προεξέχων άχρωμος σχηματισμός που βρίσκεται στο σώμα πρέπει να εξεταστεί από ογκολόγο
Συνήθη συμπτώματα αμελανώματος
Μακροχρόνιες παρατηρήσεις του μελανώματος έχουν δείξει ότι αυτή η ασθένεια χαρακτηρίζεται από μεγάλη ποικιλία συμπτωμάτων. Στα αρχικά στάδια ανάπτυξης, το αμελάνωμα μοιάζει με τσίμπημα εντόμου.
- ασύμμετρα σύνορα?
- ανύψωση πάνω από το επίπεδο του δέρματος.
- απώλεια μαλλιών από την επιφάνεια του κρεατοελιά?
- αλλαγή από ομοιογενή δομή σε άμορφη.
- αλλαγή χρώματος από σκούρο σε ανοιχτό.
- αύξηση του μεγέθους του κρεατοελιά.
- ερυθρότητα γύρω από το σχηματισμό.
- η εμφάνιση ελκών, ξεφλούδισμα, αιμορραγία.
- η εμφάνιση ενός όζου σε ένα λεπτό μίσχο.
Η εύρεση τουλάχιστον ενός από τα παραπάνω συμπτώματα είναι ένας λόγος για να επικοινωνήσετε αμέσως με έναν ογκολόγο, έτσι θα έχετε την ευκαιρία για γρήγορη και πλήρη ανάρρωση.
Τα συμπτώματα της νόσου κατά στάδιο
Το κύριο κριτήριο με το οποίο προσδιορίζεται το στάδιο ανάπτυξης της νόσου είναι το πάχος του όγκου και ο ρυθμός εκφυλισμού των άτυπων κυττάρων. Όσο πιο λεπτό είναι το μελάνωμα, τόσο μεγαλύτερες είναι οι πιθανότητες επιβίωσης του ασθενούς.
- Στάδιο 1. Στο πρώιμο στάδιο, το μελάνωμα εντοπίζεται μόνο στα ανώτερα στρώματα του χορίου, το πάχος του νεοπλάσματος είναι μικρότερο από 1 χιλιοστό και τα περιγράμματα είναι λεία. Σε ορισμένες περιπτώσεις, μπορεί να εμφανιστεί ένα άχρωμο, μαλακό θηλώμα σε ένα λεπτό μίσχο. Η ανίχνευση σε αυτό το στάδιο εγγυάται υψηλές πιθανότητες θεραπείας μιας ασθένειας όπως το αμελάνωμα. Το ποσοστό επιβίωσης είναι 99%.
- Στάδιο 2. Ο όγκος εντοπίζεται επίσης στα ανώτερα στρώματα του δέρματος, το πάχος του είναι περίπου 1 χιλιοστό, τα όρια είναι στρογγυλά, το νεόπλασμα είναι συμμετρικό. Στο δεύτερο στάδιο εμφανίζεται στην επιφάνεια του μελανώματος ένας μίσχος όζος, ο οποίος τραυματίζεται εύκολα από επαφή με ιστό ή μηχανική κρούση. Το ποσοστό επιβίωσης εξακολουθεί να είναι υψηλό και είναι περίπου 90%.
- Στάδιο 3. Στο τρίτο στάδιο, το πάχος του σχηματισμού μπορεί να φτάσει τα 4 χιλιοστά. Οι μεταστάσεις αρχίζουν να εξαπλώνονται στους φρουρούς λεμφαδένες. Υπάρχει πόνος στην πληγείσα περιοχή και αιμορραγία. Οι προβλέψεις ζωής είναι σημαντικά μειωμένες και σε αυτό το στάδιο είναι λιγότερο από 50%.
- Στάδιο 4. Το πάχος του σχηματισμού είναι ήδη πάνω από 4 χιλιοστά. Οι μεταστάσεις εξαπλώνονται ενεργά σε όλο το σώμα και επηρεάζουν σημαντικά όργανα όπως τους πνεύμονες, το συκώτι, τα νεφρά, τον εγκέφαλο και το σκελετικό σύστημα. Σε αυτό το στάδιο, η πρόγνωση είναι εξαιρετικά δυσμενής· ο θάνατος συμβαίνει στο 99% των περιπτώσεων.
Ένας άχρωμος σχηματισμός με χαλαρή επιφάνεια μπορεί να είναι μελάνωμα
Η έγκαιρη διάγνωση του μη μελαγχρωματικού μελανώματος και η κατάλληλη θεραπεία είναι το κλειδί για την ταχεία ανάρρωση. Η ασθένεια, που ανιχνεύεται στα αρχικά στάδια ανάπτυξης, μπορεί να αντιμετωπιστεί επιτυχώς στις περισσότερες περιπτώσεις. Μια φωτογραφία του αρχικού σταδίου του μη μελανώματος μελανώματος θα σας βοηθήσει να προσδιορίσετε την παρουσία όγκου και να έχετε χρόνο να επικοινωνήσετε με έναν ογκολόγο πριν εμφανιστούν μη αναστρέψιμες διεργασίες. Να κάνετε τακτικά αυτοεξέταση και εάν είναι απαραίτητο συμβουλευτείτε αμέσως έναν γιατρό.
Τυπικά, το μελάνωμα εξελίσσεται σε κακοήθη όγκο από σπίλο στο 50-70% των περιπτώσεων. Ένα μη χρωματισμένο νεόπλασμα χαρακτηρίζεται από την εμφάνιση λευκών φυματιών που μεγαλώνουν αργά σε μέγεθος. Τα εξογκώματα γίνονται ανομοιόμορφα, πυκνά και μοιάζουν με τσίμπημα εντόμου.
Στη συνέχεια, σε προχωρημένο στάδιο, το μελάνωμα αρχίζει να προκαλεί φαγούρα, φαγούρα, να προκαλεί ενόχληση και τελικά να γίνεται αφόρητα επώδυνο. Σε μεταγενέστερα στάδια αιμορραγεί και μυρίζει δυσάρεστα. Αυτό είναι ένα επικίνδυνο σύμπτωμα.
Πραγματοποιείται οπτικός έλεγχος ABCDE για τον προσδιορισμό των πρώτων συμπτωμάτων του μελανώματος.
- Α – ασυμμετρία στο σχήμα. Κηλίδες, οζίδια, κρεατοελιές που είναι ύποπτες φαίνεται να έχουν οδοντωτές άκρες στην εμφάνιση.
- B – θολά περιγράμματα και οδοντωτές άκρες.
- Γ – το χρώμα ενός εκ γενετής σημάδι ή νεοπλάσματος παρόμοιου με το μελάνωμα είναι ανομοιόμορφο και αλλάζει με την πάροδο του χρόνου.
- D – μέγεθος. Τα κακοήθη νεοπλάσματα ξεπερνούν τα 6 mm και σταδιακά αυξάνονται.
- Ε – ανάπτυξη. Καθώς η κατάσταση του ασθενούς επιδεινώνεται, ο όγκος αλλάζει, αρχίζει να φαγούρα, πονάει και αρχίζει να αιμορραγεί.
Εάν έχετε ύποπτα συμπτώματα, είναι σημαντικό να πάτε έγκαιρα σε έναν δερματολόγο ή ογκολόγο και να αναπτύξετε τη σωστή επιλογή θεραπείας.
Τύποι και μορφές
Αυτός ο ασυνήθιστος, σπάνιος τύπος ασθένειας εμφανίζεται σε διαφορετικούς τύπους και μορφές. Το αμελανωτικό μελάνωμα είναι ύπουλο, καμουφλαρισμένο και δεν ανιχνεύεται τόσο εύκολα.

- Το οζώδες αναγνωρίζεται ως εξαιρετικά επικίνδυνο· πρώτα, σχηματίζεται μια ανύψωση, ένας μικρός όζος που αρχίζει να αναπτύσσεται γρήγορα και να ανεβαίνει πάνω από το δέρμα. Δίνει μεταστάσεις σχεδόν αμέσως και το αποτέλεσμα της θεραπείας είναι δυσμενές. Προσβάλλει κυρίως άτομα μεγαλύτερης ηλικίας.
- Acral. Χρειάζεται πολύς χρόνος για να καμουφλαριστεί και παίρνει την όψη ενός σημείου με θολά όρια. Το μελάνωμα ακραίου οστού επηρεάζει τα άτομα με σκουρόχρωμο δέρμα και η πρόγνωση για επιβίωση είναι η πιο ευνοϊκή.
- Ατρακτοκύτταρο. Εμφανίζεται με τη μορφή θόλου, που υψώνεται στο δέρμα των χεριών, των ποδιών, του λαιμού και του κεφαλιού. Το αποτέλεσμα είναι ευνοϊκό εάν εντοπιστεί στα αρχικά στάδια.
- Επιθηλιοειδή κύτταρο. Ο πιο συνηθισμένος τύπος. Οι ογκολόγοι το διαγιγνώσκουν στο 70% των περιπτώσεων, αρχικά ως καλοήθη όγκο. Στη συνέχεια μπορεί να μεταλλαχθεί σε κακοήθη και να αναπτυχθεί βαθύτερα, δίνοντας μεταστάσεις.
Πώς να εντοπίσετε το αμελανωτικό μελάνωμα στα αρχικά στάδια
Ένας όγκος με μελάγχρωση είναι δύσκολο να διαγνωστεί, έχει άτυπη εμφάνιση, έχει λευκό χρώμα και δεν είναι μελάγχρωση.
Ένας ελαφρύς όγκος εμφανίζεται στα αρχικά στάδια της πορείας του, όταν η ασθένεια προσδιορίζεται οπτικά και εμφανίζονται ύποπτες ανυψώσεις στο δέρμα. Επίσης, το αχρωματικό μελάνωμα εμφανίζεται από κρεατοελιές και κονδυλώματα και μπορεί να εμφανιστεί σε οποιοδήποτε σημείο του σώματος. Είναι δύσκολο για έναν ογκολόγο να αναγνωρίσει από μεγάλο αριθμό σπίλων ποιους όγκους να στείλει για βιοψία και να εξετάσει.
Τα κύρια προειδοποιητικά σημάδια κατά την αρχική εξέταση του δέρματος:
- Η εμφάνιση μιας ασυνήθιστης ανύψωσης αντί για ένα επίπεδο σημείο.
- Τα κονδυλώματα και οι σπίλοι αρχίζουν να αυξάνονται σε μέγεθος χωρίς λόγο.
- Τα όρια του νεοπλάσματος θολώνουν και χάνουν χρώμα.
Είναι δύσκολο για ένα άτομο να προσδιορίσει μόνος του αυτόν τον τύπο διαυγούς καρκίνου· είναι καλύτερο να ζητήσει τη συμβουλή ενός ειδικού.
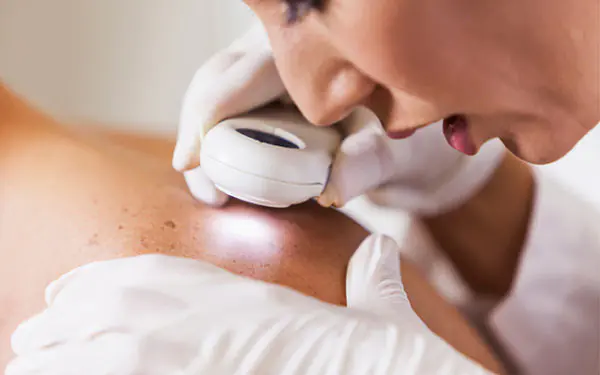
Μια δημοφιλής μέθοδος για τη διάγνωση του αρχικού σταδίου της νόσου είναι η δερματοσκόπηση, όταν ένα ύποπτο κύτταρο εξετάζεται χρησιμοποιώντας πολωμένο φως σε μια φορητή συσκευή.
Ο ογκολόγος ενδιαφέρεται για το χρονοδιάγραμμα ανίχνευσης προβλημάτων υγείας, κληρονομικών και γενετικών παραγόντων. Μετά τη λήψη όλων των εξετάσεων, ο γιατρός κάνει μια διάγνωση, καθορίζει το στάδιο και τη σοβαρότητα της νόσου και συνταγογραφεί θεραπεία.
Ζώνη εντοπισμού
Το μελάνωμα χωρίς χρωστικές μπορεί να εμφανιστεί οπουδήποτε στο ανθρώπινο σώμα, αλλά κυρίως σε εκείνα τα μέρη που επηρεάζονται από εξωτερικούς επιθετικούς παράγοντες:
Στάδια
Στην ογκολογία, υπάρχουν 4 στάδια όταν εμφανίζεται ο αχρωματικός τύπος μελανώματος:
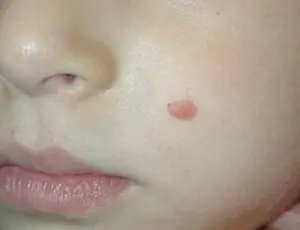
- Το πρώτο στάδιο χαρακτηρίζεται από την εμφάνιση ανώδυνων σβώλων έως και 1 mm, χωρίς χρωστική ουσία. Αυτή είναι η αρχική φάση.
- Στο δεύτερο στάδιο, ο φυματισμός πυκνώνει, αρχίζει να αναπτύσσεται βαθύτερα στο δέρμα, γίνεται μεγαλύτερος από 2 mm, αλλά δεν εμφανίζονται μεταστάσεις.
- Στο τρίτο στάδιο, το λεμφικό σύστημα αρχίζει να επηρεάζεται, οι λεμφαδένες αρχίζουν να διογκώνονται και το ίδιο το νεόπλασμα φαγούρα, αιμορραγεί και πονάει. Εμφανίζεται βλάβη στους γειτονικούς ιστούς. Η επέμβαση σάς επιτρέπει να αφαιρέσετε τον όγκο μαζί με την γειτονική περιοχή του δέρματος μέσα σε ένα εκατοστό.
- Στο τέταρτο στάδιο, εμφανίζονται ήδη μεταστάσεις, ο κακοήθης σπίλος μεγαλώνει έως και τρία εκατοστά. Καλύπτεται με αυξήσεις, έλκη και μπορεί να σκουρύνει έως μαύρο. Η επιβίωση σε αυτό το στάδιο είναι πρακτικά μηδενική: οι μεταστάσεις εξαπλώνονται γρήγορα, ειδικά όταν η ασθένεια ανιχνεύεται στο τελευταίο στάδιο.
Ως εκ τούτου, συνταγογραφείται επίσκεψη σε ογκοδερματολόγο, έτσι ώστε η ασθένεια να μην ανιχνεύεται σε προχωρημένη μορφή.
Θεραπεία
Ο ογκολόγος προσδιορίζει το στάδιο της νόσου και συνταγογραφεί θεραπεία μετά τη διάγνωση, τη διαδικασία βιοψίας και την ιστολογία.
Πρώτα απ 'όλα, γίνεται χειρουργική επέμβαση και αφαιρείται ο ίδιος ο όγκος και το υγιές δέρμα γύρω του. Εάν η νόσος ανιχνευτεί σε μεταγενέστερο στάδιο και επηρεαστεί το λεμφικό σύστημα, αφαιρούνται οι φλεγμονώδεις λεμφαδένες.
Στη συνέχεια συνταγογραφείται ακτινοθεραπεία για την ακτινοβόληση της περιοχής που επηρεάζεται από τις μεταστάσεις. Η χημειοθεραπεία συνταγογραφείται επίσης για να σταματήσει την αδυσώπητη εξάπλωση της μετάστασης στον εγκέφαλο και τα οστά. Στο τελευταίο στάδιο, ακόμη και με τη βοήθεια επιθετικής χημειοθεραπείας, είναι δύσκολο να θεραπευθεί πλήρως η ασθένεια, καθώς υπάρχει πιθανός κίνδυνος υποτροπών. Στο αρχικό στάδιο, η πιθανότητα θετικής έκβασης και η πρόγνωση πλήρους ανάκαμψης εντός πέντε ετών είναι 85%, και στο τελευταίο στάδιο η πιθανότητα είναι μόνο 5%.
Πρόληψη
Οι προληπτικές ενέργειες θα βοηθήσουν στην πρόληψη του σχηματισμού κακοήθους όγκου:
- Εφαρμόστε αντηλιακό και καλύψτε τις γυμνές περιοχές του δέρματος στον καυτό ήλιο. Μην κάνετε ηλιοθεραπεία τις επικίνδυνες ώρες που ο ήλιος βρίσκεται στο ζενίθ του.
- Χρησιμοποιήστε προϊόντα με υψηλό δείκτη προστασίας, ακόμα και όταν έχει συννεφιά έξω.
- Μην επισκέπτεστε συχνά το σολάριουμ.
- Πραγματοποιήστε αυτοδιάγνωση, εξετάστε μόνοι σας τους κρεατοελιές για τον λόγο για αλλαγές στο σχήμα, το μέγεθος, το χρώμα.
Με την επιφύλαξη των προληπτικών μέτρων και της κατάλληλης θεραπείας από ειδικευμένους ειδικούς, η ασθένεια μπορεί να θεραπευτεί στα αρχικά στάδια με υψηλό ποσοστό θετικών εκβάσεων.

Το μελάνωμα θεωρείται ένας από τους πιο ύπουλους κακοήθεις όγκους του ανθρώπου, η νοσηρότητα και η θνησιμότητα από τον οποίο αυξάνεται σταθερά από χρόνο σε χρόνο.
Μιλούν για αυτό στην τηλεόραση, γράφουν σε περιοδικά και στο Διαδίκτυο. Το ενδιαφέρον των απλών ανθρώπων οφείλεται στο γεγονός ότι ο όγκος εντοπίζεται ολοένα και περισσότερο σε κατοίκους διαφόρων χωρών και ο αριθμός των θανάτων εξακολουθεί να είναι υψηλός, παρά την εντατική θεραπεία.
Όσον αφορά τον επιπολασμό, το μελάνωμα υστερεί σημαντικά σε σχέση με τους επιθηλιακούς όγκους του δέρματος (ακανθοκυτταρικό καρκίνωμα, βασικοκυτταρικό καρκίνωμα κ.λπ.), σύμφωνα με διάφορες πηγές, αντιπροσωπεύοντας το 1,5 έως 3% των περιπτώσεων, αλλά είναι πολύ πιο επικίνδυνο. Κατά τα 50 χρόνια του περασμένου αιώνα, η επίπτωση αυξήθηκε κατά 600%. Αυτός ο αριθμός είναι αρκετός για να φοβηθεί σοβαρά την ασθένεια και να αναζητήσει τα αίτια και τις μεθόδους αντιμετώπισής της.
Τι είναι?
Το μελάνωμα είναι ένας τύπος καρκίνου που επηρεάζει τα μελανοκύτταρα - χρωστικά κύτταρα που βρίσκονται στο ανθρώπινο δέρμα. Η ασθένεια έχει υψηλό κίνδυνο ταχείας μετάστασης, η οποία οδηγεί στην ανάπτυξη σοβαρών επιπλοκών και, σε σοβαρές περιπτώσεις, στον θάνατο του ασθενούς. Κάθε χρόνο καταγράφονται περίπου 50 χιλιάδες νέα κρούσματα μελανώματος στις Ηνωμένες Πολιτείες.
Το μελάνωμα είναι πιο ευαίσθητο σε άτομα μεγαλύτερης ηλικίας με λευκό δέρμα (55-70 ετών), αλλά και νέοι άνω των 30 ετών κινδυνεύουν να εμφανιστούν. Σχεδόν σε όλες τις περιπτώσεις, του όγκου προηγούνται αλλαγές στη μορφή κηλίδων ηλικίας, σπίλων, δερματίτιδας και άλλων προκαρκινικών καταστάσεων. Το μελάνωμα εντοπίζεται συχνά στο μεταστατικό στάδιο, αλλά ακόμη και η έγκαιρη διάγνωση συχνά δεν αφήνει καμία πιθανότητα για ευνοϊκή έκβαση λόγω της ακραίας κακοήθειας του νεοπλάσματος.
Ο πρώτος κρίκος στην έγκαιρη διάγνωση της νόσου είναι οι ίδιοι οι ασθενείς, αφού τα μελανώματα εμφανίζονται συνήθως σε ανοιχτές, ορατές περιοχές του δέρματος. Αυτό είναι σημαντικό γιατί η έγκαιρη ανίχνευση και διάγνωση του μελανώματος εξασφαλίζει ταχεία ίαση με ελάχιστη χειρουργική επέμβαση.
Επιδημιολογία
Σύμφωνα με τον ΠΟΥ, το 2000, περισσότερες από 200.000 περιπτώσεις μελανώματος διαγνώστηκαν παγκοσμίως και σημειώθηκαν 65.000 θάνατοι που σχετίζονται με το μελάνωμα.
Την περίοδο από το 1998 έως το 2008, η αύξηση της συχνότητας του μελανώματος στη Ρωσική Ομοσπονδία ήταν 38,17%, και το τυποποιημένο ποσοστό επίπτωσης αυξήθηκε από 4,04 σε 5,46 ανά 100 χιλιάδες πληθυσμού. Το 2008, ο αριθμός των νέων περιπτώσεων μελανώματος δέρματος στη Ρωσική Ομοσπονδία ανήλθε σε 7.744 άτομα. Το ποσοστό θνησιμότητας από μελάνωμα στη Ρωσική Ομοσπονδία το 2008 ήταν 3159 άτομα και το τυποποιημένο ποσοστό θνησιμότητας ήταν 2,23 άτομα ανά 100 χιλιάδες πληθυσμού. Η μέση ηλικία των ασθενών με μελάνωμα που διαγνώστηκε για πρώτη φορά στη ζωή τους το 2008 στη Ρωσική Ομοσπονδία ήταν 58,7 έτη. Η μεγαλύτερη επίπτωση παρατηρήθηκε στην ηλικία των 75-84 ετών.
Το 2005, οι Ηνωμένες Πολιτείες κατέγραψαν 59.580 νέες περιπτώσεις μελανώματος και 7.700 θανάτους λόγω αυτού του όγκου. Το πρόγραμμα SEER (The Surveillance, Epidemiology, and End Results) σημειώνει ότι η συχνότητα του μελανώματος αυξήθηκε κατά 600% από το 1950 έως το 2000.
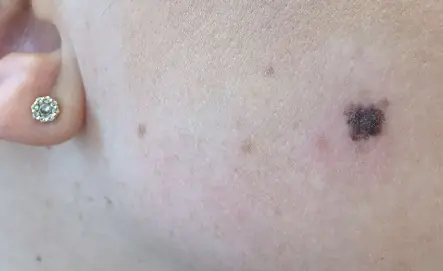
Αιτίες ανάπτυξης μελανώματος
Ο λόγος για τον σχηματισμό μελανώματος στο αρχικό στάδιο είναι ο εκφυλισμός των μελανοκυττάρων σε κακοήθη κύτταρα.
Η κύρια θεωρία που εξηγεί αυτή τη διαδικασία είναι η μοριακή γενετική. Εμφανίζονται ελαττώματα στο μόριο DNA του κυττάρου χρωστικής. Περαιτέρω, υπό την επίδραση προκλητικών παραγόντων, εμφανίζεται μια γονιδιακή μετάλλαξη, που σχετίζεται με αλλαγή στον αριθμό των γονιδίων, διαταραχή της ακεραιότητας των χρωμοσωμάτων ή αναδιάταξή τους. Τα αλλαγμένα κύτταρα αποκτούν την ικανότητα να διαιρούνται απεριόριστα, με αποτέλεσμα ο όγκος να μεγαλώνει σε μέγεθος και να δίνει μεταστάσεις. Αυτές οι διαταραχές μπορεί να εμφανιστούν υπό την επίδραση δυσμενών παραγόντων εσωτερικών και εξωτερικών ιδιοτήτων ή συνδυασμό αυτών.
Αιτίες και παράγοντες κινδύνου:
- Παρατεταμένη έκθεση στον ήλιο. Η έκθεση στην υπεριώδη ακτινοβολία, συμπεριλαμβανομένων των σολάριουμ, μπορεί να προκαλέσει την ανάπτυξη μελανώματος. Η υπερβολική έκθεση στον ήλιο στην παιδική ηλικία αυξάνει σημαντικά τον κίνδυνο ασθένειας. Οι κάτοικοι περιοχών με αυξημένη ηλιακή δραστηριότητα (Φλόριντα, Χαβάη και Αυστραλία) είναι πιο επιρρεπείς στο να αναπτύξουν καρκίνο του δέρματος. Εγκαύματα που προκαλούνται από παρατεταμένη έκθεση στον ήλιο υπερδιπλασιάζεται ο κίνδυνος ανάπτυξης μελανώματος. Μια επίσκεψη στο σολάριουμ αυξάνει αυτόν τον δείκτη κατά 75%. Ο Οργανισμός Ερευνών για τον Καρκίνο του ΠΟΥ ταξινομεί τον εξοπλισμό μαυρίσματος ως «αυξημένο παράγοντα κινδύνου για καρκίνο του δέρματος» και ταξινομεί τον εξοπλισμό μαυρίσματος ως καρκινογόνο.
- Τυφλοπόντικες. Υπάρχουν δύο τύποι σπίλων: φυσιολογικοί και άτυποι. Η παρουσία άτυπων (ασύμμετρων, υψωμένων πάνω από το δέρμα) σπίλων αυξάνει τον κίνδυνο εμφάνισης μελανώματος. Επίσης, ανεξάρτητα από τον τύπο των σπίλων, όσο περισσότεροι υπάρχουν, τόσο μεγαλύτερος είναι ο κίνδυνος εκφυλισμού σε καρκινικό όγκο.
- Τύπος δέρματος. Τα άτομα με πιο ευαίσθητο δέρμα (που χαρακτηρίζεται από ανοιχτό χρώμα μαλλιών και ματιών) διατρέχουν αυξημένο κίνδυνο.
- Αναμνησία. Εάν είχατε προηγουμένως μελάνωμα ή άλλο τύπο καρκίνου του δέρματος και έχετε θεραπευτεί, ο κίνδυνος να εμφανίσετε ξανά τη νόσο αυξάνεται σημαντικά.
- Εξασθενημένη ανοσία. Η αρνητική επίδραση διαφόρων παραγόντων στο ανοσοποιητικό σύστημα, συμπεριλαμβανομένης της χημειοθεραπείας, της μεταμόσχευσης οργάνων, του HIV/AIDS και άλλων καταστάσεων ανοσοανεπάρκειας, αυξάνει την πιθανότητα εμφάνισης μελανώματος.
Η κληρονομικότητα παίζει σημαντικό ρόλο στην ανάπτυξη καρκίνου, συμπεριλαμβανομένου του μελανώματος. Περίπου ένας στους δέκα ασθενείς με μελάνωμα έχει στενό συγγενή που έχει ή είχε τη νόσο. Ένα ισχυρό οικογενειακό ιστορικό περιλαμβάνει μελάνωμα σε γονείς, αδέρφια και παιδιά. Σε αυτή την περίπτωση, ο κίνδυνος μελανώματος αυξάνεται κατά 50%.
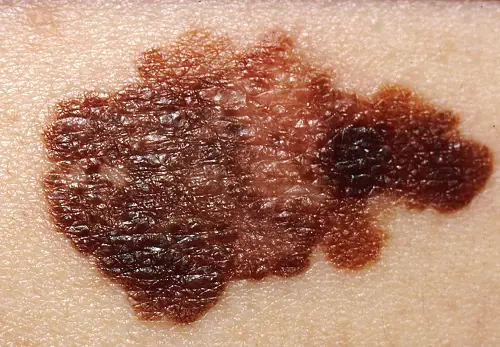
Ταξινόμηση
Κλινικές μορφές της νόσου:
- Επιφανειακά εξαπλωμένο, ή επιφανειακό. Παρατηρείται στο 70% των ασθενών, συχνότερα στις γυναίκες. Αυτό το μελάνωμα χαρακτηρίζεται από μακρά περίοδο καλοήθους ανάπτυξης. Αναπτύσσεται σε βαθύτερα στρώματα μετά από πολύ καιρό και έχει ευνοϊκή πρόγνωση.
- Οζώδης (οζώδης). Διηθητική παραλλαγή του όγκου. Αναπτύσσεται γρήγορα βαθιά στο δέρμα και μοιάζει με ένα κυρτό στρογγυλό εξόγκωμα. Η χρώση ενός τέτοιου σχηματισμού είναι συνήθως μαύρη, λιγότερο συχνά από άλλες σκούρες αποχρώσεις ή δεν αλλάζει καθόλου. Συχνά, οζώδες μελάνωμα ανιχνεύεται σε ηλικιωμένους στα άκρα και τον κορμό.
- Ακρολεντιγινός. Αναπτύσσεται στην επιφάνεια του δέρματος και αργότερα μεγαλώνει βαθύτερα. Ένα χαρακτηριστικό γνώρισμα είναι ο εντοπισμός των συμπτωμάτων - ο όγκος εμφανίζεται στις παλάμες, τα πέλματα ή κάτω από τα νύχια. Αυτό το μελάνωμα εμφανίζεται πιο συχνά σε μαύρους και Ασιάτες.
- Φακοειδής, ή κακοήθης φακοειδής. Το νεόπλασμα στην εμφάνιση μοιάζει με ένα μεγάλο επίπεδο σημάδι. Στο επιθηλιακό στρώμα σχηματίζονται φωλιές μελανοκυττάρων, από όπου διεισδύουν στο εσωτερικό. Είναι πιο συχνή σε ηλικιωμένες γυναίκες άνω των 70 ετών στο πρόσωπο, το λαιμό και το πίσω μέρος των άκρων.
- Χωρίς χρωστικές (αχρωματικές). Εμφανίζεται αρκετά σπάνια, στο 5% των περιπτώσεων. Τα αλλαγμένα χρωστικά κύτταρα χάνουν την ικανότητα να συνθέτουν χρωστική ουσία, επομένως αυτοί οι σχηματισμοί έχουν ροζ ή χρώμα σάρκας. Ένας μη χρωματισμένος όγκος θεωρείται ως μία από τις ποικιλίες της οζώδους μορφής ή θεωρείται εκδήλωση μεταστάσεων στο δέρμα.
Συμπτώματα μελανώματος στο αρχικό στάδιο
Στο αρχικό στάδιο, το μελάνωμα (βλέπε φωτογραφία) δεν διαφέρει από έναν συνηθισμένο σπίλο. Τα κύρια συμπτώματα της έναρξης της νόσου περιλαμβάνουν τα ακόλουθα:
- Ο τυφλοπόντικας άρχισε να μεγαλώνει και να αιμορραγεί και έγινε πιο σκούρος.
- Ο τυφλοπόντικας άρχισε να φαγούρα.
Αυτά είναι τα κύρια συμπτώματα που απαιτούν άμεση διαβούλευση με ογκολόγο. Επίσης, μην αναβάλλετε την επίσκεψή σας εάν ο αριθμός των σπίλων αυξηθεί ξαφνικά απότομα.
Στο αρχικό στάδιο, το πάχος του σχηματισμού δεν υπερβαίνει το 1 mm. Ένας τυφλοπόντικας που μόλις έχει αρχίσει να εκφυλίζεται, πρακτικά δεν διακρίνεται από έναν συνηθισμένο. Ένα ήδη αναπτυσσόμενο κακοήθη νεόπλασμα μπορεί να έχει οποιοδήποτε μέγεθος και σχήμα, να κλαίει, να καλύπτεται με κόμβους και να αιμορραγεί. Ο όγκος έχει πυκνή σύσταση και συχνά ανεβαίνει πάνω από το δέρμα. Το χρώμα μπορεί να είναι μαύρο, καφέ, μπλε, γκρι. Όχι συχνά, αλλά υπάρχουν περιπτώσεις που μια βλάβη μελανώματος δεν αλλάζει χρώμα και παραμένει ελαφριά, παρόμοια με τη συνηθισμένη υπομελάνωση.
Το μελάνωμα μπορεί να εμφανιστεί σε οποιαδήποτε περιοχή του σώματος. Ωστόσο, τις περισσότερες φορές διαγιγνώσκεται στο κάτω πόδι στις γυναίκες και στην πλάτη στους άνδρες. Σε άτομα μεγαλύτερης ηλικίας, ο όγκος εντοπίζεται συχνότερα στο πρόσωπο. Στις μισές περιπτώσεις, ο σχηματισμός αναπτύσσεται σε υγιές δέρμα και στις υπόλοιπες περιπτώσεις - στη θέση των μελαγχρωματικών σπίλων.
Το μελάνωμα στην ίριδα του ματιού μοιάζει με ένα σκοτεινό σημείο ακανόνιστου σχήματος· ο υπογόνιος σχηματισμός μοιάζει με μια λωρίδα που βρίσκεται κάτω από την πλάκα του νυχιού στην επιδερμίδα.
Οι επιφανειακές μορφές τείνουν να αναπτύσσονται αργά, ενώ οι οζώδεις μορφές μπορούν να περάσουν από διάφορα στάδια ανάπτυξης σε λίγες εβδομάδες.
Όταν ένας σπίλος γίνεται κακοήθης, μπορούν να παρατηρηθούν αλλαγές:
- Αυξημένη μελάγχρωση;
- Ανώμαλο χρώμα (παρουσία πολλών αποχρώσεων).
- Γυαλιστερή επιφάνεια του σχηματισμού.
- Ερυθρότητα της γύρω περιοχής.
- Θολές άκρες του κρεατοελιά, οδοντωτά όρια.
- Έλλειψη μαλλιών?
- Η βλάβη μπορεί να υπερβαίνει τα 5 mm.
- Η εμφάνιση οζωδών μικρών θηλωματωδών στοιχείων στην περιοχή του σπίλου.
- Κνησμός και κάψιμο.
Καθώς ο σχηματισμός μεγαλώνει και το στάδιο περνά σε πιο σοβαρό στάδιο, αναπτύσσεται μια πιο έντονη κλινική εικόνα.
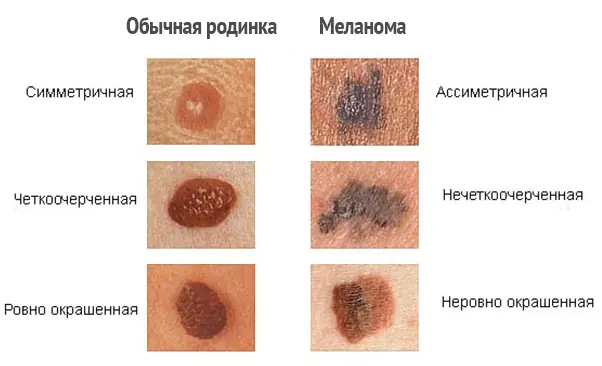
Πώς να ξεχωρίσετε το μελάνωμα;
Για να διακρίνουμε σωστά το μελάνωμα και να παρατηρήσουμε τα πρώτα σημάδια κακοήθειας, είναι απαραίτητο να διακρίνουμε τους σχηματισμούς του δέρματος, δηλαδή να γνωρίζουμε τη διαφορά μεταξύ φακίδων, σπίλων και σπίλων. Δυστυχώς, ακόμη και πολλοί ειδικοί συγχέουν αυτούς τους ορισμούς μεταξύ τους.
| Ονομα | Περιγραφή |
| Τυφλοπόντικες | Σχηματισμοί οβάλ ή στρογγυλοί, σκούρο καφέ ή χρώματος σάρκας. Η διάμετρος των σπίλων κυμαίνεται από 0,2 έως 1 εκατοστό. Κατά κανόνα, οι κρεατοελιές είναι επίπεδες, αλλά μερικές φορές μπορεί να ανέβουν πάνω από το επίπεδο του δέρματος. |
| Φακίδες | Επίπεδες, ανοιχτό καφέ, στρογγυλεμένες κηλίδες στο δέρμα που σκουραίνουν στον ήλιο και χλωμό το χειμώνα. |
| Άτυποι ή δυσπλαστικοί σπίλοι | Μεγαλύτερες κρεατοελιές, με ανομοιόμορφες άκρες και ανομοιόμορφο χρωματισμό. |
| Κακόηθες μελάνωμα | Χρωματισμένοι και μη σχηματισμοί στο δέρμα, που προκύπτουν τόσο ανεξάρτητα (de novo) όσο και σε αλλαγμένο δέρμα (δηλαδή από προηγούμενους σπίλους). Το μελάνωμα αναπτύσσεται από τα χρωστικά κύτταρα (μελανοκύτταρα) του δέρματος. Μεγαλώνοντας περαιτέρω βαθύτερα, ο όγκος αποκτά την ικανότητα να δίνει μεταστάσεις μέσω των λεμφικών και των αιμοφόρων αγγείων σε οποιοδήποτε μέρος του σώματος. |
Κάθε μελαγχρωματικός σχηματισμός, είτε είναι παλιός σπίλος είτε νέος σπίλος, σε άτομα ηλικίας άνω των 20-30 ετών θα πρέπει να εξετάζεται με υποψία μελανώματος. Εκτός από τις περιοδικές εξετάσεις από δερματολόγο και ογκολόγο, θα πρέπει να γίνονται πρόσθετες μελέτες.
Διαγνωστικά
Η ποιότητα της θεραπείας του μελανώματος και η πρόγνωση της νόσου εξαρτώνται άμεσα από την έγκαιρη διάγνωση της βλάβης. Για να προσδιορίσει μια ογκολογική διάγνωση, ένας ογκολόγος πραγματοποιεί οπτική εξέταση της περιοχής της παθολογίας. Μια λεπτομερής εξέταση ενός κακοήθους νεοπλάσματος πραγματοποιείται χρησιμοποιώντας ένα δερματοσκόπιο, το οποίο είναι μια ειδική συσκευή για την προβολή της παθολογίας σε διευρυμένη μορφή.
Στις σύγχρονες ογκολογικές κλινικές, χρησιμοποιούνται ψηφιακά δερματοσκόπια, τα οποία επιτρέπουν σε κάποιον να δει ένα κακοήθη νεόπλασμα σε μια τρισδιάστατη εικόνα σε μια οθόνη οθόνης. Μια αποτελεσματική πρόσθετη μέθοδος για τη διάγνωση του μελανώματος είναι μια εξέταση αίματος για καρκίνο (οι καρκινικοί δείκτες είναι συγκεκριμένες πρωτεΐνες, η συγκέντρωση των οποίων αυξάνεται με τον καρκίνο).
Όλοι οι καρκίνοι υποβάλλονται σε βιοψία στο τελικό στάδιο της εξέτασης. Κυτταρολογικές και ιστολογικές μελέτες βιολογικού υλικού που λαμβάνεται από την πρωτοπαθή εστία του καρκίνου καθιστούν δυνατή τη δημιουργία τελικής διάγνωσης που υποδεικνύει το στάδιο και τη μορφή της ογκολογίας.
Φωτογραφία: πώς μοιάζει το μελάνωμα
Ακολουθούν πολλές φωτογραφίες που θα σας βοηθήσουν να καταλάβετε πώς φαίνεται το μελάνωμα στα αρχικά αλλά και σε πιο προχωρημένα στάδια:
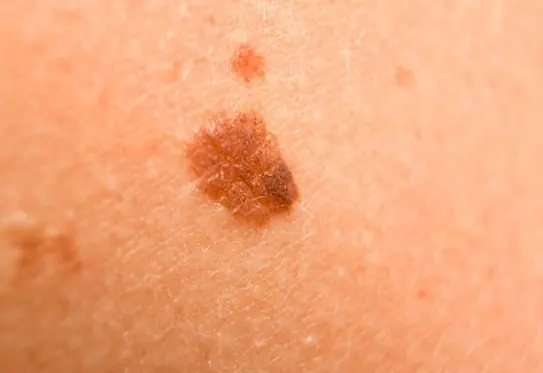
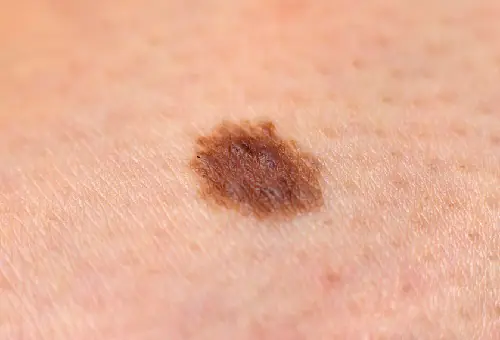
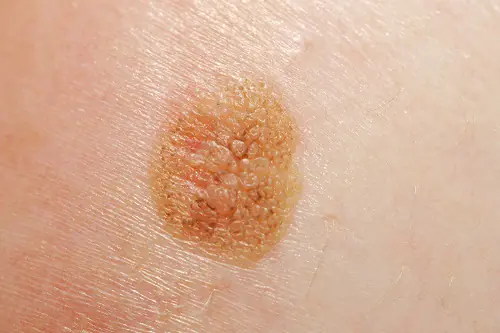
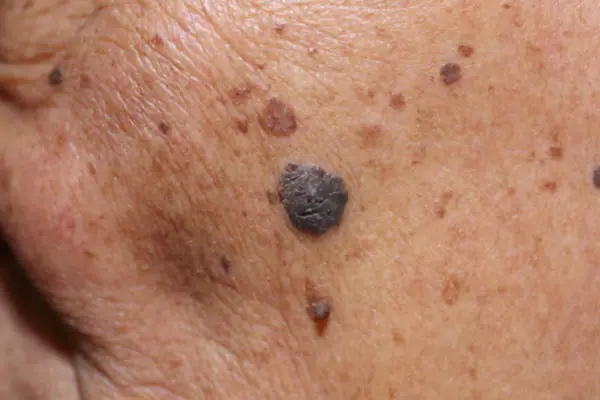
Πώς να αντιμετωπίσετε το μελάνωμα στα αρχικά στάδια
Η κύρια μέθοδος θεραπείας για το μελάνωμα πρώιμου σταδίου το 2019 είναι η χειρουργική αφαίρεση. Τόσο για τον πρωτοπαθή όγκο όσο και για την αντιμετώπιση των υποτροπών πραγματοποιείται θηκαρική-περιτονιακή εκτομή του όγκου. Ο όγκος αφαιρείται μαζί με την γειτονική περιοχή του φαινομενικά αμετάβλητου δέρματος - ανάλογα με το στάδιο, σε απόσταση 1 cm έως 2-3 cm. Μαζί με τον όγκο, ο υποδόριος ιστός αφαιρείται στην απονεύρωση ή την περιτονία του υποκείμενο μυ, ακολουθούμενο από πλαστική χειρουργική. Η αφαίρεση της ίδιας της περιτονίας είναι ένα αμφιλεγόμενο ζήτημα και δεν γίνεται αποδεκτό από ορισμένους συγγραφείς. Εάν προσβληθούν λεμφαδένες, γίνεται η εκτομή τους.
Ενδείξεις για τοπική λεμφαδενεκτομή για πρωτοπαθές δερματικό μελάνωμα:
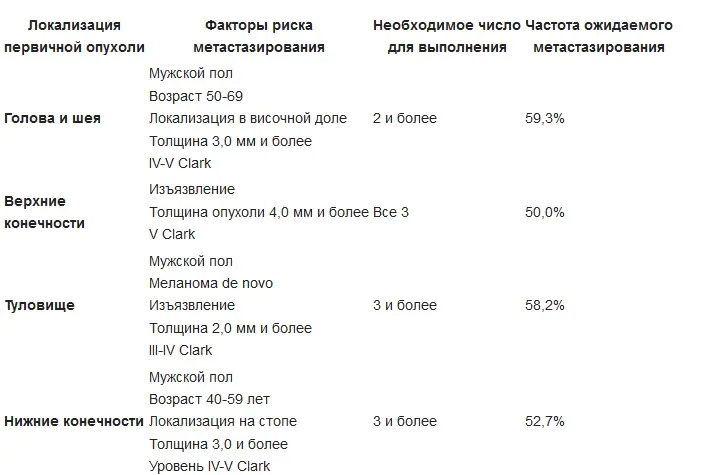
Μια επιλογή για χειρουργική θεραπεία μπορεί να είναι η χειρουργική επέμβαση Mohs (Frederick Mohs) - χειρουργικές επεμβάσεις υπό τον έλεγχο μικροσκοπίου, καθώς και εκτομή θήκης με λέιζερ. Η κρυοκαταστροφή του μελανώματος δεν χρησιμοποιείται λόγω του γεγονότος ότι το επίπεδο εισβολής στον υποκείμενο ιστό δεν μπορεί να προσδιοριστεί με ακρίβεια.
Θεραπεία μελανώματος με μεταστάσεις
Οι κύριες μέθοδοι αντιμετώπισης του μεταστατικού μελανώματος είναι η πολυχημειοθεραπεία, η ανοσοθεραπεία και η ακτινοθεραπεία, που συνήθως χρησιμοποιούνται σε συνδυασμό.
Ανοσοθεραπεία
- Ιντερφερόνη-άλφα (IFN-A), ιντερλευκίνη 2 (IL-2) και παράγοντας διέγερσης αποικιών κοκκιοκυττάρων-μακροφάγων (GM-CSF). Μια μελέτη που διεξήχθη από την Eastern Cooperative Oncology Group (ECOG) έδειξε ότι η χρήση της ιντερφερόνης-άλφα-2b στις μέγιστες ανεκτές δόσεις παρέχει σημαντική παράταση του διαστήματος χωρίς νόσο και της συνολικής επιβίωσης σε σύγκριση με καμία επικουρική θεραπεία.
- Μονοκλωνικά αντισώματα. Με τη συνταγογράφηση φαρμάκων ανοσοθεραπείας - ipilimumab και nivolumab - σε ασθενείς με μελάνωμα στα στάδια III και IV, ήταν δυνατό να επιτευχθεί μείωση του όγκου στο 58% των περιπτώσεων, κατά περισσότερο από το ένα τρίτο, στις υπόλοιπες - για να σταματήσει η ανάπτυξη του μελανώματος για έτος. Τα αποτελέσματα της μελέτης παρουσιάστηκαν στην ετήσια συνάντηση της Αμερικανικής Εταιρείας Κλινικής Ογκολογίας το 2015.
- Ακτινοθεραπεία - συνολική εστιακή δόση - 4000...4500 rad. Η βέλτιστη συνολική δόση είναι 10.000 rad. (Τα διαφορετικά πρωτόκολλα είναι διαφορετικά).
- Για τη γενίκευση της διαδικασίας χρησιμοποιείται περιφερειακή και συστηματική χημειοθεραπεία: δακαρβαζίνη (DTIC), καρμουστίνη (BCNU), λομουστίνη (CCNU), σισπλατίνη, ταμοξιφαίνη, κυκλοφωσφαμίδη κ.λπ.
Η γονιδιακή θεραπεία για το μελάνωμα βρίσκεται υπό έρευνα, με στόχο την εισαγωγή ογκοκατασταλτικών γονιδίου p53, p16INK4a, αδρανοποίησης της ογκογόνου οδού σηματοδότησης - ras, - c-myc κ.λπ.
Έρευνα με επικεφαλής τον Mikhail Nikiforov του Roswell Park Cancer Institute βρίσκεται στο προκλινικό στάδιο και δείχνει ότι το ένζυμο γουανοσίνη μονοφωσφορική συνθάση (GMPS) μπορεί να πυροδοτήσει την ανάπτυξη του μελανώματος και θα μπορούσε να γίνει στόχος νέων φαρμάκων εναντίον του. Ο ρόλος του GMPS στην ανάπτυξη και μετάσταση μελανώματος έχει πλέον μελετηθεί. Αυτό το ένζυμο μπορεί να αποκλειστεί χρησιμοποιώντας το μακροχρόνια καθιερωμένο αντιβιοτικό angustmycin A, επίσης γνωστό ως decoyinine. Τα επίπεδα GMPS βρέθηκαν να είναι αυξημένα σε δείγματα μετάστασης μελανώματος. Η αγγουστιμίνη Α πιστεύεται ότι έχει δυνατότητα ως στοχευμένη θεραπεία για όγκους που φιλοξενούν τη γονιδιακή μετάλλαξη NRASQ61R ή BRAFV600E.
Ένα νέο φάρμακο, το Keytruda, το οποίο εγκρίθηκε από τον FDA πέρυσι για τη θεραπεία του μεταστατικού καρκίνου του πνεύμονα, βρίσκεται υπό περαιτέρω κλινικές δοκιμές. Σε αυτό το στάδιο, το κρατικό νοσοκομείο Sheba στο Ισραήλ στρατολογεί ασθενείς για να συμμετάσχουν σε μια κλινική δοκιμή του φαρμάκου για τη θεραπεία του μελανώματος. Στις μελέτες μπορούν να λάβουν μέρος και αλλοδαποί ασθενείς.
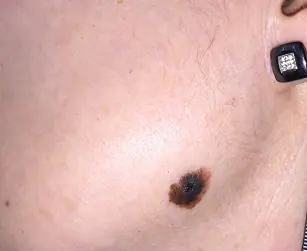
Παρακολούθηση ασθενών
Οι ασθενείς που έχουν ολοκληρώσει ριζική χειρουργική θεραπεία θα πρέπει να παρακολουθούνται από ογκολόγο. Η παρατήρηση πρέπει να πραγματοποιείται σύμφωνα με τους γενικούς κανόνες - περιοδικές εξετάσεις από γιατρό, με υπερηχογραφικές εξετάσεις ελέγχου.
Οι κανόνες για την κλινική παρατήρηση των ασθενών με μελάνωμα είναι οι εξής:
- κατά τη διάρκεια προληπτικών εξετάσεων, υποχρεωτική εξέταση του δέρματος στην περιοχή του αφαιρεθέντος όγκου.
- υποχρεωτική ψηλάφηση των λεμφαδένων - αυχενικό, μασχαλιαία, βουβωνική-μηριαία.
- πρόσθετη υπερηχογραφική εξέταση των λεμφαδένων.
- υπερηχογραφική εξέταση εσωτερικών οργάνων για να αποκλειστεί η μετάσταση στα εσωτερικά όργανα.
- Εάν είναι απαραίτητο, γίνεται σπινθηρογράφημα οστών και αξονική τομογραφία εγκεφάλου.
Πρόληψη
Η πρόληψη του μελανώματος περιλαμβάνει τη χρήση κρέμας που προστατεύει από την υπεριώδη ακτινοβολία και την ελάχιστη έκθεση στο άμεσο ηλιακό φως. Είναι επίσης απαραίτητο να συμμετέχετε τακτικά σε αυτοεξέταση. Προκειμένου να απαντηθεί το ερώτημα πόσο καιρό ζουν οι άνθρωποι με μελάνωμα, είναι απαραίτητο να κατανοήσουμε ότι εξαρτάται από το στάδιο, την τοποθεσία, το μέγεθος της διαδικασίας και τη δραστηριότητα του ανοσοποιητικού συστήματος του σώματος.
Πρόβλεψη
Με το αρχικό και το στάδιο ΙΙ μελάνωμα χωρίς υποτροπή, είναι δυνατή η θεραπεία· με την υποτροπή, το ποσοστό πενταετούς επιβίωσης είναι περίπου 85%, στάδιο III - 50%, στάδιο V - έως 5%.
">