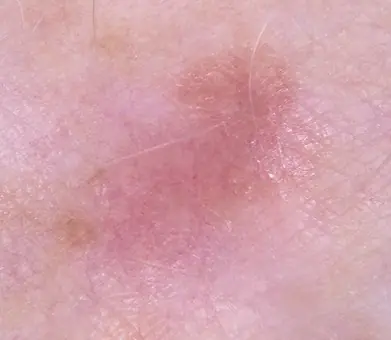
Las lesiones cutáneas aparecen en las personas a lo largo de su vida. Existe una gran cantidad de todo tipo de lunares, verrugas, papilomas, etc., y todas estas neoplasias tienen diferentes mecanismos de aparición. Algunos de ellos se consideran benignos y no son capaces de provocar daños a la salud. Pero a veces surgen tumores llamados melanoma, lo que significa que las células sanas del cuerpo han comenzado a degenerar en cancerosas.
La incidencia del cáncer en el siglo XXI preocupa a médicos y científicos de todo el mundo. Uno de los tipos más terribles de esta enfermedad es el melanoma no pigmentado (amelanótico), un tumor canceroso en la piel que es muy difícil de reconocer en las primeras etapas.
El melanoma amelanótico es mucho menos común que otros tipos de cáncer de piel. Es difícil de diagnosticar a tiempo debido a su color, que no difiere del de la piel normal.
Rasgos característicos del desarrollo.
El melanoma sin pigmento es una lesión cancerosa de la epidermis, que se caracteriza por un rápido desarrollo y profundización en las capas internas de la piel.. El melanoma amelanótico se caracteriza por un curso agresivo y una rápida propagación de metástasis. Las razones de su aparición aún no se comprenden completamente, pero se considera que el factor principal es un cambio en las estructuras del ADN de los melanocitos, las células que producen el pigmento de la piel melanina. Los cambios pueden ser causados por la exposición a los rayos ultravioleta, un traumatismo en el nevo o efectos químicos nocivos en la piel. El melanoma sin pigmento suele localizarse en zonas abiertas del cuerpo: cara, cuello, hombros y extremidades.
Este tipo de neoplasia ocurre en el sitio de un lunar, una marca de nacimiento o en la piel sin cambios. Una característica distintiva del melanoma amelanótico es la falta de pigmentación del tumor, lo que complica significativamente el diagnóstico oportuno. Debido a la rápida propagación de las células cancerosas por vía hematógena y linfógena, la enfermedad a menudo se detecta en etapas tardías, en cuyo caso el proceso de tratamiento es muy difícil. El pronóstico de vida con esta enfermedad suele ser decepcionante, ya que inicialmente no hay síntomas visibles.
El primer síntoma de que un lunar ha comenzado a degenerar es un cambio en su color. Así, el color marrón habitual inherente a un nevo comienza a aclararse y se vuelve rosado o de color carne. Aunque hay muchos más síntomas que indican malignidad, los consideraremos a continuación.
Un oncólogo debe examinar una formación incolora que sobresale que se encuentra en el cuerpo.
Síntomas comunes del amelanoma
Las observaciones a largo plazo del melanoma han demostrado que esta enfermedad se caracteriza por una amplia variedad de síntomas. En las etapas iniciales de desarrollo, el amelanoma se parece a la picadura de un insecto.
- fronteras asimétricas;
- elevación por encima del nivel de la piel;
- caída del cabello en la superficie del lunar;
- cambiar de una estructura homogénea a una grumosa;
- cambio de color de oscuro a claro;
- aumento del tamaño del lunar;
- enrojecimiento alrededor de la formación;
- la aparición de úlceras, descamación, sangrado;
- la apariencia de un nódulo en un tallo delgado.
Encontrar al menos uno de los síntomas anteriores es un motivo para contactar inmediatamente a un oncólogo, para que tenga la oportunidad de una recuperación rápida y completa.
Síntomas de la enfermedad por etapa.
El criterio principal por el cual se determina la etapa de desarrollo de la enfermedad es el grosor del tumor y la tasa de degeneración de las células atípicas. Cuanto más fino es el melanoma, mayores son las posibilidades de supervivencia del paciente.
- Nivel 1. En la etapa más temprana, el melanoma se localiza solo en las capas superiores de la dermis, el grosor de la neoplasia es inferior a 1 milímetro y los contornos son suaves. En algunos casos, puede aparecer un papiloma blando e incoloro sobre un tallo delgado. La detección en esta etapa garantiza una alta probabilidad de curar una enfermedad como el amelanoma. La tasa de supervivencia es del 99%.
- Etapa 2. El tumor también se encuentra en las capas superiores de la piel, su grosor es de aproximadamente 1 milímetro, los bordes son redondos y la neoplasia es simétrica. En la segunda etapa, aparece un nódulo pediculado en la superficie del melanoma, que se lesiona fácilmente por contacto con el tejido o impacto mecánico. La tasa de supervivencia sigue siendo alta y ronda el 90%.
- Etapa 3. En la tercera etapa, el espesor de la formación puede alcanzar los 4 milímetros. Las metástasis comienzan a extenderse a los ganglios linfáticos centinela. Hay dolor en la zona afectada y sangrado. Las previsiones de vida se reducen notablemente y a estas alturas son inferiores al 50%.
- Etapa 4. El espesor de la formación ya supera los 4 milímetros. Las metástasis se propagan activamente por todo el cuerpo y afectan órganos tan importantes como los pulmones, el hígado, los riñones, el cerebro y el sistema esquelético. En esta etapa, el pronóstico es extremadamente desfavorable, la muerte ocurre en el 99% de los casos.
Una formación incolora con una superficie suelta puede ser melanoma.
El diagnóstico oportuno del melanoma no pigmentado y la terapia adecuada son la clave para una pronta recuperación. La enfermedad, detectada en las primeras etapas de desarrollo, puede tratarse con éxito en la mayoría de los casos. Una foto de la etapa inicial del melanoma no pigmentado le ayudará a determinar la presencia de un tumor y a tener tiempo de contactar a un oncólogo antes de que aparezcan procesos irreversibles. Realice un autoexamen periódicamente y, si es necesario, consulte inmediatamente a un médico.
Normalmente, el melanoma se convierte en un tumor maligno a partir de un lunar en el 50-70% de los casos. Una neoplasia no pigmentada se caracteriza por la aparición de tubérculos blancos que crecen lentamente en tamaño. Los bultos se vuelven desiguales, densos y se parecen a la picadura de un insecto.
Luego, en una etapa avanzada, el melanoma comienza a picar, picar, causar malestar y, finalmente, volverse insoportablemente doloroso. En etapas posteriores sangra y huele desagradable. Este es un síntoma peligroso.
La prueba visual ABCDE se realiza para determinar los primeros síntomas del melanoma.
- A – asimetría en la forma. Las manchas, nódulos y lunares sospechosos parecen tener bordes irregulares.
- B – bordes borrosos y bordes irregulares.
- C – el color de una marca de nacimiento o neoplasia similar al melanoma es desigual y cambia con el tiempo.
- D – tamaño. Las neoplasias malignas superan los 6 mm y crecen gradualmente.
- E – desarrollo. A medida que la condición del paciente empeora, el tumor cambia, comienza a picar, a doler y a sangrar.
Si tiene síntomas sospechosos, es importante acudir a un dermatólogo u oncólogo a tiempo y desarrollar la opción de tratamiento adecuada.
Tipos y formas
Este tipo de enfermedad poco común y poco común se presenta en diferentes tipos y formas. El melanoma amelanótico es insidioso, camuflado y no tan fácil de detectar.

- El nódulo se reconoce como extremadamente peligroso; primero se forma una elevación, un pequeño nódulo que comienza a crecer rápidamente y a elevarse por encima de la piel. Hace metástasis casi instantáneamente y el resultado del tratamiento es desfavorable. Afecta principalmente a personas mayores.
- Acral. Tarda mucho en camuflarse y adquiere la apariencia de una mancha con límites borrosos. El melanoma acral afecta a personas de piel oscura y el pronóstico de supervivencia es el más favorable.
- Celda fusiforme. Aparece en forma de cúpula, elevándose sobre la piel de brazos, piernas, cuello y cabeza. El resultado es favorable si se detecta en las primeras etapas.
- Célula epiteliide. El tipo más común. Los oncólogos lo diagnostican en el 70% de los casos, inicialmente como un tumor benigno. Luego puede mutar a maligno y crecer más profundamente, dando metástasis.
Cómo detectar el melanoma amelanótico en sus primeras etapas
Un tumor apigmentado es difícil de diagnosticar, tiene un aspecto atípico, es de color blanco y no está pigmentado.
Un tumor leve aparece en las primeras etapas de su curso, cuando la enfermedad se determina visualmente y aparecen elevaciones sospechosas en la piel. Además, el melanoma acromático aparece a partir de lunares y verrugas y puede ocurrir en cualquier parte del cuerpo. Es difícil para un oncólogo identificar entre una gran cantidad de nevos qué tumores enviar para biopsia y examen.
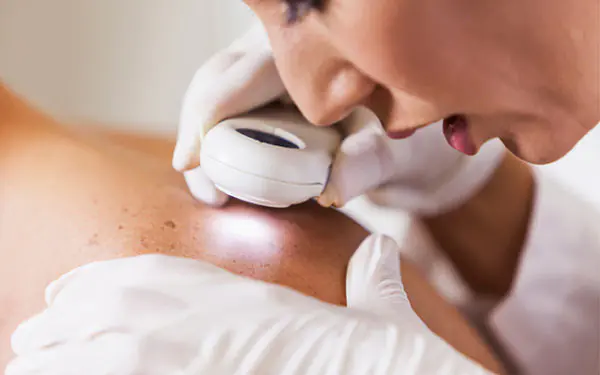
Los principales signos de advertencia durante el examen inicial de la piel:
- La aparición de una elevación inusual en lugar de un lugar plano.
- Las verrugas y los nevos comienzan a aumentar de tamaño sin motivo alguno.
- Los límites de la neoplasia se difuminan y pierden color.
Es difícil para una persona determinar por sí sola este tipo de cáncer de células claras, es mejor consultar a un especialista.
Un método popular para diagnosticar la etapa inicial de la enfermedad es la dermatoscopia, cuando se examina una célula sospechosa utilizando luz polarizada en un dispositivo portátil.
El oncólogo está interesado en el momento de detección de problemas de salud, factores hereditarios y genéticos. Después de realizar todas las pruebas, el médico hace un diagnóstico, determina el estadio y la gravedad de la enfermedad y prescribe el tratamiento.
Zona de localización
El melanoma sin pigmentos puede aparecer en cualquier parte del cuerpo humano, pero principalmente en aquellos lugares que están influenciados por factores agresivos externos:
Etapas
En oncología se distinguen 4 etapas en las que aparece el tipo acromático de melanoma:
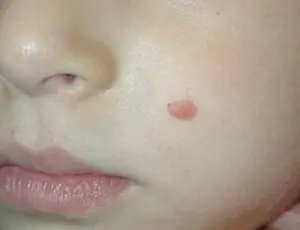
- La primera etapa se caracteriza por la aparición de bultos indoloros de hasta 1 mm, sin pigmento. Esta es la fase inicial.
- En la segunda etapa, el tubérculo se espesa, comienza a crecer más profundamente en la piel, crece más de 2 mm, pero no aparecen metástasis.
- En la tercera etapa, el sistema linfático comienza a verse afectado, los ganglios linfáticos comienzan a inflamarse y la propia neoplasia pica, sangra y duele. Se produce daño a los tejidos vecinos. La operación le permite extirpar el tumor junto con el área de piel adyacente dentro de un centímetro.
- En la cuarta etapa, ya aparecen metástasis, el nevo maligno crece hasta tres centímetros. Se cubre de crecimientos, úlceras y puede oscurecerse hasta volverse negro. La supervivencia en esta etapa es prácticamente nula: las metástasis se propagan rápidamente, especialmente cuando la enfermedad se detecta en la última etapa.
Por ello, se prescribe una visita a un oncodermatólogo para que la enfermedad no se detecte en forma avanzada.
Tratamiento
El oncólogo identifica la etapa de la enfermedad y prescribe el tratamiento después del diagnóstico, el procedimiento de biopsia y la histología.
En primer lugar, se realiza una cirugía y se extirpa el tumor en sí y la piel sana que lo rodea. Si la enfermedad se detecta en una etapa tardía y el sistema linfático se ve afectado, se extirpan los ganglios linfáticos inflamados.
Luego se prescribe radioterapia para irradiar el área afectada por las metástasis. También se prescribe quimioterapia para detener el proceso de metástasis que se propaga inexorablemente al cerebro y los huesos. En la última etapa, incluso con la ayuda de una quimioterapia agresiva, es difícil curar completamente la enfermedad, ya que existe un riesgo probable de recaídas. En la etapa inicial, la probabilidad de un resultado positivo y el pronóstico de una recuperación completa dentro de cinco años es del 85%, y en la última etapa la probabilidad es sólo del 5%.
Prevención
Las acciones preventivas ayudarán a prevenir la formación de un tumor maligno:
- Aplique protector solar y cubra las áreas desnudas de la piel bajo el sol abrasador. No tome el sol en horas peligrosas cuando el sol está en su cenit.
- Utilice productos con un factor de protección alto, incluso cuando esté nublado en el exterior.
- No visites el solarium con frecuencia.
- Realice un autodiagnóstico, examine usted mismo los lunares en busca del motivo de los cambios de forma, tamaño y color.
Si se toman medidas preventivas y un tratamiento adecuado por parte de especialistas calificados, la enfermedad puede curarse en sus primeras etapas con un alto porcentaje de resultados positivos.

El melanoma se considera uno de los tumores malignos humanos más insidiosos, cuya morbilidad y mortalidad aumenta constantemente de año en año.
Hablan de ello en la televisión, escriben en revistas e Internet. El interés de la gente corriente se debe a que el tumor se detecta cada vez más entre residentes de distintos países y el número de muertes sigue siendo elevado, incluso a pesar del tratamiento intensivo.
En términos de prevalencia, el melanoma va muy por detrás de los tumores epiteliales de la piel (carcinoma de células escamosas, carcinoma de células basales, etc.), según diversas fuentes, y representa entre el 1,5 y el 3% de los casos, pero es mucho más peligroso. Durante los 50 años del siglo pasado, la incidencia aumentó en un 600%. Esta cifra es suficiente para temer seriamente la enfermedad y buscar las causas y métodos de tratamiento.
¿Lo que es?
El melanoma es un tipo de cáncer que afecta a los melanocitos, células pigmentarias ubicadas en la piel humana. La enfermedad tiene un alto riesgo de metástasis rápida, lo que conduce al desarrollo de complicaciones graves y, en casos graves, a la muerte del paciente. Cada año se registran alrededor de 50 mil nuevos casos de melanoma en Estados Unidos.
El melanoma es más susceptible a las personas mayores de piel blanca (entre 55 y 70 años), pero los jóvenes mayores de 30 años también corren riesgo de sufrirlo. En casi todos los casos, el tumor va precedido de cambios en forma de manchas de la edad, lunares, dermatitis y otras afecciones precancerosas. El melanoma a menudo se detecta en la etapa metastásica, pero incluso el diagnóstico oportuno a menudo no deja ninguna posibilidad de un resultado favorable debido a la extrema malignidad de la neoplasia.
El primer eslabón en el diagnóstico oportuno de la enfermedad son los propios pacientes, ya que los melanomas suelen aparecer en áreas abiertas y visibles de la piel. Esto es importante porque la detección y el diagnóstico tempranos del melanoma garantizan una curación rápida con una cirugía mínima.
Epidemiología
Según la OMS, en el año 2000 se diagnosticaron más de 200.000 casos de melanoma en todo el mundo y se produjeron 65.000 muertes relacionadas con el melanoma.
En el período de 1998 a 2008, el aumento de la incidencia de melanoma en la Federación de Rusia fue del 38,17% y la tasa de incidencia estandarizada aumentó de 4,04 a 5,46 por 100 mil habitantes. En 2008, el número de nuevos casos de melanoma cutáneo en la Federación de Rusia ascendió a 7.744 personas. La tasa de mortalidad por melanoma en la Federación de Rusia en 2008 fue de 3.159 personas y la tasa de mortalidad estandarizada fue de 2,23 personas por cada 100.000 habitantes. La edad media de los pacientes con melanoma diagnosticados por primera vez en su vida en 2008 en la Federación de Rusia era de 58,7 años. La mayor incidencia se observó entre los 75 y 84 años.
En 2005, Estados Unidos registró 59.580 nuevos casos de melanoma y 7.700 muertes a causa de este tumor. El programa SEER (The Surveillance, Epidemiology, and End Results) señala que la incidencia del melanoma aumentó un 600% entre 1950 y 2000.
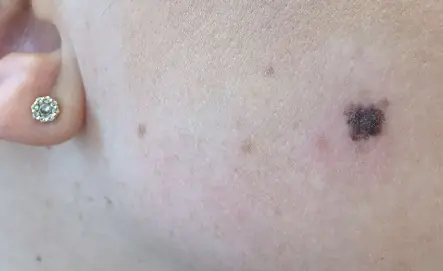
Causas del desarrollo del melanoma.
El motivo de la formación de melanoma en la etapa inicial es la degeneración de los melanocitos en células malignas.
La principal teoría que explica este proceso es la genética molecular. Aparecen defectos en la molécula de ADN de la célula pigmentaria. Además, bajo la influencia de factores provocadores, se produce una mutación genética asociada con un cambio en la cantidad de genes, una alteración de la integridad de los cromosomas o su reordenamiento. Las células modificadas adquieren la capacidad de dividirse ilimitadamente, como resultado de lo cual el tumor aumenta de tamaño y metastatiza. Estos trastornos pueden ocurrir bajo la influencia de factores desfavorables de propiedades internas y externas o una combinación de ellos.
Causas y factores de riesgo:
- Exposición prolongada al sol. La exposición a la radiación ultravioleta, incluidos los solárium, puede provocar el desarrollo de melanoma. La exposición excesiva al sol en la infancia aumenta significativamente el riesgo de enfermedades. Los residentes de regiones con mayor actividad solar (Florida, Hawaii y Australia) son más susceptibles a desarrollar cáncer de piel. Las quemaduras causadas por la exposición prolongada al sol duplican el riesgo de desarrollar melanoma. Una visita al solárium aumenta este indicador en un 75%. La Agencia de Investigación del Cáncer de la OMS clasifica los equipos de bronceado como un "factor de mayor riesgo de cáncer de piel" y los clasifica como cancerígenos.
- Lunares. Hay dos tipos de lunares: normales y atípicos. La presencia de lunares atípicos (asimétricos, elevados por encima de la piel) aumenta el riesgo de desarrollar melanoma. Además, independientemente del tipo de lunares, cuantos más haya, mayor será el riesgo de degenerar en un tumor canceroso;
- Tipo de piel. Las personas con piel más delicada (caracterizada por cabello y color de ojos claros) tienen un mayor riesgo.
- Anamnesia. Si anteriormente ha tenido melanoma u otro tipo de cáncer de piel y se cura, su riesgo de volver a desarrollar la enfermedad aumenta significativamente.
- Inmunidad debilitada. El impacto negativo de diversos factores en el sistema inmunológico, incluida la quimioterapia, el trasplante de órganos, el VIH/SIDA y otras enfermedades de inmunodeficiencia, aumenta la probabilidad de desarrollar melanoma.
La herencia juega un papel importante en el desarrollo del cáncer, incluido el melanoma. Aproximadamente uno de cada diez pacientes con melanoma tiene un familiar cercano que padece o ha padecido la enfermedad. Una historia familiar fuerte incluye melanoma en padres, hermanos e hijos. En este caso, el riesgo de melanoma aumenta en un 50%.
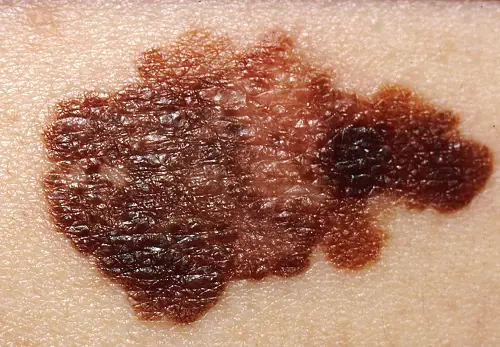
Clasificación
Formas clínicas de la enfermedad:
- Extendido superficialmente o superficial. Se observa en el 70% de los pacientes, más a menudo en mujeres. Este melanoma se caracteriza por un largo período de crecimiento benigno. Crece hasta capas más profundas después de mucho tiempo y tiene un pronóstico favorable.
- Nodular (nodular). Variante invasiva del tumor. Rápidamente crece profundamente en la piel y parece un bulto redondo convexo. La pigmentación de dicha formación suele ser negra, con menos frecuencia que otros tonos oscuros, o no cambia en absoluto. A menudo, el melanoma nodular se detecta en personas mayores en las extremidades y el tronco.
- Acrolentiginoso. Se desarrolla en la superficie de la piel y luego crece más profundamente. Una característica distintiva es la localización de los síntomas: el tumor aparece en las palmas, las plantas de los pies o debajo de las uñas. Este melanoma aparece con mayor frecuencia en personas de raza negra y asiáticas.
- Lentigo lentiginoso o maligno. En apariencia, la neoplasia se asemeja a una gran marca de nacimiento plana. Los nidos de melanocitos se forman en la capa epitelial, desde donde penetran en el interior. Es más común en mujeres mayores de 70 años en cara, cuello y parte posterior de las extremidades.
- Sin pigmentos (acromático). Ocurre muy raramente, en el 5% de los casos. Las células pigmentarias modificadas pierden la capacidad de sintetizar pigmentos, por lo que estas formaciones son rosadas o de color carne. Un tumor no pigmentado se considera una de las variedades de forma nodular o se considera una manifestación de metástasis en la piel.
Síntomas del melanoma en la etapa inicial.
En la etapa inicial, el melanoma (ver foto) no se diferencia de un lunar común. Los principales síntomas de la aparición de la enfermedad incluyen los siguientes:
- El lunar empezó a crecer y a sangrar y se volvió más oscuro;
- El lunar empezó a picar.
Estos son los principales síntomas que requieren consulta inmediata con un oncólogo. Además, no posponga su visita si la cantidad de lunares aumenta repentinamente.
En la etapa inicial, el espesor de la formación no supera 1 mm. Un lunar que acaba de empezar a degenerar es prácticamente indistinguible de uno normal. Una neoplasia maligna que ya se está desarrollando puede tener cualquier tamaño y forma, llorar, estar cubierta de ganglios y sangrar. El tumor tiene una consistencia densa y, a menudo, se eleva por encima de la piel. El color puede ser negro, marrón, azul, gris. No es frecuente, pero hay casos en los que una lesión de melanoma no cambia de color y permanece clara, similar a la hipomelanosis común.
El melanoma puede ocurrir en cualquier zona del cuerpo. Sin embargo, la mayoría de las veces se diagnostica en la parte inferior de la pierna en las mujeres y en la espalda en los hombres. En las personas mayores, el tumor se localiza con mayor frecuencia en la cara. En la mitad de los casos, la formación se desarrolla en piel sana y, en el resto, en el sitio de nevos pigmentados.
El melanoma en el iris del ojo parece una mancha oscura de forma irregular; la formación subungueal parece una franja ubicada debajo de la placa ungueal en la cutícula.
Las formas superficiales tienden a crecer lentamente, mientras que las formas nodulares pueden pasar por varias etapas de desarrollo en unas pocas semanas.
Cuando un lunar se vuelve maligno, se pueden observar cambios:
- Mayor pigmentación;
- Color desigual (presencia de varios tonos);
- Superficie brillante de la formación;
- Enrojecimiento del área circundante;
- Bordes borrosos del lunar, bordes irregulares;
- Falta de cabello;
- La lesión puede exceder los 5 mm;
- La aparición de pequeños elementos papilomatosos nodulares en el área del nevo;
- Prurito y ardor.
A medida que la formación crece y la etapa pasa a una etapa más grave, se desarrolla un cuadro clínico más pronunciado.
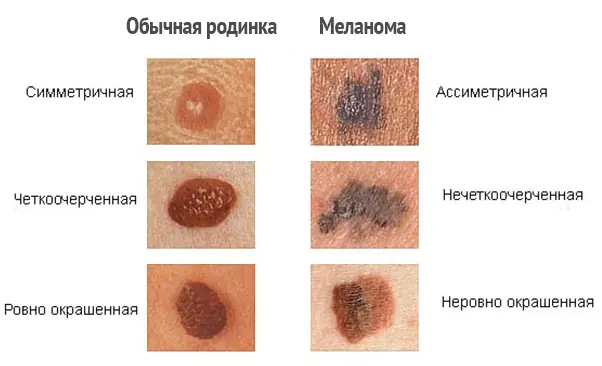
¿Cómo distinguir el melanoma?
Para distinguir correctamente el melanoma y notar los primeros signos de malignidad, es necesario distinguir las formaciones cutáneas, es decir, conocer la diferencia entre pecas, lunares y nevos. Lamentablemente, incluso muchos expertos confunden estas definiciones entre sí.
| Nombre | Descripción |
| lunares | Formaciones ovaladas o redondas, de color marrón oscuro o color carne. El diámetro de los lunares varía de 0,2 a 1 centímetro. Como regla general, los lunares son planos, pero a veces pueden elevarse por encima del nivel de la piel. |
| pecas | Manchas redondeadas, planas, de color marrón claro en la piel que se oscurecen con el sol y se vuelven pálidas en invierno. |
| Nevos atípicos o displásicos | Lunares más grandes, con bordes desiguales y coloración desigual. |
| Melanoma maligno | Formaciones pigmentadas y no pigmentadas en la piel, que surgen tanto de forma independiente (de novo) como en la piel cambiada (es decir, de lunares anteriores). El melanoma se desarrolla a partir de las células pigmentarias (melanocitos) de la piel. Al crecer más profundamente, el tumor adquiere la capacidad de metastatizar a través de los vasos linfáticos y sanguíneos a cualquier parte del cuerpo. |
Cualquier formación pigmentada, ya sea un lunar antiguo o un nevo nuevo, en personas mayores de 20 a 30 años debe examinarse con sospecha de melanoma. Además de los exámenes periódicos por parte de un dermatólogo y un oncólogo, se deben realizar estudios adicionales.
Diagnóstico
La calidad del tratamiento del melanoma y el pronóstico de la enfermedad dependen directamente del diagnóstico precoz de la lesión. Para determinar un diagnóstico oncológico, un oncólogo realiza un examen visual del área de patología. Se realiza un examen detallado de una neoplasia maligna utilizando un dermatoscopio, que es un dispositivo especial para visualizar la patología en forma ampliada.
En las clínicas oncológicas modernas se utilizan dermatoscopios digitales, que permiten ver una neoplasia maligna en una imagen tridimensional en la pantalla de un monitor. Un método adicional eficaz para diagnosticar el melanoma es un análisis de sangre para detectar cáncer (los marcadores tumorales son proteínas específicas, cuya concentración aumenta con el cáncer).
Todos los cánceres se someten a una biopsia en la etapa final del examen. Los estudios citológicos e histológicos del material biológico extraído del foco primario del cáncer permiten establecer un diagnóstico final que indica el estadio y la forma de la oncología.
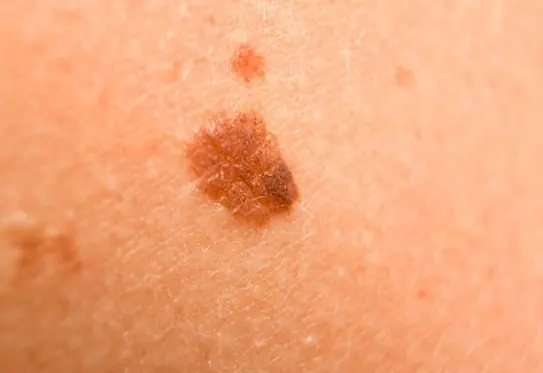
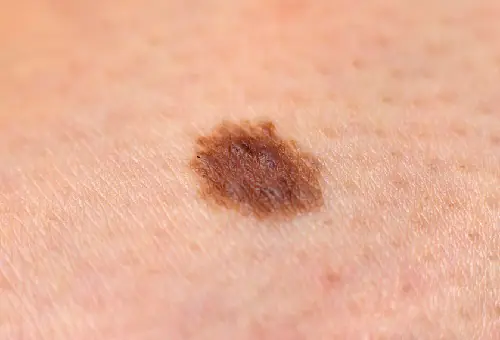
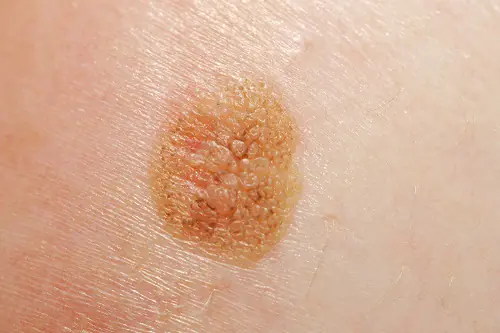
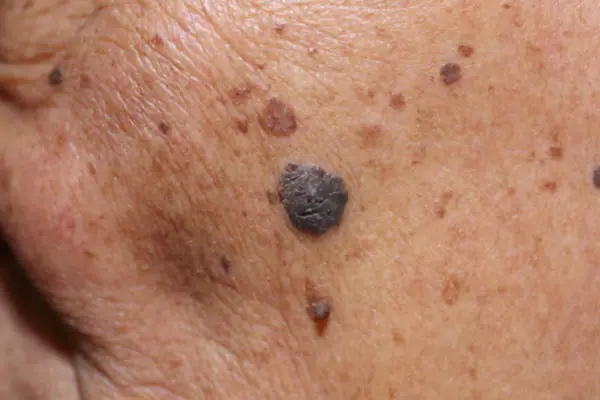
Foto: cómo se ve el melanoma
A continuación se muestran numerosas fotografías que le ayudarán a comprender cómo se ve el melanoma en las etapas inicial y avanzada:
Cómo tratar el melanoma en sus primeras etapas
El principal método de tratamiento para el melanoma en etapa temprana en 2019 es la extirpación quirúrgica. Tanto para el tumor primario como para el tratamiento de las recaídas, se realiza la escisión de la vaina fascial del tumor. El tumor se extirpa junto con el área adyacente de piel aparentemente sin cambios, según el estadio, a una distancia de 1 cm a 2-3 cm. Junto con el tumor, se extirpa el tejido subcutáneo hasta la aponeurosis o fascia del músculo subyacente, seguido de cirugía plástica. La eliminación de la fascia en sí es un tema controvertido y algunos autores no la aceptan. Si los ganglios linfáticos se ven afectados, se realiza su resección.
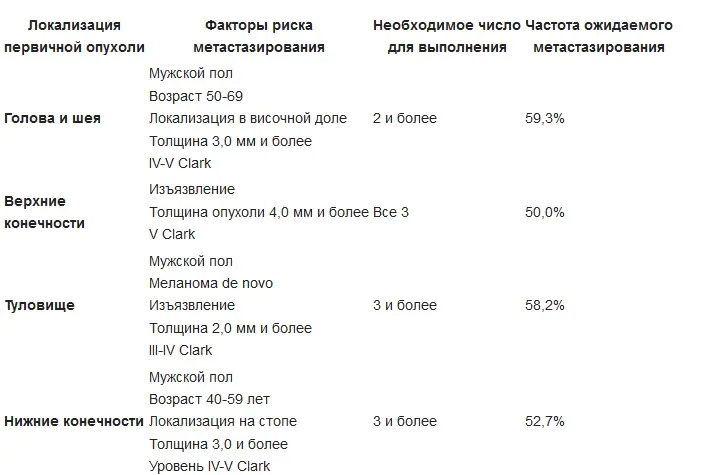
Indicaciones de linfadenectomía regional para melanoma cutáneo primario:
Una opción para el tratamiento quirúrgico puede ser la cirugía de Mohs (Frederick Mohs): intervenciones quirúrgicas bajo el control de un microscopio, así como la escisión de la vaina con láser. La criodestrucción del melanoma no se utiliza debido a que no se puede determinar con precisión el nivel de invasión del tejido subyacente.
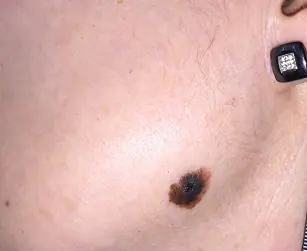
Tratamiento del melanoma con metástasis.
Los principales métodos de tratamiento del melanoma metastásico son la poliquimioterapia, la inmunoterapia y la radioterapia, que suelen utilizarse en combinación.
Inmunoterapia
- Interferón alfa (IFN-A), interleucina 2 (IL-2) y factor estimulante de colonias de granulocitos y macrófagos (GM-CSF). Un estudio realizado por el Grupo Cooperativo de Oncología del Este (ECOG) demostró que el uso de interferón-alfa-2b en dosis máximas toleradas proporciona una prolongación significativa del intervalo libre de enfermedad y la supervivencia general en comparación con ninguna terapia adyuvante.
- Anticuerpos monoclonicos. Al prescribir medicamentos de inmunoterapia (ipilimumab y nivolumab) a pacientes con melanoma en las etapas III y IV, fue posible lograr una reducción del tumor en el 58% de los casos, en más de un tercio, en el resto, detener el crecimiento del melanoma por un tiempo. año. Los resultados del estudio se presentaron en la reunión anual de la Sociedad Estadounidense de Oncología Clínica de 2015.
- Radioterapia - dosis focal total - 4000...4500 rad. La dosis total óptima es de 10.000 rad. (Los diferentes protocolos son diferentes).
- Para generalizar el proceso se utiliza quimioterapia regional y sistémica: dacarbazina (DTIC), carmustina (BCNU), lomustina (CCNU), cisplatino, tamoxifeno, ciclofosfamida, etc.
Se está investigando la terapia génica para el melanoma, cuyo objetivo es introducir los supresores de tumores del gen p53, p16INK4a, la inactivación de la vía de señalización oncogénica - ras, - c-myc, etc.
La investigación dirigida por Mikhail Nikiforov del Roswell Park Cancer Institute se encuentra en etapa preclínica y muestra que la enzima guanosina monofosfato sintasa (GMPS) puede desencadenar el crecimiento del melanoma y podría convertirse en un objetivo para nuevos medicamentos contra él. Actualmente se ha estudiado el papel del GMPS en el desarrollo y la metástasis del melanoma. Esta enzima se puede bloquear utilizando el antibiótico angustmicina A, también conocido como decoyinina. Se encontró que los niveles de GMPS estaban elevados en muestras de metástasis de melanoma. Se cree que la angustimina A tiene potencial como terapia dirigida para tumores que albergan la mutación del gen NRASQ61R o BRAFV600E.
Un nuevo fármaco, Keytruda, que fue aprobado por la FDA el año pasado para el tratamiento del cáncer de pulmón metastásico, está siendo sometido a más ensayos clínicos. En esta etapa, el Hospital Estatal de Sheba en Israel está reclutando pacientes para participar en un ensayo clínico del fármaco en el tratamiento del melanoma. Los pacientes extranjeros también pueden participar en los estudios.
Monitoreo de pacientes
Los pacientes que hayan completado un tratamiento quirúrgico radical deben ser seguidos por un oncólogo. La observación debe llevarse a cabo de acuerdo con las reglas generales: exámenes periódicos por parte de un médico, con exámenes de ultrasonido de control.
Las reglas para la observación clínica de pacientes con melanoma son las siguientes:
- durante los exámenes preventivos, examen obligatorio de la piel en el área del tumor extirpado;
- palpación obligatoria de los ganglios linfáticos: cervical, axilar, inguinal-femoral;
- examen de ultrasonido adicional de los ganglios linfáticos;
- examen de ultrasonido de órganos internos para excluir metástasis a órganos internos;
- Si es necesario, se realizan gammagrafía ósea y tomografía computarizada del cerebro.
Prevención
La prevención del melanoma implica el uso de una crema que protege contra la radiación ultravioleta y una exposición mínima a la luz solar directa. También es necesario realizar un autoexamen periódicamente. Para responder a la pregunta de cuánto tiempo viven las personas con melanoma, es necesario comprender que depende de la etapa, la ubicación, el tamaño del proceso y la actividad del sistema inmunológico del cuerpo.
Pronóstico
Con melanoma inicial y en etapa II sin recaída, la curación es posible; con recaída, la tasa de supervivencia a cinco años es aproximadamente del 85%, en etapa III - 50%, en etapa V - hasta 5%.
">