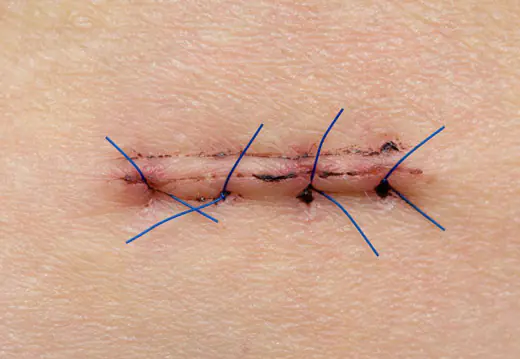
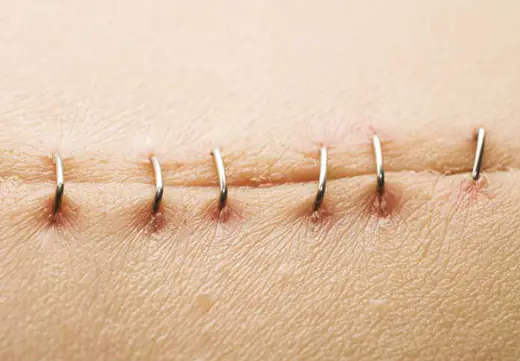
Після будь-якого хірургічного втручання завжди з'являється рубець. Операція для організму стає стресовою ситуацією, яка активує у всьому організмі захисні реакції. Імовірність появи післяопераційних шрамів залежить від масштабу втручання, кровопостачання тканин та генетики людини.
Деякі шрами створюють проблеми під час руху або виявляються причиною появи великих келоїдних рубців, які можуть перероджуватися в ракові утворення.
Рубець на видному місці псує зовнішній вигляд. Виникає необхідність підбирати одяг, який не завжди є бажаним. В області шраму тканини виявляються стягнутими, викликаючи дискомфортне почуття. Післяопераційний рубець потрібно видалити. Зробити це можна за допомогою різних косметичних засобів.
Післяопераційні шрами та рубці
Поява рубців та шрамів залежить від багатьох факторів:
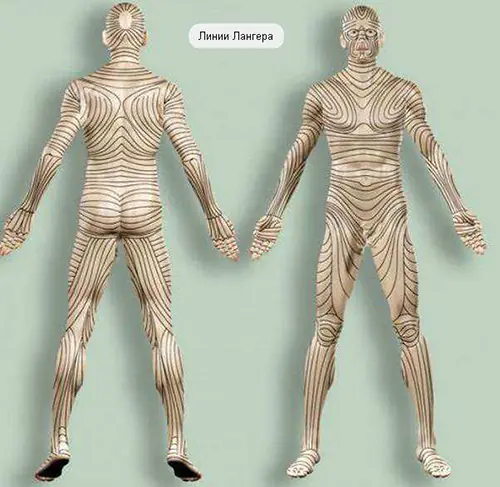
- У якому напрямі робився розріз. Шкіра людини розтягується по-різному кожному ділянці і напрямі. Існують лінії Лангера, якими рекомендується виконувати розріз.
- Чи розташовувався операційний доступ на рухомому ділянці шкірних покривів чи над кістковим виступом, де шкіра перебуває у натягнутому стані. При пластичних операціях або плановому лікуванні розрізи не виконують у таких місцях. Однак при видаленні сторонніх тіл (пухлина, поранення) подібні особливості враховуються рідко.
Рубець з'являється при підвищеному виробленні колагену в нижніх шарах шару. Його кількість визначатиме розмір та форму майбутнього шраму.
- Масштаб операційного втручання. Якщо операція здійснювалася на внутрішні органи, то шкірні покриви у процесі втручання розтягували, щоб забезпечити добрий доступ усередину. При низькому кровопостачанні, ймовірність якого виникає з віком, подібні розтяги підвищують шанси утворення рубців.
- Спосіб накладання післяопераційного шва. Хірурги можуть застосувати кілька стібків і внутрішньошкірну техніку, коли використовується волосінь, що безперервно з'єднує 2 клапті шкіри. При певній вираженості підшкірного жиру можна використовувати лише пристосування для стягування шкіри, що гарантує на 99% появу рубця.
- Чи була розбіжність шва чи нагноєння. Вони збільшують розвиток рубцевої тканини.
- Схильність до келоїдів визначається генетикою.
При призначенні засобу видалення рубців враховують вид дефекту.
Після порушення цілісності шкіри в організмі активується два протилежні процеси:
- активне утворення сполучної тканини;
- розщеплення сполучної тканини.
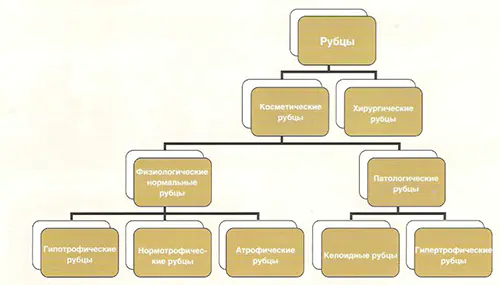
При узгодженні цих процесів утворюється нормотрофічний рубець. Він значно не відрізняється за кольором від навколишніх тканин і майже непомітний.
При підвищеному розчиненні рубцевої тканини шрам матиме форму невеликого заглиблення. Він називається атрофічним. Як правило, такі рубці виникають, коли лікар не налагоджує шви: видалення бородавок, родимок, папілом.
Якщо освітній процес проходить активніше за руйнівний, то з'являється гіпертрофічно рубець рожевого кольору, що виступає над основною поверхнею шкірних покривів. Він з'являється при нагноєння або травматизм зони шва, в області товстого шару підшкірного жиру.
Застосування загоюючих мазей (Левомеколь, Солкосерил, Актовегін) для рубців в післяопераційний період зменшують ймовірність формування дефектів. Косметичними засобами виправдано корекцію нормотрофічних шрамів. Келоїдні рубці усуваються радикальнішими способами.
При генетичній схильності утворюється келоїдний рубець білого або рожевого кольору, що виступає над шкірою. Поверхня буде блискучою та гладкою. Утворення цього виду рубця починається за кілька місяців після зняття швів. Ризик виникнення підвищується у підлітковому віці, під час вагітності, при пошкодженні грудної клітки та на смаглявій шкірі. Попередити її появу неможливо.
Способи видалення
Правильно підібрати спосіб видалення може лише косметолог. Він врахує як вид дефекту, а й рівень кровопостачання тканин. Найбільш поширені методи в порядку зменшення:
- косметологічні мазі;
- ін'єкції - мезотерапія, препарат Колоста, стероїди;
- фізіотерапія;
- активна дермабразія;
- хімічний пілінг рубця;
- вакуумно-роликовий масаж;
- вплив рідким азотом, лазером чи імпульсом струмів;
- пластична операція.
Самолікування народними засобами є малоефективним і часто лише посилює ситуацію. Відбувається втрата дорогоцінного часу, що навіть лазеротерапія у майбутньому виявляється безрезультатною. Тільки дерматолог скаже, коли використовувати мазь, а коли агресивніші засоби.
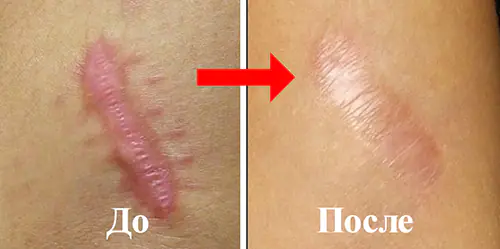
Домашнє лікування рубців
У домашніх умовах можна використовувати косметичні засоби - різні креми, що розсмоктують, мазі і спеціальні пластирі. Поліпшити результат допоможуть фізіотерапевтичні процедури (гідрокортизон, фонофорез) та компресійні методи (препарати наносять під пов'язку, що давить).
Мазі та креми косметологи рекомендують у таких випадках:
- для роботи з нормотрофічними швами, що спричиняють косметичні проблеми;
- для атрофічних рубців, посилених фурункульозом чи вітрянкою;
- як профілактичні заходи в післяопераційний період;
- для гіпертрофічних, келоїдних шрамів, які є серйозною проблемою.
З появою шраму багато людей прагнуть усунути їх. Однак перед використанням будь-якого препарату необхідно відвідати лікаря, щоб визначити характер рубця та правильно підібрати апарат.
Для коригування шкірних покривів використовують мазі з наступним лікувальним ефектом:
- очищення від бактерій;
- антисептичним впливом;
- із біологічно активними компонентами;
- поліпшення циркуляції крові та місцевого імунітету;
- зміна виробітку колагену.
Келофібраза
В основі препарату сечовина та гепарин натрію. Сечовина відмінно розчиняє тканини, а гепарин натрію розріджує кров та покращує мікроциркуляцію. Найбільша ефективність досягається на нових рубцях.
Контрактубекс
Косметичний гель на основі екстракту цибулі, що володіє протизапальним ефектом. Він негативно впливає на клітини, що дають ріст рубцевої тканини. У складі також присутній гепарин із протизапальним та розм'якшуючим ефектом. Алантоїн загоює рани та підвищує тканинну здатність зв'язувати воду.

Гель має світло-коричневий колір. Можна використовувати тільки на затягнутих ранах після закінчення процесу загоєння як профілактика появи рубців. Наносять 2-3 десь у день протягом 4-20 тижнів. Чим більший вік шраму, тим триваліший період лікування. Для підвищення ефективності на ніч накладають щільну повітронепроникну пов'язку. Результат залежить від систематики використання. Під час застосування не можна масажувати, переохолоджувати та опромінювати УФ-променями шрам. Протипоказання – індивідуальна непереносимість.
Кело-кіт
Американський препарат випускається у двох формах – спрей та гель. Він містить полісилоксан та силікон, які спільно не дозволяють рубцевій тканині розростатися. Одночасно відбувається відновлення водного балансу в тканинах, усувається відчуття стягнутої шкіри та свербіж.
Дерматікс
Препарат містить абразивні частинки у формі діоксиду кремнію та полісилоксани. Лікувальний ефект аналогічний до попереднього препарату: зникає свербіж, зволожуються шкірні покриви, знижується прояв рубців та їх пігментація.
Можна використовувати на рубці не старше 6 місяців. Силіконовий гель має прозору структуру, не має запаху. Дерматикс ультра додатково містить вітамін С.
Після висихання гелю на поверхні залишається плівка, яка не пропускає повітря. Вона утримує вологу, розм'якшує рубець, знижує пігментацію оброблених ділянок.
Використовувати можна лише після закінчення загоєння рани. Перед нанесенням очищають поверхню і просушують. Після нанесення очікують на висихання – 5 хвилин. Використовують двічі на день протягом кількох місяців. Через відсутність побічних дій можна використовувати всім категоріям, включаючи дітей та вагітних жінок.
Скаргард
Крем містить силікон та гідрокортизон. Дії силікону описані вище, а гідрокортизон є гормоном із протизапальним ефектом. Додатково до складу введено вітамін Е для розм'якшення рубцевої тканини.

Ферменкол
Натуральний склад сприяє прискореному розщепленню колагену, волокна якого утворюють основу рубцевої тканини. Відмінна риса в тому, що показує хороші результати при лікуванні не тільки свіжих рубців, але старих (старше 6 років). Для останніх краще використовувати гель у поєднанні з електрофорезом.
Медерма
Гель німецького виробництва, який є ефективним для лікування рубців, віком до року. Має специфічний запах, оскільки містить екстракт цибулі Сірає та алантоїн. Лікувальний ефект:
- регенерує тканини;
- розчиняє тканини рубця;
- утримує вологу;
- бореться із запальними процесами;
- провокує вироблення колагену;
- уповільнює утворення фібробластів;
- видаляє кров'яні згустки.
Наносять на чисту та суху область рубця, втираючи зигзагоподібними рухами 5 хвилин до повного вбирання. Період лікування підбирають індивідуально. Дозволено для використання під час вагітності.
Клірвін
Мазь роблять за аюрведичним рецептом. Активні інгредієнти глибоко проникають у тканини та активують нову регенерацію. Організм самостійно починає замінювати рубцеву тканину нормальною шкірою.

Зерадерм
Силіконовий гель від нідерландського виробника. Містить високомолекулярну сполуку силікону – полісилоксан. Гель утворює щільну плівку, яка забезпечує розм'якшення, зволоження та сплощення тканин рубця, а також прискорює регенерацію та усуває запалення. Містить УФ фільтри для захисту від уражених ділянок.
Пластир Mepiderm
Пластир дозволяє поєднувати активну дію натуральних компонентів зі здавлюючим ефектом. Подібний компрес забезпечує підвищену вологість для прискорення розсмоктування післяопераційного шва.
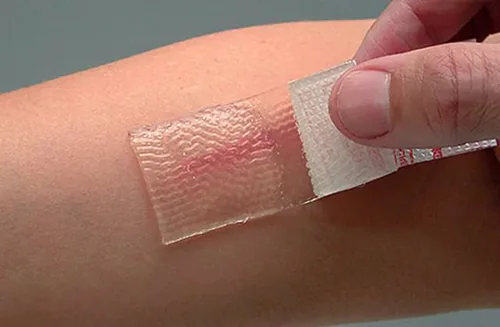
Пластир буває різного розміру та кольору, що дозволяє індивідуально його підібрати. Перед використанням водяні покриви обробляють водним розчинам і просушують серветкою. У місці накладання пластиру краще прибрати волосяний покрив.
Протипоказання
Лікарі не рекомендують використовувати будь-які косметичні засоби, поки в місці рубця спостерігаються дефекти:
- герпес;
- почервоніння;
- видно червоні судини;
- екзема – вологі ділянки з бульбашками та скоринками.
Категорично заборонено лікування рубців при шкірних алергічних реакціях та під час інфекційних захворювань.
Лікування у дерматолога
У косметологічному кабінеті можна застосовувати радикальніші методи боротьби з рубцями.
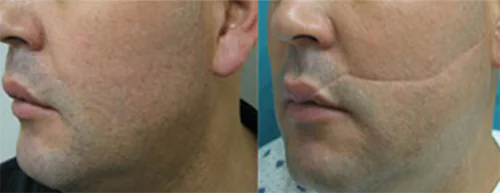
Мезотерапія
В ділянку рубця роблять ін'єкції гіалоуранової кислоти, яка є природним наповнювачем шкіри. У коктейлі також є ряд вітамінів і ферментів. Ефективність методу низька.
Глюкокортикоїдних гормонів
У рубцеву тканину вводиться синтетичний аналог гормонів, які виробляють надниркові залози. Вони мають протизапальну дію, зупиняють вироблення сполучної тканини, що сприяють утворенню ледь помітного шраму. Підходить для лікування келоїдних та гіпертрофічних рубців.
Пілінг
Пілінг дозволяє зняти поверхневий шар епідермісу. На обробленому місці з'являються нові здорові пласти шкіри. Не варто переживати з приводу глибоких ушкоджень, тому що шрам складається із сполучної тканини з відсутністю росткового шару. Пілінги бувають механічні та хімічні.
Кріотерапія
На ділянку впливають рідким азотом для виклику некрозу патологічних тканин. На місці рубця починає формуватись здорова шкіра. Однак не можна на 100% контролювати глибину дії. Для отримання видимого результату потрібно кілька процедур, які можна виконувати лише після повного загоєння (14 днів). Нова рана буде вологою, що збільшує ризик інфікування.
Лазерне шліфування
Є найбільш затребуваним та ефективним методом видалення післяопераційних рубців. В області дефекту завдають невеликий опік. У процесі загоєння здорові клітини починають витісняти рубцеву тканину.
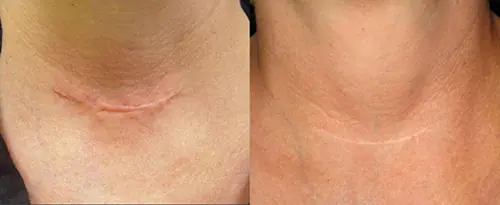
Повна корекція складається з кількох процедур. Кожне загоєння потребує близько 10 днів. Рана покривається сухою кіркою, що виключає інфекцію.
Хірургічне лікування
Великі гіпертрофічні та келоїдні шрами прибирають пластичні хірурги. Вони прибирають рубцеву тканину, а потім накладають косметичний шов або закривають клаптем власної шкіри. Шматок повинен бути попередньо підготовлений так, щоб зберегти в ньому кровопостачання.
Шрами та рубці різного походження можуть принести не лише косметичні, а й фізіологічні проблеми. Вони здатні знизити м'язову активність, згодом розростаючись і темніючи. Існує кілька методів боротьби із нею. Лікарі рекомендують почати із природних косметичних засобів, які має підібрати косметолог.
Рубець часто залишається після операції на животі, руці, обличчі, шиї та інших частинах тіла. Він є косметичним дефектом і створює дискомфорт. В середньому на повне загоєння шва та формування шраму потрібно від півроку до року. Щоб зменшити його, застосовують спеціальні мазі, креми та гелі, що містять колаген.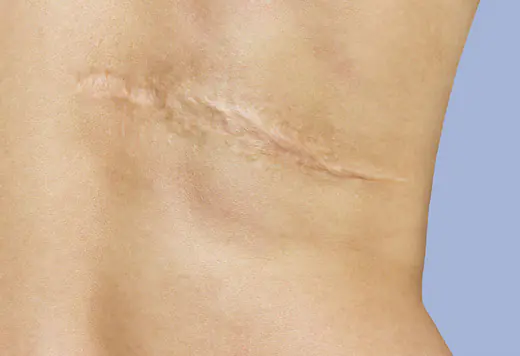
Особливості рубцювання тканин після операції
Післяопераційний шрам має вигляд фіброзної тканини, яка відрізняється за структурою та властивостями від здорової м'якої або м'язової. З цієї причини нерідко викликає хворобливі відчуття, може свербіти, запалитися і почервоніти. Залежно від виду шва та його розміру, відрізняються способи позбавлення рубця.
У міжнародній класифікації захворювань (МКЛ) такої патології надано код L90.5 — рубцеві стани та фіброз шкіри. Отримана рана при операції довго гоїться, внаслідок чого формується слід, який надалі може незначно змінюватися невеликою мірою. Формування шраму після хірургічного втручання проходить 4 етапи, подані в таблиці:
| Етап | Тривалість | Особливості |
| Загоєння шва | До 10 днів | Рана з'єднується грануляційною тканиною |
| Легка розбіжність рубця, що утворився за рахунок натягу поруч локалізованих тканин. | ||
| Фібрилогенез та формування неміцного шраму | Від 10 до 30 діб | Зменшення числа судин та елементів клітин. |
| Збільшення колагену та еластичних волокон. | ||
| Крайні ділянки рани з'єднуються незрілим рубцем, який легко розтягнути. | ||
| Освіта міцного рубця | До 3 місяців | Підвищення вмісту волокнистих структур. |
| Скорочення клітинних елементів та кровоносних судин. | ||
| Трансформація | Від 4 місяців до року | Рубцова тканина дозріває повільно, причому судини практично зникають. |
| Збліднення рубця. | ||
| На середині етапу шрам стає щільним і твердим, і можна з'ясувати метод, за допомогою якого його можна прибрати. |
Переважно рубці формуються після апендектомії у дитини чи дорослого, коли він видаляють червоподібний відросток. Така операція є поширеною і залишає по собі помітний шрам на животі.
Види післяопераційних рубців
У медицині прийнято поділяти післяопераційні рубці на 4 типи:
Келоїдний. Нагадує пухлиноподібне новоутворення, яке на кшталт гриба нависає над шкірним покривом. Забарвлення варіюється від насиченого рожевого до синюватого. Відрізняється горбистій та щільною поверхнею. Такий шрам після операції більший, ніж пошкоджена поверхня епідермісу. Викликає сверблячі та пекучі відчуття у пацієнта, нерідко відбувається запалення та відчувається біль. Медикам досі не вдалося встановити природу появи такого новоутворення після операції. Сприятливим чинником служить генетика, що впливає келоїдоз, і локалізація травми чи хірургічного втручання.
Гіпертрофічний. Грубий і твердий рубець, що піднімається над верхнім шаром шкірного покриву. Часто лущиться і призводить до формування трофічних виразок.
Виділяють сприятливі джерела для її освіти:
- опіки глибокого типу чи рвані рани;
- невчасно проведена чи неякісна хірургія;
- локалізація рубця в активних областях, які часто зачіпаються;
- генетичний фактор
Атрофічний. Менш помітні шрами, оскільки пофарбовані в тілесний чи білуватий колір. Є наслідком травмування великої ділянки шкіри або жирової клітковини.
Фізіологічний чи нормотрофічний. Після того як рана гоїться, слід залишається непомітним і не виступає над верхнім шаром епідермісу. Незабаром відзначається почервоніння та збільшення у розмірах, зростає чутливість. Через 2-3 місяці рубець знову стане майже непомітним. Таким чином гояться поверхневі ранки після операції, виконані досвідченим хірургом. При хірургічному втручанні лікар намагається розрізати тканини за природними складками, щоб не виникало надалі косметичних дефектів.
Рекомендуємо почитати:
Косметологічні процедури
Лікування рубців після операції проводять за допомогою косметологічних маніпуляцій, що проводяться у кабінеті дерматокосметолога. До таких методів відносять:
- Дермоподібності. При процедурі шліфується верхня частина епідермісу та проводиться видалення надлишок сполучної тканини. Завдяки такому способу розрівнюється рельєф шкірного покриву. Використовується при гіпертрофічних шрамах. Дермообразія поділяється на такі види:
- Алмазна, під час якої застосовується алмазна крихта.
- Мікродермоподібності. Позбутися рубця після операції вдається потоком мікрогранул.
- Лазерна. Звільнення здійснюється за допомогою лазерного променя.
- Механічна. Видалити старий рубець після операції можна за допомогою фрези.
- Вплив холоду. Лікування таким методом користується особливою популярністю і відоме під назвою кріодеструкції. На здорові тканини навколо рубця впливає низька температура, через що відзначається різкий спазм, що викликає процес загоєння. Деякі дерматологи не вітають подібний метод видалення шрамів після операції, оскільки після нього виникає можливість збільшення розмірів фіброзної тканини.
- Буки-терапія. Розміри старого шва можна зменшити з допомогою опромінення ураженої області. Негативною стороною такої методики є гіперпігментна смуга, яка залишається після маніпуляції більш ніж у чверті пацієнтів.
Апаратні методики та хірургія
Видалення післяопераційних рубців здійснюється апаратним та хірургічним висіченням. Позбутися шраму можна за допомогою абдомінопластики, в ході яких відновлюють естетичні пропорції живота. Також проводять пластичні операції, у яких усувається косметичний дефект. Щоб не виникло ускладнення при видаленні рубця, варто звертатися до професійного пластичного хірурга. Для усунення келоїдного шраму застосовують такі оперативні методи:
- Пластика із застосуванням місцевих тканин. При хірургічній маніпуляції використовують поряд локалізовані здорові тканини. Технічно простий та доступний за ціною спосіб. Лікувальний процес проводиться у стаціонарі та займає не більше тижня.
- Експандерна пластика. Потрібно при позбавленні великих ділянок рубцевої тканини. При процедурі віддалений шов замінюють експандерами, силіконовими мішечками, які вставляють під шкіру та розтягують. Особливо результативна така процедура при утворенні рубців після операції на волосистій частині голови.
- Пластика вільними трансплантатами шкіри. Трансплантація проводиться пошарово або із розщепленням тонкого верхнього шару шкірного покриву.
Медикаментозні
Видалення післяопераційних рубців проводиться також народними та медикаментозними засобами в домашніх умовах. Лікуватись таким чином можна лише після консультації з лікарем, який порадить оптимальний препарат для усунення шраму. Застосовуються такі медпрепарати:
- "Діпроспан". Належить до глюкокортикостероїдів. Необхідно намазувати кремовий препарат на пошкоджену ділянку шкіри кілька разів на добу. Застосовується ліки у вигляді ін'єкцій, що вводяться у травмовану ділянку епітеліальної тканини.
- "Келофібраза". Площа рубцевої тканини зменшуватиметься, якщо використовувати такий засіб, що містить сечовину та гепарин натрію. Речовини мають протизапальну та регенеруючу дію. Рекомендується застосовувати відразу після формування рубців, оскільки застарілі шрами не так легко видаляються.
- "Контрактубекс". Випускається ліки у формі гелю, що містить цибульний екстракт. Після застосування препарату пригнічується зростання клітин, що впливають на розростання рубцевої тканини. Завдяки вхідному до складу алантоїну, рана після операції швидше загоюється і підвищується можливість тканин зв'язувати воду.
- "Кело-кіт". Містить силікон та полісилоксан, які формують плівку на верхній частині рубця. Вона не дозволяє рубцевій тканині розростатися. При використанні засобу усуваються неприємні симптоми: свербіж, печіння, запалення. Аналогічними препаратами є «Дерматікс» та «Скаргард».
- "Клірвін". Мазь включає натуральні речовини, що проникають у глибокі шари тканин. За рахунок включення регенерації замінює шкіру на здорову.
При усуненні рубця після операції користуються спеціальним пластиром Mepiderm, який просто приклеюють на хвору ділянку шкіри.
Як уникнути запалення рубця після операції
Щоб рубець почав нормально загоюватися і зменшуватися в розмірах, необхідно ретельно за ним стежити і не допускати запальної реакції. Не можна розчісувати і здирати скоринку, що утворилася, оскільки такі заходи призведуть до інфікування і запалення. Рекомендується заклеїти шрам пластиром, особливо якщо він спостерігається у дитини. Не варто часто чіпати рану брудними руками. Якщо відзначається післяпологовий шрам, то для запобігання його розбіжності та запаленню утримуються від підняття тяжкості. Після душу промочують рубець паперовим рушником.
Як відомо, утворення рубця після пошкодження шкіри при травмах та операціях є біологічною закономірністю та сприймається і хірургами та пацієнтами як неминуче зло. Для практики важлива та обставина, що остаточне формування рубця завершується лише через 6-12 місяців після того, як виконано операцію, і в ці ж терміни якість рубця починає оцінюватися пацієнтом.
Одна річ — хірургічне лікування травм чи загрозливих для життя станів, тоді хірург насамперед думає не про красу майбутнього рубця, а про неускладнене загоєння рани. При цьому претензій до спеціаліста, що оперує, як правило, не пред'являється, і це в цілому справедливо.
Інша справа – естетична хірургія, коли головна мета хірурга – покращити зовнішній вигляд пацієнта та мінімізувати шрами. Погоджуючись на операцію, пацієнт погоджується і виникнення після неї рубців. Але в цьому випадку їх характеристики стають найважливішим показником якості дій лікаря, котрий ще до втручання зобов'язаний докладно поінформувати пацієнта про можливий характер майбутніх шрамів. Ця інформація дозволяє пацієнтові погодитися чи відмовитися від операції, а після неї – при незадоволеності характеристиками рубців – пред'явити хірургу претензії.
Як у нормі відбувається загоєння ран
Загоєння рани - біологічний процес, що триває близько року і завершується формуванням зрілого рубця. Однак і згодом тканини, що утворюють шрам, здатні змінюватися, хоча і мінімальною мірою.
1 стадія загоєння – післяопераційне запалення та епітелізація рани (1-10 добу після операції). Відмінна риса цієї стадії – з'єднання країв рани грануляційною тканиною, а чи не рубцем. Тому коли шви знімають на 7-10 день, рана може легко розійтися під дією натягу навколишніх тканин. Для отримання в майбутньому мінімального за шириною шраму цей натяг повинен бути виключений або нейтралізований накладеними швами.
2 стадія - активний фібриллогенез та утворення неміцного рубця (10-30 добу після операції). Молода грануляційна тканина швидко дозріває, що супроводжується зменшенням кількості судин та клітинних елементів, з одного боку, та збільшенням числа колагенових та еластичних волокон, з іншого. Наприкінці цієї стадії краю рани вже з'єднані молодим незміцнілим рубцем, який відносно легко розтяжний і добре помітний через велику кількість судин, що містяться в ньому.
3 стадія - утворення міцного рубця (30-90 діб після операції). Кількість волокнистих структур у рубці значно збільшується, які пучки набувають певну орієнтацію відповідно до домінуючим напрямом навантаження на рубець. Кількість клітинних елементів і судин у рубцевій тканині суттєво зменшується, шрам стає менш яскравим та менш помітним. Протягом цієї фази значний вплив на властивості рубця впливає зовнішніх сил. Так, при поздовжньому розтягуванні рубця в його тканині відбувається додаткове утворення і чіткіша орієнтація колагенових і еластичних волокон, і тим більшою мірою, ніж сильніше розтягування. Якщо ж у пацієнта процеси фібриллогенезу спочатку посилені та переважають над колагенолізом, можуть утворитися і гіпертрофічні і навіть келоїдні рубці незалежно від напрямку розтягування.
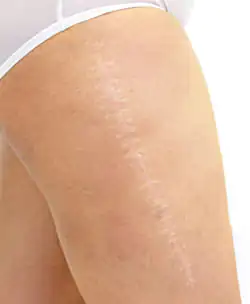
4 стадія - остаточна трансформація рубця (3-12 місяців після операції). Характеризується все більш повільним дозріванням рубцевої тканини з майже повним зникненням із неї дрібних кровоносних судин. Шрам ще блідшає. Важливо відзначити, що у більшості випадків саме в середині 4 періоду (зазвичай – після 6 місяців) шкірні рубці можна оцінити як сформовані та визначити можливість їх корекції.
Від чого залежить, який буде шрам
На зовнішні характеристики рубця впливають насамперед такі фактори:
- розташування рани і, зокрема, ступінь відповідності її довгої осі силовим лініям шкіри (якщо коротко, вздовж зморшок і природних складок шрам буде тоншим і менш помітним);
- спосіб хірургічного закриття рани та якість його реалізації, у тому числі досвід хірурга;
- Ефективність дренування (для великих і мають складну форму ран).
Відіграють роль вік пацієнта, стан імунітету, спадковість.
Як правило, в нормі шрами не викликають у їхнього власника ніяких фізичних відчуттів. Поява ознак подразнення тканин в області рубця (поколювання, печіння) характерно для гіпертрофічних (виступаючих над шкірою), і особливо для келоїдних (розрослих) рубців. Але неприємні суб'єктивні відчуття набувають практичного значення лише в тому випадку, якщо вони знижують якість життя пацієнта. У таких випадках показано лікування – корекція шраму.
Лікування рубців та шрамів після операції
Протягом останніх років було зроблено чимало спроб знайти спосіб нехірургічної корекції рубців: від ін'єкцій алое або склоподібного тіла до місцевого впливу на шрами пепсину з соляною кислотою, тіозинаміну, саліцилової кислоти, гідрокортизону та його аналогів чи креазотової олії. На жаль, жоден із підходів не продемонстрував значних результатів.
Але все ж таки додаткові методи, що покращують якість рубців, у післяопераційному періоді має сенс застосовувати. В першу чергу - спокій та відсутність дратівливої дії рухів. В умовах спокою формується рубець меншого обсягу та з більш сприятливими характеристиками. Доцільно буде зафіксувати краї ушитої рани смужками липкого пластиру, який здатний добре утримувати цю ділянку шкіри від розтягування досить тривалий час (до 2-4 тижнів). Це дозволить попередити раннє розширення рубця, що формується. Залежно від конкретних умов смужки пластиру можна використовувати протягом усього періоду утворення міцного рубця (3-6 місяців із дня операції). Їх змінює сам пацієнт, коли пластир починає відклеюватись. В цьому випадку шкіру потрібно промити з милом, витерти досуха і заклеїти новою смужкою пластиру. У разі появи на шкірі ознак подразнення використання пластиру припиняють до повної нормалізації стану шкіри.
З метою покращення якості рубців під час їх формування можуть бути використані спеціальні силіконові покриття, силіконові пластини, пластирі та лікувальні гелі (наприклад, Контрактубекс для профілактики утворення патологічних рубців).
З появою ознак формування гіпертрофічних або келоїдних рубців можуть бути використані такі терапевтичні методи, як ін'єкційне введення в рубцеву тканину глюкокортикостероїдів (Препарат «Кеналог-40»).
На жаль, і особистий досвід кожного хірурга свідчить про те, що значного ефекту в корекції шрамів навіть хірургічним шляхом досягти буває важко, а іноді неможливо. На даному етапі розвитку медицини її методи не здатні повністю усунути рубець або радикально вплинути на загальні механізми формування рубцевої тканини людини. У розташуванні хірурга є можливість виключно місцевого на окремі характеристики рубця, причому часто з дуже обмеженою ефективністю. Лікар може лише провести висічення рубця та зашити його заново, вже більш кваліфіковано. При великих рубцях провести пересадку шкірного клаптя або методом дермотензії створити надлишок шкіри і вже нею закрити шрам.
Лікар приймає рішення про корекцію шраму лише після оцінки ймовірності ефективності лікування. Позитивне рішення приймається хірургом після отримання поінформованої згоди пацієнта з урахуванням його психологічного статусу та реалістичності очікувань. Важливу роль цьому процесі грає детальне інформування пацієнта про майбутній зовнішній вигляд рубця з демонстрацією схожих шрамів на екрані монітора.

Коли хірург з тих чи інших причин не може запропонувати пацієнтові операцію покращення якості рубця, виходом із положення іноді може бути нанесення на рубець камуфлюючого татуювання. Але таке рішення підходить не всім, хоча використовується досить часто. І в деяких випадках татуаж дає відмінний результат, оскільки на зміну шраму приходить прикраса. Але не варто робити татуювання на шрам від кесарева, якщо збираєтеся заводити ще одну дитину.
Якщо у хірургічному висіченні шраму немає необхідності, можна спробувати вирівняти поверхню рубця консервативними способами.
Консервативна корекція порушень рельєфу тканини в області рубця
Рубець помітний не тільки тому, що його тканина за своїм зовнішнім виглядом відрізняється від навколишньої шкіри. Дуже часто провідну роль виникненні естетичного дефекту грають порушення рельєфу тканин. Саме нерівності в зоні ушкодження здатні зробити навіть невеликий рубець помітнішим і тим самим значно погіршити естетичні характеристики зовнішності. Як зробити шрам менш помітним?
Порушення мікрорельєфу рубця можуть коригуватися лікарськими, фізіотерапевтичними методами та біологічними наповнювачами.
Лікарські засоби, що дозволяють зробити рубець менш помітним
Кортикостероїди. Внутрішньорубцеве введення стероїдів залишається основою лікування рубців. Кортикостероїди зменшують рубцеутворення за допомогою зменшення синтезу колагену, глюкозаміногліканів, медіаторів запалення та проліферації фібробластів у процесі загоєння рани. Кортикостероїд, що найчастіше використовується — триамцинолону ацетат у концентрації 10–40 мг/мл «Кеналог», що призначається в зону пошкодження за допомогою введення голкою з інтервалом 4–6 тижнів. Ефективність такого введення, як мономоделі та як додавання до процедури ексцизії рубця, дуже висока. Також широко застосовуються топічні кортикостероїдні засоби, що наносяться щодня безпосередньо на освіту. Ускладнення при лікуванні кортикостероїдами включають атрофію, телеангіоектазії та порушення пігментації.
Імуномодулятори. Новим методом у лікуванні келоїдних та гіпертрофічних рубців є терапія інтерфероном. Інтерферон, введений у лінію шва, після висічення келоїдного рубця може профілактично запобігати рецидивам. Рекомендується вводити по 0,5-1,0 млн. МО через день 2-3 тижні, потім по 0,1-0,5 млн. МО 1-2 рази на тиждень протягом трьох місяців.
Препарати, що зменшують гіперпроліферацію клітин сполучної тканини.. Класичним засобом для лікування шрамів є гіалуронідаза, вона розщеплює основний компонент проміжної речовини сполучної тканини — гіалуронову кислоту, що є цементуючою речовиною сполучної тканини, і, таким чином, підвищує тканинну та судинну проникність, полегшує рух рідин у міжтканинних. Гіалуронідаза зменшує набряклість тканини, розм'якшує рубці та вирівнює їх поверхню, попереджає формування шрамів. Препарати, що містять гіалуронідазу: Лідаза та Ронідаза. Розчин Лідази (1 мл) вводять поблизу місця ураження під шкіру або під рубцово-змінені тканини. Ін'єкції роблять щодня або через день; курс лікування складається з 6-10-15 і більше ін'єкцій. За потреби проводять повторні курси з проміжками 1,5-2 місяці.
Ще один препарат на основі ферментів - "Лонгідаза". «Лонгідаза» це хімічна сполука гіолуронідази з поліоксидонієм. Поєднання ферментативної активності гіалуронідази з імуномодулюючими, антиоксидантними та помірними протизапальними властивостями поліоксидонія забезпечує широту фармакологічних властивостей. Найбільш ефективно використовувати препарат "Лонгідаза" методом ультрофонофорезу або фонофорезу. При ультрофонофорезі Лонгідаза 3000 МО розводиться в 2-5 мл гелю для ультразвукової терапії. Вплив здійснюється малим ультразвуковим випромінювачем (1 см 2 ), з частотою ультразвуку 1 МГц, інтенсивністю 0,2-0,4 Вт/см 2 в безперервному режимі, час дії 5-7 хв., курс 10-12 процедур щодня або через 1 день. Методом фонофорезу (1500 Гц) 3000 МО Лонгідази вводиться щодня (загальний час дії 5 хв, курс - 10 процедур). Також можливе введення препарату всередину рубця:
- при келоїдних та гіперторофічних рубцях невеликих розмірів: Лонгідаза 3000 МО 1 раз на 7 днів загальним курсом 10 ін'єкцій усередину рубця;
- при келоїдних та гіпертрофічних з великою площею ураження: Лонгідаза 3000 МО 1 раз на 7 днів внутрішньо рубця курсом 8-10 ін'єкцій, одночасно внутрішньом'язове введення Лонгідази 3000 МО № 10.
Добре відомим препаратом, що гальмує патологічне розростання клітин сполучної тканини і одночасно має протизапальний ефект, є гель «Контрактубекс». «Контрактубекс» застосовується в хірургії та косметології у лікуванні післяопераційних та післяопікових рубців, у тому числі грубих, що перешкоджають руху та келоїдних, а також розтяжок (стрій) після пологів або після різкого зниження ваги. Наноситься на область рубця, 0,5 см гелю на рубцеву поверхню площею 20-25 см в середньому 2 рази на добу.
Ферментний препарат з 9 колагенолітичних протеаз крем «Ферменкол» є принципово новим протеолітичним препаратом. Протирубцевий ефект Ферменкола заснований на редукції надлишкового позаклітинного матриксу в рубцевій тканині.
Ефект при використанні протирубцевих засобів спостерігається приблизно через 3 тижні після початку застосування засобу і досягає оптимального результату зазвичай після 2-3 курсів електрофорезу або фонофорезу, по 10-15 сеансів або аплікацій протягом 30-60 днів.
Фізичні та фізіотерапевтичні процедури, що дозволяють зробити шрам менш помітним:
Шліфування дасть позитивний результат при невеликих поверхневих рубцях або точкових рубцях при наслідках вугрової хвороби. Рубець з рівною поверхнею значно менш помітний, ніж рубець з мікропідвищення або поглиблення.
Шліфування лазером. Оброблена лазерним променем поверхня стає після епітелізації більш рівною. Лазерне шліфування має всі переваги за рахунок вибірковості та точності впливу на мінімальні за розмірами ділянки шкіри (до 1 кв.мм). Операцію виконують, як правило, під загальною анестезією, тому що місцеве введення навіть мінімального об'єму розчину, що анестезує, може радикально змінити рельєф поверхні шкіри в зоні рубця. Використовують хірургічний ербієвий лазер. Епітелізація обробленої поверхні відбувається протягом 5-7 днів.
Косметичні процедури, Спрямовані на зовнішню корекцію дефекту (пілінги, мезотерапія, дермабразія) не дають відчутного результату на великих рубцях, але дозволяють зробити менш помітним маленькі рубчики.
Силіконові платівки та пов'язки. Дозволяють вирівняти поверхню невеликого рубця. Малоефективні на гіпертрофічних рубцях та келоїді.
Рентгенотерапія (промені Буккі). Базується на дії іонізуючого випромінювання на сполучну тканину, що викликає набряклість та руйнування колагенових волокон, фібробластів. Рентгенотерапія призначається до 6 сеансів опромінення з інтервалом 6-8 тижнів при одноразовій дозі до 15000 Р.
Кріохірургія. Кріохірургічні засоби, такі як рідкий азот, уражують мікроциркуляторне русло і викликають загибель клітин через утворення внутрішньоклітинних кристалів. Зазвичай 1-3 цикли заморожування-відтавання по 10-30 секунд достатньо для досягнення бажаного ефекту. Застосовується тільки при гіпертрофічних та келоїдних рубцях.
При рубці, що сформувався з тривалістю існування до 12 місяців, можливо проводити лікування всіма методами, а при тривалому шрамі (більше 12 місяців) ефективні тільки агресивні методи: введення кортикостероїдів у зону ураження, висічення, променева терапія, Буккі-терапія, лазерна терапія.
Виражені порушення рельєфу поверхні шкіри у зоні рубця добре помітні і найчастіше викликані такими причинами:
1. Неточним зіставленням країв рани при накладанні швів. Невеликі неточності згодом згладяться самі. В інших випадках потрібна хірургічна корекція з точним зіставленням країв рани.
2. Зменшенням жирового прошарку лише на рівні рубця з його поглибленням. Варіанти вирішення проблеми:
- ліпосакція оточуючих рубець тканин (видаляється жирова тканина поруч із рубцем),
- ліпофілінг в область поглиблення (додається прошарок жирової тканини під рубець),
- Введення гелів та інших наповнювачів (ефект хороший, недолік - гель може мігрувати і поступово виводиться з організму),
- пластика місцевими тканинами.
3. Глибоким дефектом тканин лише на рівні ушкодження, формуючим значне поглиблення. Тут в залежності від умов можуть бути використані комплекси тканин з неосьовим типом живлення (на широкій тканинній ніжці), а також острівцеві або вільні клапті.
Переміщення рубця у приховану зону
Поверхня будь-якого шраму відрізняється від нормальної шкіри, і гострота цієї проблеми найбільше виражена при розташуванні рубця на відкритих ділянках тіла. В абсолютній більшості випадків перемістити рубець в інше місце неможливо, однак із цього правила є винятки. Так, при операції пластики передньої черевної стінки видалення значної ділянки шкіри разом із розташованими на ній шрамами (наприклад, після операції з приводу апендициту, втручань на органах черевної порожнини та малого тазу) призводить до того, що новий горизонтальний рубець розташований у відносно прихованій зоні. - внизу живота. Обов'язковою умовою виконання подібних операцій є наявність на животі значного надлишку шкіри (наприклад, у жінок, що народжували).
Важливим аргументом у згоді пацієнтки на операцію є одночасне поліпшення форми тулуба.
Взагалі, нормотрофічні (правильно загоєні) рубці хірургічної корекції в основному не потребують, на відміну від гіпертрофічних (виступаючих) і келоїдних.
Корекція гіпертрофічних рубців

З метою зменшення ширини гіпертрофічного рубця (поряд з висіченням), для усунення обмежень функцій та зменшення неприємних суб'єктивних відчуттів використовується z-пластика рубців. У зв'язку з тим, що головною місцевою причиною гіпертрофії рубцевої тканини є поздовжнє розтягування рубця, основним принципом його хірургічної корекції є зміна напряму рубця шляхом пластики зустрічними трикутними клаптями, також відомою як z-пластика тканин. Рубець січуть і по ходу кожного краю рани формують трикутні клапті, після переміщення яких рана набуває зигзагоподібної форми. При зміні форми рани відбувається її подовження, що різко зменшує вплив фактора поздовжнього розтягування. У той же час відбувається компенсаторне зустрічне переміщення країв рани, що посилює їх натяг у поперечному напрямку.
Ін'єкції препарату "Кеналог-40" з лідокаїном в тканину рубця, що формується, безпосередньо впливають на механізм утворення рубця, знижуючи інтенсивність фібриллогенезу. Введення препарату доцільно починати з 3-го тижня з моменту операції, дія буде найбільш вираженою. Однак, і в пізніші терміни можна отримати хороший ефект. Курс лікування становить 3-4 ін'єкції, які повторюють з інтервалом 5-7 днів. Можливі ускладнення – при поширенні препарату на прилеглі до рубця тканини можливий розвиток атрофії підшкірної жирової клітковини та шкіри з утворенням заглиблень.
При невеликих гіпертрофічних рубцях застосовується консервативне лікування - вищезазначені фізичні та фізіотерапевтичні методи, лікарські засоби.
Корекція келоїдних рубців
У зв'язку з тим, що основною причиною утворення келоїдних рубців є аномальна реакція організму на травму, що виражається в особливому перебігу процесів загоєння рани з формування келоїду, спроби впливу на келоїдний рубець лише хірургічними методами, на жаль, малоефективні.
Якщо говорити про висічення келоїдного рубця, то воно можливе, але тільки при володінні хірургом достатніми знаннями та практичними навичками.
Найбільш результативним методом лікування у цьому випадку є введення в тканину рубця препарату «Кеналог-40»що дозволяє значно зменшити обсяг зовнішньої частини рубця (іноді до нормальної величини). У післяопераційному періоді завжди доцільний додатковий курс глюкокортикостероїдної терапії.
Можливо також проведена локальна рентгенотерапія (промені Буккі)яка сама по собі здатна дати позитивні результати лікування келоїдних рубців.
У комплексному лікуванні пацієнтів з келоїдними рубцями можуть також використовуватись гель «Контрактубекс» та бальнеотерапія.
Велике значення має іммобілізація келоїдного шраму, у тому числі із застосуванням спеціальних силіконових покриттів.
Таким чином, в даний час келоїдні рубці залишаються одним із тих захворювань, лікування яких відомими методами є недостатньо ефективним.
Можна тільки сподіватися, що в найближчому майбутньому медицина знайде шляхи впливу на ці процеси з тим, щоб їх результатом стало формування нормальної тканини.