Nhiễm trùng huyết là gì: dấu hiệu đầu tiên, nguyên nhân và chẩn đoán bệnh. Phương pháp điều trị và phương pháp phòng ngừa nhiễm trùng huyết ở người lớn.
Nội dung của bài viết:- nhiễm trùng huyết là gì
- Lý do phát triển
- Triệu chứng chính
- Chẩn đoán
- Cách điều trị nhiễm trùng huyết
- Phòng ngừa
Nhiễm trùng huyết (từ tiếng Hy Lạp “thối rữa”, “phân hủy”) là một căn bệnh ảnh hưởng đến toàn bộ cơ thể, với vi khuẩn sinh mủ xâm nhập vào máu và sau đó lan rộng khắp cơ thể, gây ra các vết loét ở nhiều cơ quan. Vì vậy, nhiễm trùng huyết thường được gọi là ngộ độc máu trong bất kỳ bệnh nhiễm trùng có mủ nào.
Nhiễm trùng huyết là gì?
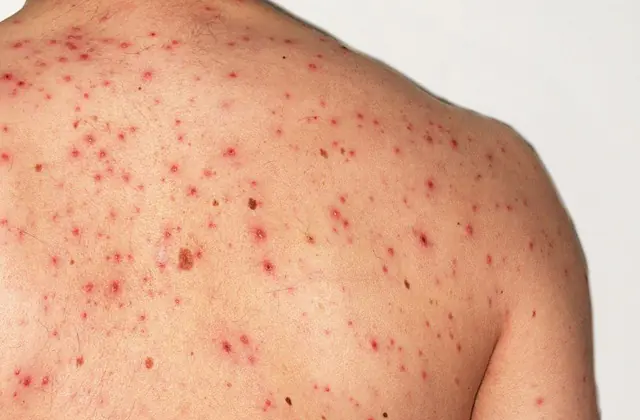
Bức ảnh cho thấy bệnh nhiễm trùng huyết
Nhiễm trùng huyết là một tình trạng đe dọa tính mạng. Có một số giai đoạn, mỗi giai đoạn có những đặc điểm riêng. Theo họ, có 5 dạng hoặc loại bệnh có thể chuyển hóa lẫn nhau, tức là từ nặng đến nhẹ (điều này có nghĩa là khỏi bệnh), hoặc dần dần trở nên phức tạp hơn (có nguy cơ tử vong).
Các loại nhiễm trùng huyết sau đây được phân biệt:
- Sốt mủ- đây chưa phải là nhiễm trùng huyết mà là một tình trạng có nguy cơ phát triển thành nhiễm trùng huyết. Hình thức này được đặc trưng bởi sự kết hợp giữa tụ mủ cục bộ lớn và nhiệt độ cao (trên 38? C), kéo dài hơn một tuần, nhưng không thể phát hiện được mầm bệnh trong máu.
- nhiễm độc huyết- đây đã là sự khởi đầu của nhiễm trùng huyết. Các triệu chứng của dạng đầu tiên đi kèm với dấu hiệu ngộ độc máu, vi khuẩn có thể được xác định trong đó (nuôi cấy trên môi trường dinh dưỡng là dương tính).
- Nhiễm trùng máu- hình thức này được đặc trưng bởi tình trạng rất nghiêm trọng của bệnh nhân. Có mủ tập trung cục bộ, nhiệt độ rất cao và xét nghiệm máu dương tính với vi khuẩn.
- Nhiễm trùng huyết- bệnh nhân phát triển các vết loét di căn, nghĩa là, ngoài ổ có mủ đã biết, các ổ nhiễm trùng có mủ thứ phát xuất hiện ở các cơ quan khác.
- Nhiễm trùng huyết mãn tính- tình trạng các ổ mủ đã lành, máu vẫn chứa các tác nhân lây nhiễm, các đợt sốt xảy ra định kỳ và các vết loét di căn có thể hình thành theo thời gian.
Nhiễm trùng huyết cũng có thể cấp tính (kéo dài đến 6 tuần), mãn tính (kéo dài hơn 6 tháng) và bùng phát (phát triển sau 1-2 ngày).
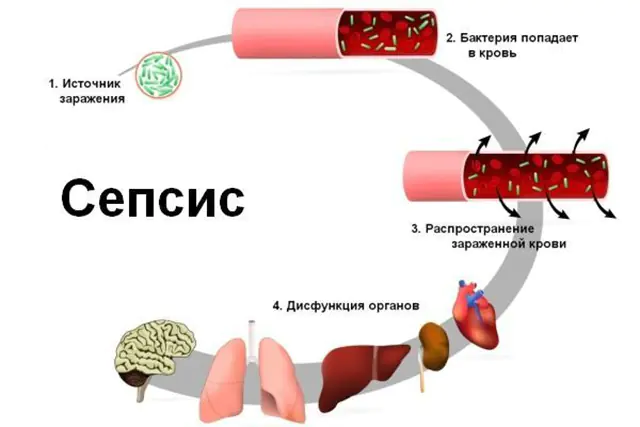
Tất cả các biến chứng của nhiễm trùng huyết đều giảm xuống mức sốc nhiễm trùng. Sốc là tình trạng hầu hết các chức năng quan trọng của cơ thể ngừng hoạt động. Vi khuẩn và chất độc của chúng có xu hướng làm giãn thành mạch máu, khiến huyết áp giảm và chất lỏng từ mạch đi vào các mô. Do thiếu máu lỏng khắp cơ thể, quá trình đông máu có thể bắt đầu ngay bên trong mạch. Tất cả các cơ quan nhận được ít oxy và máu hơn, suy đa cơ quan phát triển - sự phát triển đồng thời của suy tim, thận, gan và phổi, chảy máu trong.
Nguyên nhân phát triển nhiễm trùng huyết
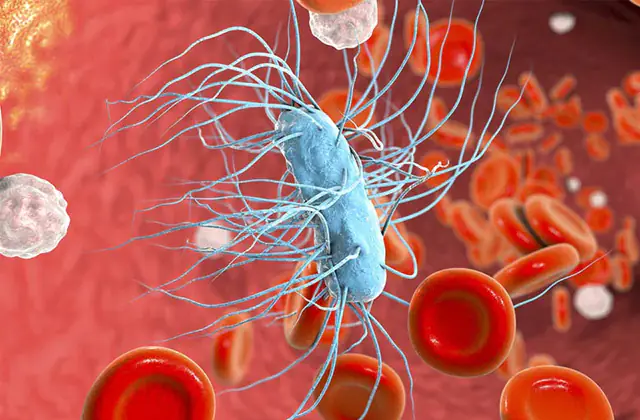
Nguyên nhân gây nhiễm trùng huyết luôn là nhiễm trùng có mủ. Tác nhân gây bệnh có thể là hầu hết mọi loại vi khuẩn, nhưng thường gặp nhất là các vi khuẩn sinh mủ như staphylococci, streptococci, Pseudomonas aeruginosa, Proteus và Escherichia coli. Tất cả những vi khuẩn này đều có mặt khắp nơi. Nhiều người trong số họ có thể được phân lập khỏi cơ thể của ngay cả một người khỏe mạnh.
Trong những năm gần đây, nấm thuộc chi Candida cũng bắt đầu gây nhiễm trùng huyết. Nguyên nhân là do sử dụng kháng sinh không đúng cách.
Bản thân virus không thể gây nhiễm trùng huyết vì nhiễm virus không có mủ. Tuy nhiên, virus có thể làm suy yếu mạnh hệ thống miễn dịch, vi khuẩn gây bệnh có trong cơ thể sẽ lợi dụng và gây nhiễm trùng mủ.
Nhiễm trùng huyết không thể lây nhiễm từ người khác, vì đó là hậu quả của một bệnh truyền nhiễm mà một người đã mắc phải nên nguồn lây là từ cơ thể con người. Một ngoại lệ là nhiễm trùng huyết, xảy ra do vi phạm tính vô trùng của các thủ tục do nhân viên y tế thực hiện. Nó cũng có thể xảy ra sau khi hoạt động.
Nguồn lây nhiễm trong nhiễm trùng huyết có thể là:
- Phổi. Các bệnh mãn tính về phổi và phế quản rất dễ hình thành mủ (áp xe) bên trong phế quản hoặc trong mô phổi.
- Ruột. Vi khuẩn liên tục hiện diện ở đây nhưng chúng không xâm nhập vào máu. Trong một số bệnh mãn tính (viêm loét đại tràng và viêm ruột), mủ được hình thành và do thành ruột giàu mạch máu nên mủ có thể thấm vào máu.
- Da thú. Nguồn gốc của tác nhân gây nhiễm trùng huyết có thể là đờm (nhiễm trùng mô mỡ có mủ), viêm tuyến mồ hôi (viêm tuyến mồ hôi), pemphigus, viêm vú có mủ, cũng như bất kỳ bệnh nhiễm trùng da nào trong đó mụn nước chứa đầy mủ.
- Xương. Viêm mô xương xảy ra với viêm tủy xương có mủ. Màng xương bao quanh xương rất giàu mạch máu nên khi nhiễm trùng nặng, mủ dễ xâm nhập vào máu.
- Tai, họng, mũi. Các ổ mủ hình thành trong khoang mũi hoặc xoang cạnh mũi (viêm xoang có mủ), ở tai giữa (với viêm tai giữa và viêm xương chũm), ở amidan (với đau họng) thường tồn tại lâu dài. Trong bối cảnh khả năng miễn dịch giảm, tất cả các bệnh này có thể gây nhiễm trùng huyết.
- Răng. Mủ tích tụ trong mô mềm khi răng bị tổn thương sẽ ngay lập tức xâm nhập vào máu. Với mỗi lần đánh răng, màng nhầy bị tổn thương một phần và vi khuẩn tạm thời xâm nhập vào máu.
- Hệ thống sinh dục. Nhiễm trùng niệu sinh dục thường không được chữa khỏi hoàn toàn; mầm bệnh có mặt trong các cơ quan này và là bình thường. Nhiễm trùng phụ khoa đặc biệt phổ biến với tình trạng viêm mủ ở cơ quan sinh dục nữ bên trong (viêm nội mạc tử cung, viêm salpingoophoritis).
Nhiễm trùng huyết có những nguyên nhân cũng có thể được chia thành mắc phải tại cộng đồng và mắc phải tại bệnh viện. Nếu nhiễm trùng phát triển 48 giờ sau khi một người nhập viện, nguyên nhân gây nhiễm trùng huyết là do vi khuẩn thường gặp trong khoa (có những vi sinh vật thích nghi với điều kiện bệnh viện).
Sự phát triển của nhiễm trùng huyết diễn ra như sau. Khi có một ổ mủ trong cơ thể trong bối cảnh khả năng miễn dịch giảm mạnh, khi mầm bệnh rất nguy hiểm và lực bảo vệ bị ức chế đáng kể, ổ mủ đầu tiên sẽ hình thành. Tình trạng viêm ngày càng trở nên mạnh hơn, việc điều trị không giúp ích gì và khả năng miễn dịch tại chỗ không thể đối phó được. Các mầm bệnh xâm nhập vào máu mà không gặp bất kỳ trở ngại nào. Tại đây chúng được gặp các tế bào miễn dịch, tạo nên hệ thống miễn dịch chung. Nếu những chất bảo vệ này thất bại, thì mầm bệnh sẽ lây lan qua máu đến tất cả các cơ quan, lắng đọng trong chúng và gây ra các ổ viêm mủ mới.
Quan trọng! Mức độ nghiêm trọng của nhiễm trùng huyết phụ thuộc vào đặc tính của mầm bệnh, mức độ nghiêm trọng của quá trình viêm và trạng thái của hệ thống miễn dịch. Tuy nhiên, yếu tố quyết định là tình trạng suy giảm miễn dịch, trong đó ngay cả nhiễm trùng nhẹ cũng có thể gây viêm nặng và nhiễm trùng máu.Các triệu chứng chính của nhiễm trùng huyết
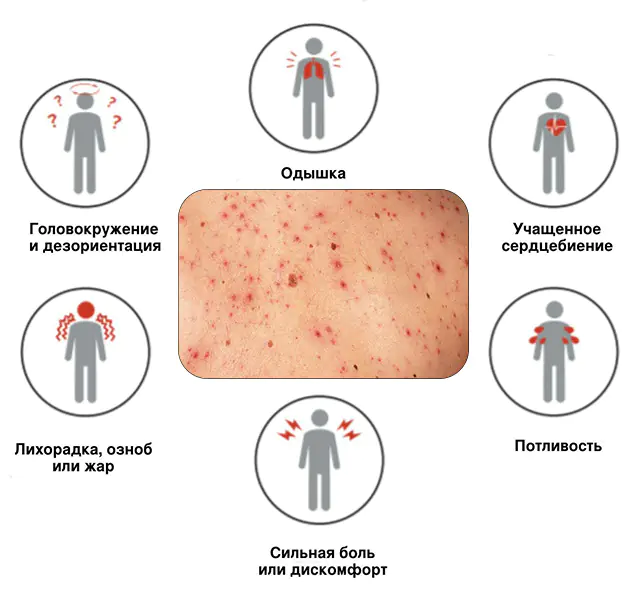
Nhiễm trùng huyết luôn phát triển dựa trên nền tảng của một bệnh truyền nhiễm đã có từ trước. Việc ngộ độc máu đã xảy ra và nhiễm trùng lan rộng khắp cơ thể có thể được đánh giá bằng các dấu hiệu nhiễm trùng huyết bổ sung:
- Triệu chứng viêm cục bộ. Chúng tương ứng với nguyên nhân và nơi hình thành tụ mủ. Nghĩa là, nhiễm trùng huyết biểu hiện cục bộ như thế nào phụ thuộc hoàn toàn vào đường xâm nhập và nguồn lây nhiễm. Khi nó phát triển, tất cả các triệu chứng tại chỗ trở nên rõ ràng hơn. Bệnh xâm lấn ngày càng nhiều vùng cơ quan bị ảnh hưởng hoặc xâm nhập vào các cơ quan, khoang lân cận. Ví dụ, áp xe phổi có thể xâm nhập vào khoang màng phổi (đau ở ngực sẽ xuất hiện khi thở), mủ từ ruột có thể xâm nhập vào khoang bụng (sẽ xuất hiện cơn đau nhói ở bụng, tăng cường khi cử động nhẹ nhất).
- Triệu chứng chung của viêm. Những dấu hiệu này là hậu quả của phản ứng chung của cơ thể đối với tình trạng nhiễm độc máu do mầm bệnh và chất độc của chúng. Người bệnh sốt cao, sức khỏe sa sút nghiêm trọng, hiệu suất làm việc giảm sút, xuất hiện suy nhược, đau cơ và khớp, ớn lạnh, đổ mồ hôi lạnh.
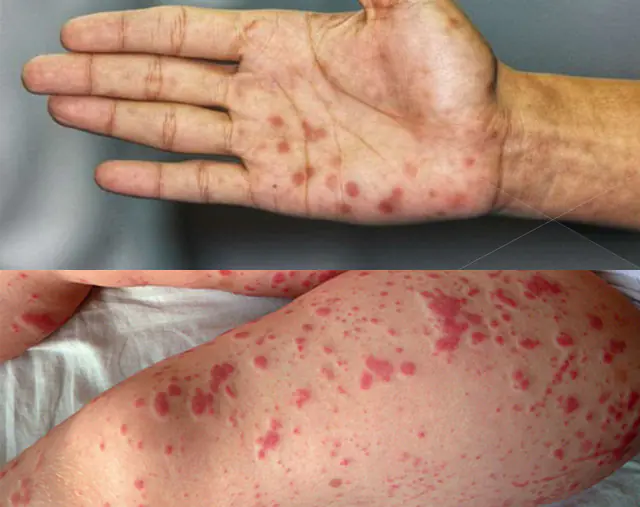
- Rối loạn đông máu. Nhiều mầm bệnh, chẳng hạn như tụ cầu khuẩn, có thể tăng cường đông máu. Điều này gây ra sự hình thành các cục máu đông nhỏ (huyết khối) trong mạch. Các cục máu đông làm tắc nghẽn lòng mạch, làm gián đoạn việc cung cấp máu cho cơ quan, sau đó xuất huyết xảy ra dưới da và vào các cơ quan.
- Suy hô hấp cấp tính. Hơi thở trở nên nhanh và nông. Khó thở xuất hiện. Điều này là do thiếu oxy do nhiễm trùng.
- Rối loạn chức năng gan. Biểu hiện bằng độ vàng của da và màng cứng. Nguyên nhân dẫn đến những triệu chứng này là do gan buộc phải trung hòa mọi độc tố và vi khuẩn trong máu. Ngoài ra, nhiều vi khuẩn phá hủy hồng cầu, giải phóng bilirubin, xâm nhập vào da và khiến da có màu vàng.
- Tổn thương hệ thần kinh trung ương. Chất độc xâm nhập vào não và gây lú lẫn, đau đầu, khó chịu hoặc thờ ơ hoàn toàn.
- Khó tiêu. Những lo lắng bao gồm tiêu chảy, đầy hơi, nôn mửa, buồn nôn dữ dội và chán ăn. Đôi khi nôn mửa và tiêu chảy có thể có máu.
Một ví dụ nổi bật của nhiễm trùng huyết mãn tính là tổn thương van tim do viêm họng mãn tính hoặc viêm mủ khoang miệng. Mỗi đợt trầm trọng sẽ khiến vi khuẩn xâm nhập vào máu và dần dần phá hủy lớp lót bên trong của tim, gây ra một dạng nhiễm trùng huyết đặc biệt - viêm nội tâm mạc nhiễm trùng.
Viêm nội tâm mạc nhiễm trùng được đặc trưng bởi:
- Suy tim tiến triển chậm- Biểu hiện bằng khó thở, đánh trống ngực, rối loạn nhịp tim, huyết áp giảm, mạch yếu, xuất hiện tiếng thổi ở tim.
- Nhiệt độ "ngọn nến"- nhiệt độ cơ thể tăng và giảm mạnh. Nếu bạn vẽ biểu đồ nhiệt độ, hình dạng của nó sẽ giống như những ngọn nến. Thuốc đạn nhiệt độ là một biểu hiện khá đặc trưng của nhiễm trùng huyết mãn tính.
- Thiếu máulà bệnh thiếu máu, được đặc trưng bởi sự giảm mức độ hồng cầu và huyết sắc tố. Nó biểu hiện bằng sự suy nhược, đau đầu, sụt cân (cơ thể thiếu oxy do hồng cầu vận chuyển). Bệnh nhân có cảm giác da nhợt nhạt, kết hợp với tông màu đất (màu cà phê sữa).
- Xuất huyết dưới da. Phát ban đỏ có thể xuất hiện trên da - đây là những mạch máu nhỏ bị vỡ. Thông thường, những chấm đỏ như vậy hình thành trên cánh tay, chân và bụng, đặc biệt là khi da bị ép hoặc kéo.
Nhiễm trùng huyết ở trẻ em trong năm đầu đời có thể phát triển do nhiễm trùng vết thương ở rốn. Trong trường hợp này, rốn có màu đỏ rõ rệt, từ đó dịch mủ tiết ra. Bạn có thể nhận thấy mạng lưới tĩnh mạch trên bụng mở rộng, đồng thời da cũng sưng lên và các hạch bạch huyết bẹn to ra. Vùng da quanh rốn trở nên xanh lục - dấu hiệu của sự phân hủy có mủ. Bệnh vàng da có thể phát triển nhanh chóng. Tình trạng này được gọi là nhiễm trùng rốn.
Chẩn đoán nhiễm trùng huyết

Chẩn đoán nhiễm trùng huyết đòi hỏi xét nghiệm máu bắt buộc để xác định tình trạng vô trùng. Nếu không có phân tích này, chúng ta không thể nói về ngộ độc máu. Máu phục vụ nghiên cứu được lấy từ tĩnh mạch, 3 lần mỗi giờ. Việc lấy mẫu ba lần là cần thiết vì lý do đơn giản là vi khuẩn có thể không thường xuyên hiện diện trong đó, tức là cần phải nắm bắt thời điểm chúng xâm nhập vào máu từ trọng tâm mủ chính.
Máu lấy được sẽ được sử dụng để xử lý môi trường dinh dưỡng và dự kiến sẽ có sự phát triển của các khuẩn lạc vi sinh vật. Sau khi vi khuẩn xuất hiện sẽ được điều trị bằng các loại kháng sinh khác nhau để chọn ra loại thuốc phù hợp điều trị.
Quan trọng! Cấy máu được thực hiện trước khi bắt đầu điều trị bằng kháng sinh. Nếu không, việc phân tích có thể tạo ra kết quả không chính xác. Nếu bệnh nhân đang dùng kháng sinh, phải thông báo cho bác sĩ. Anh ấy sẽ ngừng thuốc trong 3 ngày để có thể đi xét nghiệm.Trong trường hợp nhiễm trùng huyết, các xét nghiệm sau đây cũng phải được thực hiện:
- Phân tích máu tổng quát. Nó tiết lộ phản ứng viêm của cơ thể (tăng mức bạch cầu, tăng ESR). Ngoài ra, với nhiễm trùng huyết, người ta xác định mức độ giảm hồng cầu (trong nhiễm trùng huyết nặng) hoặc tăng mức độ của chúng (trong nhiễm trùng huyết mãn tính), cũng như nồng độ huyết sắc tố thấp (dấu hiệu thiếu máu). .
- Sinh hóa máu. Cho phép đánh giá tình trạng các cơ quan nội tạng, đặc biệt là gan (dựa trên nồng độ ALT, AST, bilirubin, protein tổng số), thận (urê, creatinine), xác định cân bằng acid-base trong máu, nồng độ kali , natri, canxi, clo, protein giai đoạn cấp tính, tình trạng viêm (đặc biệt là CRP, huyết thanh) và các chỉ số khác.
- đông máu. Đây là phân tích về hệ thống đông máu, nó phản ánh khả năng cầm máu kịp thời của các yếu tố đông máu. Trong nhiễm trùng huyết, các yếu tố đông máu bị cạn kiệt (chúng được sản xuất ở gan) gây xuất huyết.
- Miễn dịch đồ. Phân tích cho phép bạn thu được dữ liệu về trạng thái của các tế bào bảo vệ cơ thể, hoạt động và số lượng của chúng.
Ngoài ra, có thể cần chụp X quang, siêu âm, chụp cắt lớp vi tính và các phương pháp khác để xác định các ổ mủ trong cơ thể.
Làm thế nào để điều trị nhiễm trùng huyết?
Điều trị nhiễm trùng huyết chỉ được thực hiện ở bệnh viện, vì tình trạng của bệnh nhân hầu như luôn rất nghiêm trọng và cần phải tiêm thuốc vào tĩnh mạch. Vì bệnh là do nhiễm trùng nên rõ ràng cách điều trị nhiễm trùng huyết - bằng kháng sinh.
Liệu pháp kháng sinh nhằm mục đích tiêu diệt mầm bệnh. Nhưng chỉ những loại thuốc này sẽ không đủ. Nếu nhiễm trùng huyết phát triển, cần phải điều trị phức tạp. Để loại bỏ quá trình viêm và nhiễm độc chung của cơ thể, liệu pháp miễn dịch, điều trị triệu chứng và phẫu thuật, cũng như vật lý trị liệu được quy định.
Để loại bỏ nhiễm trùng huyết, thuốc có tác dụng kháng khuẩn được kê đơn ngay sau khi xét nghiệm máu để xác định tính vô trùng. Trước khi nhận được kết quả, bệnh nhân được kê đơn kháng sinh phổ rộng và sau khi nhận được thông tin về độ nhạy cảm của mầm bệnh với một loại thuốc cụ thể, thuốc sẽ được thay đổi hoặc kê đơn một số loại thuốc. Thuốc được tiêm tĩnh mạch.
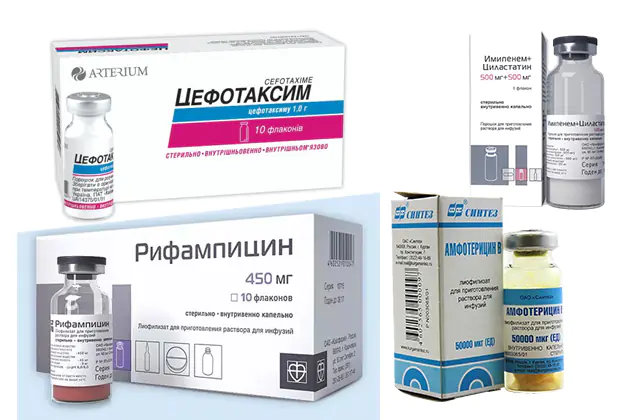
Trong số các loại kháng sinh được sử dụng để điều trị nhiễm trùng huyết là:
- Cefotaxim. Chất tương tự của thuốc - Claforan, Cefosin, Cephabol. Thuốc được bán dưới dạng ống tiêm với giá 75 rúp (41 hryvnia) cho 5 miếng.
- Imipenem. Chất tương tự của thuốc cùng nhóm thuốc là Aquapenem, Tienam. Giá của thuốc dao động từ 300 đến 750 rúp (123-300 hryvnia).
- Rifampicin. Chất tương tự là Rifampin, Rifacin. Giá cho một gói ống là khoảng 600 rúp (250 hryvnia).
- Amphotericin. Các chất tương tự của thuốc bao gồm Ampholip, Ambizom, Amfocil, Amphoglucamine. 1 chai dung dịch có giá khoảng 30 rúp (12 hryvnia).
- Metronidazol. Chất tương tự của thuốc từ cùng một nhóm thuốc kháng khuẩn là Ornidazole, Meratin, Batsimex. Một giải pháp tiêm tĩnh mạch có giá từ 32 rúp (15 hryvnia).
- Levofloxacin. Các chất tương tự bao gồm Basijen, Cipronate, Ofloxabol. Giá dao động từ 175-1000 rúp (từ 40 hryvnia), tùy thuộc vào loại tương tự.
Thuốc điều trị triệu chứng nhiễm trùng huyết không nhằm mục đích điều chỉnh các chức năng cơ thể bị suy giảm và loại bỏ độc tố. Liệu pháp giải độc được quy định. Mục đích của nó là để thải độc tố ra khỏi máu. Các giải pháp được tiêm tĩnh mạch để thay thế huyết tương, khôi phục lại sự cân bằng axit-bazơ, hệ thống đông máu và những thay đổi khác trong quá trình trao đổi chất và tính chất của máu phát sinh do nhiễm trùng huyết. Trong trường hợp thiếu máu nặng, chỉ định truyền máu hoặc hồng cầu qua đường tĩnh mạch.
Trong giai đoạn cấp tính của nhiễm trùng huyết, vật lý trị liệu được thực hiện để kích thích phản ứng của cơ thể và tiêu diệt vi khuẩn, chẳng hạn như chiếu tia cực tím hoặc laser vào máu.
Để đối phó với nhiễm trùng huyết, cần loại bỏ yếu tố nguy cơ chính - giảm khả năng miễn dịch. Một số loại thuốc thay thế các globulin miễn dịch bảo vệ không đủ để tiêu diệt nhiễm trùng, trong khi các loại thuốc khác kích thích hệ thống miễn dịch tạo ra các tế bào bảo vệ mới.
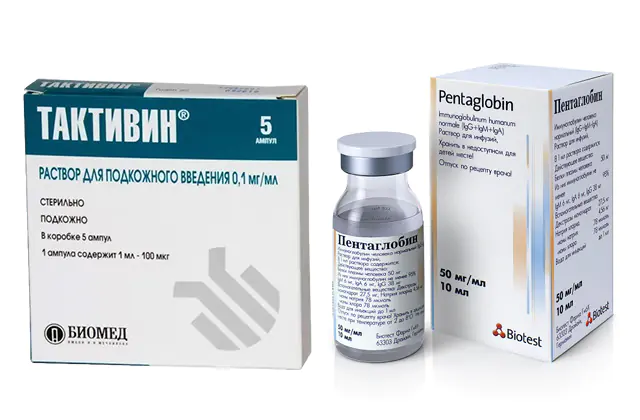
Để điều chỉnh miễn dịch, những điều sau đây được sử dụng:
- taktivin. Một chất tương tự của thuốc là Timalin, Vilozen. 5 ống có giá khoảng 790 rúp (330 hryvnia).
- Pentaglobin. Các chất tương tự bao gồm Gistaseroglobulin, Gamimun N, Intratect, Intraglobin, Octagam, Immunovenin. Giá mỗi ống là 2500-2800 rúp (1000-1200 hryvnia), chai có giá từ 12.000 rúp (từ 5000 hryvnia).
Để cơ thể phục hồi, mủ phải được loại bỏ. Nó chỉ có thể được loại bỏ thông qua phẫu thuật. Bác sĩ phẫu thuật sẽ rạch một đường trên phần bị viêm, loại bỏ mủ và mô chết, đồng thời rửa sạch khoang, cơ quan hoặc vết thương bằng dung dịch sát trùng. Ở giai đoạn đầu, vết thương chưa được khâu kín hoàn toàn. Các ống thoát nước được để lại trong ổ chứa mủ trước đây để loại bỏ chất nhầy hoặc mủ còn sót lại có thể hình thành trong khi nhiễm trùng đang diễn ra. Khi mủ ngừng chảy qua ống dẫn lưu, khoang được khâu lại hoàn toàn.
Phòng ngừa nhiễm trùng huyết

Phòng ngừa bệnh bao gồm điều trị kịp thời bất kỳ bệnh nhiễm trùng nào và duy trì khả năng miễn dịch. Để ngăn ngừa nhiễm trùng huyết, phải tuân thủ chính xác các khuyến nghị của bác sĩ.
Đầu tiên, nếu bạn bị thương, đặc biệt là vết thương hở, bạn cần rửa sạch bằng thuốc sát trùng - đây là những dung dịch tiêu diệt vi khuẩn trong vết thương.
Thứ hai, nếu bác sĩ kê một đợt kháng sinh để điều trị nhiễm trùng mủ mãn tính thì bạn không thể ngừng dùng thuốc sau khi các triệu chứng biến mất. Để ngăn ngừa nhiễm trùng huyết, tất cả các loại kháng sinh phải được sử dụng trong ít nhất 7 ngày, nếu không vi khuẩn không những không chết mà còn kháng lại loại kháng sinh này - lần kê đơn tiếp theo có thể không có hiệu quả.
Bạn không thể hạ sốt cao và chỉ điều trị các triệu chứng. Cần nhiệt độ cao để tiêu diệt vi khuẩn, nếu chỉ dùng thuốc hạ sốt, kháng viêm mà không dùng kháng sinh thì vi khuẩn sẽ nhanh chóng gây nhiễm trùng huyết.
Video về nhiễm trùng huyết là gì, các dấu hiệu và triệu chứng của nó:



