Co to jest sepsa: pierwsze objawy, przyczyny i diagnoza choroby. Metody leczenia i metody zapobiegania sepsy u dorosłych.
Treść artykułu:- Co to jest sepsa
- Powody rozwoju
- Główne objawy
- Diagnostyka
- Jak leczyć sepsę
- Zapobieganie
Sepsa (z greckiego „gnicie”, „rozkład”) to choroba atakująca cały organizm, w której bakterie ropne przedostają się do krwioobiegu, a następnie rozprzestrzeniają się po organizmie, powodując powstawanie wrzodów w wielu narządach. Dlatego sepsę nazywa się zwykle zatruciem krwi w przypadku każdej ropnej infekcji.
Co to jest sepsa?
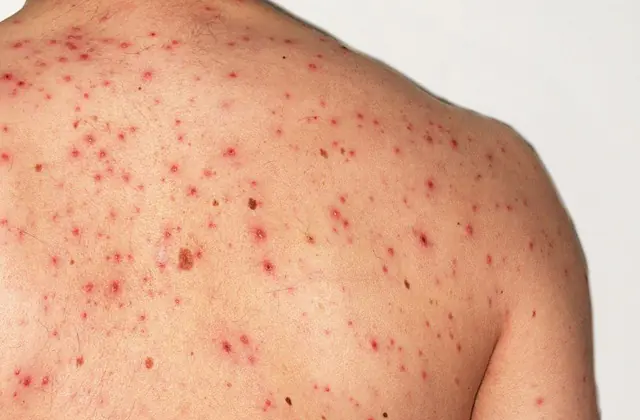
Na zdjęciu widać chorobę posocznicową
Sepsa jest stanem zagrażającym życiu. Istnieje kilka etapów, z których każdy ma swoją własną charakterystykę. Według nich wyróżnia się 5 form lub typów chorób, które mogą przechodzić w siebie, czyli albo z cięższego do łagodnego (będzie to oznaczało wyzdrowienie), albo stopniowo ulegać powikłaniom (istnieje ryzyko śmierci).
Wyróżnia się następujące typy sepsy:
- Gorączka ropno-resorpcyjna- to jeszcze nie sepsa, ale stan, który może się w nią rozwinąć. Postać ta charakteryzuje się połączeniem dużego miejscowego ogniska ropnego i wysokiej temperatury (powyżej 38°C), która utrzymuje się dłużej niż tydzień, jednak patogenu nie można wykryć we krwi.
- Septykotoksemia- to już początek sepsy. Objawom pierwszej postaci towarzyszą oznaki zatrucia krwi, można w niej zidentyfikować drobnoustroje (hodowla na pożywkach jest dodatnia).
- Posocznica- postać ta charakteryzuje się bardzo poważnym stanem pacjenta. Występuje miejscowe ognisko ropne, bardzo wysoka temperatura i pozytywny wynik badania krwi na obecność drobnoustrojów.
- Septykopemia- u pacjenta rozwijają się wrzody przerzutowe, to znaczy oprócz znanego ogniska ropnego, w innych narządach pojawiają się wtórne ogniska ropnej infekcji.
- Przewlekła sepsa- sytuacja, gdy ogniska ropne już się goją, krew nadal zawiera czynniki zakaźne, okresowo występują epizody gorączki, a od czasu do czasu mogą tworzyć się wrzody przerzutowe.
Sepsa może być również ostra (trwa do 6 tygodni), przewlekła (trwa dłużej niż 6 miesięcy) i piorunująca (rozwija się w ciągu 1-2 dni).
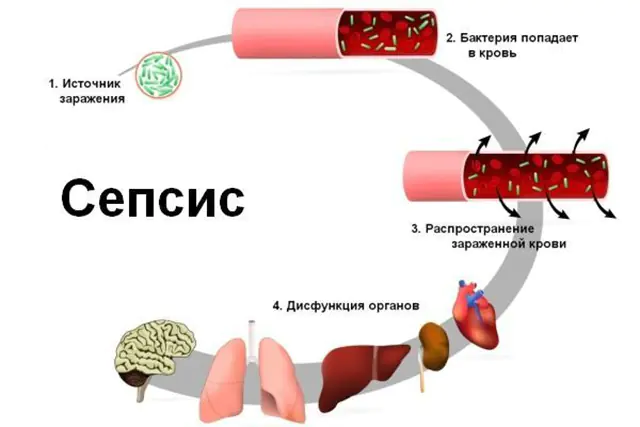
Wszystkie powikłania sepsy sprowadzają się do wstrząsu septycznego. Wstrząs to stan, w którym przestaje działać większość funkcji życiowych organizmu. Bakterie i ich toksyny powodują gwałtowne rozluźnienie ścian naczyń krwionośnych, co powoduje spadek ciśnienia krwi, a płyn z naczyń przedostaje się do tkanek. Ze względu na brak płynnej krwi w całym organizmie proces krzepnięcia krwi może rozpocząć się bezpośrednio w naczyniach. Wszystkie narządy otrzymują mniej tlenu i krwi, rozwija się niewydolność wielonarządowa - równoczesny rozwój niewydolności serca, nerek, wątroby i płuc, krwawienie wewnętrzne.
Przyczyny rozwoju sepsy
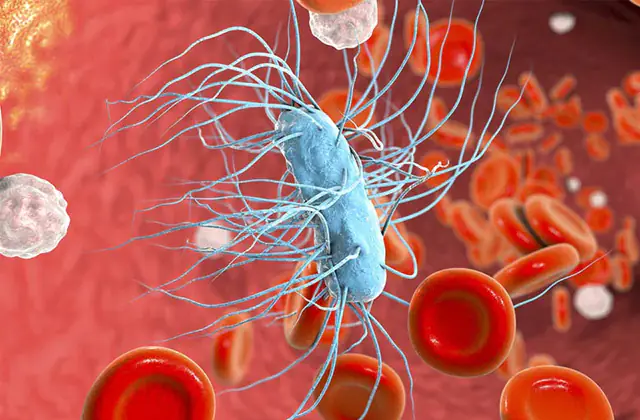
Przyczyną sepsy jest zawsze infekcja ropna. Czynnikiem sprawczym może być prawie każda bakteria, ale najczęściej są to drobnoustroje pyogenne, takie jak gronkowce, paciorkowce, Pseudomonas aeruginosa, Proteus i Escherichia coli. Wszystkie te mikroby są wszechobecne. Wiele z nich można wyizolować z organizmu nawet zdrowego człowieka.
W ostatnich latach grzyby z rodzaju Candida również zaczęły powodować sepsę. Dzieje się tak na skutek niewłaściwego stosowania antybiotyków.
Same wirusy nie mogą powodować sepsy, ponieważ w infekcji wirusowej nie ma ropy. Wirus może jednak gwałtownie osłabić układ odpornościowy, co wykorzystają obecne w organizmie bakterie chorobotwórcze i wywołają ropną infekcję.
Sepsy nie można zarazić od innej osoby, ponieważ jest ona konsekwencją choroby zakaźnej, na którą dana osoba już choruje, a więc jej źródłem jest organizm ludzki. Wyjątkiem jest sepsa, która pojawia się na skutek naruszenia sterylności zabiegów wykonywanych przez personel medyczny. Może wystąpić również po operacjach.
Źródłem zakażenia w przypadku sepsy może być:
- Płuca. Przewlekłe choroby płuc i oskrzeli mogą łatwo powodować powstawanie ropy (ropni) wewnątrz oskrzeli lub w tkance płucnej.
- Jelita. Bakterie są tu stale obecne, ale nie przedostają się do krwi. W przypadku niektórych chorób przewlekłych (wrzodziejące zapalenie jelita grubego i zapalenie jelit) tworzy się ropa, a ponieważ ściana jelita jest bogata w naczynia krwionośne, ropa może zostać wchłonięta do krwi.
- Skóra. Źródłem czynnika wywołującego posocznicę może być ropowica (ropna infekcja tkanki tłuszczowej), zapalenie gruczołów potowych (zapalenie gruczołów potowych), pęcherzyca, ropne zapalenie sutka, a także wszelkie infekcje skóry, w których pęcherze są wypełnione ropą.
- Kości. Zapalenie tkanki kostnej występuje w przypadku ropnego zapalenia kości i szpiku. Okostna otaczająca kości jest bogata w naczynia krwionośne, dlatego przy ciężkich infekcjach ropa łatwo przenika do krwi.
- Ucho, gardło, nos. Ogniska ropne powstające w jamie nosowej lub zatokach przynosowych (ropne zapalenie zatok), w uchu środkowym (z zapaleniem ucha i wyrostka sutkowatego), w migdałkach (z bólem gardła) często utrzymują się przez długi czas. Na tle obniżonej odporności wszystkie te choroby mogą powodować sepsę.
- Zęby. Ropa gromadząca się w tkankach miękkich w przypadku uszkodzenia zębów natychmiast przenika do krwi. Przy każdym myciu zębów błona śluzowa ulega częściowemu uszkodzeniu, a drobnoustroje tymczasowo uzyskują dostęp do krwioobiegu.
- Układ moczowo-płciowy. Infekcje układu moczowo-płciowego często nie są całkowicie wyleczone; patogeny są obecne w tych narządach i są normalne. Posocznica ginekologiczna występuje szczególnie często w przypadku ropnego zapalenia wewnętrznych żeńskich narządów płciowych (zapalenie błony śluzowej macicy, zapalenie jajowodów).
Sepsa ma przyczyny, które można również podzielić na pozaszpitalne i szpitalne. Jeśli infekcja rozwinie się 48 godzin po przyjęciu do szpitala, przyczyną sepsy jest bakteria powszechnie występująca na oddziale (istnieją mikroorganizmy, które przystosowują się do warunków szpitalnych).
Rozwój sepsy przebiega w następujący sposób. W obecności ropnego ogniska w organizmie na tle gwałtownego spadku odporności, gdy patogen jest bardzo niebezpieczny, a siły ochronne są znacznie stłumione, najpierw tworzy się ropne ognisko. Zapalenie staje się coraz silniejsze, leczenie nie pomaga, a miejscowa odporność nie daje sobie rady. Patogeny przenikają do krwi, nie napotykając żadnych przeszkód. Tutaj spotykają się z komórkami odpornościowymi, które tworzą ogólny układ odpornościowy. Jeśli ci obrońcy zawiodą, patogeny rozprzestrzeniają się przez krew na wszystkie narządy, osiedlając się w nich i powodując nowe ogniska ropnego zapalenia.
Ważny! Nasilenie sepsy zależy od właściwości patogenu, nasilenia procesu zapalnego i stanu układu odpornościowego. Decydującym czynnikiem jest jednak stan niedoborów odporności, w którym nawet łagodna infekcja może spowodować ciężki stan zapalny i zatrucie krwi.Główne objawy sepsy
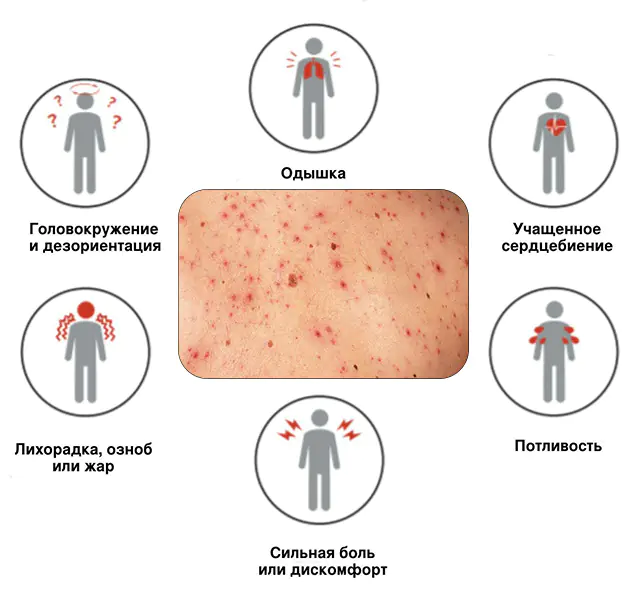
Sepsa zawsze rozwija się na tle istniejącej wcześniej choroby zakaźnej. O tym, że doszło do zatrucia krwi i że infekcja rozprzestrzenia się po całym organizmie, można ocenić na podstawie dodatkowych objawów sepsy:
- Lokalne objawy zapalenia. Odpowiadają przyczynie i miejscu powstania ropnego ogniska. Oznacza to, że sposób, w jaki sepsa objawia się lokalnie, zależy całkowicie od portalu wejścia i źródła infekcji. W miarę rozwoju wszystkie objawy miejscowe stają się coraz bardziej wyraźne. Choroba zajmuje coraz większe obszary zajętego narządu lub wnika do sąsiednich narządów i jam. Na przykład ropień płuc może przedostać się do jamy opłucnej (ból w klatce piersiowej pojawi się podczas oddychania), ropa z jelit może przedostać się do jamy brzusznej (pojawi się ostry ból w jamie brzusznej, który nasila się przy najmniejszym ruchu).
- Ogólne objawy zapalenia. Objawy te są konsekwencją ogólnej reakcji organizmu na zatrucie krwi patogenami i ich toksynami. U chorego pojawia się silna gorączka, jego stan zdrowia gwałtownie się pogarsza, wydajność spada, pojawiają się osłabienie, bóle mięśni i stawów, dreszcze i zimny pot.
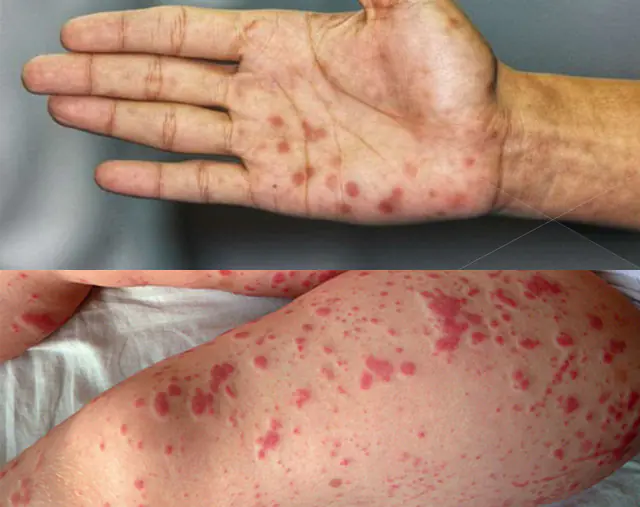
- Zaburzenie krzepnięcia krwi. Wiele patogenów, takich jak gronkowce, może zwiększać krzepnięcie krwi. Powoduje to powstawanie małych skrzepów krwi (skrzeplin) w naczyniach. Skrzepy krwi blokują światło naczynia, zakłócając dopływ krwi do narządu, w wyniku czego powstają krwotoki pod skórą i do narządów.
- Ostra niewydolność oddechowa. Oddech staje się szybki i płytki. Pojawia się duszność. Dzieje się tak z powodu braku tlenu w wyniku infekcji.
- Dysfunkcja wątroby. Objawia się zażółceniem skóry i twardówki. Powodem tych objawów jest to, że wątroba jest zmuszona neutralizować wszystkie toksyny i bakterie we krwi. Ponadto wiele bakterii niszczy czerwone krwinki, uwalniając bilirubinę, która wnika w skórę i zmienia ją na żółtą.
- Uszkodzenie centralnego układu nerwowego. Toksyny dostają się do mózgu i powodują dezorientację, bóle głowy, drażliwość lub całkowitą obojętność.
- Niestrawność. Do zmartwień zalicza się biegunkę, wzdęcia, wymioty, silne nudności i brak apetytu. Czasami wymioty i biegunka mogą być krwawe.
Uderzającym przykładem przewlekłej sepsy jest uszkodzenie zastawek serca z powodu przewlekłego bólu gardła lub ropnego zapalenia jamy ustnej. Każde zaostrzenie powoduje przenikanie bakterii do krwi, które stopniowo niszczą wewnętrzną wyściółkę serca, powodując szczególną postać sepsy - septyczne zapalenie wsierdzia.
Septyczne zapalenie wsierdzia charakteryzuje się:
- Powolny postęp niewydolności serca- objawiające się dusznością, kołataniem serca, zaburzeniami rytmu serca, obniżonym ciśnieniem krwi, słabym tętnem i pojawieniem się szmerów w sercu.
- Temperatura „świec”- wzrost i gwałtowny spadek temperatury ciała. Jeśli narysujesz wykres temperatury, jego kształt będzie przypominał świece. Czopki temperaturowe są dość charakterystycznym objawem sepsy o przewlekłym przebiegu.
- Niedokrwistośćto niedokrwistość, która charakteryzuje się spadkiem poziomu czerwonych krwinek i hemoglobiny. Objawia się osłabieniem, bólami głowy, utratą masy ciała (organizmowi brakuje tlenu, który jest przenoszony przez czerwone krwinki). Pacjent odczuwa bladość skóry, która łączy się z ziemistym odcieniem (kolor „kawy z mlekiem”).
- Krwotoki pod skórą. Na skórze może pojawić się punktowa czerwona wysypka – są to pękające małe naczynka. Najczęściej takie czerwone kropki tworzą się na rękach, nogach i brzuchu, zwłaszcza gdy skóra jest ściskana lub ciągnięta.
Sepsa u dzieci w pierwszym roku życia może rozwinąć się w wyniku zakażenia rany pępowinowej. W tym przypadku występuje ostre zaczerwienienie pępka, z którego uwalnia się ropny płyn. Na brzuchu można zauważyć poszerzenie sieci żylnej, obrzęk skóry i powiększenie pachwinowych węzłów chłonnych. Skóra wokół pępka staje się zielonkawa - oznaka ropnego rozkładu. Żółtaczka może szybko się rozwinąć. Ten stan nazywa się sepsą pępowinową.
Diagnostyka sepsy

Rozpoznanie sepsy wymaga obowiązkowego badania krwi na bezpłodność. Bez tej analizy nie można mówić o zatruciu krwi. Krew do badań pobierana jest z żyły 3 razy na godzinę. Trzykrotne pobranie próbki jest konieczne z prostego powodu, że drobnoustroje nie mogą być w nim stale obecne, to znaczy konieczne jest uchwycenie momentu ich przedostania się do krwi z pierwotnego ogniska ropnego.
Pobrana krew jest wykorzystywana do uzdatniania pożywki i oczekuje się wzrostu kolonii drobnoustrojów. Po pojawieniu się bakterii leczy się je różnymi antybiotykami, aby wybrać odpowiedni lek do leczenia.
Ważny! Przed rozpoczęciem leczenia antybiotykami pobiera się posiew krwi. W przeciwnym razie analiza może dać nieprawidłowe wyniki. Jeżeli pacjent przyjmuje antybiotyki, należy o tym poinformować lekarza. Przerwie przyjmowanie leków na 3 dni, aby móc poddać się testom.W przypadku sepsy należy dodatkowo wykonać następujące badania:
- Ogólna analiza krwi. Ujawnia odpowiedź zapalną organizmu (podwyższony poziom leukocytów, przyspieszona ESR). Ponadto w przypadku posocznicy określa się spadek poziomu czerwonych krwinek (w ciężkiej sepsie) lub wzrost ich poziomu (w przewlekłej sepsie), a także niski poziom hemoglobiny (objaw niedokrwistości) .
- Chemia krwi. Pozwala ocenić stan narządów wewnętrznych, zwłaszcza wątroby (na podstawie poziomu ALT, AST, bilirubiny, białka całkowitego), nerek (mocznik, kreatynina), określić równowagę kwasowo-zasadową krwi, poziom potasu , sód, wapń, chlor, białka ostrej fazy, stany zapalne (zwłaszcza CRP, seromukoid) i inne wskaźniki.
- Koagulogram. Jest to analiza układu krzepnięcia krwi, odzwierciedla zdolność czynników krzepnięcia do zatrzymania krwawienia w odpowiednim czasie. W przypadku sepsy następuje wyczerpanie czynników krzepnięcia (są produkowane w wątrobie), co powoduje krwotok.
- Immunogram. Analiza pozwala uzyskać dane na temat stanu komórek ochronnych organizmu, ich aktywności oraz ilości.
Dodatkowo do identyfikacji ognisk ropnych w organizmie może być wymagana radiografia, ultradźwięki, tomografia komputerowa i inne metody.
Jak leczyć sepsę?
Leczenie sepsy odbywa się wyłącznie w warunkach szpitalnych, ponieważ stan pacjenta jest prawie zawsze bardzo poważny i wymaga dożylnego podawania leków. Ponieważ choroba jest spowodowana infekcją, jasne jest, jak leczyć sepsę - antybiotykami.
Terapia antybiotykowa ma na celu zniszczenie patogenu. Ale same te leki nie wystarczą. Jeśli rozwinie się sepsa, wymagane jest kompleksowe leczenie. Aby wyeliminować proces zapalny i ogólne zatrucie organizmu, zaleca się immunoterapię, leczenie objawowe i chirurgiczne, a także fizjoterapię.
Aby wyeliminować sepsę, leki o działaniu przeciwbakteryjnym są przepisywane natychmiast po wykonaniu badania krwi pod kątem sterylności. Przed otrzymaniem wyniku pacjentowi przepisuje się antybiotyki o szerokim spektrum działania, a po otrzymaniu informacji o wrażliwości patogenu na określony lek albo zmienia się lek, albo przepisuje kilka leków. Leki podaje się dożylnie.
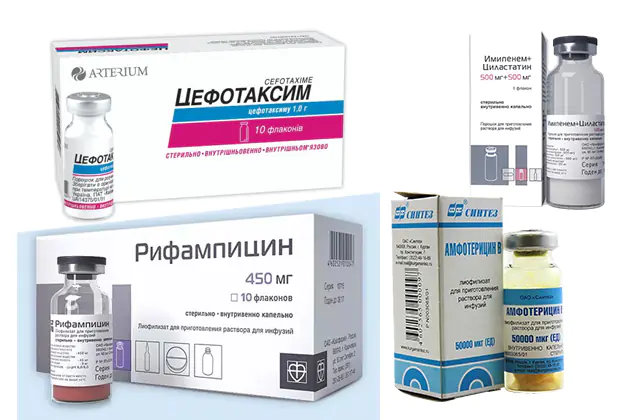
Do antybiotyków stosowanych w leczeniu sepsy należą:
- Cefotaksym. Analogi leku - Claforan, Cefosin, Cephabol. Lek sprzedawany jest w ampułkach-butelkach po cenie 75 rubli (41 hrywien) za 5 sztuk.
- Imipenem. Analogami leku z tej samej grupy leków są Aquapenem, Tienam. Cena leku waha się od 300 do 750 rubli (123-300 hrywien).
- Ryfampicyna. Analogami są Rifampin, Rifacin. Cena za opakowanie ampułek wynosi około 600 rubli (250 hrywien).
- Amfoterycyna. Analogi leku obejmują Ampholip, Ambizom, Amfocil, Amfoglucamine. 1 butelka roztworu kosztuje około 30 rubli (12 hrywien).
- Metronidazol. Analogami leku z tej samej grupy środków przeciwbakteryjnych są Ornidazol, Meratin, Batsimex. Rozwiązanie na koszty podawania dożylnego od 32 rubli (15 hrywien).
- Lewofloksacyna. Analogi obejmują Basijen, Cipronate, Ofloxabol. Cena waha się od 175-1000 rubli (od 40 hrywien), w zależności od analogu.
Leki stosowane w objawowym leczeniu sepsy nie mają na celu korygowania zaburzonych funkcji organizmu i usuwania toksyn. Zalecana jest terapia detoksykująca. Jego celem jest wypłukanie krwi z toksyn. Roztwory podaje się dożylnie w celu zastąpienia osocza krwi, przywrócenia równowagi kwasowo-zasadowej, układu krzepnięcia krwi oraz innych zmian w metabolizmie i właściwościach krwi, które powstały w wyniku sepsy. W przypadku ciężkiej niedokrwistości wskazana jest dożylna transfuzja krwi lub czerwonych krwinek.
W ostrym okresie sepsy wykonuje się fizykoterapię w celu stymulacji reakcji organizmu i zniszczenia drobnoustrojów, na przykład naświetlania krwi ultrafioletem lub laserem.
Aby poradzić sobie z sepsą, należy wyeliminować główny czynnik ryzyka - obniżoną odporność. Niektóre leki zastępują ochronne immunoglobuliny, które nie wystarczą do zniszczenia infekcji, inne natomiast stymulują układ odpornościowy do wytwarzania nowych komórek ochronnych.
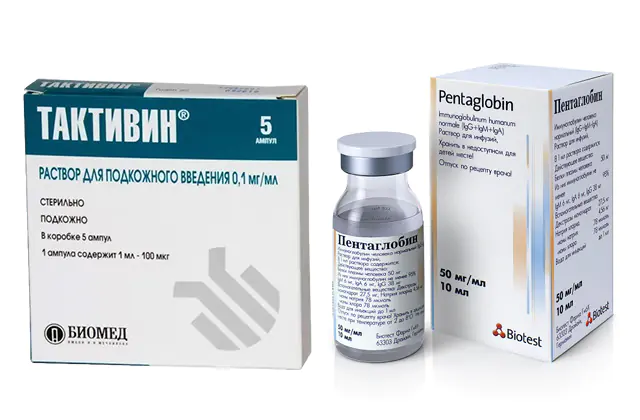
Do immunokorekcji stosuje się:
- Taktivin. Analogiem leku jest Timalin, Vilozen. 5 ampułek kosztuje około 790 rubli (330 hrywien).
- Pentaglobina. Analogi obejmują Gistaseroglobulinę, Gamimun N, Intratect, Intraglobin, Octagam, Immunovenin. Cena za ampułkę wynosi 2500-2800 rubli (1000-1200 hrywien), koszt butelek od 12 000 rubli (od 5000 hrywien).
Aby organizm zregenerował się, ropa musi zostać usunięta. Można go usunąć jedynie operacyjnie. Chirurg wykonuje nacięcie w obszarze objętym stanem zapalnym, usuwa ropę i martwą tkankę, a następnie płucze jamę, narząd lub ranę roztworem antyseptycznym. W pierwszym etapie rana nie jest całkowicie zszyta. Rurki drenażowe pozostawia się w dawnym zbiorniku ropy, aby usunąć pozostały śluz lub ropę, która może powstać podczas trwania infekcji. Kiedy ropa przestanie być uwalniana przez rurkę drenażową, jama jest całkowicie zaszyta.
Zapobieganie sepsie

Zapobieganie chorobie polega na terminowym leczeniu wszelkich infekcji i utrzymaniu odporności. Aby zapobiec sepsie, należy dokładnie przestrzegać zaleceń lekarzy.
Po pierwsze, gdy doznasz kontuzji, szczególnie z otwartą raną, musisz przemyć ją środkami antyseptycznymi - są to roztwory, które niszczą bakterie w ranie.
Po drugie, jeśli lekarz zaleci kurację antybiotykową w celu leczenia przewlekłej infekcji ropnej, nie można przerwać stosowania leków po ustąpieniu objawów. Aby zapobiec sepsie, wszystkie antybiotyki należy przyjmować przez co najmniej 7 dni, w przeciwnym razie bakterie nie tylko nie obumierają, ale także uodporniają się na ten antybiotyk – przy kolejnym przepisaniu może okazać się nieskuteczny.
Nie można po prostu obniżyć wysokiej gorączki i leczyć jedynie jej objawów. Do zniszczenia drobnoustrojów potrzebna jest wysoka temperatura; jeśli zastosujesz wyłącznie leki przeciwgorączkowe i przeciwzapalne bez antybiotyków, bakterie szybko wywołają sepsę.
Film o tym, czym jest sepsa, jej oznaki i objawy:



