Cause, sintomi, disturbi e complicanze dell'embolia polmonare. Metodi diagnostici e metodi di trattamento della patologia.
Il contenuto dell'articolo:- Cause di embolia polmonare
- Principali sintomi
- Metodi diagnostici
- Metodi di trattamento
- Medicinali
- Intervento chirurgico
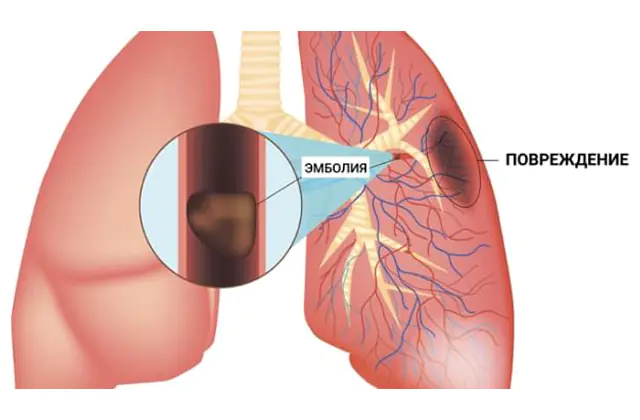
L'embolia polmonare (embolia polmonare) è un'ostruzione del lume di un ramo dell'arteria polmonare, o meno comunemente del suo tronco, con un pezzo di corpo estraneo (embolo) che è entrato in un vaso con flusso sanguigno. Di conseguenza, il sangue non raggiunge alcuni segmenti del polmone attraverso un’arteria bloccata e si sviluppa un’insufficienza respiratoria. A causa dell'improvvisa interruzione della circolazione sanguigna, l'embolia polmonare acuta è una condizione pericolosa per la vita.
Cause di embolia polmonare
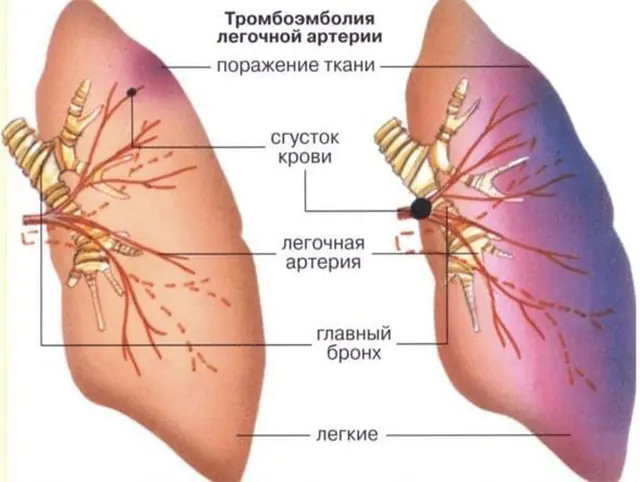
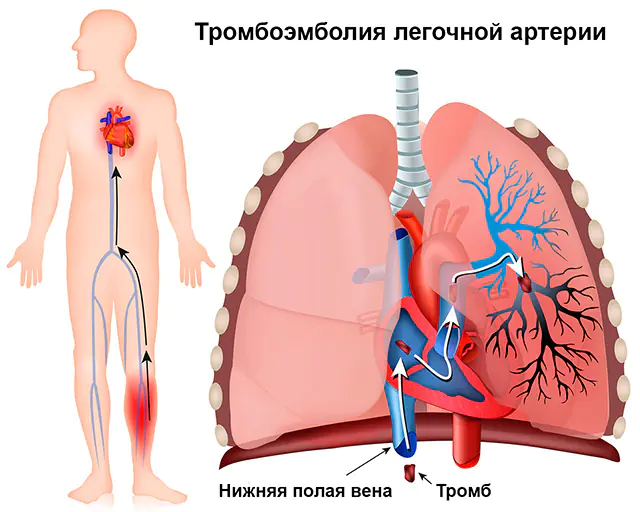
In quasi il 90% dei casi l’embolia polmonare è causata da un trombo, un coagulo di sangue, per questo il nome completo della patologia è “embolia polmonare”. Il trombo stesso si forma nelle vene della circolazione sistemica (queste sono le vene degli arti superiori e inferiori, grandi vene degli organi addominali) o nelle parti giuste del cuore (atrio destro e ventricolo destro). È da queste vene e cavità che il trombo può entrare nell'arteria polmonare, che lascia il ventricolo destro e invia sangue venoso da arricchire di ossigeno ai polmoni.
L’embolia polmonare può anche essere causata da:
- goccioline di grasso- entrano nel flusso sanguigno in caso di rottura delle ossa lunghe;
- aria- se vengono violate le regole per la somministrazione di farmaci per via endovenosa, l'aria può rimanere nella siringa o nel contagocce;
- tessile— le cellule di un tumore maligno possono entrare nel flusso sanguigno quando viene distrutto un pezzo di collagene nelle malattie che distruggono il tessuto connettivo (lupus eritematoso sistemico).
Perché si formi il tromboembolismo, le condizioni devono essere favorevoli. Questi sono i fattori che causano danni alla parete vascolare, rallentano il flusso sanguigno o aumentano la coagulazione del sangue.
L'embolia polmonare ha le seguenti cause:
- Processo patologico in una nave o cavità del cuore. Il danno al rivestimento interno di un vaso o del cuore innesca il processo di adesione piastrinica e la formazione di un coagulo di sangue. Molto spesso, durante la flebite, un'infiammazione delle vene profonde, si forma un coagulo di sangue.
- Inattività fisica. Se una persona è costretta a rimanere a letto per lungo tempo, i muscoli degli arti inferiori smettono di funzionare e questo a sua volta rallenta il flusso sanguigno nelle vene, provoca ristagno e favorisce la trombosi.
- Ipercoagulazione. L'aumento della coagulazione del sangue si verifica in caso di forti emorragie, assunzione di pillole anticoncezionali, malattie ereditarie e neoplasie maligne. Qualsiasi intervento chirurgico o manipolazione medica (cateterismo venoso) aumenta anche il rischio di trombosi con successiva embolia.
- Malattie del sangue. I tumori del sangue in cui aumenta il numero dei globuli rossi (eritremia) o dei globuli bianchi (leucemia) provocano un ispessimento del sangue. Con il minimo danno alla nave dall'interno, sul coagulo di sangue si accumulano più globuli rossi e bianchi del solito.
- Malattie cardiache. Un trombo si forma nella parte destra del cuore con un forte indebolimento ed espansione dei muscoli dell'atrio e del ventricolo (insufficienza cardiaca cronica), aritmie cardiache (fibrillazione atriale), dopo infarto del miocardio. Con reumatismi o endocardite infettiva, la valvola tricuspide è danneggiata e su di essa si forma una massa infiammatoria: vegetazioni. Con l'infiammazione infettiva, tendono ad aumentare di dimensioni e si staccano facilmente dal punto di attaccamento.
Non tutti i coaguli di sangue che si formano nelle vene possono causare un’embolia polmonare. Il distacco di un coagulo di sangue e il suo trasferimento tramite il flusso sanguigno all'arteria polmonare è possibile solo se è scarsamente attaccato alla parete della vena. Tali coaguli di sangue sono chiamati fluttuanti o fluttuanti perché un'estremità non è fissa, ma si muove liberamente sotto l'influenza della direzione del flusso sanguigno. Può staccarsi in pezzi grandi o piccoli, causando l'occlusione (chiusura del lume) di un ramo grande o piccolo dell'arteria polmonare.
Il blocco di qualsiasi ramo dell'arteria polmonare porta alla cessazione della nutrizione in un'area del polmone: questo è chiamato infarto polmonare. Maggiore è la dimensione della nave, maggiore è l'area distrutta. Nella sede di un infarto polmonare si sviluppa un'infiammazione (polmonite), che spesso si diffonde alla pleura, causando la pleurite.
Principali sintomi dell'embolia polmonare
I sintomi dell'embolia dipendono dal numero di arterie polmonari bloccate e dal loro calibro, pertanto è consuetudine distinguere tra forme massicce, sottomassive e non massicce della malattia. Il blocco massiccio provoca un decorso acuto della malattia. L'embolia polmonare acuta si sviluppa alla velocità della luce, causando improvvisa insufficienza respiratoria e arresto cardiaco e presenta sintomi molto pronunciati. La malattia sottomassiva è caratterizzata da un grande danno alle arterie polmonari; i sintomi sono pronunciati, ma non si sviluppano così rapidamente come nella forma massiccia.
L'embolia polmonare acuta provoca i seguenti sintomi:
- Dolore al petto. È associato alla comparsa di polmonite e pleurite nel sito dell'infarto polmonare, che porta all'irritazione dei recettori del dolore della pleura. Il disagio si avverte dietro lo sterno o nell'ipocondrio destro. Tipicamente, il dolore aumenta quando il torace si muove (respirazione, tosse, cambiamento di posizione del corpo).
- Dispnea. I disturbi respiratori sono causati dalla comparsa nei polmoni del cosiddetto spazio “morto”, che corrisponde all'area “controllata” dall'arteria polmonare chiusa (in questa zona non avviene lo scambio di gas). Meno spazio respiratorio nei polmoni, meno ossigeno nel sangue, e questo è un segnale per stimolare il centro respiratorio, che fa sì che il corpo respiri più spesso e la persona senta la mancanza d'aria.
- Tosse. Si verifica a causa dell'irritazione riflessa dei bronchi e dello spasmo dei loro anelli muscolari. Il broncospasmo si sviluppa sotto l'influenza di sostanze rilasciate da un coagulo di sangue entrato nell'arteria polmonare.
- Emottisi. Si verifica solo in 1/3 dei casi. Quando si tossisce, vengono rilasciate strisce di sangue dai vasi scoppiati nel polmone.
- Singhiozzo. Si osserva quando il lume dei rami dell'arteria polmonare situati nelle parti inferiori dei polmoni si chiude. Se l'area del polmone più vicina al diaframma diventa necrotica, si verifica un'irritazione del nervo frenico e la persona soffre di singhiozzo.
- Perdita di conoscenza. Causato da un forte calo della pressione sanguigna. Nelle stesse arterie polmonari, la pressione aumenta bruscamente. Il sangue ha difficoltà ad entrare nei polmoni e non riesce a raggiungere il lato sinistro del cuore per diffondersi in tutto il corpo. Di conseguenza, la quantità di sangue che raggiunge il cervello viene drasticamente ridotta. Questo si manifesta come vertigini o svenimento. Possibile agitazione mentale o apatia.
- Febbre. In circa la metà dei casi la temperatura corporea supera i 37°C. Questo sintomo è causato da un processo infiammatorio nella zona dello “spazio morto”. È tipico che gli antibiotici non abbiano un effetto terapeutico per tale febbre.
- Azzurro e pallore della pelle. Un improvviso calo della pressione sanguigna riduce il flusso sanguigno alla pelle, provocando pallore. L'azzurro è associato ad una diminuzione della superficie respiratoria dei polmoni e all'accumulo di anidride carbonica nel sangue.
È tipico dell'embolia polmonare che in presenza di mancanza di respiro e dolore al petto, il paziente può sdraiarsi tranquillamente in posizione orizzontale. È questa circostanza che consente di distinguere l'embolia dall'infarto miocardico.
Quando piccole particelle di un coagulo di sangue entrano nel flusso sanguigno dalle vene, vengono trasportate dal flusso sanguigno nelle piccole arterie polmonari e si sviluppa un'embolia polmonare non massiva o cronica.
Importante! Tutti i segni di embolia polmonare non massiva sono lievi, quindi spesso si manifesta "sotto le spoglie" di altre malattie, ad esempio polmoniti inspiegabili e frequenti, che scompaiono rapidamente e si ripresentano periodicamente.Sebbene l'embolia polmonare sia considerata una malattia mortale, il rischio di morte è del 30%, ma se il trattamento viene iniziato in tempo, questo rischio si riduce al 10%.
L'embolia polmonare può avere le seguenti conseguenze:
- Cuore polmonare acuto. Questa è una condizione di sovraccarico della parte destra del cuore che si verifica per un periodo di ore o giorni. La ragione di questa complicazione è un forte aumento della pressione nell'arteria polmonare. Affinché il sangue possa continuare a fluire dal cuore destro all’arteria polmonare, il ventricolo destro deve superare una maggiore resistenza. Se fallisce, si sviluppa debolezza muscolare e il sangue si accumula nelle vene. Ciò si manifesta con gonfiore delle vene del collo, ingrossamento del fegato e gonfiore degli arti inferiori.
- Shock. Quando i grandi rami dell’arteria polmonare vengono bloccati, si verifica un calo riflesso della pressione sanguigna totale. Inoltre, il cuore polmonare fa sì che meno sangue ritorni al ventricolo sinistro dai polmoni.
Metodi per diagnosticare l'embolia polmonare
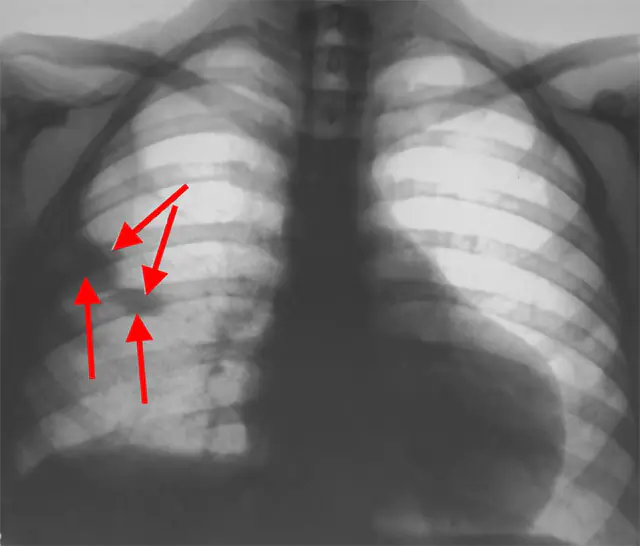
La foto mostra una radiografia del torace
La diagnosi di embolia comprende la valutazione delle condizioni dei polmoni e del cuore, l'individuazione della posizione dell'ostruzione e la fonte del coagulo. Nell'embolia acuta, la diagnosi viene fatta sulla base dei sintomi, dopodiché iniziano i primi soccorsi. In ospedale si effettuano studi e analisi chiarificatori.
La diagnosi è più difficile se l'embolia polmonare ha un decorso cronico o subacuto, in cui i sintomi non sono espressi e non presentano tratti caratteristici. Si sospetta un’embolia polmonare cronica se un soggetto presenta una malattia venosa degli arti inferiori e fratture ossee in combinazione con respiro corto ed emottisi.
Per diagnosticare l'embolia polmonare, viene effettuato quanto segue:
- Ascoltando i polmoni. C'è una respirazione debole e molti rantoli umidi, a volte crepitii (crepitio) durante l'inspirazione. Con lo sviluppo della pleurite, si sente uno sfregamento pleurico.
- Misurazione della pressione sanguigna e del polso. Il polso durante l'embolia può essere molto veloce: più di 100 battiti al minuto e la pressione è bassa. A volte viene registrato un polso paradosso (durante l'inspirazione, il riempimento del polso si indebolisce), che è un segno di insufficienza cardiaca ventricolare destra.
- ECG. Un elettrocardiogramma rivela segni di sovraccarico del ventricolo destro e dell'atrio destro, vengono registrati tachicardia sinusale (ritmo normale ma veloce) e aritmia (fibrillazione e flutter atriale, extrasistoli). Nel 30% dei casi, l'ECG può non cambiare in alcun modo in presenza di un coagulo di sangue nell'arteria polmonare.
- Radiografia del torace. L'immagine mostra una posizione elevata del diaframma sul lato del polmone interessato. Entro 24 ore compaiono i segni di infarto polmonare (la lesione ha la forma di un triangolo, corrispondente al segmento del polmone). Con l'embolia massiva e sottomassiccia, le dimensioni del cuore aumentano e il tronco dell'arteria polmonare si espande.
- Ultrasuoni. Un esame ecografico del cuore rivela una dilatazione del ventricolo destro e dell'atrio destro e un aumento della pressione nell'arteria polmonare stessa. L'ecografia (scansione duplex) consente anche di rilevare la fonte di un coagulo di sangue reciso, vedere il coagulo di sangue stesso nel cuore o nelle vene degli arti inferiori, meno spesso superiori.
- Scintigrafia polmonare. Con l'aiuto del tecnezio radioattivo e dello xeno, è possibile diagnosticare con precisione l'embolia polmonare. Il tecnezio viene iniettato per via endovenosa per visualizzare i vasi nel sistema dell'arteria polmonare (localizzando il sito dell'ostruzione) e lo xeno viene somministrato al paziente per inalarlo attraverso una maschera per ottenere un'immagine della superficie respiratoria dei polmoni. La diagnosi di embolia è confermata se l'ariosità dei polmoni viene preservata, ma la struttura dei vasi sanguigni è nettamente indebolita.
- Angiopolmonografia. Questa è una radiografia dei polmoni utilizzando un agente di contrasto. Il mezzo di contrasto viene iniettato attraverso la vena femorale utilizzando un catetere e vengono eseguite una serie di radiografie. Con l'embolia polmonare viene rilevato un "moncone": questo è un difetto nel riempimento dell'arteria bloccato da un trombo.
- Analisi del sangue generale. Rileva una reazione infiammatoria durante lo sviluppo di polmonite e pleurite da infarto; in caso di emottisi grave o prolungata, aiuterà a valutare il grado di anemia (bassi livelli di emoglobina e globuli rossi).
- Esame del sangue perD-dimero.È obbligatorio eseguirlo se si sospetta un'embolia polmonare. Il D-dimero è una proteina che si forma in grandi quantità quando inizia il processo di trombosi.
Opzioni terapeutiche per l'embolia polmonare
Il trattamento della malattia viene sempre effettuato in ambito ospedaliero. In caso di tromboembolia acuta, la terapia inizia già nella fase di assistenza medica di emergenza. Se viene diagnosticata un'embolia polmonare, il trattamento viene effettuato con l'uso di farmaci. In alcuni casi è indicato l’intervento chirurgico.
Medicinali per il trattamento dell’embolia polmonare
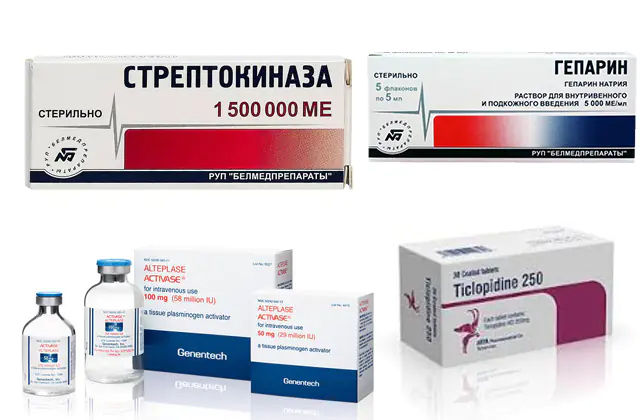
La foto mostra farmaci per il trattamento dell'embolia polmonare
I farmaci prescritti per l’embolia polmonare sono progettati per arrestare il processo di aumento delle dimensioni del coagulo di sangue e distruggere il coagulo di sangue stesso, che è bloccato nell’arteria polmonare.
Per l'embolia polmonare, vengono prescritti i seguenti farmaci:
- Trombolitici. Sono costituiti da sostanze che possono distruggere un coagulo di sangue. Il farmaco principale è la streptochinasi. Gli analoghi sono Urokinase e Alteplase. Il prezzo per 1 bottiglia di Streptokinase è di circa 7mila rubli (3mila grivna), per Alteplase devi pagare 22-28mila rubli (9-12mila grivna). L'urochinasi costa 15-19 mila rubli (6-8 mila grivna).
- Anticoagulanti. Sopprime l'azione dei fattori della coagulazione del sangue, arrestando così il processo di allargamento del trombo. Il farmaco principale è l'eparina. Il prezzo per 5 fiale varia da 360 a 560 rubli (180-230 grivna). Gli analoghi sono Enoxaparina, Fondaparinux. Il costo degli analoghi è molto più alto: 1700-5000 rubli (690-2100 grivna) per 10 siringhe con soluzione. Anche Dabigatran, Rivaroxaban e Warfarin hanno un effetto simile. Tutti e tre i farmaci appartengono a diverse categorie di prezzo. Il warfarin nella quantità di 100 compresse può essere acquistato per 180 rubli (73 grivna) e i farmaci più recenti Dabigatran e Rivaroxaban - da 1000 rubli (400 grivna) per 10 capsule.
- Agenti antipiastrinici. Agiscono sulle piastrine, cellule del sangue che si uniscono, creando una struttura per un futuro coagulo di sangue. Per l'embolia polmonare è indicata la ticlopidina. Gli analoghi sono Clopidogrel, Plavix. Il prezzo è di circa 2.700 rubli (730 grivna) per una confezione da 28 compresse.
Inoltre, per mantenere l'attività cardiaca sono indicati ossigeno, cardiotonici (stimolanti la contrazione cardiaca e aumento della pressione sanguigna) e soluzioni endovenose per mantenere la pressione sanguigna.
Intervento chirurgico per embolia polmonare
L'embolia polmonare, secondo le raccomandazioni del medico, viene eliminata chirurgicamente se c'è un massiccio blocco delle arterie polmonari. Per il tromboembolismo si possono eseguire due tipi di interventi: embolectomia e installazione di un filtro vena cava.
L’embolectomia è la rimozione dei coaguli di sangue dai vasi sanguigni. Viene eseguita se si sviluppano complicazioni, come shock e cuore polmonare acuto. Indicato in assenza di effetto derivante dall'uso di trombolitici o in presenza di controindicazioni alla loro somministrazione.
L'intervento chirurgico viene effettuato direttamente e indirettamente. La rimozione diretta è un'operazione aperta eseguita sotto circolazione artificiale.
Attualmente, viene utilizzato più spesso il metodo indiretto per rimuovere un coagulo di sangue attraverso un catetere. Un catetere inserito in un'arteria chiusa distrugge il coagulo di sangue all'interno del vaso. I frammenti di un coagulo di sangue distrutto possono essere rimossi tramite una siringa speciale. In alcuni casi, questi frammenti vengono anche trasportati dal flusso sanguigno e rimangono bloccati nei rami più piccoli dell'arteria polmonare (i piccoli coaguli di sangue sono più facili da trattare con i farmaci).
Nei pazienti con coaguli di sangue nei vasi profondi o con un alto rischio di embolia ricorrente, nella vena cava inferiore viene installata una rete speciale chiamata filtro della vena cava. Questa “trappola” cattura tutti i coaguli di sangue che decidono di staccarsi e fluttuare verso l’arteria polmonare. L'installazione di un filtro per la vena cava viene eseguita utilizzando un'operazione chiusa attraverso una sonda.
Cos'è l'embolia polmonare: guarda il video:



