Causas, sintomas, queixas e complicações da embolia pulmonar. Métodos de diagnóstico e métodos de tratamento de patologias.
O conteúdo do artigo:- Causas da embolia pulmonar
- Principais sintomas
- Métodos de diagnóstico
- Opções de tratamento
- Medicação
- Intervenção cirúrgica
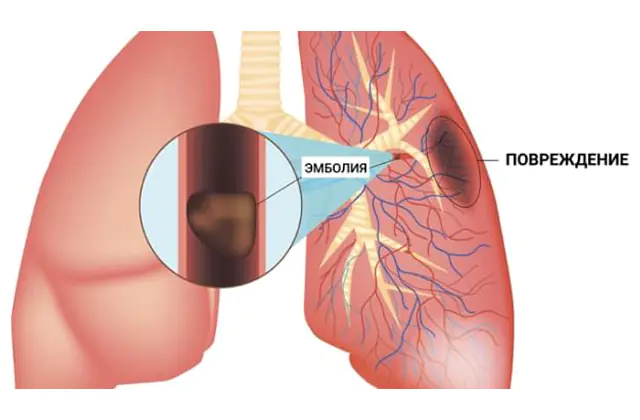
A embolia pulmonar (embolia pulmonar) é um bloqueio do lúmen de um ramo da artéria pulmonar, ou menos comumente de seu tronco, por um pedaço de corpo estranho (êmbolo) que entrou em um vaso com fluxo sanguíneo. Como resultado, o sangue não chega a algum segmento do pulmão através de uma artéria bloqueada e ocorre insuficiência respiratória. Devido à interrupção repentina da circulação sanguínea, a embolia pulmonar aguda é uma condição com risco de vida.
Causas da embolia pulmonar
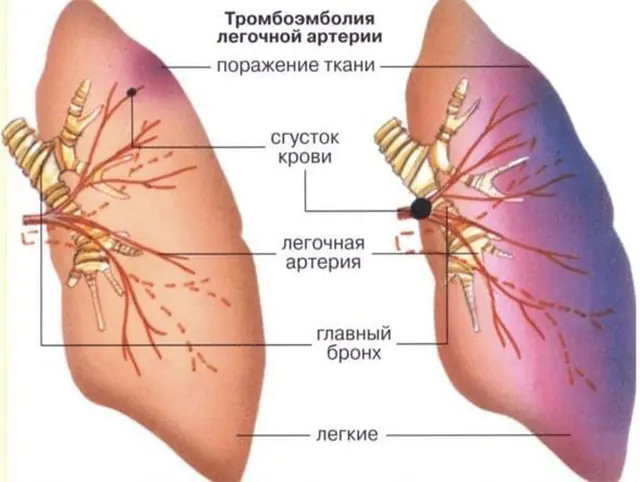
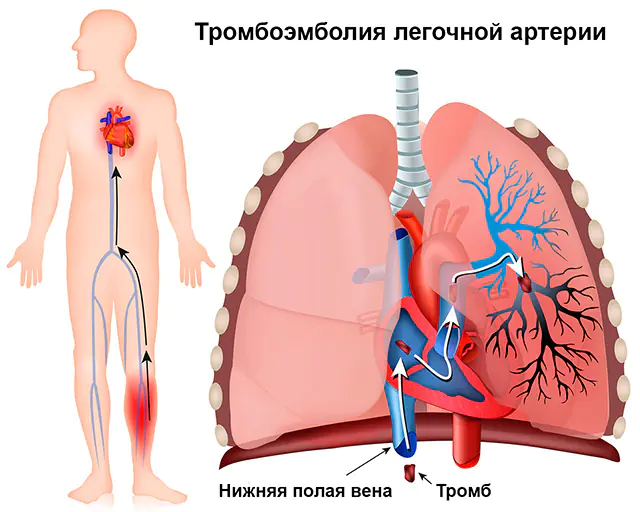
Em quase 90% dos casos, a embolia pulmonar é causada por um trombo, um coágulo sanguíneo, por isso o nome completo da patologia é “embolia pulmonar”. O próprio trombo se forma nas veias da circulação sistêmica (são as veias das extremidades superiores e inferiores, grandes veias dos órgãos abdominais) ou nas partes direitas do coração (átrio direito e ventrículo direito). É por meio dessas veias e cavidades que o trombo pode entrar na artéria pulmonar, que sai do ventrículo direito e envia o sangue venoso para ser enriquecido com oxigênio aos pulmões.
A embolia pulmonar também pode ser causada por:
- gotas de gordura- entram na corrente sanguínea quando ossos longos são quebrados;
- ar- se as regras para administração de medicamentos por via intravenosa forem violadas, pode permanecer ar na seringa ou conta-gotas;
- têxtil— as células de um tumor maligno podem entrar na corrente sanguínea quando é destruído, um pedaço de colágeno em doenças que destroem o tecido conjuntivo (lúpus eritematoso sistêmico).
Para que o tromboembolismo se forme, as condições devem ser favoráveis. Estes são os fatores que causam danos à parede vascular, retardam o fluxo sanguíneo ou aumentam a coagulação sanguínea.
A embolia pulmonar tem as seguintes causas:
- Processo patológico em um vaso ou cavidade do coração. Danos ao revestimento interno de um vaso ou coração desencadeiam o processo de adesão plaquetária e a formação de um coágulo sanguíneo. Na maioria das vezes, forma-se um coágulo sanguíneo durante a flebite, uma inflamação das veias profundas.
- Inatividade física. Se uma pessoa é forçada a permanecer na cama por muito tempo, os músculos das extremidades inferiores param de funcionar, o que, por sua vez, retarda o fluxo sanguíneo nas veias, causa estagnação e promove trombose.
- Hipercoagulação. O aumento da coagulação sanguínea ocorre com sangramento intenso, uso de pílulas anticoncepcionais, doenças hereditárias e neoplasias malignas. Qualquer intervenção cirúrgica ou manipulação médica (cateterismo venoso) também aumenta o risco de trombose com subsequente embolia.
- Doenças do sangue. Os tumores sanguíneos nos quais o número de glóbulos vermelhos (eritremia) ou glóbulos brancos (leucemia) aumenta fazem com que o sangue fique mais espesso. Ao menor dano interno ao vaso, mais glóbulos vermelhos e glóbulos brancos se acumulam no coágulo sanguíneo do que o normal.
- Doenças cardíacas. Um trombo se forma no lado direito do coração com forte enfraquecimento e expansão dos músculos do átrio e ventrículo (insuficiência cardíaca crônica), arritmias cardíacas (fibrilação atrial), após infarto do miocárdio. No reumatismo ou endocardite infecciosa, a válvula tricúspide é danificada e nela se forma uma massa inflamatória - vegetações. Na inflamação infecciosa, eles tendem a aumentar de tamanho e se desprender facilmente do local de fixação.
Nem todo coágulo sanguíneo que se forma nas veias pode causar embolia pulmonar. O descolamento de um coágulo sanguíneo e sua transferência pelo fluxo sanguíneo para a artéria pulmonar só é possível se ele estiver mal aderido à parede da veia. Esses coágulos sanguíneos são chamados de flutuantes ou flutuantes porque uma extremidade não é fixa, mas se move livremente sob a influência da direção do fluxo sanguíneo. Pode se desprender em pedaços grandes ou pequenos, causando oclusão (fechamento da luz) de um ramo grande ou pequeno da artéria pulmonar.
O bloqueio de qualquer ramo da artéria pulmonar leva à interrupção da nutrição de uma área do pulmão - isso é chamado de infarto pulmonar. Quanto maior o tamanho da embarcação, maior será a área destruída. No local de um infarto pulmonar, desenvolve-se uma inflamação (pneumonia), que muitas vezes se espalha para a pleura, causando pleurisia.
Principais sintomas da embolia pulmonar
Os sintomas da embolia dependem do número de artérias pulmonares bloqueadas e do seu calibre, por isso é habitual distinguir entre formas maciças, submassivas e não massivas da doença. O bloqueio maciço causa um curso agudo da doença. A embolia pulmonar aguda se desenvolve na velocidade da luz, causando insuficiência respiratória súbita e parada cardíaca, e apresenta sintomas muito pronunciados. A doença submaciça é caracterizada por um grande volume de danos às artérias pulmonares; os sintomas são pronunciados, mas não se desenvolvem tão rapidamente como na forma maciça.
A embolia pulmonar aguda causa os seguintes sintomas:
- Dor no peito. Está associada à ocorrência de pneumonia e pleurisia no local do infarto pulmonar, o que leva à irritação dos receptores de dor da pleura. O desconforto é sentido atrás do esterno ou no hipocôndrio direito. Caracteristicamente, a dor aumenta quando o tórax se movimenta (respiração, tosse, mudança de posição do corpo).
- Dispneia. Os distúrbios respiratórios são causados pelo aparecimento do chamado espaço “morto” nos pulmões, que corresponde à área “controlada” pela artéria pulmonar fechada (não ocorrem trocas gasosas nesta zona). Quanto menos espaço para respirar nos pulmões, menos oxigênio no sangue, e isso é um sinal para estimular o centro respiratório, o que faz com que o corpo respire com mais frequência e a pessoa sinta falta de ar.
- Tosse. Ocorre devido à irritação reflexa dos brônquios e ao espasmo dos anéis musculares. O broncoespasmo se desenvolve sob a influência de substâncias liberadas por um coágulo sanguíneo que entrou na artéria pulmonar.
- Hemoptise. Ocorre apenas em 1/3 dos casos. Quando você tosse, manchas de sangue são liberadas de vasos rompidos no pulmão.
- Soluços. É observada quando o lúmen dos ramos da artéria pulmonar localizados nas partes inferiores dos pulmões se fecha. Se a área do pulmão mais próxima do diafragma ficar necrótica, ocorre irritação do nervo frênico e a pessoa sofre de soluços.
- Perda de consciência. Causada por uma queda acentuada na pressão arterial. Nas próprias artérias pulmonares, a pressão aumenta acentuadamente. O sangue tem dificuldade de entrar nos pulmões e não consegue chegar ao lado esquerdo do coração para se espalhar por todo o corpo. Como resultado, a quantidade de sangue que chega ao cérebro é drasticamente reduzida. Isso se manifesta como tontura ou desmaio. Possível agitação mental ou apatia.
- Febre. Em aproximadamente metade dos casos, a temperatura corporal sobe acima de 37°C. Este sintoma é causado por um processo inflamatório na área do “espaço morto”. É típico que os antibióticos não tenham efeito terapêutico para essa febre.
- Azul e palidez da pele. Uma queda repentina na pressão arterial reduz o fluxo sanguíneo para a pele, causando palidez. O azul está associado à diminuição da superfície respiratória dos pulmões e ao acúmulo de dióxido de carbono no sangue.
É típico da embolia pulmonar que, na presença de falta de ar e dor no peito, o paciente possa deitar-se calmamente na posição horizontal. É esta circunstância que permite distinguir embolia de infarto do miocárdio.
Quando pequenas partículas de um coágulo sanguíneo entram na corrente sanguínea vindo das veias, elas são transportadas pela corrente sanguínea para pequenas artérias pulmonares, e uma embolia pulmonar crônica ou não maciça se desenvolve.
Importante! Todos os sinais de embolia pulmonar não maciça são leves, por isso muitas vezes ocorre “sob o disfarce” de outras doenças, por exemplo, pneumonia inexplicável e frequente, que desaparecem rapidamente e recorrem periodicamente.Embora a embolia pulmonar seja considerada uma doença fatal, o risco de morte é de 30%, mas se o tratamento for iniciado a tempo esse risco é reduzido para 10%.
A embolia pulmonar pode ter as seguintes consequências:
- Cor pulmonale agudo. Esta é uma condição de sobrecarga do lado direito do coração que ocorre durante um período de horas ou dias. A razão para esta complicação é um aumento acentuado da pressão na artéria pulmonar. Para que o sangue continue fluindo do coração direito para a artéria pulmonar, o ventrículo direito deve superar mais resistência. Se falhar, desenvolve-se fraqueza muscular e o sangue se acumula nas veias. Isto se manifesta por inchaço das veias do pescoço, aumento do fígado e inchaço das extremidades inferiores.
- Choque. Quando grandes ramos da artéria pulmonar são bloqueados, ocorre uma queda reflexa na pressão arterial total. Além disso, o cor pulmonale faz com que menos sangue retorne dos pulmões para o ventrículo esquerdo.
Métodos para diagnosticar embolia pulmonar
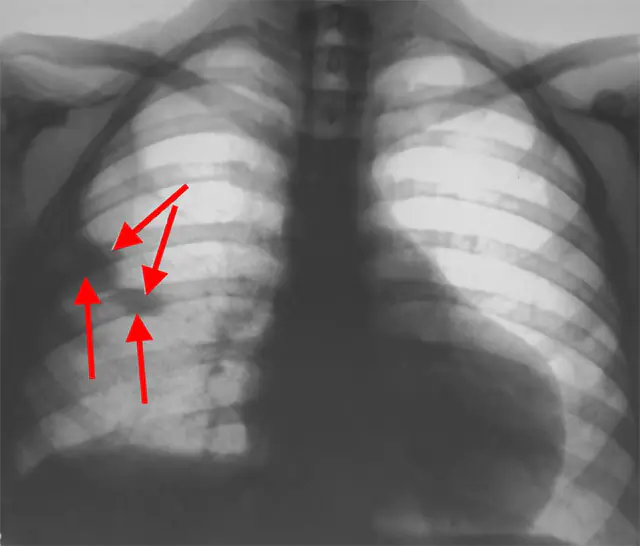
A foto mostra uma radiografia de tórax
O diagnóstico de embolia inclui avaliar a condição dos pulmões e do coração, localizando a localização do bloqueio e a origem do coágulo. Na embolia aguda, o diagnóstico é feito com base nos sintomas, após os quais se iniciam os primeiros socorros. Estudos e análises esclarecedoras são realizadas no hospital.
O diagnóstico é mais difícil se a embolia pulmonar tiver curso crônico ou subagudo, em que os sintomas não são expressos e não apresentam traços característicos. Suspeita-se de embolia pulmonar crônica se uma pessoa tiver doença venosa nas extremidades inferiores e fraturas ósseas em combinação com falta de ar e hemoptise.
Para diagnosticar embolia pulmonar, é realizado o seguinte:
- Ouvindo os pulmões. Há respiração fraca e muitos estertores úmidos, às vezes crepitação (estalos) durante a inspiração. Com o desenvolvimento da pleurisia, ouve-se um ruído de fricção pleural.
- Pressão arterial e medição de pulso. O pulso durante a embolia pode ser muito rápido - mais de 100 batimentos por minuto e a pressão é baixa. Às vezes, é registrado um pulso paradoxal (durante a inspiração, o enchimento do pulso enfraquece), o que é um sinal de insuficiência cardíaca do ventrículo direito.
- ECG. Um eletrocardiograma revela sinais de sobrecarga do ventrículo direito e átrio direito, são registradas taquicardia sinusal (ritmo normal, mas rápido) e arritmia (fibrilação e flutter atrial, extra-sístoles). Em 30% dos casos, o ECG pode não sofrer alterações na presença de coágulo sanguíneo na artéria pulmonar.
- Raio-x do tórax. A imagem mostra uma localização elevada do diafragma na lateral do pulmão afetado. Em 24 horas aparecem sinais de infarto pulmonar (a lesão tem formato de triângulo, correspondente ao segmento do pulmão). Na embolia maciça e submaciça, o tamanho do coração aumenta e o tronco da artéria pulmonar se expande.
- Ultrassom. Um exame ecográfico do coração revela dilatação do ventrículo direito e do átrio direito e aumento da pressão na própria artéria pulmonar. O ultrassom (varredura duplex) também permite detectar a origem de um coágulo sanguíneo rompido, ver o próprio coágulo sanguíneo no coração ou nas veias das extremidades inferiores e, com menos frequência, das extremidades superiores.
- Cintilografia pulmonar. Com a ajuda do tecnécio radioativo e do xenônio, é possível diagnosticar com precisão a embolia pulmonar. O tecnécio é injetado por via intravenosa para visualizar os vasos do sistema arterial pulmonar (localizando o local do bloqueio) e o xenônio é administrado ao paciente para inalar através de uma máscara para obter uma imagem da superfície respiratória dos pulmões. O diagnóstico de embolia é confirmado se a leveza dos pulmões for preservada, mas o padrão dos vasos sanguíneos estiver acentuadamente enfraquecido.
- Angiopulmonografia. Esta é uma radiografia dos pulmões usando um agente de contraste. O contraste é injetado através da veia femoral por meio de um cateter e uma série de radiografias são tiradas. Na embolia pulmonar, é detectado um “coto” - é um defeito no enchimento da artéria bloqueada por um trombo.
- Análise geral de sangue. Detecta uma reação inflamatória durante o desenvolvimento de pneumonia infarto e pleurisia; com hemoptise grave ou prolongada, ajudará a avaliar o grau de anemia (níveis baixos de hemoglobina e glóbulos vermelhos).
- Exame de sangue paraD-dímero.É obrigatória a realização se houver suspeita de embolia pulmonar. O dímero D é uma proteína que se forma em grandes quantidades no início do processo de trombose.
Opções de tratamento para embolia pulmonar
O tratamento da doença é sempre realizado em ambiente hospitalar. No caso de tromboembolismo agudo, a terapia começa já na fase do atendimento médico de emergência. Caso seja diagnosticada embolia pulmonar, o tratamento é realizado com uso de medicamentos. Em alguns casos, a cirurgia é indicada.
Medicamentos para tratar embolia pulmonar
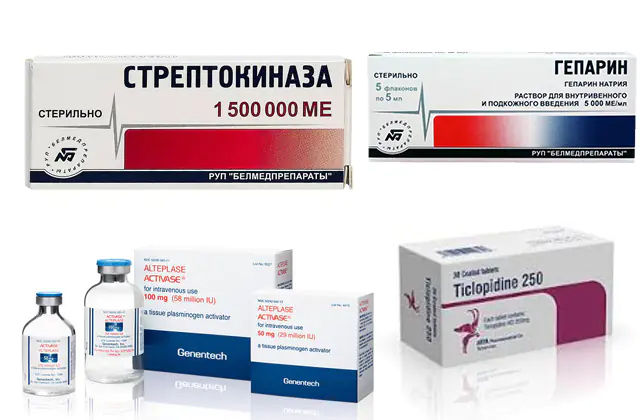
A foto mostra medicamentos para tratamento de embolia pulmonar
Os medicamentos prescritos para a embolia pulmonar têm como objetivo interromper o processo de aumento do tamanho do coágulo sanguíneo e destruir o próprio coágulo sanguíneo, que está preso na artéria pulmonar.
Para embolia pulmonar, são prescritos os seguintes medicamentos:
- Trombolíticos. Eles consistem em substâncias que podem destruir um coágulo sanguíneo. O principal medicamento é a estreptoquinase. Os análogos são Urokinase e Alteplase. O preço de 1 frasco de Estreptoquinase é de cerca de 7 mil rublos (3 mil hryvnia), para Alteplase você precisa pagar 22-28 mil rublos (9-12 mil hryvnia). A uroquinase custa 15-19 mil rublos (6-8 mil hryvnia).
- Anticoagulantes. Suprimir a ação dos fatores de coagulação do sangue, interrompendo assim o processo de aumento do trombo. O principal medicamento é a heparina. O preço de 5 ampolas varia de 360 a 560 rublos (180-230 hryvnia). Os análogos são Enoxaparina, Fondaparinux. O custo dos análogos é muito mais alto - 1.700-5.000 rublos (690-2.100 hryvnia) por 10 seringas com solução. Dabigatrana, Rivaroxabana e Varfarina também têm efeito semelhante. Todos os três medicamentos estão em categorias de preços diferentes. A varfarina na quantidade de 100 comprimidos pode ser comprada por 180 rublos (73 hryvnia), e os medicamentos mais recentes, Dabigatrana e Rivaroxabana - a partir de 1.000 rublos (400 hryvnia) por 10 cápsulas.
- Agentes antiplaquetários. Eles agem nas plaquetas, células sanguíneas que se unem, criando uma estrutura para um futuro coágulo sanguíneo. Para embolia pulmonar, está indicada Ticlopidina. Os análogos são Clopidogrel, Plavix. O preço é de cerca de 2.700 rublos (730 hryvnia) por um pacote de 28 comprimidos.
Além disso, são indicados oxigênio, cardiotônicos (estimulando a contração do coração e aumentando a pressão arterial) e soluções intravenosas para manter a pressão arterial para manter a atividade cardíaca.
Cirurgia para embolia pulmonar
A embolia pulmonar, segundo recomendação do médico, é eliminada por meio de cirurgia se houver obstrução maciça das artérias pulmonares. Para tromboembolismo, dois tipos de operações podem ser realizados: embolectomia e instalação de filtro de veia cava.
A embolectomia é a remoção de coágulos sanguíneos dos vasos sanguíneos. É realizado caso ocorram complicações, como choque e cor pulmonale agudo. Indicado na ausência de efeito do uso de trombolíticos ou na presença de contraindicações à sua administração.
A intervenção cirúrgica é realizada direta e indiretamente. A remoção direta é uma operação aberta realizada sob circulação artificial.
Atualmente, o método indireto de remoção de um coágulo sanguíneo por meio de um cateter é o mais utilizado. Um cateter inserido em uma artéria fechada destrói o coágulo sanguíneo dentro do vaso. Fragmentos de um coágulo sanguíneo destruído podem ser removidos através de uma seringa especial. Em alguns casos, esses fragmentos também são levados pela corrente sanguínea, ficando presos em ramos menores da artéria pulmonar (pequenos coágulos sanguíneos são mais fáceis de tratar com medicamentos).
Em pacientes com coágulo sanguíneo em vasos profundos ou com alto risco de embolia recorrente, uma tela especial chamada filtro de veia cava é instalada na veia cava inferior. Essa “armadilha” captura todos os coágulos sanguíneos que decidem se desprender e flutuar em direção à artéria pulmonar. A instalação do filtro de veia cava é realizada em operação fechada por meio de sonda.
O que é embolia pulmonar - assista ao vídeo:



