Ursachen, Symptome, Beschwerden und Komplikationen einer Lungenembolie. Diagnosemethoden und Methoden zur Behandlung der Pathologie.
Der Inhalt des Artikels:- Ursachen einer Lungenembolie
- Hauptsymptome
- Diagnosemethoden
- Behandlungsmöglichkeiten
- Medikamente
- Operativer Eingriff
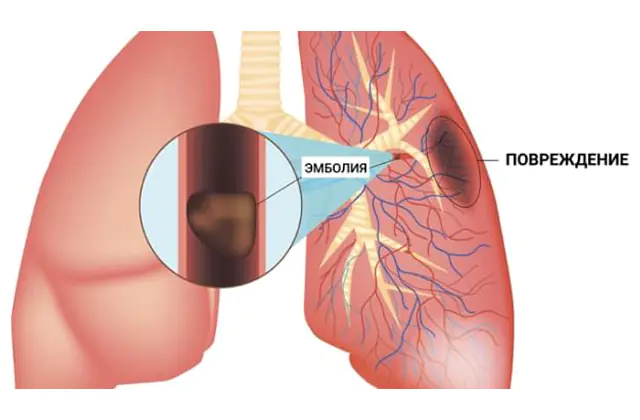
Bei einer Lungenembolie (Lungenembolie) handelt es sich um eine Verstopfung des Lumens eines Lungenarterienzweigs oder, seltener, des Rumpfes durch ein Stück eines Fremdkörpers (Embolus), der in ein durchblutetes Gefäß eingedrungen ist. Infolgedessen gelangt das Blut durch eine verstopfte Arterie nicht in einen Teil der Lunge und es kommt zu Atemversagen. Aufgrund der plötzlichen Durchblutungsstörung ist eine akute Lungenembolie eine lebensbedrohliche Erkrankung.
Ursachen einer Lungenembolie
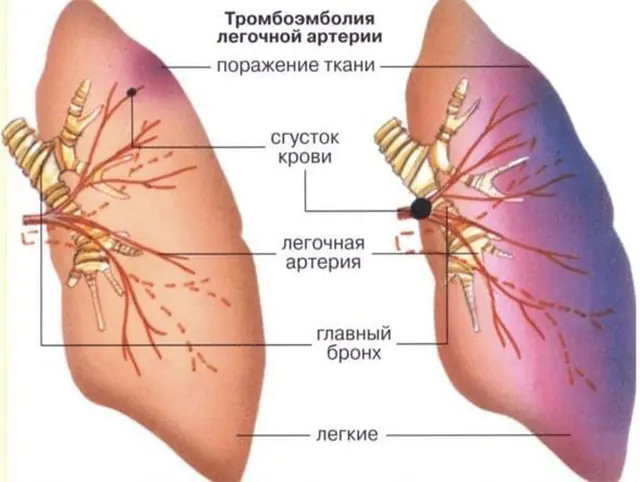
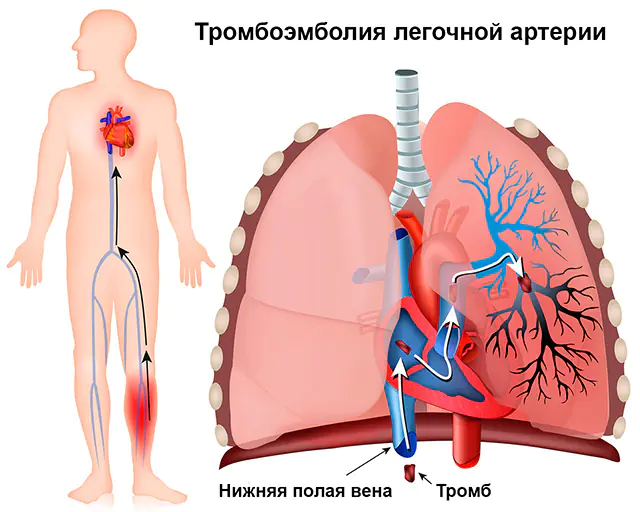
In fast 90 % der Fälle wird eine Lungenembolie durch einen Thrombus, ein Blutgerinnsel, verursacht, daher lautet der vollständige Name der Pathologie „Lungenembolie“. Der Thrombus selbst bildet sich in den Venen des Körperkreislaufs (das sind die Venen der oberen und unteren Extremitäten, große Venen der Bauchorgane) oder in den rechten Teilen des Herzens (rechter Vorhof und rechter Ventrikel). Aus diesen Venen und Hohlräumen kann der Thrombus in die Lungenarterie gelangen, die den rechten Ventrikel verlässt und venöses Blut zur Anreicherung mit Sauerstoff in die Lunge leitet.
Eine Lungenembolie kann auch verursacht werden durch:
- Fetttropfen- sie gelangen in den Blutkreislauf, wenn Röhrenknochen gebrochen werden;
- Luft- Bei Verstößen gegen die Regeln für die intravenöse Verabreichung von Arzneimitteln kann Luft in der Spritze oder dem Tropfer verbleiben.
- Textil-— Zellen eines bösartigen Tumors können in den Blutkreislauf gelangen, wenn dieser zerstört wird, ein Stück Kollagen bei Erkrankungen, die das Bindegewebe zerstören (systemischer Lupus erythematodes).
Damit sich eine Thromboembolie bilden kann, müssen die Bedingungen günstig sein. Dies sind Faktoren, die zu Schäden an der Gefäßwand führen, den Blutfluss verlangsamen oder die Blutgerinnung erhöhen.
Eine Lungenembolie hat folgende Ursachen:
- Pathologischer Prozess in einem Gefäß oder einer Herzhöhle. Schäden an der Innenauskleidung eines Gefäßes oder Herzens lösen den Prozess der Blutplättchenadhäsion und der Bildung eines Blutgerinnsels aus. Am häufigsten entsteht ein Blutgerinnsel bei einer Venenentzündung, einer Entzündung der tiefen Venen.
- Körperliche Inaktivität. Wenn eine Person gezwungen ist, längere Zeit im Bett zu bleiben, stellen die Muskeln der unteren Extremitäten ihre Arbeit ein, was wiederum den Blutfluss in den Venen verlangsamt, zu Stagnation führt und Thrombosen begünstigt.
- Hyperkoagulation. Eine erhöhte Blutgerinnung tritt bei starken Blutungen, der Einnahme von Antibabypillen, Erbkrankheiten und bösartigen Neubildungen auf. Auch jeder chirurgische Eingriff oder jede medizinische Manipulation (Venenkatheterisierung) erhöht das Risiko einer Thrombose mit nachfolgender Embolie.
- Blutkrankheiten. Bluttumoren, bei denen die Zahl der roten Blutkörperchen (Erythrämie) oder der weißen Blutkörperchen (Leukämie) zunimmt, führt zu einer Verdickung des Blutes. Bei der geringsten Schädigung des Gefäßes von innen kommt es zu einer Ansammlung von mehr roten und weißen Blutkörperchen am Blutgerinnsel als üblich.
- Herzkrankheiten. Nach einem Myokardinfarkt bildet sich in der rechten Herzseite ein Thrombus mit starker Schwächung und Ausdehnung der Vorhof- und Ventrikelmuskulatur (chronische Herzinsuffizienz), Herzrhythmusstörungen (Vorhofflimmern). Bei Rheuma oder infektiöser Endokarditis wird die Trikuspidalklappe geschädigt und es bildet sich darauf eine entzündliche Masse – Vegetation. Bei einer infektiösen Entzündung neigen sie dazu, an Größe zuzunehmen und sich leicht von der Befestigungsstelle zu lösen.
Nicht jedes Blutgerinnsel, das sich in den Venen bildet, kann eine Lungenembolie verursachen. Die Ablösung eines Blutgerinnsels und seine Übertragung durch den Blutfluss zur Lungenarterie ist nur möglich, wenn es schlecht an der Venenwand befestigt ist. Solche Blutgerinnsel werden schwimmend oder schwimmend genannt, weil ein Ende nicht fixiert ist, sondern sich unter dem Einfluss der Blutflussrichtung frei bewegt. Es kann sich in großen oder kleinen Stücken lösen und einen Verschluss (Verschluss des Lumens) eines großen oder kleinen Zweigs der Lungenarterie verursachen.
Die Verstopfung eines Lungenarterienzweigs führt dazu, dass ein Teil der Lunge nicht mehr mit Nährstoffen versorgt wird – dies wird als Lungeninfarkt bezeichnet. Je größer das Schiff ist, desto größer ist die zerstörte Fläche. An der Stelle eines Lungeninfarkts entsteht eine Entzündung (Pneumonie), die sich häufig auf das Rippenfell ausbreitet und eine Rippenfellentzündung verursacht.
Hauptsymptome einer Lungenembolie
Die Symptome einer Embolie hängen von der Anzahl der verstopften Lungenarterien und ihrem Kaliber ab. Daher ist es üblich, zwischen massiven, submassiven und nicht-massiven Formen der Erkrankung zu unterscheiden. Eine massive Blockade führt zu einem akuten Krankheitsverlauf. Eine akute Lungenembolie entwickelt sich blitzschnell, führt zu plötzlichem Atemversagen und Herzstillstand und hat sehr ausgeprägte Symptome. Die submassive Erkrankung ist durch eine große Schädigung der Lungenarterien gekennzeichnet; die Symptome sind ausgeprägt, entwickeln sich aber nicht so schnell wie bei der massiven Form.
Eine akute Lungenembolie verursacht folgende Symptome:
- Brustschmerzen. Es ist mit dem Auftreten von Lungenentzündung und Rippenfellentzündung an der Stelle des Lungeninfarkts verbunden, was zu einer Reizung der Schmerzrezeptoren der Pleura führt. Es treten Beschwerden hinter dem Brustbein oder im rechten Hypochondrium auf. Charakteristisch ist, dass der Schmerz bei Bewegungen des Brustkorbs (Atmung, Husten, Veränderung der Körperhaltung) zunimmt.
- Dyspnoe. Atemstörungen werden durch die Entstehung eines sogenannten „toten“ Raums in der Lunge verursacht, der dem Bereich entspricht, der von der verschlossenen Lungenarterie „kontrolliert“ wird (in diesem Bereich findet kein Gasaustausch statt). Je weniger Atemraum in der Lunge ist, desto weniger Sauerstoff ist im Blut, und dies ist ein Signal zur Stimulation des Atemzentrums, was dazu führt, dass der Körper häufiger atmet und die Person einen Luftmangel verspürt.
- Husten. Es entsteht durch reflektorische Reizung der Bronchien und Krämpfe ihrer Muskelringe. Ein Bronchospasmus entsteht unter dem Einfluss von Substanzen, die aus einem Blutgerinnsel freigesetzt werden, das in die Lungenarterie eingedrungen ist.
- Hämoptyse. Tritt nur in 1/3 der Fälle auf. Beim Husten strömen Blutstreifen aus geplatzten Gefäßen in der Lunge aus.
- Schluckauf. Es wird beobachtet, wenn sich das Lumen der Lungenarterienzweige im unteren Teil der Lunge schließt. Wenn der Bereich der Lunge näher am Zwerchfell nekrotisch wird, kommt es zu einer Reizung des Zwerchfellnervs und die Person leidet unter Schluckauf.
- Bewusstlosigkeit. Verursacht durch einen starken Blutdruckabfall. In den Lungenarterien selbst steigt der Druck stark an. Das Blut gelangt nur schwer in die Lunge und kann nicht die linke Seite des Herzens erreichen, um sich im Körper zu verteilen. Dadurch wird die Blutmenge, die das Gehirn erreicht, stark reduziert. Dies äußert sich durch Schwindel oder Ohnmacht. Mögliche geistige Unruhe oder Apathie.
- Fieber. In etwa der Hälfte der Fälle steigt die Körpertemperatur über 37 °C°C. Dieses Symptom wird durch einen entzündlichen Prozess im „Totraum“-Bereich verursacht. Es ist typisch, dass Antibiotika bei einem solchen Fieber keine therapeutische Wirkung haben.
- Bläue und Blässe der Haut. Ein plötzlicher Blutdruckabfall verringert die Durchblutung der Haut und führt zu Blässe. Bläue geht mit einer Verringerung der Atemoberfläche der Lunge und der Ansammlung von Kohlendioxid im Blut einher.
Typisch für eine Lungenembolie ist, dass der Patient bei Atemnot und Brustschmerzen ruhig in horizontaler Lage liegen kann. Dieser Umstand ermöglicht die Unterscheidung zwischen Embolie und Myokardinfarkt.
Wenn kleine Partikel eines Blutgerinnsels aus den Venen in den Blutkreislauf gelangen, werden sie vom Blutkreislauf in kleine Lungenarterien transportiert und es entsteht eine nicht-massive oder chronische Lungenembolie.
Wichtig! Alle Anzeichen einer nicht-massiven Lungenembolie sind mild, daher tritt sie häufig „unter dem Deckmantel“ anderer Krankheiten auf, beispielsweise einer ungeklärten und häufigen Lungenentzündung, die schnell verschwindet und regelmäßig wiederkehrt.Obwohl eine Lungenembolie als tödliche Erkrankung gilt, liegt das Sterberisiko bei 30 %, bei rechtzeitigem Beginn der Behandlung sinkt dieses Risiko jedoch auf 10 %.
Eine Lungenembolie kann folgende Folgen haben:
- Akutes Cor pulmonale. Hierbei handelt es sich um eine Überlastung der rechten Herzseite, die über einen Zeitraum von Stunden oder Tagen auftritt. Der Grund für diese Komplikation ist ein starker Druckanstieg in der Lungenarterie. Damit weiterhin Blut vom rechten Herzen zur Lungenarterie fließen kann, muss die rechte Herzkammer mehr Widerstand überwinden. Gelingt dies nicht, kommt es zu Muskelschwäche und Blutstau in den Venen. Dies äußert sich in einer Schwellung der Halsvenen, einer Vergrößerung der Leber und einer Schwellung der unteren Extremitäten.
- Schock. Wenn große Äste der Lungenarterie verstopft sind, kommt es zu einem reflektorischen Abfall des Gesamtblutdrucks. Darüber hinaus führt das Cor pulmonale dazu, dass weniger Blut aus der Lunge in die linke Herzkammer zurückfließt.
Methoden zur Diagnose einer Lungenembolie
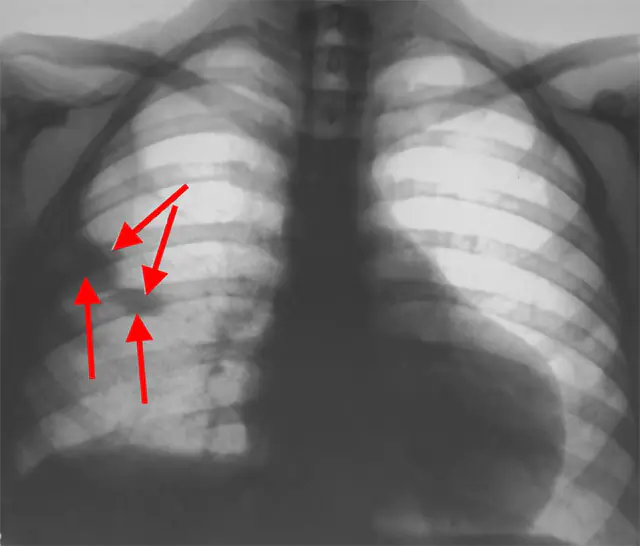
Das Foto zeigt eine Röntgenaufnahme des Brustkorbs
Die Diagnose einer Embolie umfasst die Beurteilung des Zustands der Lunge und des Herzens sowie die Lokalisierung des Ortes der Verstopfung und der Quelle des Blutgerinnsels. Bei einer akuten Embolie wird die Diagnose anhand der Symptome gestellt und anschließend beginnt die Erste Hilfe. Im Krankenhaus werden klärende Studien und Analysen durchgeführt.
Schwieriger ist die Diagnose, wenn die Lungenembolie einen chronischen oder subakuten Verlauf hat, bei dem die Symptome nicht ausgeprägt sind und keine charakteristischen Merkmale aufweisen. Der Verdacht auf eine chronische Lungenembolie besteht bei Venenerkrankungen der unteren Extremitäten und Knochenbrüchen in Kombination mit Atemnot und Hämoptyse.
Zur Diagnose einer Lungenembolie wird Folgendes durchgeführt:
- Auf die Lunge hören. Es kommt zu schwacher Atmung und vielen feuchten Rasselgeräuschen, manchmal zu Crepitus (Knistern) beim Einatmen. Mit der Entwicklung einer Rippenfellentzündung ist ein Reibungsreiben der Pleura zu hören.
- Blutdruck- und Pulsmessung. Der Puls während einer Embolie kann sehr schnell sein – mehr als 100 Schläge pro Minute, und der Druck ist niedrig. Manchmal wird ein paradoxer Puls aufgezeichnet (während der Inspiration wird die Füllung des Pulses schwächer), was ein Zeichen für eine rechtsventrikuläre Herzinsuffizienz ist.
- EKG. Ein Elektrokardiogramm zeigt Anzeichen einer Überlastung der rechten Herzkammer und des rechten Vorhofs, es werden Sinustachykardie (normaler, aber schneller Rhythmus) und Arrhythmie (Vorhofflimmern und -flattern, Extrasystolen) aufgezeichnet. In 30 % der Fälle verändert sich das EKG möglicherweise in keiner Weise, wenn ein Blutgerinnsel in der Lungenarterie vorliegt.
- Brust Röntgen. Das Bild zeigt eine hohe Lage des Zwerchfells auf der Seite der betroffenen Lunge. Innerhalb von 24 Stunden treten Anzeichen eines Lungeninfarkts auf (die Läsion hat die Form eines Dreiecks, entsprechend dem Lungensegment). Bei einer massiven und submassiven Embolie vergrößert sich das Herz und der Stamm der Lungenarterie dehnt sich aus.
- Ultraschall. Eine Echountersuchung des Herzens zeigt eine Erweiterung der rechten Herzkammer und des rechten Vorhofs sowie einen erhöhten Druck in der Lungenarterie selbst. Ultraschall (Duplex-Scanning) ermöglicht es Ihnen auch, die Quelle eines durchtrennten Blutgerinnsels zu erkennen und das Blutgerinnsel selbst im Herzen oder in den Venen der unteren, seltener der oberen Extremitäten zu sehen.
- Lungenszintigraphie. Mit Hilfe von radioaktivem Technetium und Xenon ist es möglich, eine Lungenembolie genau zu diagnostizieren. Technetium wird intravenös injiziert, um die Gefäße im Lungenarteriensystem sichtbar zu machen (die Stelle der Verstopfung zu lokalisieren), und dem Patienten wird Xenon zum Einatmen durch eine Maske verabreicht, um ein Bild der Atemoberfläche der Lunge zu erhalten. Die Diagnose einer Embolie wird bestätigt, wenn die Luftigkeit der Lunge erhalten bleibt, das Muster der Blutgefäße jedoch stark geschwächt ist.
- Angiopulmonographie. Dabei handelt es sich um eine Röntgenaufnahme der Lunge mit Kontrastmittel. Mit einem Katheter wird Kontrastmittel durch die Oberschenkelvene injiziert und eine Reihe von Röntgenaufnahmen gemacht. Bei einer Lungenembolie wird ein „Stumpf“ festgestellt – ein Defekt in der Füllung der durch einen Thrombus verstopften Arterie.
- Allgemeine Blutanalyse. Erkennt eine entzündliche Reaktion während der Entwicklung einer Infarktpneumonie und Rippenfellentzündung; bei schwerer oder längerer Hämoptyse hilft es bei der Beurteilung des Ausmaßes der Anämie (niedrige Hämoglobin- und rote Blutkörperchenwerte).
- Bluttest fürD-Dimer.Bei Verdacht auf eine Lungenembolie ist die Durchführung zwingend erforderlich. D-Dimer ist ein Protein, das zu Beginn des Thromboseprozesses in großen Mengen gebildet wird.
Behandlungsmöglichkeiten bei Lungenembolie
Die Behandlung der Krankheit erfolgt immer im Krankenhaus. Bei einer akuten Thromboembolie beginnt die Therapie bereits im Stadium der notärztlichen Versorgung. Wird eine Lungenembolie diagnostiziert, erfolgt die Behandlung medikamentös. In manchen Fällen ist eine Operation angezeigt.
Arzneimittel zur Behandlung einer Lungenembolie
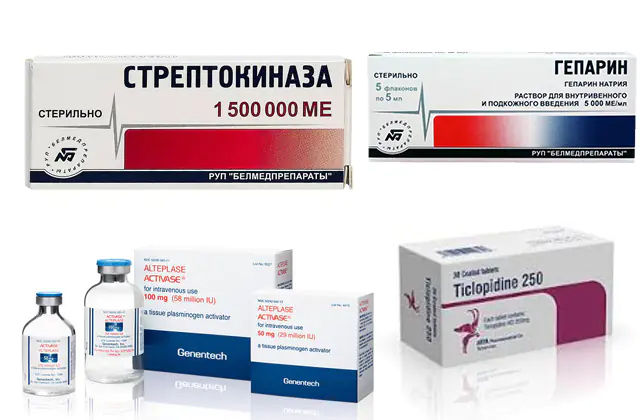
Das Foto zeigt Medikamente zur Behandlung einer Lungenembolie
Die Medikamente, die bei einer Lungenembolie verschrieben werden, sollen den Prozess der Vergrößerung des Blutgerinnsels stoppen und das Blutgerinnsel selbst, das in der Lungenarterie steckt, zerstören.
Bei einer Lungenembolie werden folgende Medikamente verschrieben:
- Thrombolytika. Sie bestehen aus Substanzen, die ein Blutgerinnsel zerstören können. Das Hauptarzneimittel ist Streptokinase. Analoga sind Urokinase und Alteplase. Der Preis für 1 Flasche Streptokinase beträgt etwa 7.000 Rubel (3.000 Griwna), für Alteplase müssen Sie 22-28.000 Rubel (9-12.000 Griwna) bezahlen. Urokinase kostet 15-19.000 Rubel (6-8.000 Griwna).
- Antikoagulanzien. Unterdrücken Sie die Wirkung von Blutgerinnungsfaktoren und stoppen Sie so den Prozess der Thrombusvergrößerung. Das Hauptarzneimittel ist Heparin. Der Preis für 5 Ampullen liegt zwischen 360 und 560 Rubel (180-230 Griwna). Analoga sind Enoxaparin, Fondaparinux. Die Kosten für Analoga sind viel höher – 1700–5000 Rubel (690–2100 Griwna) für 10 Spritzen mit Lösung. Eine ähnliche Wirkung haben auch Dabigatran, Rivaroxaban und Warfarin. Alle drei Medikamente liegen in unterschiedlichen Preiskategorien. Warfarin in einer Menge von 100 Tabletten kann für 180 Rubel (73 Griwna) gekauft werden, und neuere Medikamente Dabigatran und Rivaroxaban – ab 1000 Rubel (400 Griwna) für 10 Kapseln.
- Thrombozytenaggregationshemmer. Sie wirken auf Blutplättchen, also zusammenklebende Blutzellen, und bilden so ein Gerüst für ein zukünftiges Blutgerinnsel. Bei Lungenembolie ist Ticlopidin angezeigt. Analoga sind Clopidogrel, Plavix. Der Preis beträgt etwa 2.700 Rubel (730 Griwna) für eine Packung mit 28 Tabletten.
Darüber hinaus sind Sauerstoff, Kardiotonika (die die Herzkontraktion anregen und den Blutdruck erhöhen) und intravenöse Lösungen zur Aufrechterhaltung des Blutdrucks angezeigt, um die Herzaktivität aufrechtzuerhalten.
Operation bei Lungenembolie
Eine Lungenembolie kann nach ärztlicher Empfehlung bei einem massiven Verschluss der Lungenarterien operativ beseitigt werden. Bei Thromboembolien können zwei Arten von Operationen durchgeführt werden: Embolektomie und Installation eines Hohlvenenfilters.
Unter Embolektomie versteht man die Entfernung von Blutgerinnseln aus Blutgefäßen. Sie wird durchgeführt, wenn Komplikationen wie Schock und akutes Cor pulmonale auftreten. Angezeigt, wenn die Verwendung von Thrombolytika keine Wirkung zeigt oder Kontraindikationen für deren Verabreichung vorliegen.
Chirurgische Eingriffe werden direkt und indirekt durchgeführt. Die direkte Entfernung ist eine offene Operation, die unter künstlichem Kreislauf durchgeführt wird.
Derzeit wird häufiger die indirekte Methode zur Entfernung eines Blutgerinnsels durch einen Katheter verwendet. Ein in eine verschlossene Arterie eingeführter Katheter zerstört das Blutgerinnsel im Gefäß. Fragmente eines zerstörten Blutgerinnsels können mit einer speziellen Spritze entfernt werden. In manchen Fällen werden diese Fragmente auch über den Blutkreislauf abtransportiert und bleiben in kleineren Ästen der Lungenarterie hängen (kleine Blutgerinnsel lassen sich leichter mit Medikamenten behandeln).
Bei Patienten mit einem Blutgerinnsel in tiefen Gefäßen oder einem hohen Risiko einer wiederkehrenden Embolie wird in der unteren Hohlvene ein spezielles Netz namens Vena-Cava-Filter installiert. Diese „Falle“ fängt alle Blutgerinnsel auf, die sich lösen und in Richtung der Lungenarterie schweben. Die Installation eines Vena-Cava-Filters erfolgt im geschlossenen Verfahren durch eine Sonde.
Was ist eine Lungenembolie? Sehen Sie sich das Video an:



