Причини, симптоми, оплаквания и усложнения при белодробна емболия. Методи за диагностика и лечение на патологията.
Съдържанието на статията:- Причини за белодробна емболия
- Основни симптоми
- Диагностични методи
- Възможности за лечение
- Лекарства
- Хирургическа интервенция
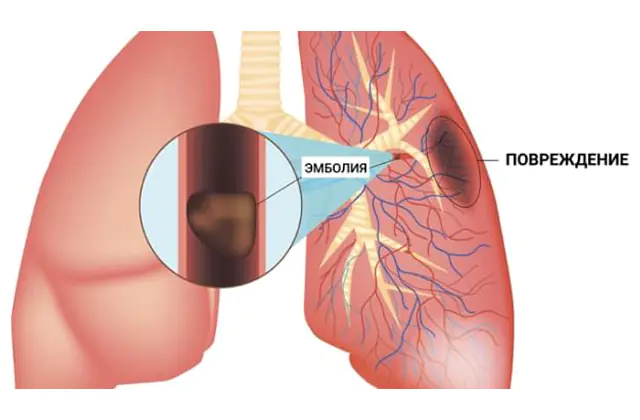
Белодробна емболия (белодробна емболия) е запушване на лумена на клон на белодробната артерия или по-рядко на нейния ствол с парче чуждо тяло (ембол), попаднало в съд с кръвен поток. В резултат на това кръвта не достига до определен сегмент от белия дроб през запушена артерия и се развива дихателна недостатъчност. Поради внезапно нарушаване на кръвообращението, острата белодробна емболия е животозастрашаващо състояние.
Причини за белодробна емболия
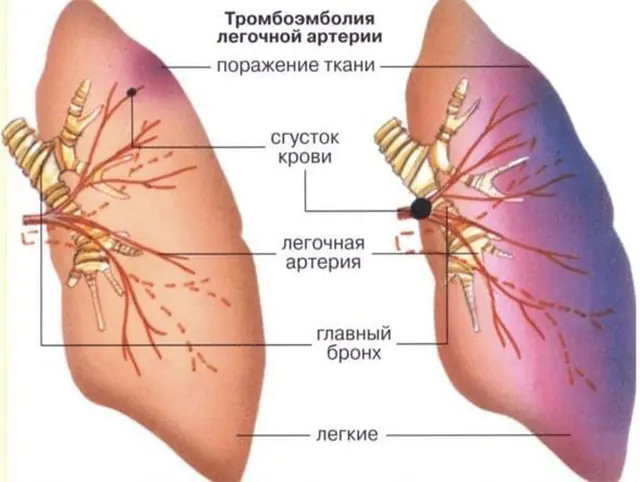
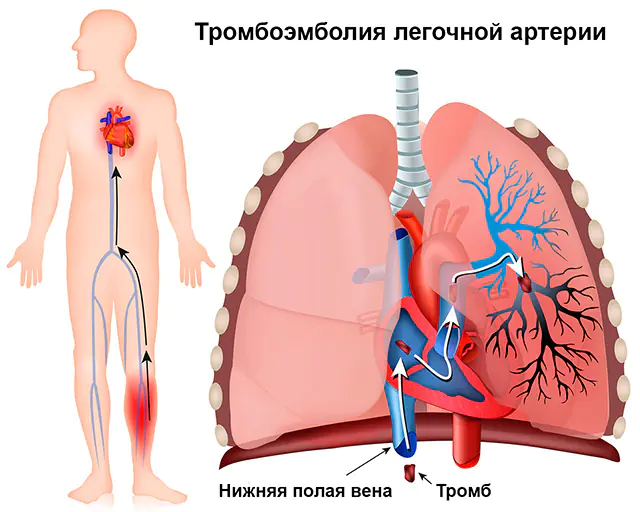
В почти 90% от случаите белодробната емболия се причинява от тромб, кръвен съсирек, така че пълното име на патологията е „белодробна емболия“. Самият тромб се образува във вените на системното кръвообращение (това са вените на горните и долните крайници, големите вени на коремните органи) или в десните части на сърцето (дясното предсърдие и дясната камера). Именно от тези вени и кухини тромбът може да навлезе в белодробната артерия, която напуска дясната камера и изпраща венозна кръв за обогатяване с кислород към белите дробове.
Белодробната емболия може също да бъде причинена от:
- мастни капки- попадат в кръвта при счупване на дълги кости;
- въздух- ако правилата за интравенозно приложение на лекарства са нарушени, въздухът може да остане в спринцовката или капкомера;
- текстил— клетките на злокачествен тумор могат да навлязат в кръвообращението, когато е унищожен, парче колаген при заболявания, които разрушават съединителната тъкан (системен лупус еритематозус).
За да се образува тромбоемболия, условията трябва да са благоприятни. Това са факторите, които причиняват увреждане на съдовата стена, забавят кръвния поток или повишават кръвосъсирването.
Белодробната емболия има следните причини:
- Патологичен процес в съд или кухина на сърцето. Увреждането на вътрешната обвивка на съда или сърцето задейства процеса на слепване на тромбоцитите и образуването на кръвен съсирек. Най-често кръвен съсирек се образува по време на флебит, възпаление на дълбоките вени.
- Физическо бездействие. Ако човек е принуден да остане в леглото дълго време, мускулите на долните крайници спират да работят, което от своя страна забавя кръвния поток във вените, причинява стагнация и насърчава тромбозата.
- Хиперкоагулация. Повишеното съсирване на кръвта възниква при обилно кървене, приемане на противозачатъчни хапчета, наследствени заболявания и злокачествени новообразувания. Всяка хирургична интервенция или медицинска манипулация (венозна катетеризация) също повишава риска от тромбоза с последваща емболия.
- Болести на кръвта. Кръвните тумори, при които броят на червените кръвни клетки (еритремия) или белите кръвни клетки (левкемия) се увеличава, причиняват сгъстяване на кръвта. При най-малкото увреждане на съда отвътре, върху кръвния съсирек се натрупват повече червени кръвни клетки и бели кръвни клетки, отколкото обикновено.
- Сърдечни заболявания. В дясната страна на сърцето се образува тромб с рязко отслабване и разширяване на мускулите на атриума и вентрикула (хронична сърдечна недостатъчност), сърдечни аритмии (предсърдно мъждене), след миокарден инфаркт. При ревматизъм или инфекциозен ендокардит трикуспидалната клапа е увредена и върху нея се образува възпалителна маса - вегетации. При инфекциозно възпаление те са склонни да се увеличават по размер и лесно да се откъснат от мястото на закрепване.
Не всеки кръвен съсирек, който се образува във вените, може да причини белодробна емболия. Отделянето на кръвен съсирек и прехвърлянето му чрез кръвния поток в белодробната артерия е възможно само ако е лошо прикрепено към стената на вената. Такива кръвни съсиреци се наричат плаващи или плаващи, защото единият край не е фиксиран, а се движи свободно под влияние на посоката на кръвния поток. Може да се отдели на големи или малки части, причинявайки оклузия (затваряне на лумена) на голям или малък клон на белодробната артерия.
Блокирането на който и да е клон на белодробната артерия води до спиране на храненето на дадена област на белия дроб - това се нарича белодробен инфаркт. Колкото по-голям е размерът на съда, толкова по-голяма е площта, която се унищожава. На мястото на белодробен инфаркт се развива възпаление (пневмония), което често се разпространява в плеврата, причинявайки плеврит.
Основни симптоми на белодробна емболия
Симптомите на емболия зависят от броя на запушените белодробни артерии и техния калибър, поради което е обичайно да се прави разлика между масивна, субмасивна и немасивна форма на заболяването. Масивното запушване причинява остър ход на заболяването. Острата белодробна емболия се развива светкавично, причинявайки внезапна дихателна недостатъчност и сърдечен арест и има много изразени симптоми. Субмасивното заболяване се характеризира с голям обем увреждане на белодробните артерии, симптомите са изразени, но не се развиват толкова бързо, колкото при масивната форма.
Острата белодробна емболия причинява следните симптоми:
- Болка в гърдите. Свързва се с появата на пневмония и плеврит на мястото на белодробния инфаркт, което води до дразнене на болковите рецептори на плеврата. Усеща се дискомфорт зад гръдната кост или в десния хипохондриум. Характерно е, че болката се засилва при движение на гръдния кош (дишане, кашляне, промяна на позицията на тялото).
- диспнея. Нарушенията на дишането се причиняват от появата на така нареченото "мъртво" пространство в белите дробове, което съответства на зоната, "контролирана" от затворената белодробна артерия (в тази зона не се извършва обмен на газ). Колкото по-малко място за дишане има в белите дробове, толкова по-малко кислород има в кръвта, а това е сигнал за стимулиране на дихателния център, което кара тялото да диша по-често и човек да изпитва недостиг на въздух.
- Кашлица. Възниква поради рефлексно дразнене на бронхите и спазъм на техните мускулни пръстени. Бронхоспазъм се развива под въздействието на вещества, които се отделят от кръвен съсирек, който е влязъл в белодробната артерия.
- Хемоптиза. Среща се само в 1/3 от случаите. Когато кашляте, ивици кръв се отделят от спукани съдове в белия дроб.
- хълцане. Наблюдава се при затваряне на лумена на разклоненията на белодробната артерия, разположени в долните части на белите дробове. Ако областта на белия дроб по-близо до диафрагмата стане некротична, тогава възниква дразнене на диафрагмалния нерв и човекът страда от хълцане.
- Загуба на съзнание. Причинява се от рязък спад на кръвното налягане. В самите белодробни артерии налягането рязко се повишава. Кръвта трудно навлиза в белите дробове и не може да достигне до лявата страна на сърцето, за да се разпространи в тялото. В резултат на това количеството кръв, което достига до мозъка, рязко намалява. Това се проявява като замаяност или припадък. Възможна психическа възбуда или апатия.
- Треска. В приблизително половината от случаите телесната температура се повишава над 37°В. Този симптом е причинен от възпалителен процес в зоната на „мъртвото пространство“. Характерно е, че антибиотиците нямат терапевтичен ефект при такава температура.
- Посиняване и бледност на кожата. Внезапното спадане на кръвното налягане намалява притока на кръв към кожата, причинявайки бледност. Посиняването се свързва с намаляване на дихателната повърхност на белите дробове и натрупване на въглероден диоксид в кръвта.
Характерно за белодробната емболия е, че при наличие на задух и болка в гърдите пациентът може спокойно да лежи в хоризонтално положение. Именно това обстоятелство прави възможно разграничаването на емболията от миокардния инфаркт.
Когато малки частици от кръвен съсирек навлязат в кръвния поток от вените, те се пренасят от кръвния поток в малките белодробни артерии и се развива немасивна или хронична белодробна емболия.
важно! Всички признаци на немасивна белодробна емболия са леки, така че често се появяват „под прикритието“ на други заболявания, например необяснима и честа пневмония, която бързо изчезва и периодично се повтаря.Въпреки че белодробната емболия се счита за фатално заболяване, рискът от смърт е 30%, но ако лечението започне навреме, този риск намалява до 10%.
Белодробната емболия може да има следните последствия:
- Остро белодробно сърце. Това е състояние на претоварване на дясната страна на сърцето, което възниква за период от часове или дни. Причината за това усложнение е рязко повишаване на налягането в белодробната артерия. За да може кръвта да продължи да тече от дясното сърце към белодробната артерия, дясната камера трябва да преодолее по-голямо съпротивление. Ако не успее, се развива мускулна слабост и кръвта се натрупва във вените. Това се проявява чрез подуване на вените на шията, уголемяване на черния дроб и подуване на долните крайници.
- Шок. Когато големи клонове на белодробната артерия са блокирани, настъпва рефлекторно спадане на общото кръвно налягане. В допълнение, cor pulmonale кара по-малко кръв да се връща в лявата камера от белите дробове.
Методи за диагностициране на белодробна емболия
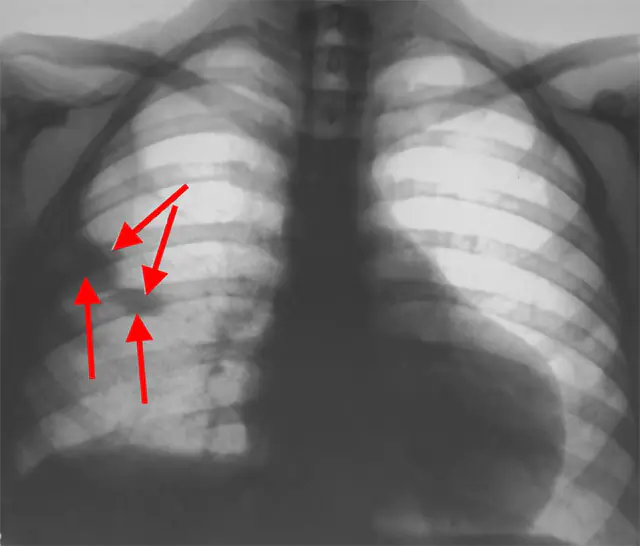
На снимката е рентгенова снимка на гръдния кош
Диагностиката на емболията включва оценка на състоянието на белите дробове и сърцето, локализиране на местоположението на запушването и източника на съсирека. При остър емболизъм диагнозата се поставя по симптомите, след което започва оказването на първа помощ. В болницата се извършват уточняващи изследвания и анализи.
Диагнозата е по-трудна, ако белодробната емболия има хронично или подостро протичане, при което симптомите не са изразени и нямат характерни черти. Подозира се хронична белодробна емболия, ако човек има венозна болест на долните крайници и костни фрактури в комбинация със задух и хемоптиза.
За диагностициране на белодробна емболия се извършва следното:
- Слушане на белите дробове. Има слабо дишане и много влажни хрипове, понякога крепитус (пукане) по време на вдишване. С развитието на плеврит се чува шум от плеврално триене.
- Измерване на кръвно налягане и пулс. Пулсът при емболия може да бъде много бърз - повече от 100 удара в минута, а налягането е ниско. Понякога се регистрира парадоксален пулс (по време на вдъхновение, пълненето на пулса отслабва), което е признак на деснокамерна сърдечна недостатъчност.
- ЕКГ. Електрокардиограмата разкрива признаци на претоварване на дясната камера и дясното предсърдие, записват се синусова тахикардия (нормален, но бърз ритъм) и аритмия (предсърдно мъждене и трептене, екстрасистоли). В 30% от случаите ЕКГ може да не се промени по никакъв начин при наличие на кръвен съсирек в белодробната артерия.
- Рентгенография на гръдния кош. Изображението показва високо разположение на диафрагмата от страната на засегнатия бял дроб. В рамките на 24 часа се появяват признаци на белодробен инфаркт (лезията има формата на триъгълник, съответстващ на сегмента на белия дроб). При масивна и субмасивна емболия размерът на сърцето се увеличава и стволът на белодробната артерия се разширява.
- Ултразвук. При ехо изследване на сърцето се установява дилатация на дясната камера и дясното предсърдие и повишено налягане в самата белодробна артерия. Ултразвукът (дуплексно сканиране) също ви позволява да откриете източника на откъснат кръвен съсирек, да видите самия кръвен съсирек в сърцето или във вените на долните, по-рядко горните крайници.
- Сцинтиграфия на бял дроб. С помощта на радиоактивен технеций и ксенон е възможно точно да се диагностицира белодробна емболия. Технеций се инжектира интравенозно, за да се визуализират съдовете в системата на белодробната артерия (локализиране на мястото на запушване), а ксенонът се дава на пациента да вдишва през маска, за да се получи изображение на дихателната повърхност на белите дробове. Диагнозата емболия се потвърждава, ако проветряването на белите дробове е запазено, но моделът на кръвоносните съдове е рязко отслабен.
- Ангиопулмонография. Това е рентгенова снимка на белите дробове с контрастно вещество. Контрастът се инжектира през феморалната вена с помощта на катетър и се правят серии рентгенови лъчи. При белодробна емболия се открива „пън“ - това е дефект в пълненето на артерията, блокирана от тромб.
- Общ кръвен анализ. Открива възпалителна реакция по време на развитието на инфарктна пневмония и плеврит; при тежка или продължителна хемоптиза ще помогне да се оцени степента на анемия (ниски нива на хемоглобин и червени кръвни клетки).
- Кръвен тест заD-димер.Извършва се задължително при съмнение за белодробна емболия. D-димерът е протеин, който се образува в големи количества, когато започне процесът на тромбоза.
Възможности за лечение на белодробна емболия
Лечението на заболяването винаги се провежда в болнични условия. В случай на остър тромбоемболизъм, терапията започва още на етапа на спешна медицинска помощ. Ако се диагностицира белодробна емболия, лечението се провежда с помощта на лекарства. В някои случаи е показана операция.
Лекарства за лечение на белодробна емболия
Снимката показва лекарства за лечение на белодробна емболия
Лекарствата, които се предписват при белодробна емболия, са предназначени да спрат процеса на увеличаване на размера на кръвния съсирек и да унищожат самия кръвен съсирек, който е заседнал в белодробната артерия.
При белодробна емболия се предписват следните лекарства:
- Тромболитици. Те се състоят от вещества, които могат да разрушат кръвен съсирек. Основното лекарство е стрептокиназа. Аналозите са урокиназа и алтеплаза. Цената за 1 бутилка Streptokinase е около 7 хиляди рубли (3 хиляди гривни), за Alteplase трябва да платите 22-28 хиляди рубли (9-12 хиляди гривни). Урокиназата струва 15-19 хиляди рубли (6-8 хиляди гривна).
- Антикоагуланти. Потискат действието на факторите на кръвосъсирването, като по този начин спират процеса на увеличаване на тромба. Основното лекарство е хепарин. Цената за 5 ампули варира от 360 до 560 рубли (180-230 гривна). Аналози са Enoxaparin, Fondaparinux. Цената на аналозите е много по-висока - 1700-5000 рубли (690-2100 гривна) за 10 спринцовки с разтвор. Дабигатран, ривароксабан и варфарин също имат подобен ефект. И трите лекарства са в различни ценови категории. Варфарин в размер на 100 таблетки може да бъде закупен за 180 рубли (73 гривна), а по-новите лекарства Dabigatran и Rivaroxaban - от 1000 рубли (400 гривна) за 10 капсули.
- Антиагреганти. Те действат върху тромбоцитите, кръвните клетки, които се слепват, създавайки рамка за бъдещ кръвен съсирек. При белодробна емболия е показан тиклопидин. Аналози са Clopidogrel, Plavix. Цената е около 2700 рубли (730 гривна) за опаковка от 28 таблетки.
Освен това, кислород, кардиотоници (стимулиращи сърдечната контракция и повишаващи кръвното налягане) и интравенозни разтвори за поддържане на кръвното налягане са показани за поддържане на сърдечната дейност.
Хирургия за белодробна емболия
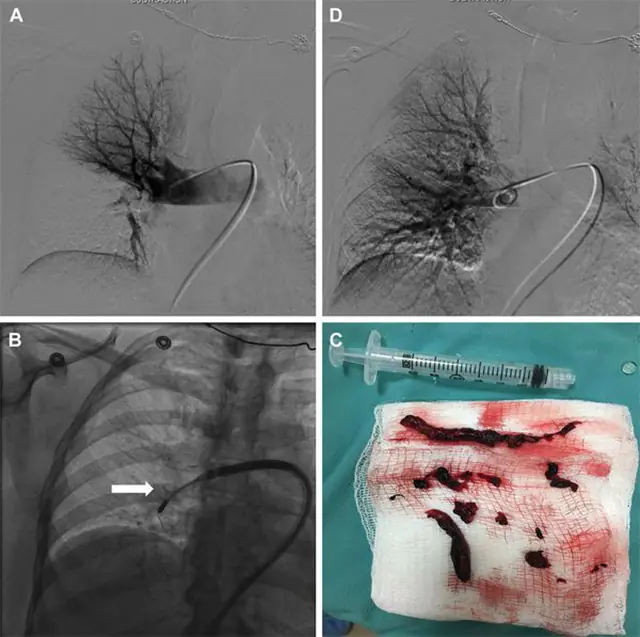
Белодробната емболия, според препоръките на лекаря, се елиминира чрез операция, ако има масивно запушване на белодробните артерии. При тромбоемболия могат да се извършат два вида операции: емболектомия и инсталиране на вена кава филтър.
Емболектомията е отстраняване на кръвни съсиреци от кръвоносните съдове. Извършва се при развитие на усложнения като шок и остро белодробно сърце. Показан при липса на ефект от употребата на тромболитици или при наличие на противопоказания за тяхното приложение.
Хирургическата интервенция се извършва директно и индиректно. Директното отстраняване е отворена операция, извършвана при изкуствено кръвообращение.
В момента по-често се използва индиректният метод за отстраняване на кръвен съсирек чрез катетър. Катетър, поставен в затворена артерия, разрушава кръвния съсирек вътре в съда. Фрагменти от разрушен кръвен съсирек могат да бъдат отстранени със специална спринцовка. В някои случаи тези фрагменти също се отнасят от кръвния поток, засядайки в по-малки клонове на белодробната артерия (малките кръвни съсиреци се лекуват по-лесно с лекарства).
При пациенти с кръвен съсирек в дълбоки съдове или с висок риск от повторна емболия, в долната празна вена се монтира специална мрежа, наречена вена кава филтър. Този „капан“ улавя всички кръвни съсиреци, които решават да се откъснат и да изплуват към белодробната артерия. Инсталирането на вена кава филтър се извършва чрез затворена операция през сонда.
Какво е белодробна емболия - вижте видеото:



