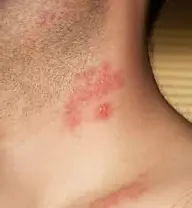
Półpasiec (opryszczka) to wirusowa choroba skóry, która objawia się jednostronną wysypką i towarzyszy jej silny ból. Czynnikiem sprawczym choroby jest wirus ospy wietrznej - półpasiec.
Półpasiec wpływa na nerwy obwodowe w niektórych obszarach skóry, co prowadzi do zatrucia organizmu, zapalenia korzeni grzbietowych rdzenia kręgowego i pojawienia się pęcherzowej wysypki. Z reguły infekcja ta dotyka dorosłych i dzieci w wieku powyżej 10 lat i rozwija się tylko u osób, które chorowały na ospę wietrzną.
Jednocześnie wysypki skórne nie są najgorszym objawem choroby. Półpasiec jest niebezpieczny, ponieważ uszkadza nerwy obwodowe. Będąc w zakończeniach nerwowych, aktywny wirus niszczy ich strukturę, powodując w ten sposób nieznośny ból w półpaścu i wiele powikłań neurologicznych.
Co to jest?
Wirus półpaśca po raz pierwszy dostaje się do organizmu podczas ospy wietrznej. Eliminacja wysypek ospy wietrznej nie oznacza śmierci czynnika zakaźnego. Wirus jest utrzymywany w stanie osłabionym przez układ odpornościowy i po ospie wietrznej pozostaje w organizmie przez cały czas.
Półpasiec jest zewnętrzną manifestacją wirusa opryszczki aktywowaną na tle obniżonej odporności. Chorobę rejestruje się tylko u osób, które przebyły ospę wietrzną!
Aktywacje Półpasiec jest promowany przez:
- hipotermia,
- przebyta ostra infekcja dróg oddechowych lub grypa (jakakolwiek inna choroba prowadząca do gwałtownego osłabienia układu odpornościowego),
- stres,
- wizyta w solarium lub długotrwałe przebywanie na słońcu,
- onkologia i radioterapia,
- ciężkie zakażenia – HIV,
- długotrwałe stosowanie kortykosteroidów i leczenie lekami immunosupresyjnymi,
- ciąża (często choroba przebiega bez wysypek skórnych i silnego bólu, ale ma negatywny wpływ na rozwój płodu).
Klasyfikacja
Kliniczne postacie półpaśca mogą być następujące:
- postać zwojowo-skórna;
- formy oczu i uszu;
- postać martwicza (zgorzel);
- postać półpaśca, która atakuje zwoje autonomiczne;
- postać meningoencefaliczna;
- forma rozpowszechniona;
- forma nieudana.
Poniżej rozważymy wszystkie te formy półpaśca i objawy charakterystyczne dla ich przebiegu, ale najpierw rozważymy główny typ przebiegu tej choroby.
Czy półpasiec jest zaraźliwy dla ludzi?
Półpasiec jest chorobą zaraźliwą i ważne jest, aby zrozumieć, jakie istnieją drogi przenoszenia niebezpiecznej patologii wirusowej.
Możliwe są następujące metody infekcji:
- Przez unoszące się w powietrzu kropelki, w których wirus lokalizuje się w błonach śluzowych nosiciela infekcji, skąd przedostaje się do powietrza po kaszlu lub kichaniu. Następnie wirus pozostaje w postaci aerozolu do czasu, aż zdrowa osoba wdycha zanieczyszczone powietrze.
- Przez kontakt, podczas którego wirus przedostaje się do organizmu osoby zdrowej po bezpośrednim kontakcie ze skórą osoby zakażonej.
Jak długo półpasiec jest zaraźliwy? Dokładnie tyle, ile na skórze pojawiają się i pękają bąbelki z płynem. Gdy tylko się zarumienią, nie musisz się martwić infekcją. Źródłem zakażenia jest płyn, który je wypełnia, dlatego jeśli osoba z wysypką dotknie ich, a następnie dotknie przedmiotów dostępnych dla innych członków jej otoczenia, naraża na ryzyko zakażenia osoby w swoim otoczeniu.
Należy wziąć pod uwagę, że wirus wywołujący półpasiec jest bardzo niestabilny, ulega zniszczeniu pod wpływem promieni słonecznych, środków dezynfekcyjnych i wysokiej temperatury.
Najczęściej ogniska odnotowuje się jesienią i wiosną.
- W łagodnych postaciach procesu patologicznego guzki skórne nie przekształcają się w pęcherzyki.
- Jednak w ciężkich postaciach choroby pęcherzyki pęcherzykowe przekształcają się w wrzody, które po pewnym czasie zaczynają owrzodzić. W tym przypadku półpasiec przedłuża się i utrzymuje się do półtora miesiąca.
Objawy półpaśca
Nie da się nie zauważyć objawów półpaśca u osoby dorosłej. Obraz kliniczny charakteryzuje się ostrym początkiem, z silnym bólem i silnym pieczeniem w miejscu zmiany chorobowej.
Choroba atakuje obszar ciała człowieka najczęściej po jednej stronie.
Strefy lokalizacji półpaśca mogą być:
- Genitalia;
- Tyłek:
- Kończyny dolne i górne;
- Obszary międzyżebrowe;
- Twarz (jej część wzdłuż nerwu trójkątnego);
- Żuchwa;
- Tył głowy;
- Czoło;
- Szyja.
Jeśli półpasiec wpływa na część twarzy, wysypka będzie zlokalizowana wzdłuż nerwu trójdzielnego lub twarzowego. Jeśli dotknięty zostanie obszar ciała, wysypka będzie zlokalizowana wzdłuż nerwów rdzeniowych. Fakt ten tłumaczy się dużą akumulacją wirusa w zwojach nerwowych, w 11 parach nerwów czaszkowych, w rogach grzbietowych każdej połowy rdzenia kręgowego. Dlatego objawy skórne są zlokalizowane wzdłuż zajętego nerwu.
Eksperci wyróżniają trzy okresy, z których każdy ma swoje własne objawy półpaśca:
Początek choroby
Okres ten nazywany jest prodromalnym. Towarzyszy temu ogólne złe samopoczucie, bóle psychowegetatywne (neurologiczne), które mogą mieć różną intensywność. Czas trwania okresu początkowego może wynosić od 48 godzin do 4 dni.
Równolegle pacjent doświadcza następujących objawów:
- Czuć się słabym;
- Ból głowy;
- Wzrost temperatury ciała do poziomu podgorączkowego (gorączka jest niezwykle rzadka, ale występuje);
- Dreszcze;
- Zaburzenia funkcjonowania przewodu żołądkowo-jelitowego i związane z nimi zaburzenia dyspeptyczne;
- Ból, pieczenie, swędzenie, silne mrowienie w okolicy ciała lub twarzy, gdzie później pojawią się wysypki;
- W miarę nasilania się objawów węzły chłonne puchną, stają się bolesne i trudne w dotyku;
- W ciężkich przypadkach choroby obserwuje się zaburzenia w procesie opróżniania pęcherza.
Gdy temperatura ciała spada, objawy nią wywołane w postaci zatrucia ulegają znacznemu osłabieniu.
Okres wysypki
Czas, w którym pojawiają się wysypki charakterystyczne dla półpaśca. Objawy i charakter wysypki zależą od nasilenia procesu zapalnego. Początkowo wysypki wyglądają jak kieszenie różowych plam o wielkości 2-5 mm, pomiędzy którymi znajdują się obszary zdrowej skóry.
- W typowej postaci choroby następnego dnia na ich miejscu tworzą się małe, ściśle zgrupowane pęcherzyki oraz pęcherzyki z przezroczystą zawartością surowiczą, które po 3-4 dniach stają się mętne.
- W ciężkiej zgorzelowej postaci opryszczki zawartość pęcherzyków może być zmieszana z krwią i mieć czarny kolor. Wysypki opryszczkowe mają przebieg falowy, podobnie jak ospa wietrzna, to znaczy świeże wysypki z elementami pęcherzykowymi pojawiają się w odstępach kilkudniowych. Pęcherzyki wydają się pełzać z miejsca na miejsce, otaczając ciało, stąd nazwa tej choroby.
- W łagodnych postaciach procesu zapalnego nie dochodzi do przekształcenia guzków skórnych w krosty i ich owrzodzenia, a manifestacja opryszczki jest również możliwa tylko o charakterze neurologicznym - ból bez wysypki, w przeciwnym razie nazywa się to również opryszczką nerwobóle i często jest mylony z objawami nerwobólu międzyżebrowego, osteochondrozy lub bólu serca. Dlatego może zostać przepisane nieodpowiednie leczenie.
Okres tworzenia się skorupy
Po dwóch tygodniach (maksymalnie 1,5 tygodnia) w miejscu, gdzie wcześniej występowała wysypka, tworzą się strupki o barwie żółtej do brązowej. Miejsca, w których znajdowały się pęcherzyki, tracą swój bogaty kolor.
Stopniowo opadają strupy, po czym na skórze pozostają obszary pigmentacji.
Ból półpaśca
Osoba zawsze cierpi na silny ból, który pojawia się nawet po lekkim dotknięciu skóry. Dzieje się tak dlatego, że wirus lokalizuje się w komórkach nerwowych, zaburzając ich pracę i wielokrotnie zwiększając wrażliwość zakończeń nerwowych. Ból odczuwany przez człowieka można porównać do bólu oparzeniowego. Są szczególnie nasilone, gdy woda dostanie się do dotkniętych obszarów. W związku z tym naukowcy nie podjęli jeszcze wspólnej decyzji - czy warto kąpać się w przypadku półpaśca.
Niektórzy lekarze uważają, że lepiej unikać zabiegów wodnych, inni uważają, że pomagają kąpiele z dodatkiem soli morskiej, a jeszcze inni zalecają wzięcie jedynie prysznica, po którym wystarczy po prostu zmoczyć ciało.
Opisując charakter bólu, pacjenci wskazują, że może on być tępy, palący lub nudny, niektórzy porównują go do przepływu prądu elektrycznego przez dotknięty obszar. Ból ma tendencję do nasilania się po niewielkich efektach mechanicznych lub termicznych. Mogą nadal niepokoić osobę nawet po całkowitym ustąpieniu wysypki. Dzieje się tak u około 15% wszystkich osób, które chorowały na półpasiec.
Przyczyną bólu resztkowego jest to, że wirusy zniszczyły tkankę nerwową i ich powrót do zdrowia zajmie trochę czasu. Najczęściej nerwoból popółpaścowy w starszym wieku może utrzymywać się przez kilka miesięcy, a u młodych osób znika maksymalnie 10 dni po ustąpieniu wysypki.
Półpasiec na zdjęciu
Nietypowe formy
Typowy przebieg półpaśca opisano powyżej. Czasami choroba daje nietypowy obraz kliniczny:
- Forma poronna - nie ma etapu powstawania wodnistych pęcherzyków. Pomimo braku wysypki skórnej ból jest równie intensywny.
- Forma pęcherzowa - powiększające się pęcherzyki łączą się, tworząc pęcherzyki o dużej średnicy.
- Postać krwotoczna - głębokie zniszczenie tkanek z uszkodzeniem naczyń włosowatych skóry prowadzi do wypełnienia pęcherzy krwią. Gojenie następuje wraz z powstawaniem blizn i wgłębień na skórze.
- Postać gangrenowa - w miejscu pęcherzyków tworzą się głębokie wrzody. Gojenie jest opóźnione, a ostatecznie na ich miejscu tworzą się szorstkie blizny.
Konsekwencje
- W ciężkich przypadkach choroby może wystąpić paraliż twarzy lub inny paraliż spowodowany uszkodzeniem nerwów ruchowych.
- Możliwe są także schorzenia narządów wewnętrznych, takie jak zapalenie płuc, choroby układu moczowo-płciowego i dwunastnicy.
- W przypadku uszkodzenia oczu może wystąpić zapalenie nerwu wzrokowego i ostrość wzroku znacznie się pogorszy.
- W przypadku bardzo niebezpiecznej mózgowej postaci półpaśca powikłaniem jest zapalenie opon mózgowo-rdzeniowych i mózgu - poważna choroba, która najczęściej prowadzi do niepełnosprawności.
- Po dodaniu infekcji bakteryjnej procesy ropne pogarszają stan pacjenta, a proces zdrowienia po chorobie opóźnia się o miesiące.
W przypadku łagodnych postaci choroby rokowanie jest korzystne, zwykle nie ma nawrotów ani poważnych następstw półpaśca. Jednak u osób osłabionych, po ciężkim procesie zapalnym, możliwe są dalsze zaostrzenia.
Diagnostyka
Badania laboratoryjne odgrywają bardzo ważną rolę, ponieważ pozwalają ze 100% pewnością określić, który wirus jest źródłem problemu.
Testy na półpasiec:
- Reakcja łańcuchowa polimerazy.
- Analiza immunofluorescencyjna.
- Metoda serologiczna.
- Test transformacji limfoblastycznej (dla dzieci w łonie matki).
Jednym z najczęstszych badań jest reakcja łańcuchowa polimerazy, do której pobierana jest zawartość fiolki i krew pacjenta. Analiza pozwala określić dokładny typ wirusa opryszczki poprzez izolację jego DNA i przeciwciał przeciwko wirusowi.
Półpasiec i ciąża
Występowanie półpaśca u kobiet w ciąży jest dość niepokojącym sygnałem. Często to ciąża staje się czynnikiem predysponującym do reaktywacji wirusa półpaśca, który przez długi czas był „uśpiony” w ciele przyszłej matki.
Bardzo często choroba ta staje się przyczyną infekcji wewnątrzmacicznej. W rezultacie dzieci rodzą się z oznakami poważnego uszkodzenia układu nerwowego lub mózgu. U noworodków można zdiagnozować wrodzoną ślepotę lub głuchotę. Nie można wykluczyć możliwości poronienia, urodzenia martwego dziecka lub śmierci noworodka.
Jak leczyć półpasiec u dorosłych
Większość przypadków półpaśca u dorosłych ustępuje samoistnie, nawet bez leczenia. Istnieje jednak skuteczne leczenie, które może znacząco złagodzić objawy choroby, a także zapobiec powikłaniom.
Cele leczenia półpaśca to:
- Przyspiesz regenerację;
- Zmniejsz ból;
- Zapobiegaj powikłaniom;
- Zmniejsz prawdopodobieństwo wystąpienia neuralgii popółpaścowej.
- Leczenie farmakologiczne jest konieczne u osób z wysokim ryzykiem powikłań lub długotrwałym przebiegiem choroby: osób z niedoborami odporności, pacjentów
- ponad 50 lat. Nie udowodniono korzyści z terapii przeciwwirusowej u osób zdrowych i młodych.
Przypadki niepowikłane leczy się w domu (ambulatoryjnie). Hospitalizacja wskazana jest dla wszystkich osób z podejrzeniem procesu rozsianego, z uszkodzeniem oczu i mózgu.
Leki przeciwbólowe
Ulga w bólu jest jednym z kluczowych punktów w leczeniu półpaśca. Odpowiednie uśmierzenie bólu umożliwia normalne oddychanie, poruszanie się i zmniejszenie dyskomfortu psychicznego. W Stanach Zjednoczonych w celu łagodzenia bólu stosuje się narkotyczne leki przeciwbólowe, takie jak oksykodon.
Stosuje się nie-narkotyczne leki przeciwbólowe:
- Deksketoprofen
- Ibuprofen
- Naproksen
- Ketorolak
- Ketoprofen
W przypadku nerwobólów popółpaścowych skuteczne są produkty na bazie kapsaicyny. Lekiem z wyboru w łagodzeniu silnego bólu i zapobieganiu neuralgii popółpaścowej jest siarczan amantadyny ze względu na właściwości wirusostatyczne i zdolność blokowania obwodowych receptorów NMDA na etapie przekazywania impulsu bólowego.
Środki przeciwwirusowe
W leczeniu półpaśca stosuje się acyklowir, walacyklowir i famcyklowir. Walacyklowir jest metabolicznym prekursorem acyklowiru i jest całkowicie przekształcany w niego przez enzymy wątrobowe. Cząsteczka acyklowiru ma zdolność integrowania się z wirusowym DNA, zatrzymując w ten sposób jego replikację i namnażanie cząstek wirusa. Famcyklowir przekształca się w organizmie w pencyklowir i działa podobnie.
Skuteczność i bezpieczeństwo tych leków zostały potwierdzone licznymi badaniami. Rozpoczynając terapię w ciągu 72 godzin od pojawienia się pierwszej wysypki, mogą zmniejszyć nasilenie bólu, skrócić czas trwania choroby i prawdopodobieństwo neuralgii popółpaścowej. Famcyklowir i walacyklowir mają wygodniejszy schemat leczenia niż acyklowir, ale są mniej zbadane i kilka razy droższe.
Leki przeciwdrgawkowe
Leki przeciwdrgawkowe (leki przeciwdrgawkowe) są powszechnie stosowane w leczeniu padaczki, ale mają również zdolność zmniejszania bólu neuropatycznego. W przypadku półpaśca można zastosować niektóre z nich, takie jak gabapentyna i pregabalina.
Kortykosteroidy
Leki kortykosteroidowe zmniejszają stan zapalny i swędzenie. Niektóre badania wykazały ich zdolność, w połączeniu ze środkami przeciwwirusowymi, do zmniejszania objawów łagodnych i umiarkowanych postaci choroby.
Pomimo tych danych kortykosteroidy nie zyskały akceptacji w leczeniu półpaśca ze względów bezpieczeństwa. Obecnie leki te nie są zalecane do stosowania w tej chorobie.
Terapia witaminowa i dieta
Ponadto w przypadku półpaśca zaleca się przyjmowanie następujących witamin w celu wzmocnienia układu odpornościowego:
Witaminy te, będące przeciwutleniaczami, zmniejszają zdolność komórek do reagowania na stany zapalne, a także pomagają zwiększyć mechanizmy obronne organizmu.
Witaminy z tej grupy usprawniają regenerację nabłonka, uczestniczą w tworzeniu przeciwciał, a także we wszystkich procesach metabolicznych.
Należy również wziąć pod uwagę, że w trakcie leczenia pacjentowi choremu na półpasiec zaleca się łagodną dietę bogatą w składniki odżywcze, witaminy i mikroelementy. Zaleca się gotowanie lub gotowanie na parze potraw, należy także ograniczyć spożycie potraw słonych, tłustych i smażonych.
W przypadku półpaśca zaleca się spożywanie następujących pokarmów:
- mleczarnia (mleko, kefir, masło, twarożek);
- warzywa (buraki, brokuły, marchew, bakłażany, cukinia, dynia, pomidory, papryka, cebula);
- białe mięso;
- owoce morza (łosoś, sandacz, śledź);
- orzechy (orzeszki ziemne, pistacje, migdały, orzechy włoskie, orzechy nerkowca);
- owoce (winogrona, morele, jabłka, kiwi, śliwki, owoce cytrusowe);
- płatki (płatki owsiane, pszenne, jęczmienne);
- rośliny strączkowe (groszek, fasola);
- herbata zielona, herbata z dzikiej róży lub malina.
Czy można pływać, jeśli masz półpasiec?
Półpasiec jest całkowitym przeciwwskazaniem do kąpieli lub prysznica. Miejsca z wysypką i pobliska skóra nigdy nie powinny być mokre, aby zapobiec rozprzestrzenianiu się infekcji.
Dopuszczalne jest częściowe mycie rąk/stóp, przecieranie szyi i twarzy wilgotną szmatką, pod warunkiem, że nie występują na nich wysypki. W takim przypadku pacjentowi należy zapewnić osobisty ręcznik i regularnie zmieniać bieliznę.
Jak długo utrzymuje się ból spowodowany półpaścem?
Nawet po skutecznym leczeniu 70% pacjentów nadal odczuwa intensywny ból przez pewien czas (kilka miesięcy lub nawet lat, średnio 3-6 miesięcy).
Neuralgia popółpaścowa jest spowodowana zniszczeniem tkanki nerwowej i to właśnie tkanka nerwowa charakteryzuje się długim okresem rekonwalescencji. Dlatego tak konieczne jest rozpoczęcie kompleksowego leczenia już od pierwszych dni choroby.
Czy możliwe jest ponowne zachorowanie?
Kiedy wirus ospy wietrznej i półpaśca dostanie się do organizmu ludzkiego, powoduje ospę wietrzną (ospa wietrzna).
Jednak po wyzdrowieniu wirus ten nie jest eliminowany, ale pozostaje w organizmie człowieka w stanie utajonym. Wirus ten czai się bezobjawowo w komórkach nerwowych korzeni grzbietowych rdzenia kręgowego. Aktywacja wirusa następuje, gdy organizm jest narażony na działanie negatywnych czynników, które przyczyniają się do obniżenia odporności. W tym przypadku choroba nawraca, tylko nie w postaci ospy wietrznej, ale w postaci półpaśca. Z reguły nie obserwuje się ponownego wystąpienia półpaśca w przyszłości. U pacjentów o prawidłowym zdrowiu nawrót półpaśca obserwuje się w dwóch procentach przypadków.
U dziesięciu procent ludzi nawrót półpaśca obserwuje się w obecności następujących patologii:
- zakażenie wirusem HIV;
- AIDS;
- choroby onkologiczne;
- cukrzyca;
- białaczka limfatyczna
W związku z tym, aby zmniejszyć ryzyko nawrotu choroby, a także zapobiec rozwojowi półpaśca, w 2006 roku wypuszczono szczepionkę przeciwko wirusowi ospy wietrznej i półpaśca. Szczepionka ta wykazała dobre wyniki, zmniejszając ryzyko rozwoju choroby o 51%.
Celem podania szczepionki jest wytworzenie sztucznej czynnej odporności przeciwko wirusowi ospy wietrznej-półpaśca.
Zapobieganie
Nie ma specyficznego zapobiegania chorobie wywołanej wirusem opryszczki. Może polegać jedynie na utrzymaniu naturalnego układu odpornościowego człowieka i zwiększeniu odporności organizmu.
Ułatwia to utrzymanie zdrowego trybu życia, porzucenie złych nawyków, aktywny reżim fizyczny, przestrzeganie zasad zdrowej diety, odpowiedni sen, hartowanie, spacery na świeżym powietrzu, unikanie agresywnego wpływu promieni ultrafioletowych i harmonijny stan psychiczny -stan emocjonalny człowieka.
Prognoza
Z wyjątkiem mózgowej postaci półpaśca, rokowanie choroby jest korzystne. Nawroty z reguły nie występują. Tylko u osób bardzo osłabionych infekcja może ponownie stać się aktywna.
Co to jest półpasiec
Półpasiec (łac. półpasiec, synonim - półpasiec, półpasiec) jest wtórną endogenną infekcją o charakterze wirusowym, atakującą ośrodkowy i obwodowy układ nerwowy.
Czynnikiem sprawczym tego typu porostów jest wirus ospy wietrznej i półpaśca (Półpasiec ospy wietrznej) z rodziny wirusów opryszczki, czyli tego samego wirusa, który powoduje ospę wietrzną. Wirus może żyć w organizmie człowieka w stanie utajonym przez długi czas, zanim ponownie uaktywni się i rozwinie się w półpasiec.
Tak naprawdę większość dorosłych żyje obecnie z tym wirusem w organizmie i nigdy nie zachoruje na półpasiec. Jednak u około jednej na trzy osoby dorosłe wirus może ponownie stać się aktywny. Zamiast powodować drugi przypadek ospy wietrznej, spowoduje to półpasiec. Naukowcy nadal nie są w stanie z całą pewnością powiedzieć, co dokładnie powoduje przejście wirusa z trybu uśpionego do trybu aktywnego.
Z nieznanych przyczyn choroba występuje częściej u kobiet niż u mężczyzn.
Objawy i leczenie u dorosłych mogą się różnić w zależności od postaci i stadium choroby.
Powoduje
Półpasiec u dorosłych jest wywoływany przez zakażenie wirusem ospy wietrznej i półpaśca, tym samym wirusem, który powoduje ospę wietrzną u ludzi. Choroba może rozwinąć się u każdego, kto kiedykolwiek chorował na ospę wietrzną. Po przebyciu ospy wietrznej i wyzdrowieniu wirus ospy wietrznej może pozostać w układzie nerwowym i pozostawać w stanie uśpienia przez wiele lat.
Wirus ospy wietrznej i półpaśca powoduje dwa rodzaje chorób: ospę wietrzną i półpasiec. Zazwyczaj wirus przedostaje się do organizmu poprzez unoszące się w powietrzu kropelki i kontakt. Po dostaniu się na błony śluzowe nosogardzieli wirus zaczyna aktywnie się namnażać i przenika do krwioobiegu i limfy. Pierwotna choroba dotyka zwykle dzieci, wywołując ospę wietrzną, następnie patogen przechodzi w stan uśpienia (stan utajony) i przez długi czas pozostaje w zwojach nerwów międzykręgowych i czaszkowych, nie dając objawów klinicznych. Reaktywacja wirusa następuje na tle osłabionej odporności w chorobach przewlekłych i onkologicznych.
W pewnym momencie wirus może zacząć aktywnie się namnażać i migrować wzdłuż włókien nerwowych do skóry, gdzie pojawia się wysypka.
Wpływa to na obszar skóry właściwej unerwiony przez ten nerw. Najczęściej są to nerwy międzyżebrowe i trójdzielne.
Choroba może wystąpić u osób w każdym wieku, większość przypadków diagnozuje się u osób starszych.
Do grupy ryzyka zaliczają się także:
- niedawne choroby zakaźne;
- kobiety w ciąży;
- którzy przez długi czas przyjmowali antybiotyki, glikokortykosteroidy lub cytostatyki;
- zakażony wirusem HIV;
- osoby powyżej 60. roku życia.
Według statystyk WHO na różne typy półpaśca choruje około 10–15% populacji. U osób dojrzałych zmniejszają się funkcje odpornościowe organizmu, co powoduje reaktywację wirusa.
Zespół bólowy u pacjentów w podeszłym wieku może utrzymywać się nawet po ustąpieniu wysypki skórnej (neuralgia popółpaścowa).
Czynniki prowokujące
Czynnikami prowokującymi chorobę są:
- stres;
- długotrwała hipotermia;
- choroby onkologiczne układu limfatycznego;
- leczenie lekami immunosupresyjnymi;
- cukrzyca;
- konsekwencje radioterapii i chemioterapii;
- leczenie hormonami steroidowymi;
- przeszczepianie narządów i szpiku kostnego.
Często nie jest możliwe ustalenie przyczyny reaktywacji wirusa. Półpasiec u ludzi zwykle nie nawraca. Powrót do zdrowia następuje bez żadnych objawów resztkowych, u niewielkiej liczby pacjentów nerwobóle mogą utrzymywać się nawet przez kilka miesięcy, a nawet lat.
Nawrót choroby występuje tylko u 2% dorosłych na tle ciężkiego niedoboru odporności.
Istnieje wysokie ryzyko rozwoju półpaśca u osób, które przeszły przeszczep szpiku kostnego. U 45% pacjentów występuje rozsiana postać choroby, w której wysypka rozprzestrzenia się po całym ciele.
Powikłania często występują w postaci nerwobólu popółpaścowego, infekcji bakteryjnej i powstawania martwiczych wrzodów. Śmierć następuje w 10% przypadków.
Czy półpasiec jest zaraźliwy?
Półpasiec nie jest zaraźliwy. Nie możesz tego złapać od kogoś. Ale wirusem ospy wietrznej można zarazić się od osób chorych na półpasiec. Dlatego jeśli nigdy nie chorowałeś na ospę wietrzną, staraj się trzymać z daleka od osób chorych na ospę wietrzną.
Jeśli sam cierpisz na tę chorobę, staraj się trzymać z daleka od osób, które nie chorowały na ospę wietrzną lub tych, których układ odpornościowy jest słaby.
Objawy półpaśca
W początkowej fazie półpaśca pacjentowi przeszkadzają palące ataki bólu rozprzestrzeniającego się wzdłuż włókien nerwowych.
Pierwszymi objawami są zwykle ból i pieczenie. Zwykle boli po jednej stronie ciała. Małe czerwone plamki pojawiają się po tej samej stronie ciała.
Zespół bólowy nasila się w nocy i po kontakcie z zewnętrznymi czynnikami drażniącymi.
W dotkniętym obszarze zmniejsza się wrażliwość tkanek, pojawia się mrowienie i drętwienie, a skóra swędzi.
Pacjenci skarżą się na wzrost temperatury ciała do 38–39°, dreszcze i ogólne zatrucie organizmu.
Po 3–4 dniach Na skórze pojawiają się rumieniowe, gęste w dotyku plamy, stopniowo przekształcające się w grudki wypełnione mętnym surowiczym płynem.
Następnie hipertermia ustępuje, a ból nieznacznie się zmniejsza. Mogą pojawić się nowe wysypki w ciągu 5–7 dni. Później 6–8 dni wysypka pokryta jest żółtymi strupami, a także za 2–3 tygodnie znika całkowicie nawet bez leczenia.
W miejscu grudek mogą pozostać zabarwione obszary skóry właściwej, a w przypadku półpaśca krwotocznego może wystąpić bliznowacenie tkanek. Wysypka jest zwykle jednostronna, typ uogólniony występuje u chorych na nowotwory. W takim przypadku pęcherze opryszczkowe pojawiają się na całym ciele i mogą wpływać na narządy wewnętrzne i mózg.
Formy półpaśca
Postać ganglioskórna
Najczęstszą postacią półpaśca jest choroba zwojowo-skórna. Ma ostry początek z dreszczami, gorączką i zatruciem organizmu.